Jerry D. Vloka、Tony Tsai、Admir Hadzic
はじめに
腰神経叢は高度な局所麻酔技術であり、比較的少数の経験豊富な局所麻酔科医によって実践されています。 これは、これらの手法を習得するのが困難であり、頻繁に失敗するためです。 Dogliotti氏は、次のように指摘しています。「下肢にぶつかる腰神経叢の神経幹は互いに非常に離れているため、麻酔をかけるには、神経幹ごとに別々の注射を行う複数の手順が必要です。 」 したがって、麻酔科医は、より時間効率が高く、より単純で信頼性の高い技術を好みました。 脊髄 or 硬膜外麻酔。 元の技術のいくつかのバリエーションが提案されており、これらのさまざまなアプローチの主な違いは、ブロックのレベルと針挿入の正中線からの距離にあります。 ただし、腰神経叢の深い位置を考えると、さまざまなアプローチは、臨床的に関連する変更ではなく、技術的な変化を表すことがよくあります。 たとえば、Chayenのアプローチでは、硬膜外ブロックの発生率が高すぎると考えられていますが、別の提案された手法でも、硬膜外ブロックの発生率が15%になりました。 超音波ガイドは腰神経叢の視覚化を可能にするかもしれませんが、超音波ガイド技術は依然として専門知識を必要とし、技術的に挑戦的です。 超音波ガイド下腰神経叢ブロックの超音波検査と考慮事項。 どの手法に従うかに関係なく、この手法を正常かつ安全に使用するには、特定の安全対策を講じる必要があります。
徴候
腰神経叢ブロックは、多くの下肢手術に使用されてきました。 これは、大腿骨のシャフトと首の骨折、膝の手技、および大腿前部を含む手技に特に有用であることが示されています。 しかし、腰神経叢ブロックだけでは、坐骨神経による神経支配に寄与するため、下肢の大手術に十分な麻酔を提供することはできません。 ある報告では、腰神経叢を組み合わせた場合でも-坐骨ブロック 人工膝関節全置換術を受けている患者の麻酔に使用され、患者の22%は依然として全身麻酔を必要としていました。
局所麻酔の解剖学と管理
腰神経叢 両側に2つの神経があり、最初の神経は最初と3番目の腰椎の間に現れ、最後の神経は最後の腰椎と仙骨の基部の間に現れます。 腰神経叢のL4、LXNUMX、およびLXNUMXの根が脊髄神経から分裂し、椎間孔から出てくると、大腰筋に入ります。 (図1)。 次に、筋肉内で、これらの根は前部と後部に分かれ、それらは再結合して神経叢の個々の枝(神経)を形成します。 腰神経叢の主要な枝は、生殖器大腿神経であり、 外側大腿皮神経, 大腿神経, 閉鎖神経 (図2)。 大腰筋内では、患者の50%以上で、外側大腿皮神経と大腿神経が閉鎖神経から筋肉のひだによって隔てられています。 解剖学的変化も一般的です。 大腿神経は、L2〜L4の後部によって形成され、大腰筋の外側の神経叢から下降します。 同じ根の前部が結合して、腰神経叢の他の主要な枝である閉鎖神経を形成します。 読者は参照されます 機能的局所麻酔 解剖学のより詳細な議論のため。
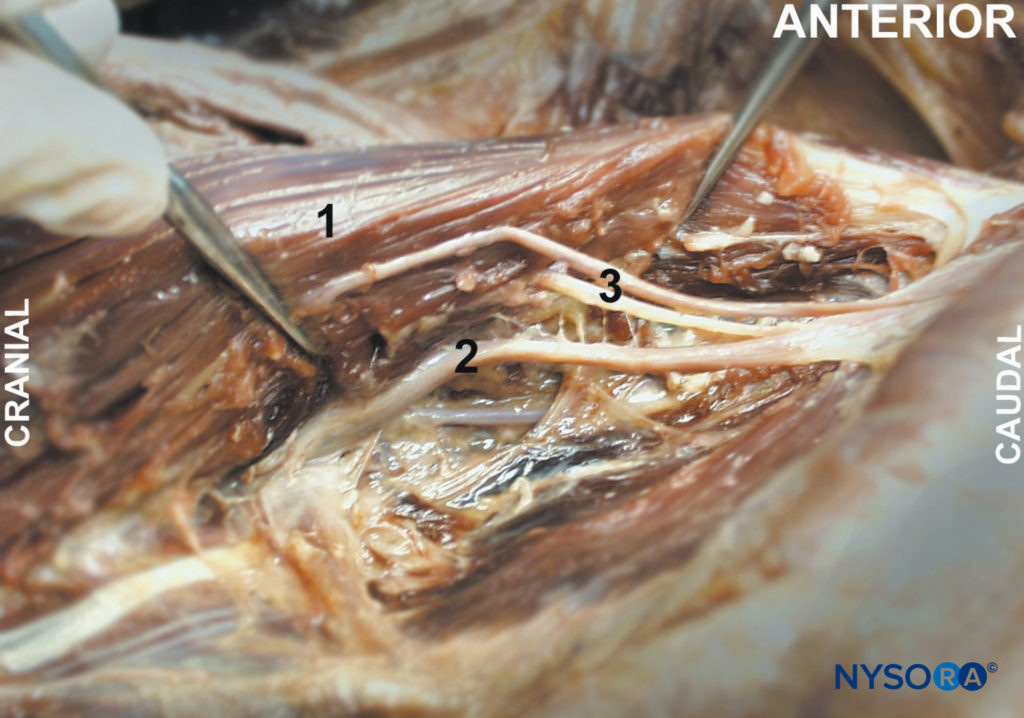
図1。 大腰筋(1)は、腰神経叢の枝(2、3)を伴う腹腔内から露出していることが示されています。
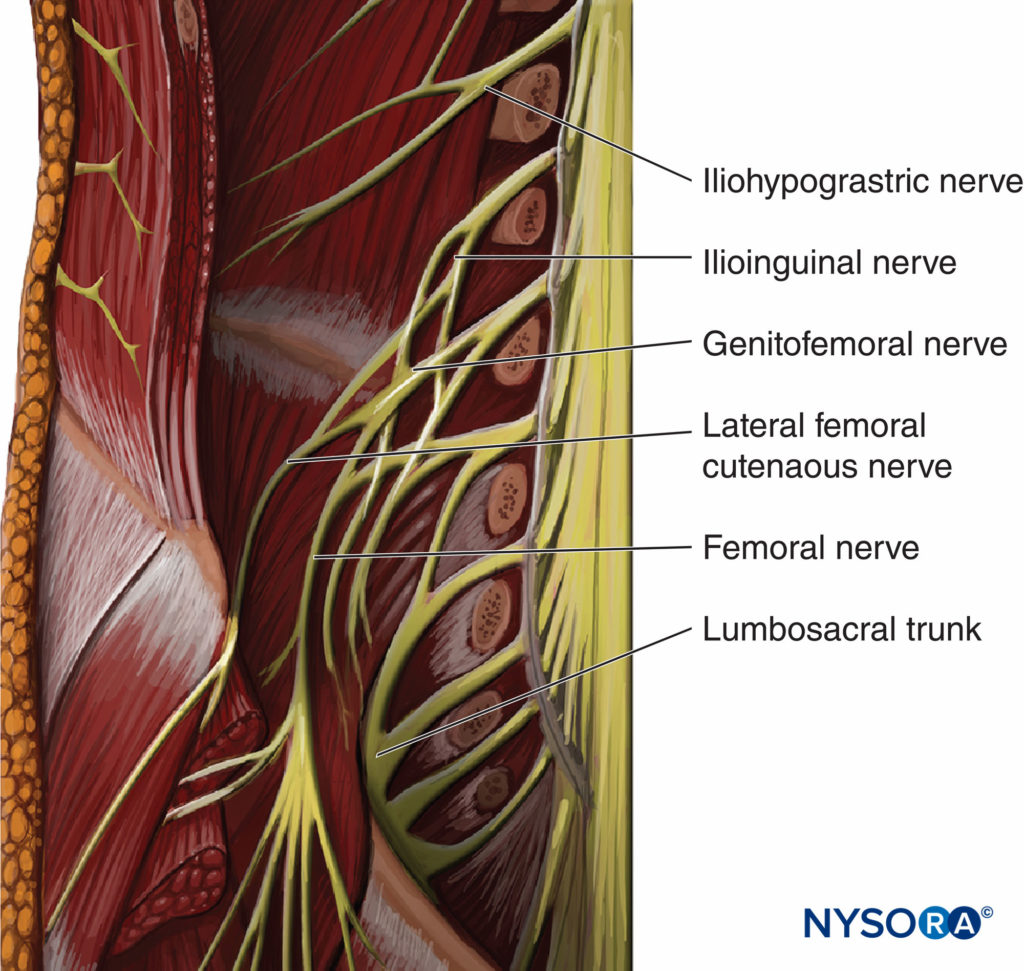
図2大腰筋(1)は、腰神経叢の枝(2、3)を伴う腹腔内から露出していることが示されています。
麻酔の分布
腰神経叢ブロック中に局所麻酔薬を注射すると、最も一般的には、腰筋の腰筋(L2〜L4)の周囲に注入物が広がり、頭側が腰神経根に広がります。
大腿神経は、大腿四頭筋(膝伸展)、前内側大腿部の皮膚、および膝と足の下の脚の内側側面に運動線維を供給します。 閉鎖神経は、運動枝を股関節の内転筋と、大腿内側または膝関節の非常に変化しやすい皮膚領域に送ります。 外側大腿皮神経と陰部大腿神経は純粋に皮膚神経です。 図3 腰神経叢の皮膚神経支配を示しています。
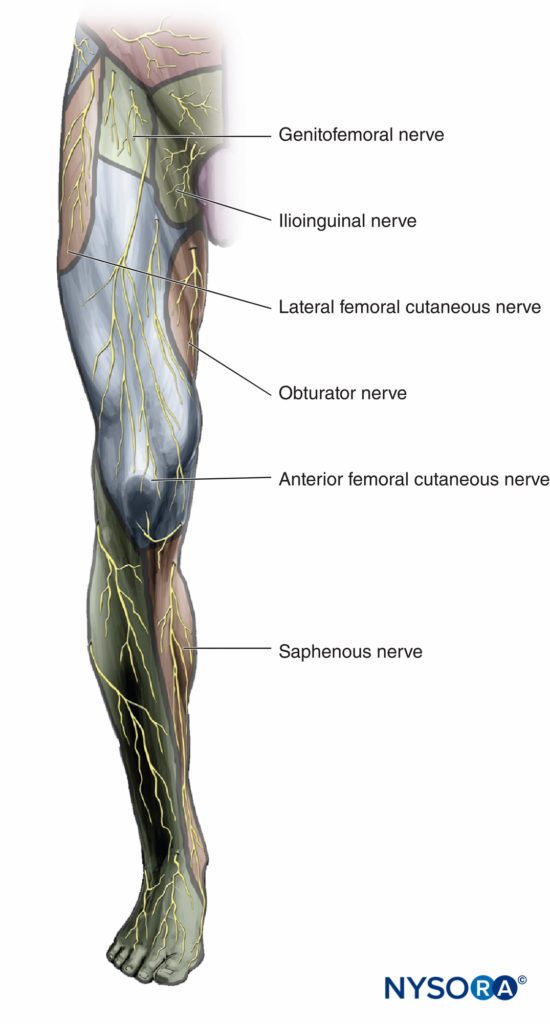
図3 腰神経叢ブロックが成功した後の麻酔と鎮痛の分布。
局所麻酔薬の選択
腰神経叢ブロックには、比較的大量の局所麻酔薬が必要です。 局所麻酔薬の種類と濃度の選択は、ブロックが外科的麻酔または疼痛管理のどちらで計画されているかに基づいて行う必要があります。 その領域の血管の性質および不注意な血管内注射の可能性のために、深部筋床からの急速な吸収、および 硬膜外スプレッド、その後、迅速で強力な注射は避ける必要があります。 エピネフリンは、血管マーカーとしてほぼ日常的に使用されています。 私たちの施設で短い処置のためにこのブロックに最も一般的に使用される局所麻酔薬は、膝関節鏡検査を受けている患者のアルカリ化2-クロロプロカイン3%と1:300,000エピネフリンです。 このブロックの局所麻酔薬のいくつかの一般的な選択肢を表1に示します。
表1 腰神経叢ブロックの局所麻酔薬の選択。
| 開始 (分) | 麻酔 (H) | 鎮痛 (H) |
|
|---|---|---|---|
| 3%2-クロロプロカイン (+ HCO3; +エピネフリン) | 10-15 | 1.5 | 2.0 |
| 1.5%メピバカイン (+ HCO3) | 10-15 | 2 | 2-4 |
| 1.5%メピバカイン (+ HCO3; +エピネフリン) | 10-15 | 2.5-3 | 2-5 |
| 2%リドカイン (+ HCO3) | 10-20 | 2.5-3 | 2-5 |
| 2%リドカイン (+ HCO3 + エピネフリン) | 10-20 | 5-6 | 5-8 |
| 0.5%ロピバカイン | 15-20 | 4-6 | 6-10 |
テクニック
患者は横臥位でわずかに前傾している (図4)。 大腿四頭筋や膝蓋骨のけいれんが見やすいように、ブロックする側の足を従属脚の上に配置する必要があります。
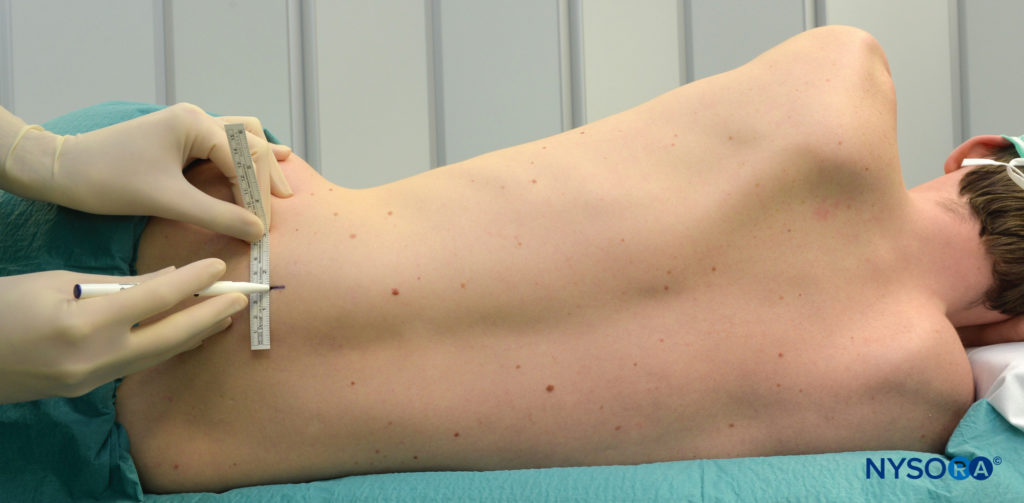
図4。 腰神経叢ブロックの患者の位置。
標準的な局所麻酔トレイは、次の機器で準備されます。
- 滅菌タオルと4インチ。 ×4インチガーゼパック
- 局所麻酔薬を含む20mLシリンジ
- 滅菌手袋、マーキングペン、表面電極
- 皮膚浸潤用の1.5インチ、25ゲージの針XNUMX本
- 長さ10cm、短い斜角、絶縁された刺激針
- 末梢神経刺激装置
- 射出圧力モニター
に関する詳細情報 末梢神経ブロックのための機器。
腰神経叢ブロックのランドマークは次のとおりです。 図5:
1.正中線(棘突起)
2.腸骨稜
3.ランドマーク4と1の交差点の横2cmのラベルが付いた針の挿入
消毒液で洗浄した後、局所麻酔薬を皮下に浸透させて皮膚を麻酔します。 触診する手の指を椎前筋に押し付けて、目印を安定させ、皮膚と神経の距離を縮めます。 針は皮膚に対して垂直な角度で挿入されます (図6 AおよびB)を選択します。 神経刺激装置 1.5mAの電流強度を供給するように最初に設定する必要があります。 針が進むにつれて、傍脊椎筋の局所的なけいれんが最初に数センチメートルの深さで得られます。 次に、大腿四頭筋のけいれんが得られるまで(通常は6〜8 cmの深さで)針をさらに進めます。 けいれんが得られたら、電流を下げて0.5〜1.0mAの刺激を得る必要があります。 この時点で、25〜35 mLの局所麻酔薬をゆっくりと注入し、頻繁に吸引して、針の不注意な血管内配置を除外します。 注目すべきことに、超音波ガイダンスはほとんどの神経ブロック手順で局所麻酔薬の量と投与量を減らすことを可能にしましたが、これは腰神経叢ブロックには当てはまりません。
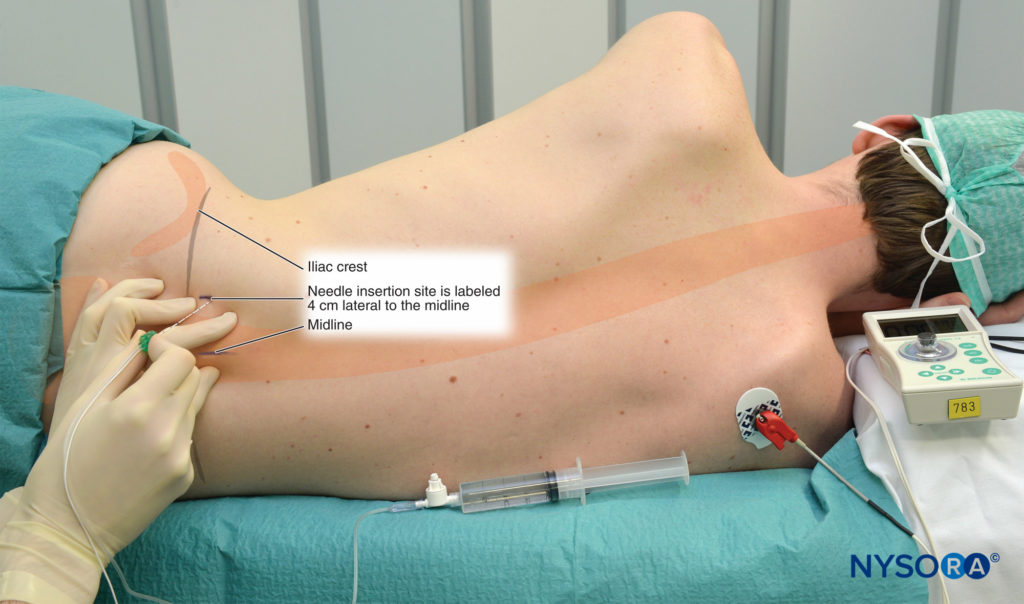
図5。 腰神経叢ブロックのランドマーク。
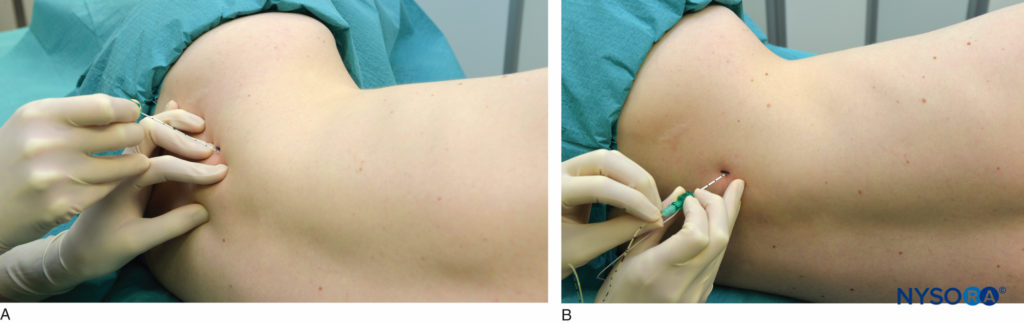
図6 AおよびB.腰神経叢ブロックの針挿入。 針は体面に垂直に、またはわずかに内側に向けて挿入されます(図を参照)(A)。 カテーテル留置技術の前には、同様の針技術があります(B)。
NYSORAのヒント
- 腰神経叢ブロックの成功は、神経叢の根が位置する顔面(大腰筋)の局所麻酔薬の配置に依存します。 神経刺激は、根のXNUMXつの刺激を誘発することによってこの平面を識別するために使用されます。
表2 腰神経叢ブロック中のトラブルシューティング手順。
| 得られた応答 | 解釈 | 問題 | Action |
|---|---|---|---|
| のローカルけいれん 傍脊柱筋 | の直接刺激 傍脊柱筋 | の配置が浅すぎる 針 | 前進し続ける 針 |
| 針が骨に接触する 深さ4〜6cm。 番号 けいれんが見られる | 針の前進 によって停止されます 横突起 | 適切な針を示します 配置しますが、必要です 針の方向転換 | 針を引き抜く スキンレベル、およびリダイレクト 頭蓋5度または 尾側 |
| ハムストリングスのけいれん 筋肉が見られます。 針を6〜8cm挿入 | の刺激の結果 坐骨神経痛のルーツ 神経叢(坐骨神経) | 針が尾側に挿入されすぎた | 針を抜いて 頭蓋に3〜5cmを再挿入します |
| での太ももの屈曲 深さ>6〜8 cm | これは微妙でしばしば 応答を逃した 直接によって引き起こされます の刺激 大腰筋 | 針の挿入が深すぎる (腰神経叢を逃した ルーツ); さらなる進歩 針を置く可能性があります 腹腔内 | 針の前進を止めます。 針を抜く を使用して再挿入します で概説されているプロトコル 技術の説明 |
| 針が深く置かれている (10 cm)、しかしけいれん 誘発されなかった 骨は接触していません | 針が逃した 横方向のプロセスと 腰椎の根 神経叢 | 針の配置が横すぎる | 針を抜いて 少しで再挿入 内側角形成 (5〜10度) |
- 低電流での刺激は硬膜スリーブ内の針の配置を示している可能性があるため、0.5mA未満の電流での刺激は求めないでください。 この鞘の内側に注射すると、硬膜外またはくも膜下腔に向かって局所麻酔薬が広がる可能性があります。
針を挿入しても大腿四頭筋が刺激されない場合は、表2に概説されている操作に従う必要があります。
ブロックダイナミクスと周術期管理
腰神経叢ブロックは、針が複数の筋面を通過するため、患者にとって不快であり、適切な前投薬が必要です。 通常、患者が配置された後にミダゾラム2〜4 mgを使用し、針を挿入する直前にアルフェンタニル500〜750mcgを使用します。 このブロックの一般的な発症時間は、局所麻酔薬の種類、濃度、量、および針が配置されるレベルに応じて、15〜25分です。 たとえば、前腿と膝の麻酔のほぼ即時の開始はL3レベルでの注射で達成できますが、局所麻酔薬が外側大腿(L1)または閉鎖神経(L5)をブロックするために追加の時間が必要です。 ブロックの発症の最初の兆候は、通常、伏在神経領域(膝の下の内側の皮膚)での感覚の喪失です。
連続腰神経叢ブロック
連続腰神経叢ブロックは高度な局所麻酔技術であり、その有効性と安全性を確保するには、シングルショット技術の十分な経験が前提条件です。 それ以外の点では、Tuohyスタイルの先端針が好ましいことを除いて、テクニックはシングルショット注射に似ています。 針の開口部は、カテーテルの糸脱毛を容易にするために頭側に向ける必要があります。 この技術は、股関節、大腿骨、および膝の手術を受けている患者の術後の痛みの管理に使用できます。 ただし、鎮痛を達成するには大量の局所麻酔薬が必要であるため、持続注入を成功させるには断続的なボーラス投与が必要です。 その結果、術後鎮痛のための大腿神経ブロックに対するその利点はせいぜい疑わしいものであり、継続的な腰神経叢ブロックは術後鎮痛のために日常的に使用されるべきではないと感じる人もいます。 詳細情報 連続末梢神経ブロック:局所麻酔薬の解決策と注入戦略。
詳細
標準的な局所麻酔トレイは、次の機器で準備されます。
- 滅菌タオルと4インチ。 ×4インチガーゼパック
- 局所麻酔薬を含む20mLシリンジ
- 滅菌手袋、マーキングペン、表面電極
- 1.5インチ25つ。 皮膚浸潤用のXNUMXゲージ針
- 長さ10cmの絶縁された刺激針(できればTuohyスタイルの先端)
- カテーテル
- 末梢神経刺激装置
詳細については、こちらから 連続末梢神経ブロックのための機器。
テクニック
皮膚と皮下組織は局所麻酔薬で麻酔されます。 針はに取り付けられています 神経刺激装置 (1.5 mA、2 Hz、100μsec)および局所麻酔薬を使用した注射器。 触診する手は、必要に応じて針の挿入と方向転換を容易にするために、脊柱起立筋にしっかりと押し付けて固定する必要があります。 10 cmのTuohyスタイルの先端の連続ブロック針を垂直な角度で挿入し、0.5〜1.0mAの電流で大腿四頭筋の単収縮反応が得られるまで進めます。 この時点で、局所麻酔薬の初期量(たとえば、15〜25 mL)が注入され、カテーテルが針先から約8〜10cm挿入されます。 次に、カテーテルを同時に前進させながら、針を皮膚レベルまで引き戻します。 この方法は、陰性吸引試験によるカテーテルの不注意な除去と血管内および髄腔内の配置を防ぎます。
NYSORAのヒント
- 腰部の皮膚は可動性があります。 したがって、患者の体位変換中にカテーテルが外れるのを防ぐために、5〜6cmの深さまでカテーテルを挿入する必要があります。
持続注入
連続的な 輸液 カテーテルを介した希薄な局所麻酔薬の最初のボーラス投与後に開始されます。 この目的のために、私たちは日常的にロピバカイン0.2%(15〜20 mL)を使用しています。 患者管理鎮痛(PCA)投与が計画されている場合(10 mL / q5min)、注入は5 mL/hまたは60mL/hに維持されます。 図7および8は、腰筋鞘内の20mLの造影剤の分散を示しています。
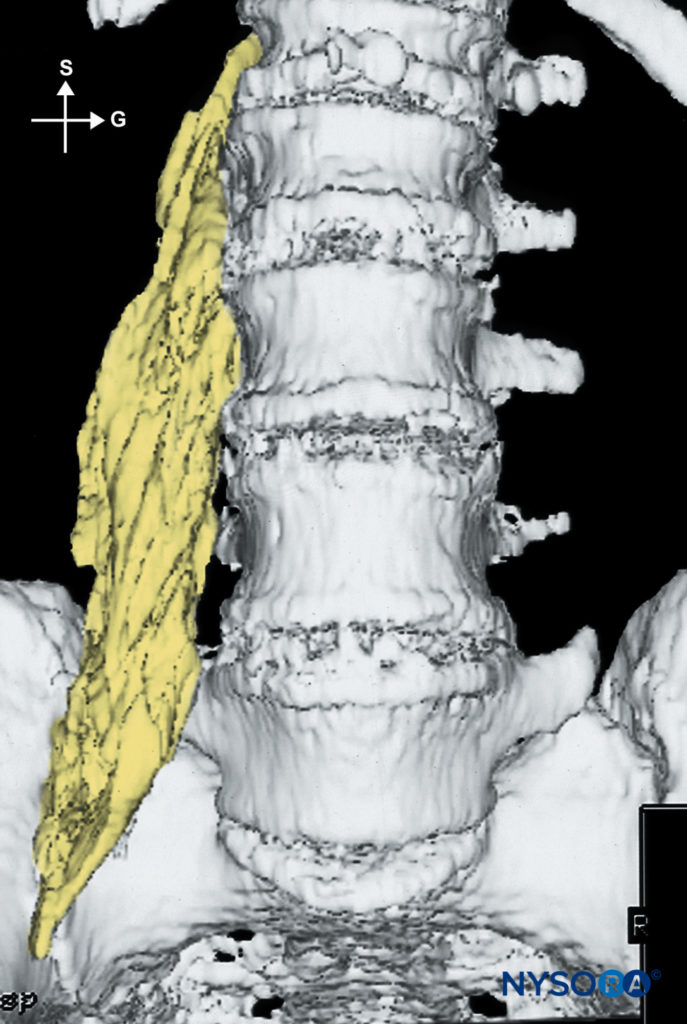
図7 腰神経叢ブロック後の20mLの注入物の分布。 大腰筋内の典型的な紡錘状の分布が見られます。
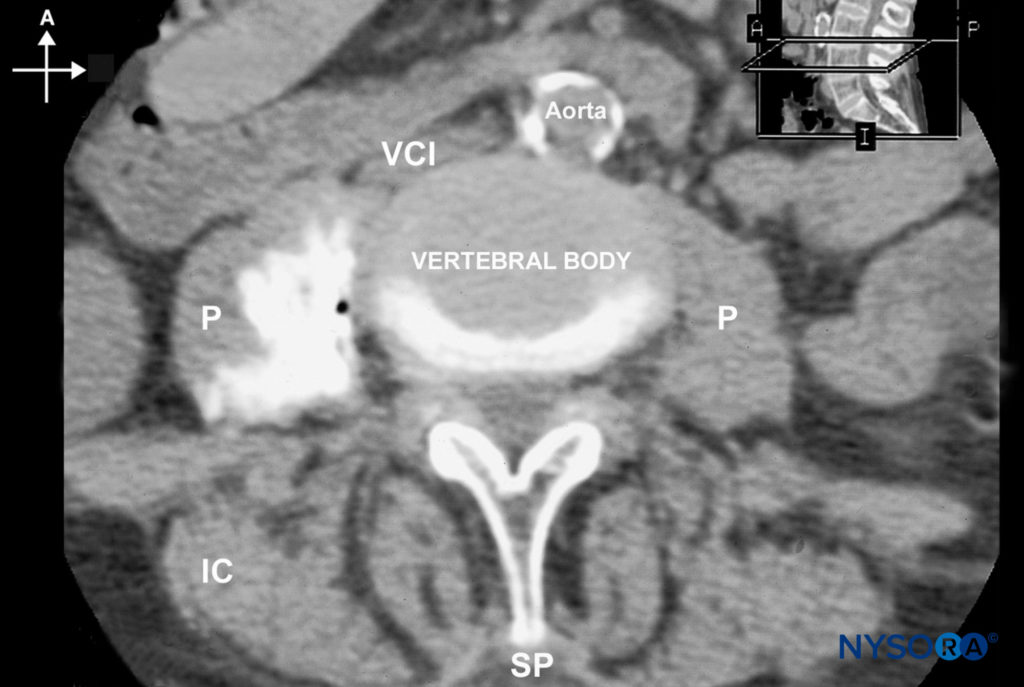
図8 腰神経叢ブロック後の局所麻酔薬の分布を示すMRI画像。 (A、前部; I、下; IC、腸骨稜; P、大腰筋; SP、棘突起; VCI、下大静脈。)
合併症とそれらを回避する方法
腰神経叢ブロックは、深刻な合併症を引き起こす可能性のある高度な技術です。 腰神経叢ブロックで報告される最も一般的な合併症は、高脊髄幹麻酔、低血圧、 局所麻酔薬の毒性、脊髄くも膜下麻酔または腸腰筋または腎血腫。 局所麻酔薬の血漿濃度は、他の末梢神経ブロックと比較して腰神経叢ブロック後に有意に高くはありませんが、このブロックと針の筋肉内位置に必要な大量の量のために、急速な吸収と血管内チャネリングの可能性があります。 さらに、このブロックは、抗凝固療法を受けている患者では避けるのが最善です。 血腫のリスク。 表3は、起こりうる合併症と避けるべき方法に関する一般的かつ具体的な指示を示しています。
表3 合併症のリスクを減らすための戦略。
| 合併症 | 命令 |
|---|---|
| 感染症 | •厳格な無菌操作が使用されています |
| 血腫 | •特に抗凝固療法を受けている患者では、複数の針の挿入を避けてください •抗凝固療法を受けている患者の腰神経叢ブロックの継続を避ける •抗血小板療法は、腰神経叢ブロックがない場合の禁忌ではありません。 特発性出血 |
| 血管穿刺 | •深い針の挿入は避ける必要があります(大静脈、大動脈) |
| 局所麻酔薬の毒性 | •高齢で虚弱な患者では、大量の長時間作用型麻酔薬を再検討する必要があります •注射中は注意深く頻繁に吸引する必要があります •局所麻酔薬の強力で迅速な注射を避けてください |
| 神経損傷 | •腰神経叢ブロック後のリスクは低い •患者が痛みを訴えるとき、または異常なときは、局所麻酔薬を注射しないでください。 注入に高い圧力がかかることに注意してください •電流強度が0.5mA未満で刺激が得られた場合は、針を引き戻す必要があります 回避するために局所麻酔薬を注入する前に、0.5mAの電流で同じ応答を得る 硬膜スリーブへの注射とその結果としての硬膜外または脊髄の広がり |
| 血行動態 結果 | •腰神経叢ブロックは片側交感神経切除術をもたらします •局所麻酔薬が硬膜外腔に広がると、重大な低血圧を引き起こし、 患者の最大15%で発生します •腰神経叢ブロックを受けている患者は、患者と同程度に監視する必要があります 硬膜外麻酔を受ける |
参考文献
- de Takats G:局所麻酔。 ペンシルベニア州フィラデルフィア:サンダース、1928年。
- ラバトG:局所麻酔。 その技術的および臨床的応用において、第2版。 ペンシルベニア州フィラデルフィア:サンダース、1924年。
- Sherwood-Dunn B:地域麻酔。 ペンシルベニア州フィラデルフィア:デイビス、1920年。
- Dogliotti A:麻薬-局所-地域-脊椎。 イリノイ州シカゴ:Debour、1939年。
- Mannion S、O'Callaghan S、Walsh M、et al:新しいものと一緒に、古いものと一緒に? 腰筋コンパートメントブロックの2005つのアプローチの比較。 Anesth Analg 101; 259:264–XNUMX。
- Awad IT、Duggan EM:後部腰神経叢ブロック:解剖学、アプローチ、および技術。 Reg Anesth Pain Med 2005; 30:143–149。
- Chayen D、Nathan H、Chayen M:腰筋コンパートメントブロック。 麻酔学1976;45:95–99。
- Molina Monleon I、Asensio Romero I、Barrio Mataix J、et al:[後部腰神経叢ブロック後の硬膜外麻酔] Rev Esp Anestesiol Reanim 2005; 52:55–56。
- Kirchmair L、Entner T、Wissel J、et al:傍脊椎の研究
超音波ガイド下腰神経叢ブロックの解剖学。 Anesth Analg 2001; 93:477–478。 - Sauter AR、Ullensvang K、Niemi G、et al:シャムロック腰神経叢ブロック:用量設定試験。 Eur J Anaesthesiol 2015; 32:764–770。
- Karmakar MK、Li JW、Kwok WH、et al:ボランティアの腰神経叢ブロックに関連するソノアナトミーは、断面の解剖学的および磁気共鳴画像と相関しています。 Reg Anesth Pain Med 2013; 391–397。
- Capdevilla X、Macaire P、Dadure C、et al:人工股関節全置換術後の術後鎮痛のための連続腰筋コンパートメントブロック:新しいランドマーク、技術ガイドライン、および臨床評価。 Anesth Analg 2002; 94:1606–1613。
- Indelli PF、Grant SA、Nielsen K、et al:股関節手術における局所麻酔。 Clin Orthop Relat Res 2005; 441:250–205。
- Watson MW、Mitra D、McLintock TC、Grant SA:連続注射と単回注射の腰神経叢ブロック:モルヒネ使用と人工膝関節全置換術後の早期回復への影響の比較。 Reg Anesth Pain Med 2005; 30:541–547。
- Luber MJ、Greengrass R、Vail TP:人工膝関節全置換術における腰神経叢と坐骨神経ブロックの患者満足度と有効性。 J関節形成術2001;16:17–21。
- Di Benedetto P、Pinto G、Arcioni R、De Blasi RA、他:腰神経叢の解剖学と画像。 Minerva Anestesiol 2005; 71:549–554。
- Sim IW、Webb T:腰部体性神経叢の解剖学と麻酔。 Anaesth Intensive Care 2004; 32:178–187。
- Farny J、Drolet P、Girard M:腰神経叢ブロックへの後方アプローチの解剖学。 Can J Anaesth 1994; 41:480–485。
- Mannion S、Barrett J、Kelly D、et al:磁気共鳴画像法を使用した腰筋コンパートメントブロック後の注入物の広がりの説明。 Reg Anesth Pain Med 2005; 30:567–571。
- Gadsden JC、Lindenmuth DM、Hadzic A、et al:高圧注射を使用した腰神経叢ブロックは、対側および硬膜外の広がりをもたらします。 麻酔学2008;683–688。
- Khy V、Girard M:[腰神経叢と坐骨神経ブロックの組み合わせに対する2-クロロプロカインの使用。] Can J Anaesth 1994; 41:919–924。
- Hadzic A、Karaca PE、Hobeika P、et al:末梢神経ブロックは、外来膝関節鏡検査における全身麻酔と比較して優れた回復プロファイルをもたらします。 Anesth Analg 2005; 100:976–981。
- Chelly JE、Casati A、Al-Samsam T、et al:寛骨臼骨折の開放整復および内固定後の急性術後疼痛管理のための継続的な腰神経叢ブロック。 J Orthop Trauma 2003; 17:362–367。
- Bogoch ER、Henke M、Mackenzie T、et al:人工股関節全置換術後の疼痛管理における腰椎傍脊椎神経ブロック:無作為化対照臨床試験。 J関節形成術2002;17:398–401。
- Litz RJ、Vicent O、Wiessner D、Heller AR:くも膜下腔における腰筋コンパートメントカテーテルの置き忘れ。 Reg Anesth Pain Med 2004; 29:60–64。
- Auroy Y、Benhamou D、Bargues L、et al:フランスにおける局所麻酔の主な合併症:SOS局所麻酔ホットラインサービス。 Anesthesiology 2002; 97:1274–1280。
- Gentili M、Aveline C、Bonnet F:[後部腰神経叢ブロック後の脊髄くも膜下麻酔] Ann Fr Anesth Reanim 1998; 17:740–742。
- Farny J、Girard M、Drolet P:リドカインを使用した坐骨神経ブロックと組み合わせた腰神経叢への後方アプローチ。 Can J Anaesth 1994; 41:486–491。
- Huet O、Eyrolle LJ、Mazoit JX、Ozier YM:後部腰神経叢ブロックに対するロピバカイン注射後の心停止。 Anesthesiology 2003; 99:1451–1453。
- Mullanu CH、Gaillat F、Scemama F、et al:股関節手術のための腰神経叢と坐骨ブロックの併用中の局所麻酔薬ロピバカインとメピバカインの急性毒性。 Acta Anaesthesiol Belg 2002; 53:221–223。
- Pham-Dang C、Beaumont S、Floch H、et al:[ブピバカインによる腰神経叢ブロック後の急性毒性事故。] Ann Fr Anesth Reanim 2000; 19:356–359。
- Capdevila X、Coimbra C、Choquet O:腰神経叢へのアプローチ:成功、リスク、および結果。 Reg AnesthPainMed。 2005; 150〜162。
- Hsu DT:腰神経叢ブロックの失敗後の後腹膜血腫の遅延。 Br J Anaesth 2005; 394–395。
- Aveline C、Bonnet F:腰神経叢ブロックの失敗後の後腹膜血腫の遅延。 Br J Anaesth 2004; 93:589–591。
- Klein SM、D'Ercole F、Greengrass RA、Warner DS:腰神経叢ブロック後の大腰筋血腫および腰神経叢障害に関連するエノキサパリン。 麻酔学1997;87:1576–1579。
- 相田S、高橋H、下司K:腰神経叢ブロック後の腎被膜下血腫。 麻酔学1996;84:452–455。
- Blumenthal S、Ekatodramis G、Borgeat A:ロピバカインの血漿中濃度は、薬物動態または薬力学の2004つの手法を使用して、連続腰神経叢ブロック中に類似していますか? Can J Anaesth 51; 851–XNUMX。

