マノジ・K・カルマカーとキ・ジン・チン
はじめに
中央脊髄幹麻酔(CNB)には、 脊髄, 硬膜外, 脊髄くも膜下硬膜外 (CSE)、および 尾側硬膜外 注射は、一般的に行われている局所麻酔技術であり、周術期に麻酔と鎮痛、および慢性疼痛の管理に頻繁に使用されます。 伝統的に、CNBは、表面の解剖学的ランドマーク、針の前進中の触覚(抵抗の喪失)のオペレーターの知覚、および/または脳脊髄液の自由な流れの視覚化の組み合わせを使用して実行されます。 棘突起は多くの患者で比較的信頼できる表面の解剖学的ランドマークですが、肥満、浮腫、根底にある脊椎変形、または以前の背中の手術の患者では必ずしも容易に認識できるとは限りません。 腸骨稜の最高点を結ぶタフィエの線は、L3〜L4の空間の位置を推定するために広く使用されているもうXNUMXつの表面の解剖学的ランドマークです。 ただし、相関関係には一貫性がありません。
脊椎の異常がない場合でも、特定の椎間レベルの推定は多くの患者で正確ではない可能性があり、意図したよりもXNUMXつまたはXNUMXつの脊椎レベルの針の配置につながる可能性があります。 正しい脊髄レベルを特定することの難しさは、肥満の患者と上部脊髄レベルで誇張されています。 この不正確さは、後の脊髄円錐への損傷の場合に関係している 脊椎麻酔。 さらに、表面の目印だけでは、オペレーターは皮膚に穴を開ける前に針の配置の容易さや難しさを確実に予測することはできません。 したがって、予期しない技術的な困難、針の配置の複数の試み、およびCNBの失敗は珍しいことではありません。 しかし最近、 超音波(米国)イメージング 脊椎の損傷は、CNBへの表面ランドマーク誘導アプローチのこれらの欠点の多くを克服するための有用な方法として浮上しています。
米国のイメージング CNB中に針の配置をガイドするために使用すると、いくつかの利点があります。 それは非侵襲的で、安全で、使いやすく、ケアのポイントで迅速に実行でき、リアルタイムの画像を提供し、重大な悪影響がなく、異常または変形した脊椎の解剖学的構造を描写するのに特に役立ちます。 脊椎の慢性的な痛みの介入に使用される場合、米国は電離放射線への曝露を低減または排除することができます。 現在、USは前処置ツールとして最も頻繁に使用されていますが、CNB中のリアルタイムの針誘導にも使用できます。
術前スキャン中に、正中線を正確に特定し、特定の腰椎間腔を特定し、硬膜外腔までの深さを予測し、CNBが困難な可能性のある患者を特定することができます。 専門家の手では、硬膜外針の挿入にUSを使用すると、穿刺の試行回数が減り、最初の試行での硬膜外アクセスの成功率が向上し、複数のレベルで穿刺する必要性が減り、手技中の患者の快適さが向上します。 しかし、その利点にもかかわらず、CNBの臨床診療への米国の統合はまだ始まったばかりです。 英国の麻酔科医に対する最近の調査によると、回答者の90%以上が、米国を使用することを推奨する国のガイドラインにもかかわらず、米国を使用して硬膜外腔を画像化する訓練を受けていませんでした。 このセクションでは、脊椎超音波検査の手法、関連するソノアナトミー、およびCNBにUSを使用するための実際的な考慮事項について説明します。
歴史的背景
BoginとStulinは、おそらく、中枢性脊髄幹麻酔処置のためのUSの使用を報告した最初の人でした。 1971年に、彼らは腰椎穿刺に米国を使用することを説明しました。 ポーターと同僚は、1978年に、米国を使用して腰椎を画像化し、診断放射線学で脊柱管の直径を測定しました。 コークと同僚は、硬膜外麻酔に関連するランドマークを見つけるために米国を使用した最初の麻酔科医グループでした。 その後、米国は主にプレビューに使用されました 脊椎の解剖学 硬膜外穿刺前に、皮膚から硬膜外腔および硬膜外腔までの距離を測定します。 2001年から2004年の間に、ドイツのハイデルベルク出身のGrauらは、米国のCNBへの臨床応用の基礎を形成する一連の研究を発表しました。 その後の米国の技術と画像処理ソフトウェアの改善により、脊椎と脊髄幹構造の画像の鮮明度が向上しました。 また、ポイントオブケアの米国システムの利用可能性の増加は、他の研究者によるさらなる研究につながり、脊椎の音波解剖学の現在の理解を確立しました。
脊椎の肉眼解剖学
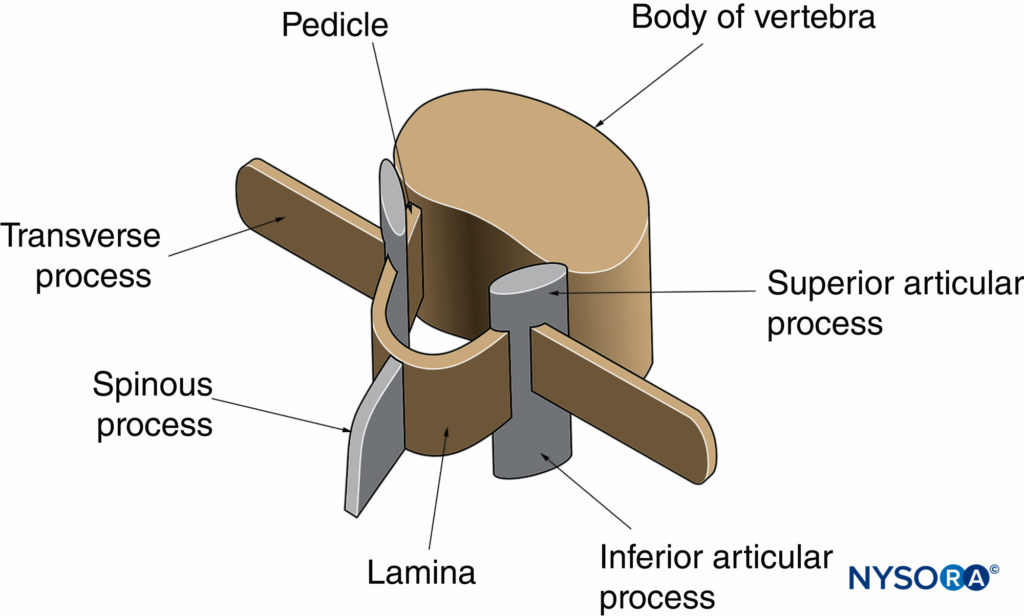
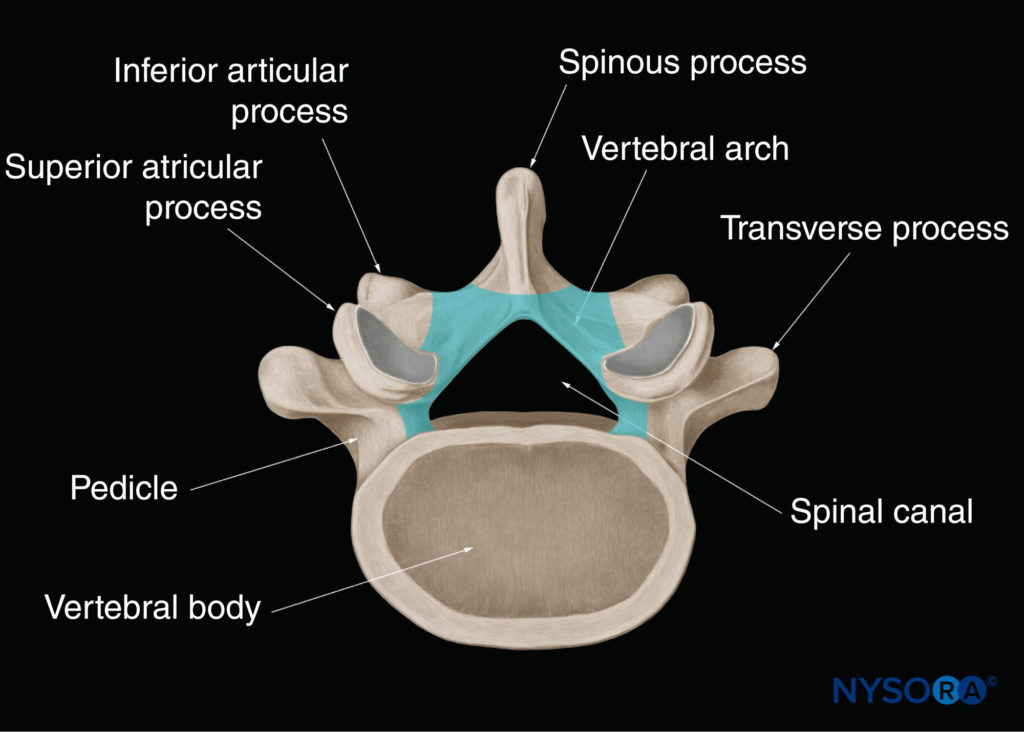
脊椎の肉眼解剖学については、 脊髄髄膜および関連構造の超微細構造の解剖学 & 脊髄幹麻酔(脊髄幹麻酔に関連する解剖学)。 このセクションでは、脊椎の米国のイメージングに関連する解剖学的構造を簡単にレビューします。 椎骨はXNUMXつのコンポーネントで構成されています:椎体と椎弓(図1)。 椎弓は、支持する椎弓根と椎弓板によって形成されます(図2)。 椎弓からXNUMXつの突起が生じます:XNUMXつの棘突起、XNUMXつの横突起、XNUMXつの上関節突起、およびXNUMXつの下関節突起(を参照) 図1および2).
隣接する椎骨は、上関節突起と下関節突起の間の椎間関節、および椎体の間の椎間板で互いに関節運動します。 これにより、XNUMXつのギャップが生じます。XNUMXつは棘突起間のギャップ、「棘突起間スペース」(図3)、および薄層の間のXNUMXつ、「層間空間」(図4)。 米国のエネルギーが脊柱管に入り、脊柱管超音波検査とCNBを可能にするのは、これらの空間を通してです。
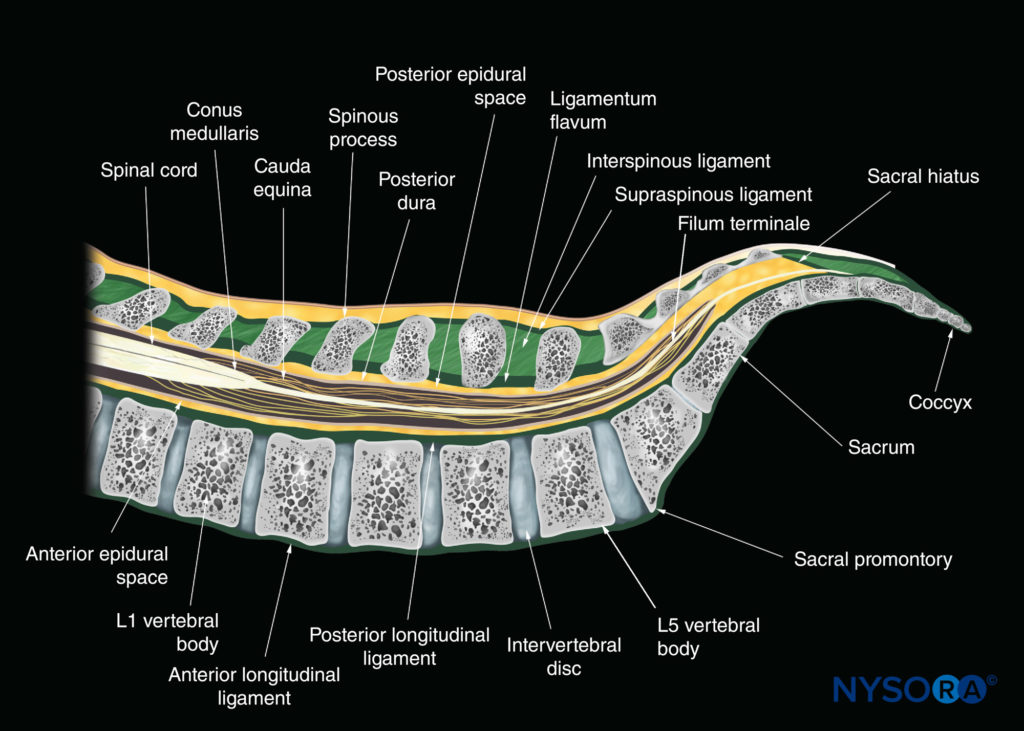
脊椎のXNUMXつの主要な靭帯は黄色靭帯です(図3、4、 & 5)、前縦靭帯、および後縦靭帯(を参照) 図3)。 後縦靭帯は、脊柱管の前壁の長さに沿って取り付けられています(を参照)。 図3, 4, 5)。 黄色靭帯は、黄色靭帯とも呼ばれ、層間空間を橋渡しする結合組織の密な層です(を参照)。 図4)そして隣接する椎骨の椎弓板を接続します。 断面はアーチ状で、正中線と腰部で後方に最も広くなっています(を参照)。 図5)。 黄色靭帯は、上の椎弓板の下縁の前面に付着しますが、下に裂けて、下の椎弓板の後面(表面成分)と前面(深部成分)の両方に付着します。 棘突起は、その先端が太くて紐状の棘上靭帯によって、そしてその長さに沿って薄くて膜状の棘間靭帯によって付着しています(を参照)。 図3)。 脊柱管は、椎弓と椎体の後面によって形成されます(を参照)。 図2 & 5)。 脊柱管への開口部は、その側壁に沿った椎間孔およびその後外側壁の層間空間を通っています。 脊柱管内には、硬膜とくも膜によって形成された髄嚢があります。を参照してください。 図5)およびその内容物(脊髄、馬尾症候群、および脳脊髄液;を参照)。 図3 & 5).
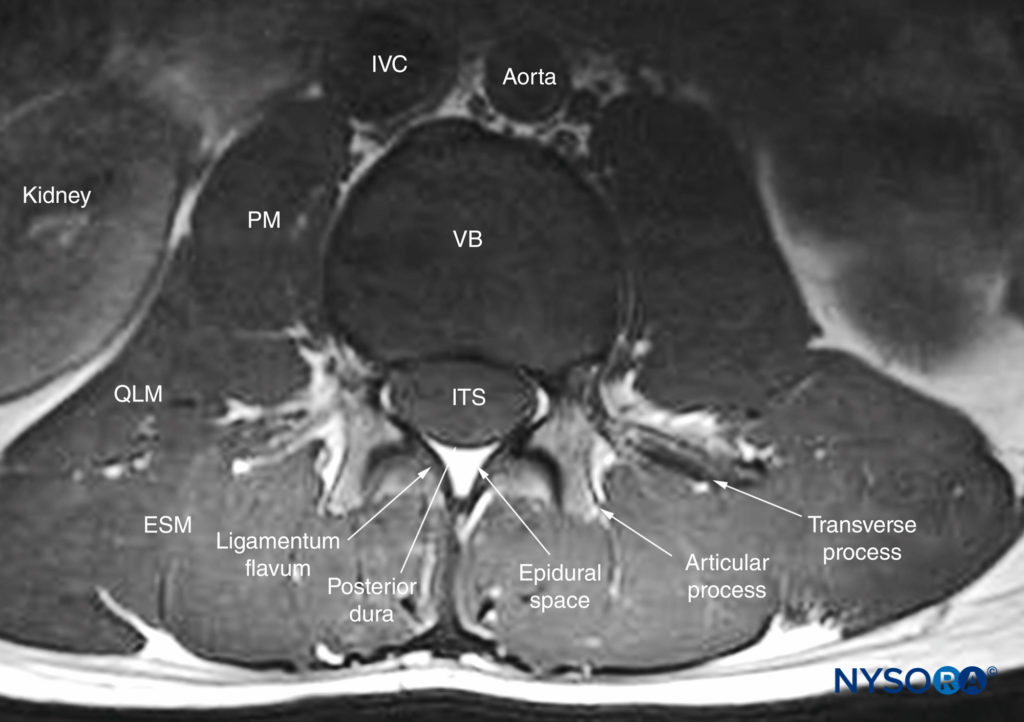
図5 棘突起間腔を通る下部腰椎の横MRIセクション。 関節突起と横突起の関係、および黄色靭帯の両側の椎弓板への付着に注意してください。 また、前硬膜外腔はほとんど見られず、前硬膜は椎骨の後縦靭帯に非常に密接に隣接していることに注意してください。 ESM、脊柱起立筋; ITS、髄腔内スペース; IVC、下大静脈; PM、大腰筋; QLM、腰方形筋; VB、椎体。
脊髄は、大後頭孔から最初の腰椎の下縁近くの脊髄円錐まで伸びています(を参照)。 図3)、最終的に終末線維として終了します。 ただし、脊髄円錐の位置には通常の変動があり、T12からL3の上部2分のXNUMXまでどこにでも広がる可能性があります。 馬尾は、馬の尾に似ていることにちなんで名付けられ、腰椎、仙骨、尾骨神経で構成されています。これらの神経は、脊髄円錐に由来し、尾側に下降して、それぞれの椎間孔を通って脊柱管を出ます。 同様に、硬膜嚢は古典的にXNUMX番目の仙椎(SXNUMX)のレベルで終わると説明されています(参照 図3)、ただし、これはS1の上部境界からS4の下部境界まで変化する可能性があります。 硬膜外腔は脊柱管内で硬膜外の解剖学的空間です(硬膜外と呼ばれます。「硬膜外」を参照してください。 図3 & 5)。 それは大後頭孔のレベルから仙尾骨靭帯の仙骨の先端まで頭側に伸びています(参照 図3)。 後部硬膜外腔はCNBにとって重要です。 脊髄幹麻酔の前硬膜外腔で重要な唯一の構造は、内部の脊椎静脈叢です。
脊椎の超音波イメージング
Foundation
成人では数センチメートル以上の深さに位置する脊椎のUSイメージングでは、通常、低周波US(2〜5 MHz)および湾曲したアレイトランスデューサを使用する必要があります。 USビームの発散性により、湾曲したアレイトランスデューサは、特により深い領域で広い視野を生成します。これは、CNBにUSを使用する場合に役立ちます。 低周波USは十分な浸透を提供しますが、残念ながら、脊髄幹構造が配置されている深さ(5〜7 cm)では空間分解能が不足しています。 脊髄幹構造を包む脊椎の骨の骨組みは、事件の多くを反映しています 米国の信号 脊柱管に到達する前に、高品質の画像を取得する上で追加の課題が発生します。 ただし、この課題は、最新の米国システムにおける改善された画像処理と高度な画像最適化モードによって相殺されることが多く、したがって、低周波トランスデューサを使用して神経軸の高品質画像を取得できます。 また、かつてはハイエンドのカートベースのUSシステムでしか利用できなかったテクノロジーが、ポータブルUSデバイスでも利用できるようになり、USシステムが脊椎超音波検査およびUSガイド(USG)CNBアプリケーションでさらに実用的になったことにも注目してください。
スキャン平面
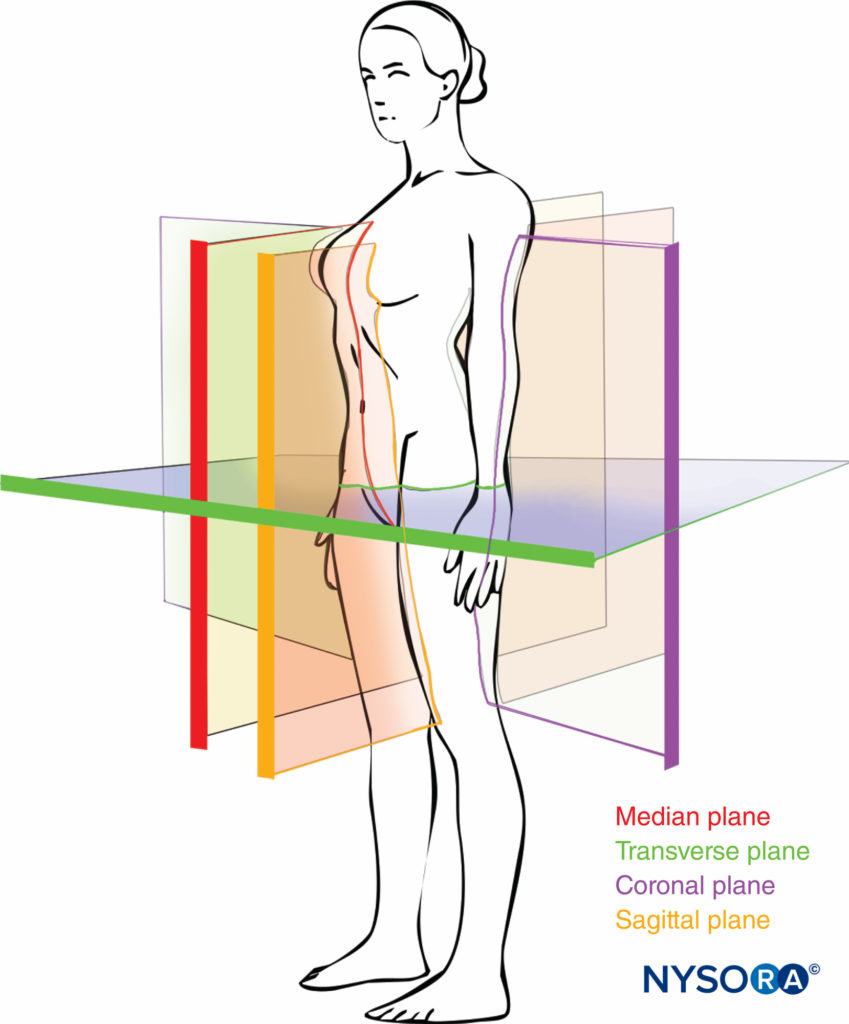
解剖学的平面はこのテキストの他の場所ですでに説明されていますが、脊椎のイメージングのためにそれらを理解することの重要性は、さらに詳細なレビューを指示します。 XNUMXつの解剖学的平面があります:中央値、横方向、および冠状面(図6)。 正中線は、正中線を通過する縦方向の平面であり、体をXNUMXつの等しい右半分と左半分に二等分します。 矢状面は、正中線に平行で地面に垂直な縦方向の平面です。 したがって、正中線は、体の真ん中にある矢状面(正中矢状面)として定義することもできます。 横断面は、軸平面または水平面とも呼ばれ、地面に平行です。
前頭面としても知られる冠状面は、地面に垂直で、矢状面に直角に体を前部と後部に分割する垂直面です。
スキャン軸
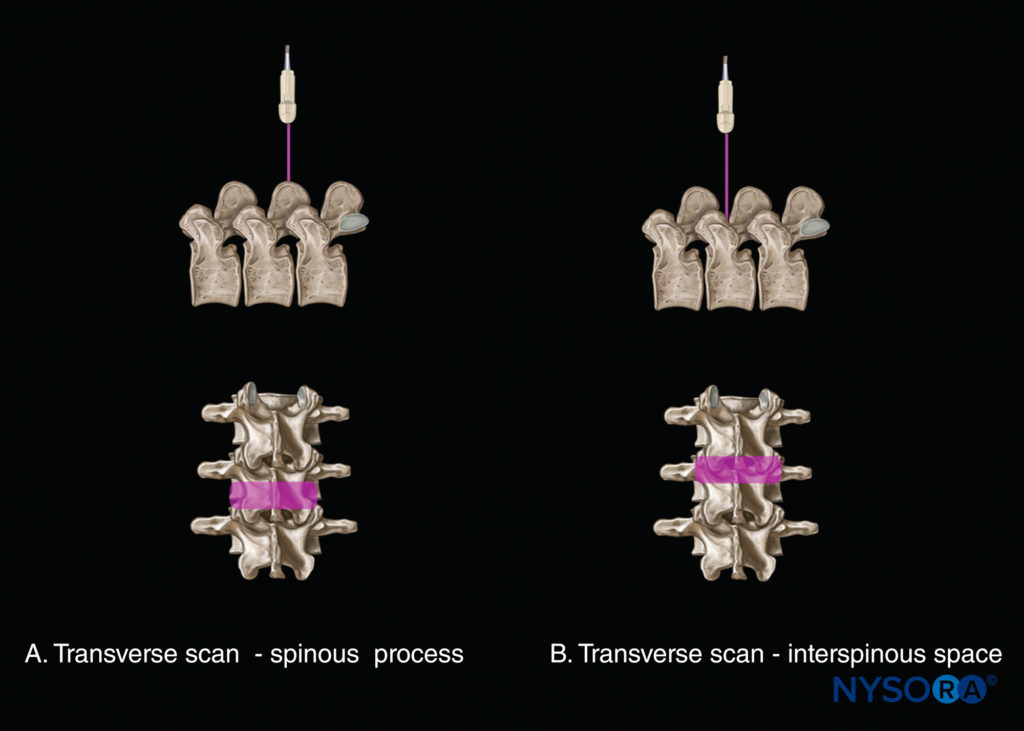
脊椎のUSイメージングは、横軸で実行できます(横スキャン。 図7)または縦軸(矢状スキャン; 図8)患者が座位、横臥位、または腹臥位にある状態。 これらのXNUMXつのスキャン面から得られた解剖学的情報は、米国の脊椎検査中に互いに補完し合っています。 棘突起全体で横方向スキャンを実行できます(を参照) 図7a)または棘突起間/層間空間を介して(を参照) 図7b)。 前者は横棘突起ビューを生成し、後者は脊椎の横棘突起ビューを生成します。 横方向のビューは腰部で比較的簡単に取得できますが、棘突起の鋭い尾側の角形成のため、胸骨中央部(T4–8)では横方向の棘突起間ビューは困難です。 棘突起の角度によっては、脊髄幹麻酔の最適な棘突起間像を生成するために、トランスデューサーを傾ける必要がある場合があります。
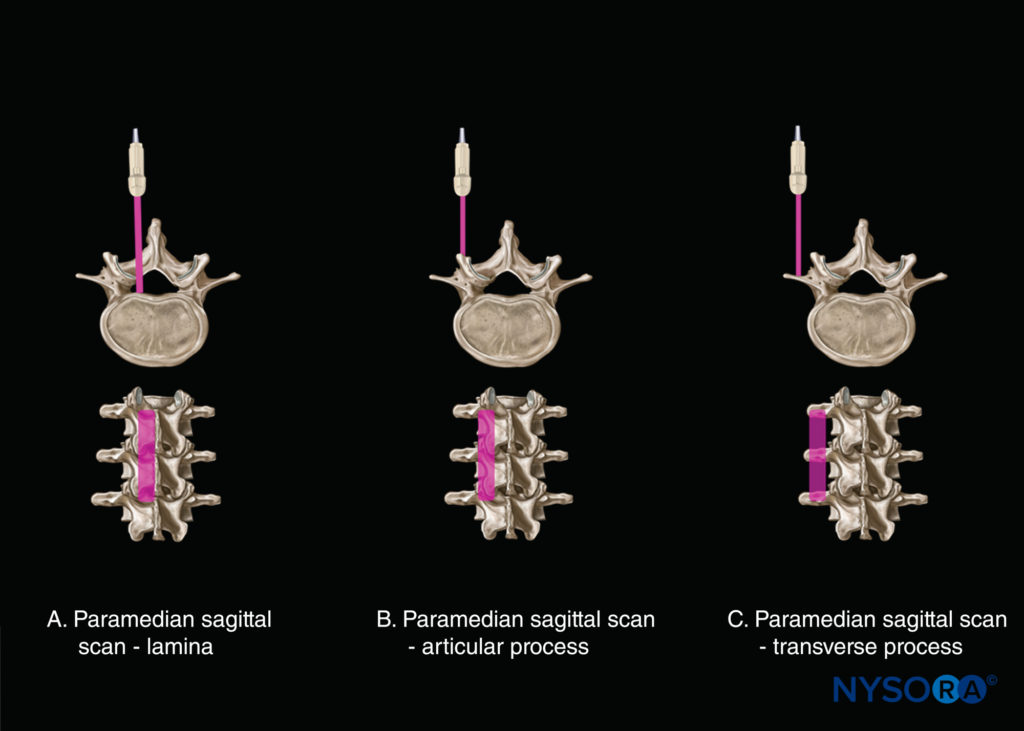
矢状スキャンは、正中線(正中矢状棘突起ビュー)または傍正中面(正中矢状面)を介して実行できます。図8)。 全体として、脊椎の1つの傍正中矢状面ビューを取得できます(内側から外側へ):( XNUMX)傍正中矢状面ビュー(を参照) 図8a); (2)傍正中矢状関節突起ビュー(を参照) 図8b); (3)傍正中矢状横断面図(を参照) 図8c)。 Grauetal。 脊髄幹麻酔構造を視覚化するために傍正中矢状スキャンを使用することを提案しました。 脊椎が傍正中矢状面で画像化されると、米国の脊髄幹構造の視認性がさらに向上することがわかりました(図9)。 パラメディアンサジタルオブリークスキャン(PMSOS)中、トランスデューサーは正中線(パラメディアン)の外側2〜3 cmに配置され、サジタル軸のラミナ上に配置され、正中線に向かってわずかに内側に傾斜します(を参照)。 図9)。 内側傾斜の目的は、US信号が脊柱管の外側溝ではなく、層間空間の最も広い部分を通って脊柱管に入るのを確実にすることです。
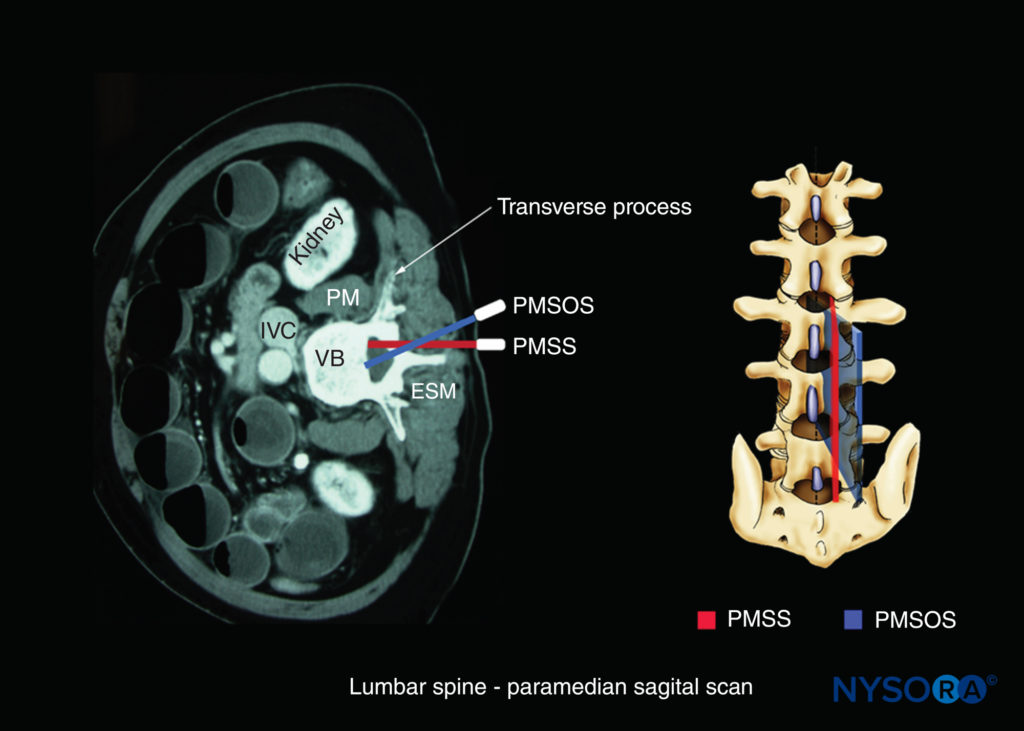
図9 スキャン軸:腰椎の傍正中矢状斜めスキャン。 USビーム(青)の内側の方向に注意してください。 ESM、脊柱起立筋; IVC、下大静脈; PM、大腰筋; PMSOS、傍正中矢状斜めスキャン; PMSS、傍正中矢状スキャン(赤); VB、椎体。
脊椎のソノアナトミー
の詳細な知識 椎骨の解剖学 脊椎の音響解剖学を理解するために不可欠です。 残念ながら、断面解剖学のテキストは、従来の直交面での脊椎の解剖学を説明しています。 つまり、横断面、矢状面、および冠状面です。 USイメージングは通常、トランスデューサーを傾けたり、スライドさせたり、回転させたりすることにより、任意の平面または中間平面で実行されるため、これにより、脊椎の音響解剖学の解釈が困難になることがよくあります。 最近、いくつかの解剖学的モデルが開発され、筋骨格系の米国のイメージング技術(人間のボランティア)、末梢神経ブロックに関連する音響解剖学(人間のボランティアと死体)、および必要な介入スキル(組織模倣ファントムと新鮮な死体)を教えています。
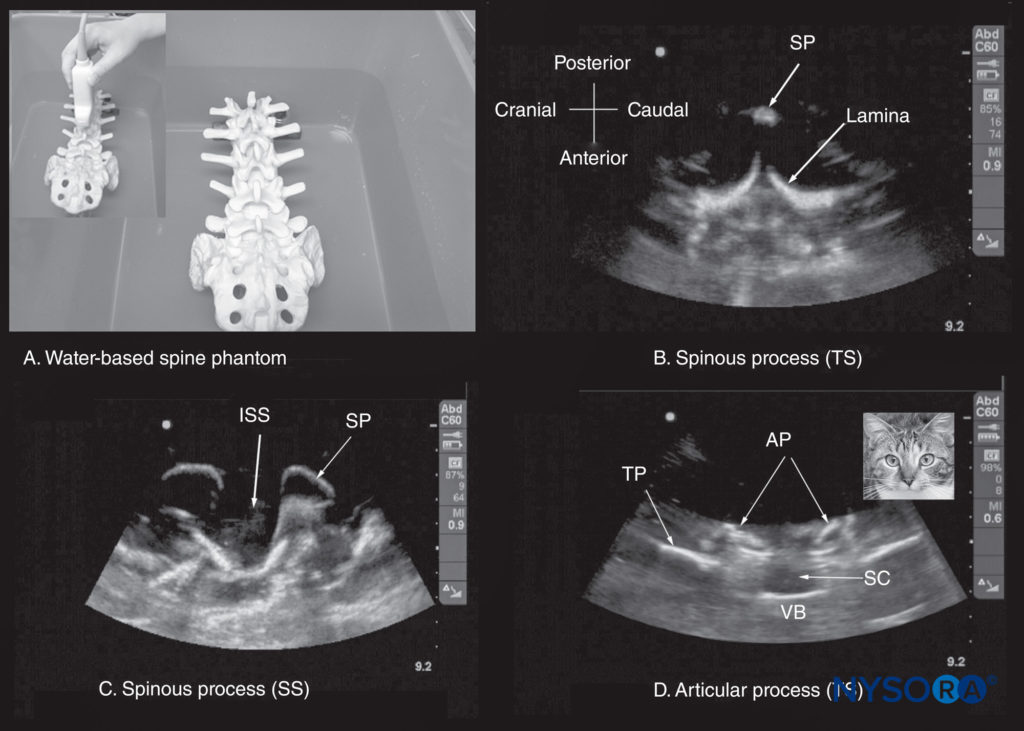
図10 (A)水ベースの脊椎ファントム。 腰仙椎は水浴に浸され、湾曲した線形トランスデューサーを使用して水を通して画像化されます。 他の画像は、水ベースの腰仙椎ファントムからの超音波検査であり、(B)横棘突起(SP)ビューを示しています。 (C)正中矢状棘突起ビュー。 (D)横棘突起間像。 図(d)の隣に挿入画像を配置して、猫の頭に対する横棘突起間ビューの超音波検査の外観の類似性を示しています。 したがって、これは「猫の頭のサイン」と呼ばれます。 AP、関節突起; ISS、棘突起間スペース; SC、脊柱管; SP、棘突起; SS、矢状スキャン; TP、横断プロセス; TS、横方向スキャン; VB、椎体。
ただし、脊椎超音波解剖学またはUSGCNBに必要な介入スキルを学習および実践するために利用できるモデルまたはツールはほとんどありません。 Karmakarらは最近、「水ベースの脊椎ファントム」の使用について説明しました(図10)腰仙椎の骨の解剖学を研究する。 ゼラチン腰仙脊椎ファントム、ゼラチン-寒天脊椎ファントム(図11)、「豚の死骸のファントム」(図12)、および腰椎トレーニングファントム(図13a; CIRSモデル034、CIRS、Inc.、バージニア州ノーフォーク)も、USGCNBを実行するために必要な基本的な手と目の協調スキルを実践するために説明されています。 高解像度CTスキャンデータ(3Dボリュームデータセット)の3次元(XNUMXD)再構成は、骨の解剖学的構造の研究にも使用できるため(図13b、c、d)そして多平面3D画像で視覚化された構造を検証します(図14)。 米国のスキャン平面に対応するVisibleHumanProjectデータセットからのコンピューター生成の解剖学的再構成は、生体内で脊椎の超音波解剖学を研究する別の有用な方法を提供します(図15)。 脊椎のアーカイブされた高解像度3DCTデータセットからの多平面3D再構成を使用して、脊椎のさまざまな骨要素および脊髄幹構造の超音波検査の外観を調査および検証することもできます。
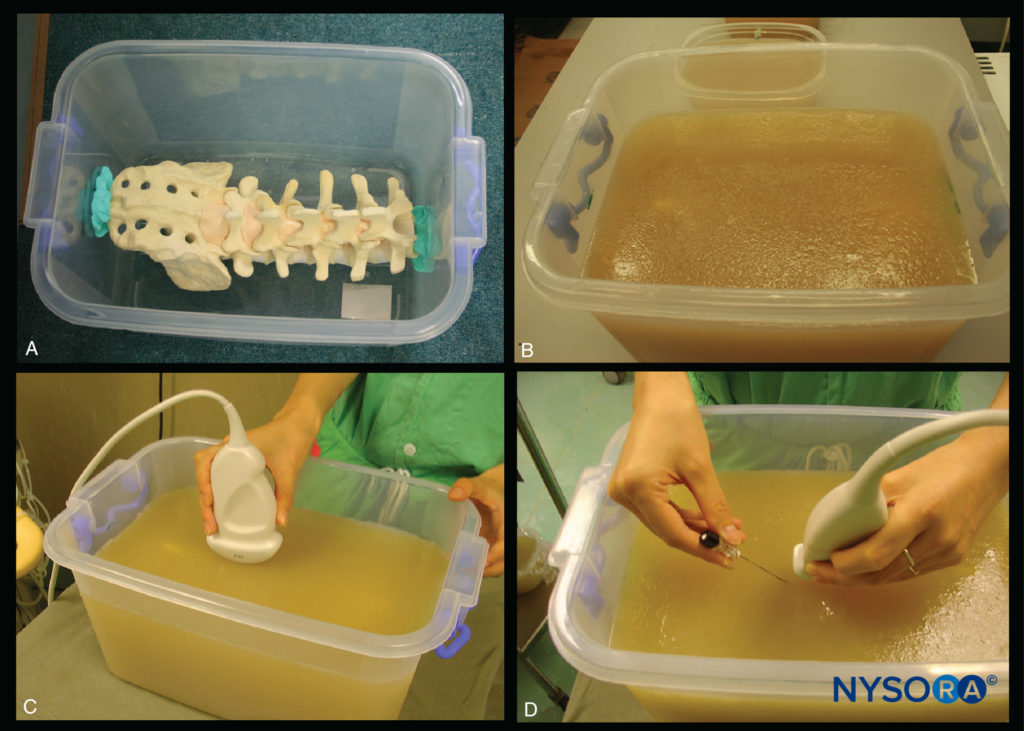
図11 ゼラチン-寒天脊椎ファントム。 (A)プラスチックボックスのベースに固定された腰仙椎モデル。 (B)ゼラチン-寒天混合物に埋め込まれた後の脊椎ファントム。 (C)ゼラチン-寒天脊椎ファントムのUSスキャンを実行します。 (D)ゼラチン-寒天脊椎ファントムへのシミュレートされた面内針挿入。
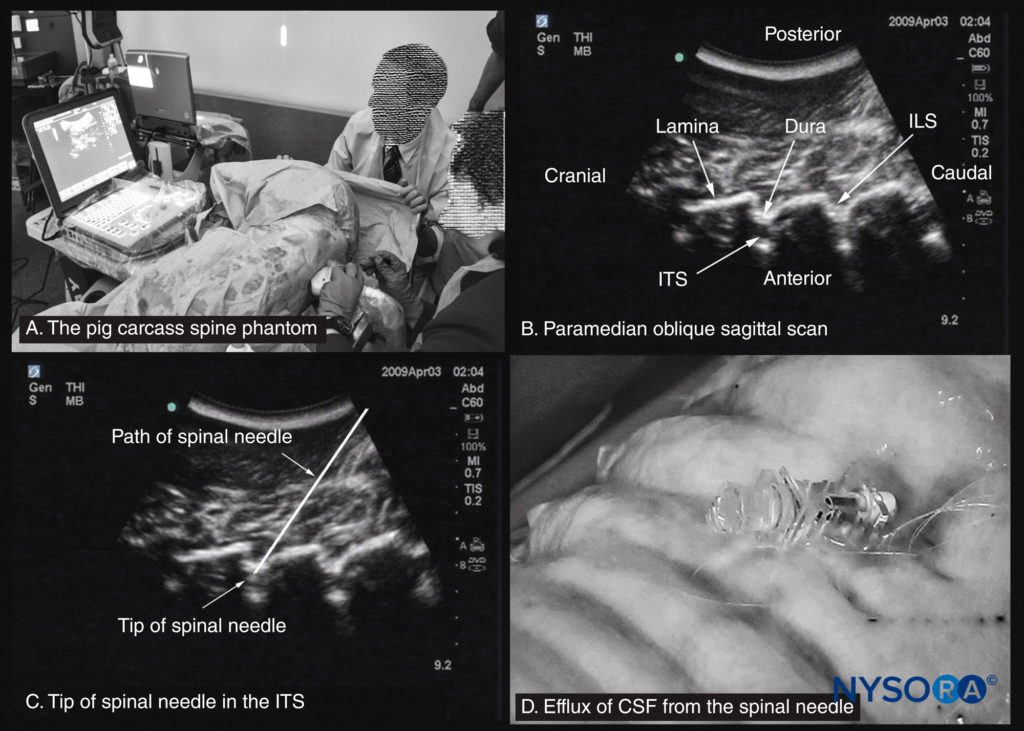
図12 豚の死骸の背骨のファントム。 (A)ワークショップで中央脊髄幹麻酔を練習するために使用されている豚の死骸の脊椎ファントム。 (B)腰椎の傍正中矢状斜位超音波検査。 (C)髄腔内(ITS)の脊髄針の先端を示す超音波検査。 (D)ITSに挿入された脊髄針のハブからの脳脊髄液(CSF)の流出。 ILS、層間スペース。
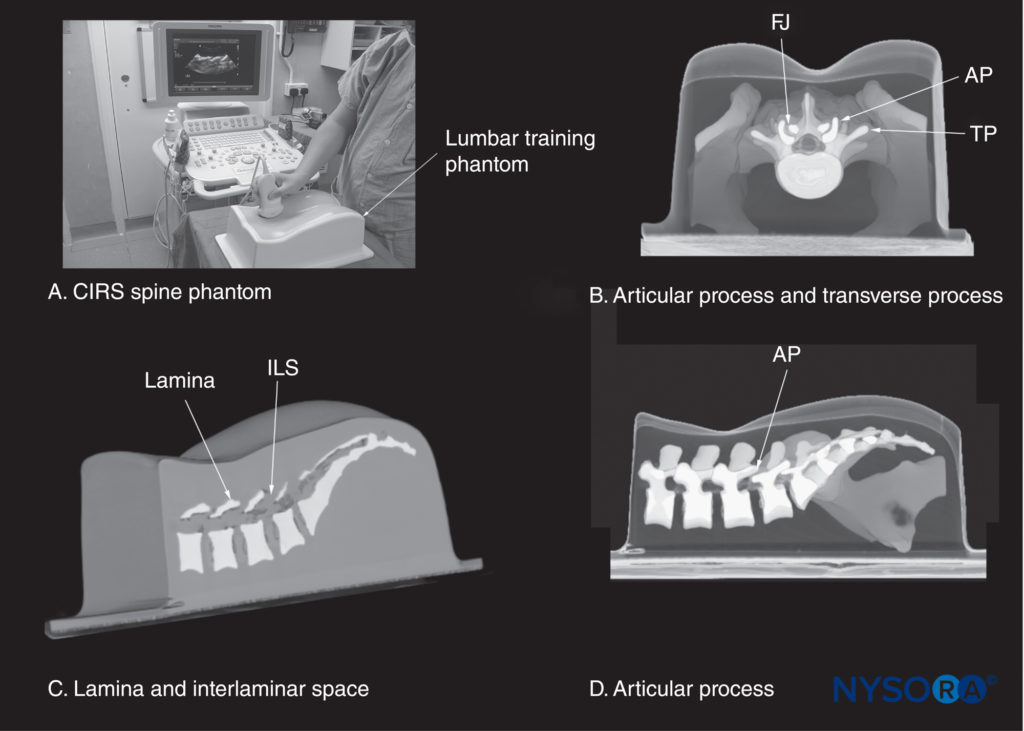
図13 (A)CIRS腰椎トレーニングファントム(CIRSモデル034、CIRS Inc.、バージニア州ノーフォーク)。 他の画像は、CIRSファントムからの高解像度コンピューター断層撮影スキャンデータセットのXNUMX次元再構成を示しており、(B)腰椎の中央棘突起間断面を示しています。 (C)椎弓板のレベルでの傍正中矢状断面。 (D)関節突起(AP)のレベルでの傍正中矢状断面。 FJ、ファセットジョイント; ILS、層間スペース; TP、横断プロセス。
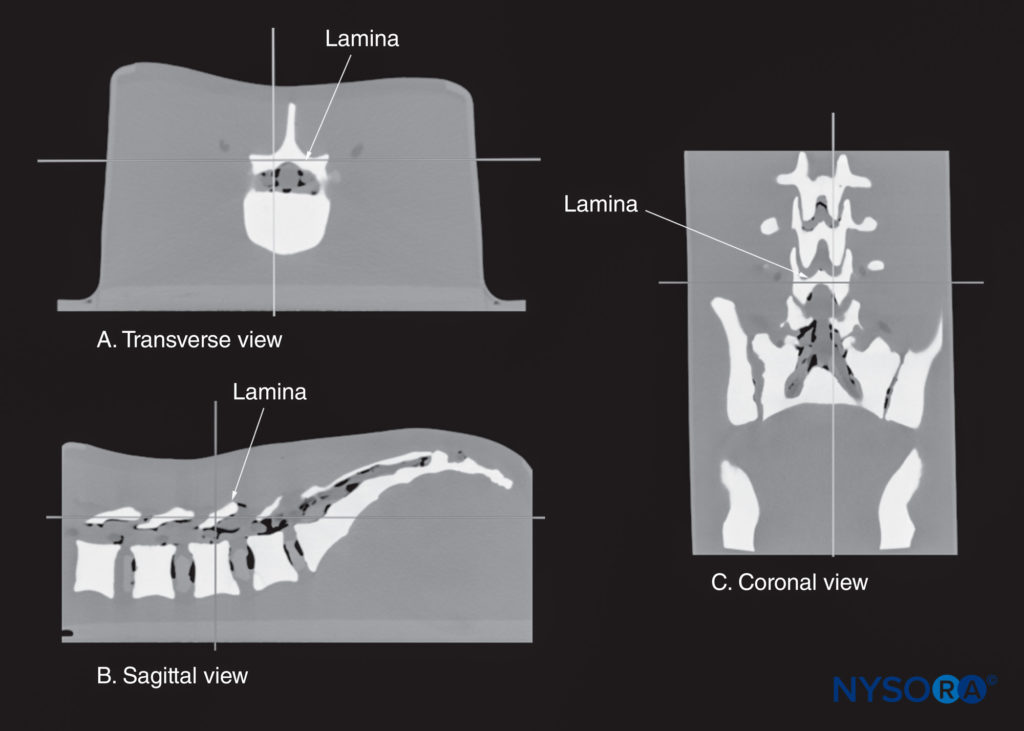
図14 CIRSファントムからの高解像度コンピュータ断層撮影スキャンデータセットの多平面XNUMX次元再構成。 基準点(XNUMXつの直交する平面が交差する場所)が薄層の上にあることに注意してください。 (A)薄層の横断面図。 (B)椎弓板の矢状面。 (C)ラミナのコロナルビュー。
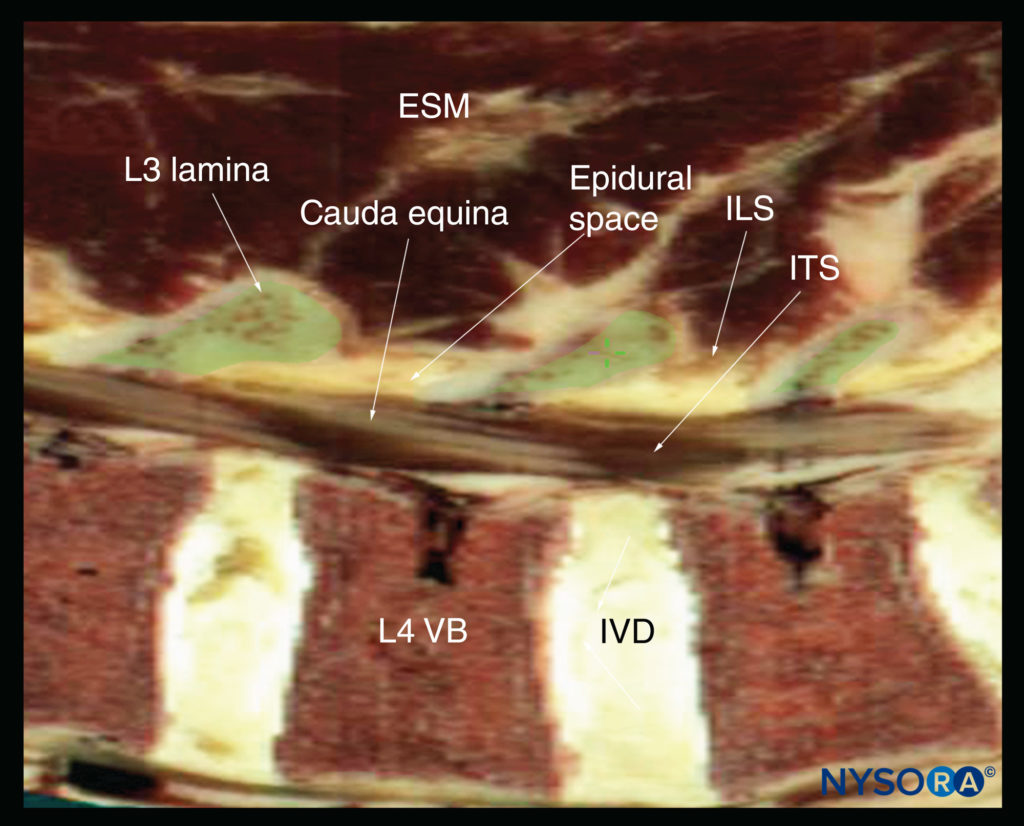
図15 Visible Human Serverの男性データセットからレンダリングされた、腰椎の椎弓板を通る腰椎の矢状死体の解剖学的セクション。 ESM、脊柱起立筋; ILS、層間スペース; ITS、髄腔内スペース; IVD、椎間板; VB、椎体。
水ベースの脊椎ファントム
水ベースの脊椎ファントムは、1つの簡単なステップで脊椎の音響解剖学を学習するプロセスを簡素化します。(2)脊椎の骨要素の音響解剖学を学習します。 (XNUMX)脊椎を構成する軟組織構造の音響解剖学を学ぶ。 水ベースの脊椎ファントムは、脊椎の骨の解剖学的構造を定義するための優れたモデルであり、USG腰椎椎間板神経ブロックに関連する骨の解剖学的構造を研究するためにGreherと同僚によって以前に説明されたモデルに基づいています。 モデルは、市販の腰仙椎モデルを水浴に浸すことによって作成されます(を参照)。 図10a)。 次に、低周波の湾曲したアレイトランスデューサを使用して、生体内で行うのと同じように、横軸と矢状軸の水を介してモデルをスキャンします。 脊椎の各骨要素は、特徴的な超音波パターンを生成します。 これらの超音波パターンを認識する能力は、脊椎の超音波解剖学を理解するための重要なステップです。
棘突起、椎弓板、関節突起、および水ベースの脊椎ファントムからの横突起の代表的な米国の画像は、 図10b、c、dおよび16a、b、c。 この水ベースの脊椎ファントムの利点は、水が無響(黒)の背景を生成し、それに対して骨からの高エコー反射が明確に視覚化されることです。 水ベースの脊椎ファントムは、マーカー(針など)を接触させてスキャンを実行することにより、特定の骨要素の超音波検査の外観をシースルーでリアルタイムに視覚的に検証できます(を参照)。 図16a)。 説明したモデルは、安価で、簡単に準備でき、セットアップにほとんど時間がかからず、動物の組織ベースのファントムのように、劣化したり分解したりすることなく繰り返し使用できます。 初心者がさまざまな米国のスキャン面で脊椎の個々の骨の要素を特定することを学ぶと、これらの要素間のギャップを定義するのが簡単になります:棘突起間(を参照) 図10c)および層間スペース(を参照) 図16a)、これを介して米国のエネルギーが脊柱管に入り、脊柱管ソノグラムに見られる音響ウィンドウを生成します。 同じギャップまたはスペースにより、USGCNB中に針を神経軸に通すこともできます。
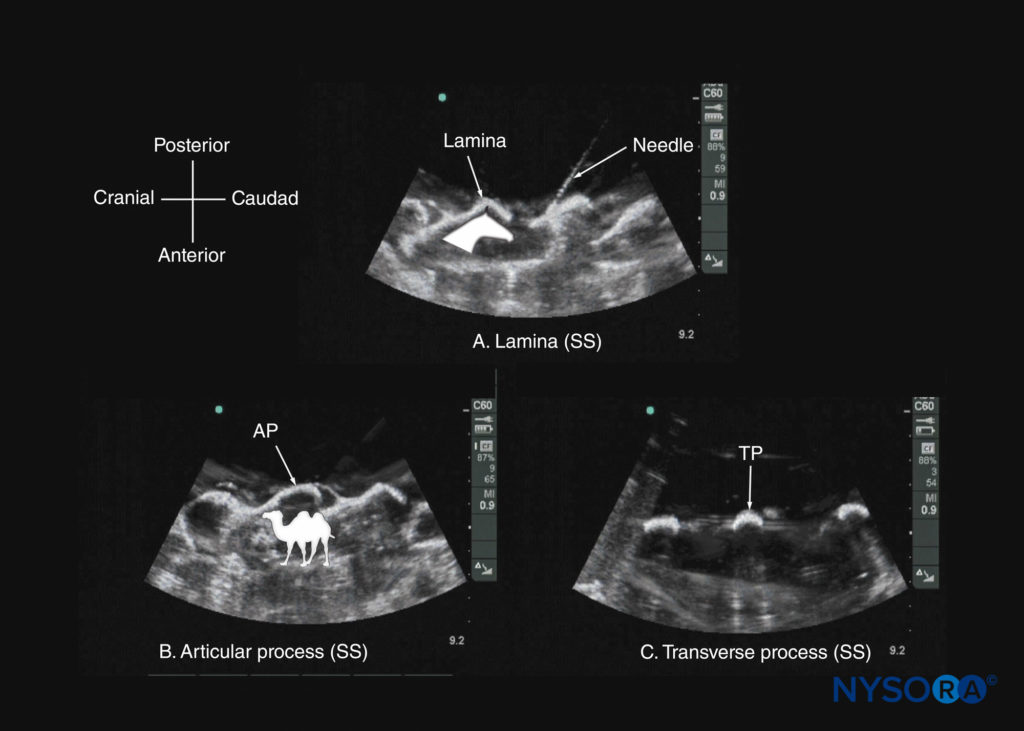
図16 (A)椎弓板の傍正中矢状ソノグラム; (B)関節突起; (C)水ベースの脊椎ファントムからの横方向のプロセス。 ファントム内の骨要素の超音波検査の外観を検証するために使用された方法である、(a)の薄層と接触している針に注意してください。 (a)の挿入画像は、馬の頭のような椎弓板の外観を示し、(b)の挿入画像は、ラクダのこぶのような関節突起の外観を示しています。 AP、関節突起; SS、矢状スキャン; TP、横断プロセス。
腰椎の超音波イメージング
サジタルスキャン
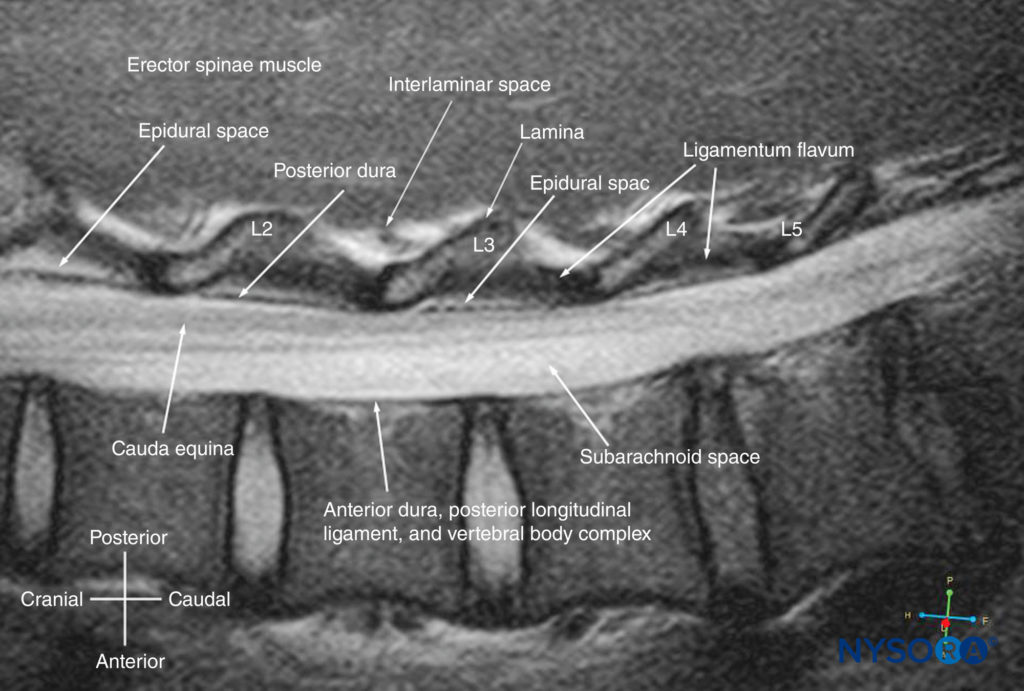
患者は、腰仙椎が最大限に屈曲した状態で、座位、側臥位、または腹臥位になります。 トランスデューサーは、棘突起の1〜2 cm外側(つまり、傍正中矢状面)の腰に配置され、方向マーカーが頭側に向けられます。 スキャン中のわずかな内側の傾きは、傍正中矢状面(PMSO)面で脊椎を超音波処理します。 まず、仙骨は、前方に大きな音響影がある平らな高エコー構造として識別されます(図17)。 トランスデューサーを頭蓋方向にスライドさせると、仙骨とL5椎骨の椎弓板の間にギャップが見られます。これは、L5–S1椎弓板間スペースであり、L5–S1ギャップとも呼ばれます(図17および18)。 L3–4およびL4–5の層間スペースは、上向きにカウントすることで特定できるようになりました(図19)。 脊柱起立筋は低エコーであり、椎弓板の表面にあります。
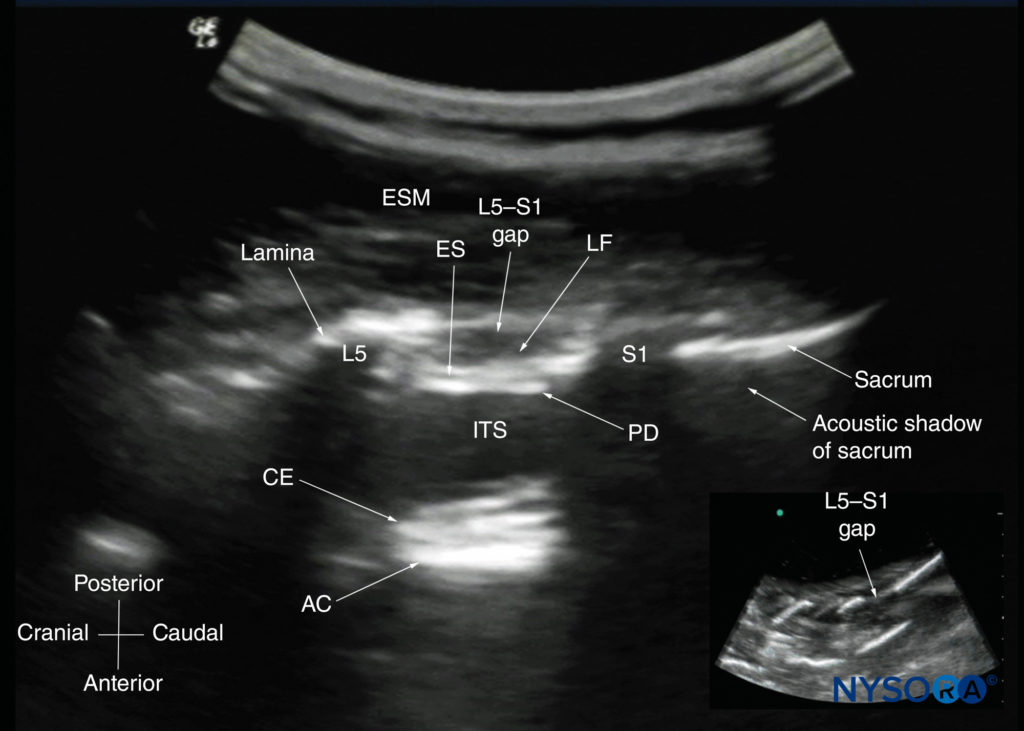
図17 腰仙接合部の傍正中矢状ソノグラム。 仙骨の後面は、前方に大きな音響影がある平らな高エコー構造として識別されます。 仙骨とL5の椎弓板の間のくぼみまたはギャップは、L5–S1椎間腔、またはL5–S1ギャップです。 挿入画像は、L5–S1ギャップを示す水ベースの脊椎ファントムからの一致する超音波検査です。 AC、前部複合体; CE、馬尾; ES、硬膜外腔; ESM、脊柱起立筋; ITS、髄腔内スペース; LF、黄色靭帯; PD、後部硬膜。
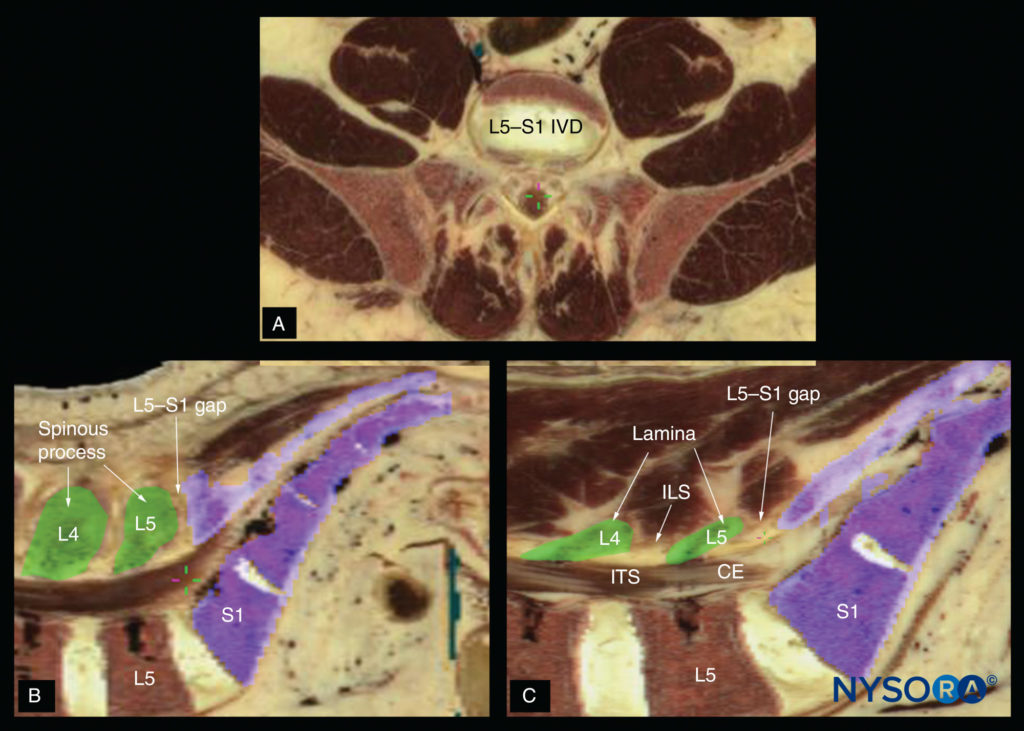
図18 (A)横軸の腰仙接合部(L5–S1ギャップ)を示す死体の解剖学的断面。 (B)正中(矢状)軸および(C)傍正中矢状軸。 CE、馬尾; ILS、層間スペース; ITS、髄腔内スペース; IVD、椎間板。
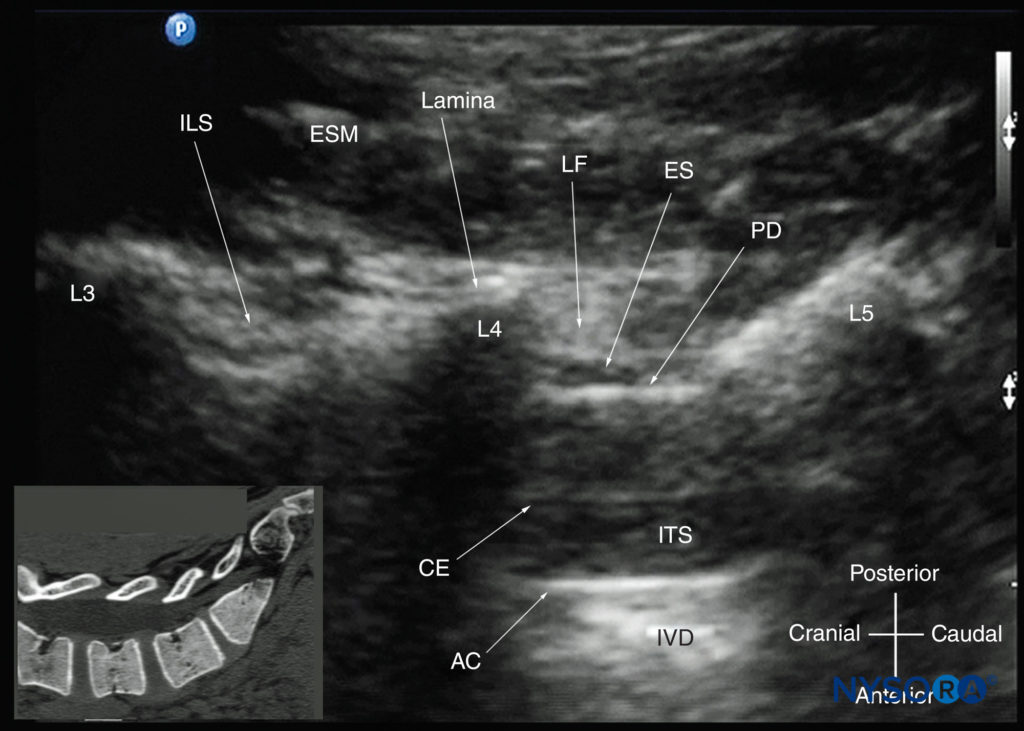
図19 L3–4およびL4–5の層間スペースを示す、椎弓板のレベルでの腰椎の傍正中矢状斜位超音波検査。 高エコー黄色靭帯と後部硬膜の間の低エコー硬膜外腔(幅数ミリメートル)に注意してください。 くも膜下腔内空間は、後部硬膜と前部複合体の間の無響空間です。 馬尾神経線維はまた、髄腔内の高エコーの縦方向の構造として見られます。 前部複合体の前に見られる高エコー反射は、椎間板(IVD)からのものです。 挿入画像は、USスキャンと同じ解剖学的平面での腰仙椎の一致するコンピューター断層撮影(CT)スキャンを示しています。 CTスライスは、著者のアーカイブからの3次元CTデータセットから再構成されました。 AC、前部複合体; CE、馬尾; ES、硬膜外腔; ESM、脊柱起立筋; ILS、層間スペース; ITS、髄腔内スペース; IVD、椎間板; L3、L4椎骨の椎弓板; L4、L5椎骨の薄層; L5、LXNUMX椎骨の椎弓板; LF、黄色靭帯; PD、後部硬膜。
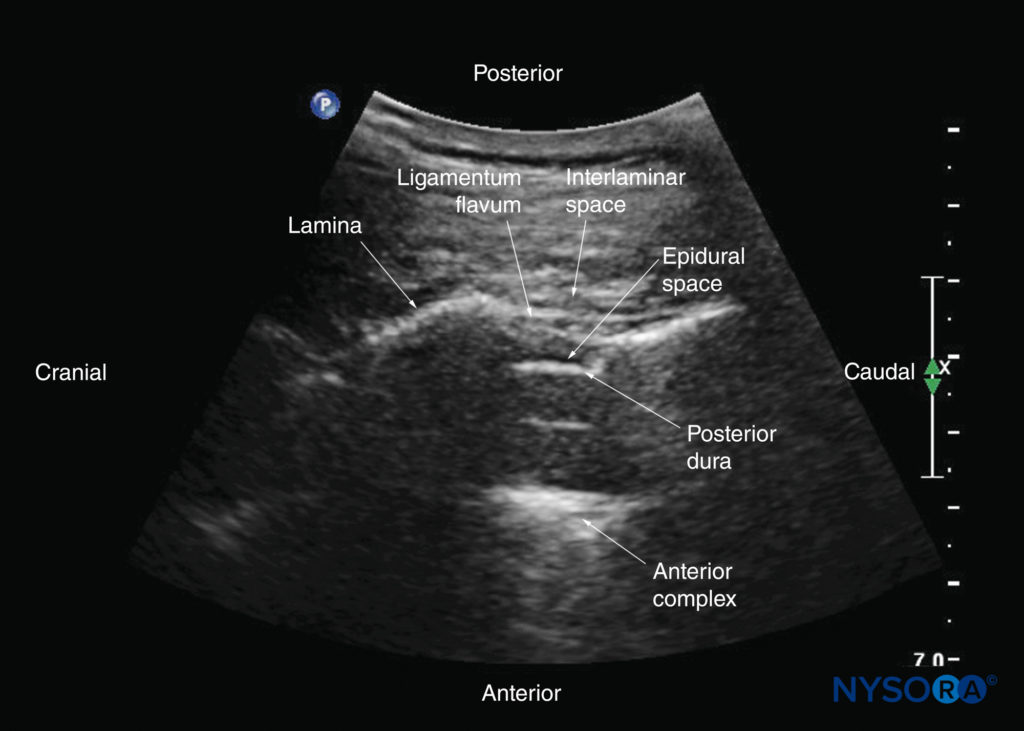
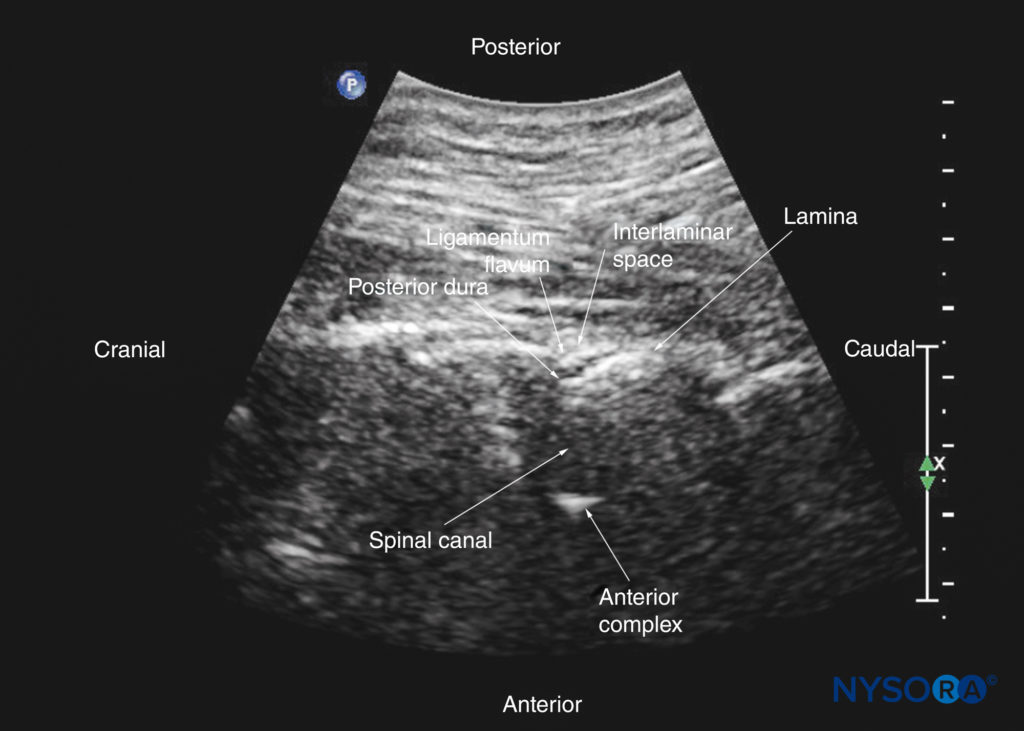
椎弓板は高エコーに見え、視覚化された最初の骨構造です(参照 図19)。 骨は米国の浸透を妨げるので、 アコースティックシャドウ 各薄層の前方。 薄層の超音波検査の外観は、馬の頭と首に似たパターンを生成します(「馬の頭のサイン」)(「馬の頭のサイン」を参照)。 フィギュア16a & 19)。 層間空間は、隣接する薄層の間のギャップです(図20)そして、脊柱管内で脊髄幹構造が視覚化される「音響ウィンドウ」です。
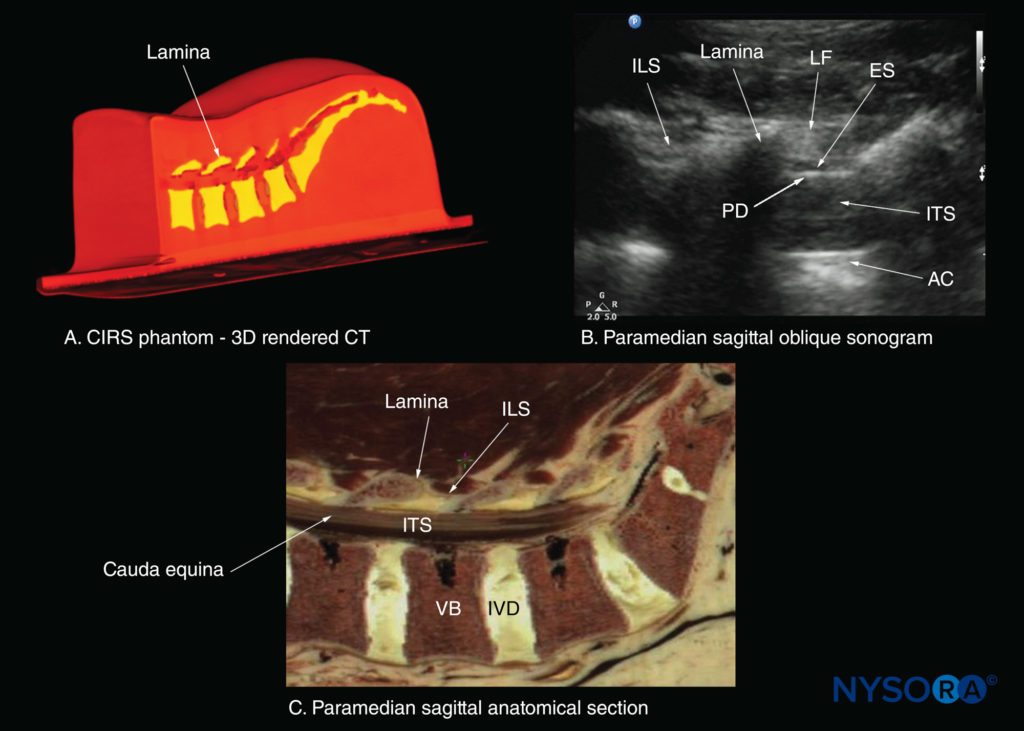
図20 腰仙椎の傍正中矢状断面。椎弓板、椎弓間腔、脊柱管を示しています。(A)CIRSファントムからの高解像度コンピューター断層撮影(CT)スキャンデータセットの3次元(3D)再構成。 (B)L5–XNUMX層間空間を通る傍正中矢状斜め超音波検査。 (C)傍正中矢状死体の解剖学的セクション。 AC、前部複合体; ES、硬膜外腔; ILS、層間スペース; ITS、髄腔内スペース; IVD、椎間板; LF、黄色靭帯; PD、後部硬膜; VB、椎体。
黄色靭帯は、隣接する椎弓板を横切る高エコーバンドとして現れます(を参照)。 図19)。 後部硬膜は黄色靭帯の前の次の高エコー構造であり、硬膜外腔は黄色靭帯と後部硬膜の間の低エコー領域(幅数ミリメートル)です(を参照)。 図19)。 黄色靭帯と後部硬膜は、「後部複合体」または「黄色靭帯-後部硬膜複合体」と呼ばれる単一の線形高エコー構造として見ることもできます。 後部硬膜は、一般的に黄色靭帯よりも高エコーです。 脳脊髄液を伴う髄嚢は、硬膜後部の前方の無響空間です(参照 図19)。 馬尾症候群は、馬尾症候群の嚢内にあり、無響性の馬尾症候群内の複数の水平方向の高エコーの影として見られることがよくあります。 一部の患者では、馬尾症候群の脈動が確認されています。 前縦靭帯も高エコーですが、エコー源性が類似しており(等エコー)、互いに密接に隣接しているため、前縦靭帯および椎体の後面と区別するのは必ずしも容易ではありません。 結果として生じるのは、前方の単一の複合的な高エコー反射であり、これは「前方複合体」と呼ばれます(「前方複合体」を参照)。 図17 & 19).
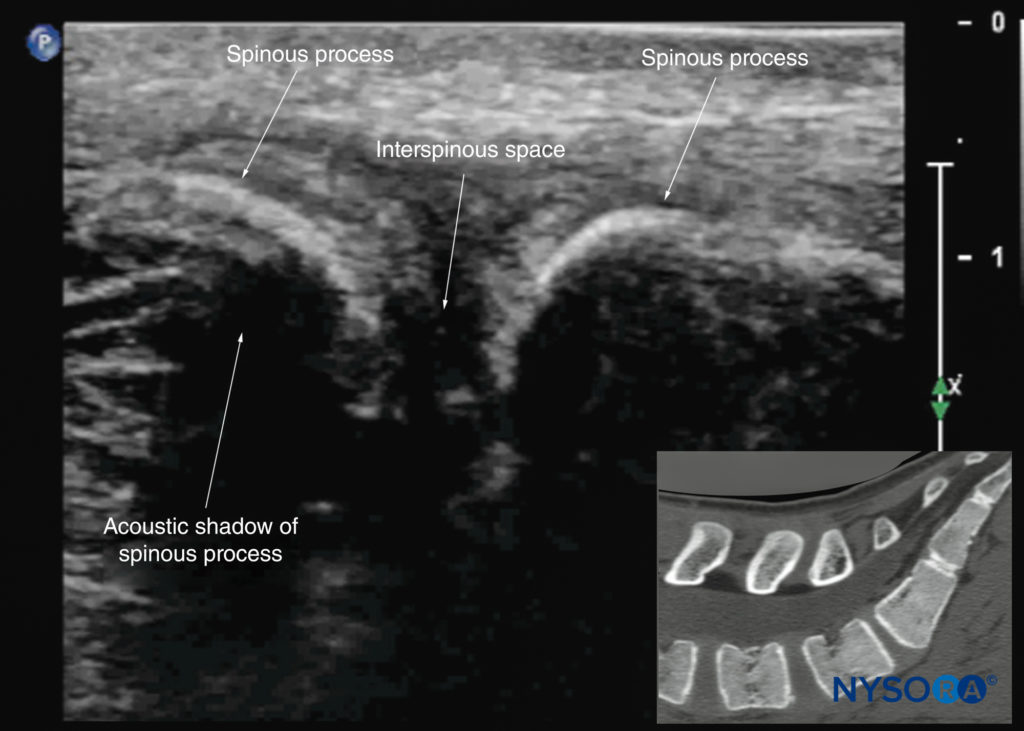
図21 腰椎の正中矢状ソノグラムは、棘突起の三日月形の高エコー反射を示しています。 正中線の狭い棘突起間スペースに注意してください。 挿入画像は、正中線を通る腰仙椎の対応するコンピューター断層撮影(CT)スキャンを示しています。 CTスライスは、著者のアーカイブからのXNUMX次元CTデータセットから再構成されました。
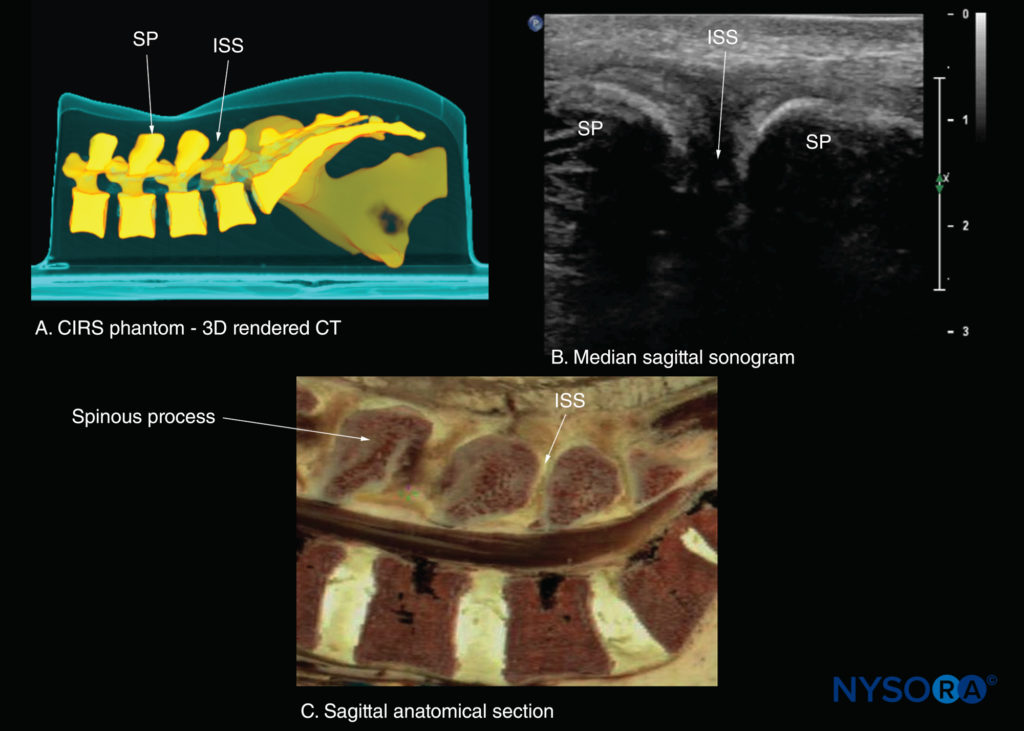
図22 腰仙椎の正中矢状断面。 (A)CIRSファントムからの高解像度コンピューター断層撮影(CT)スキャンデータセットの3次元(XNUMXD)再構成。 (B)棘突起(SP)と棘突起間(ISS)を示す正中矢状ソノグラム。 (C)正中矢状死体の解剖学的セクション。
トランスデューサーが内側、つまり正中矢状面にスライドすると、正中矢状棘突起ビューが取得され、表面的な高エコーの三日月形の構造として表示されるL3〜L5椎骨の棘突起の先端が得られます。見た(図10c、21, 22)。 正中線の棘突起間の音響ウィンドウは狭く、脊柱管内の脊髄幹構造の明確な視覚化を妨げることがよくあります。 トランスデューサーが椎弓板のレベルで傍正中矢状面から横方向に移動した場合、傍正中矢状関節突起ビュー(図23 & 24)が見られます。 椎骨の関節突起は、ギャップが介在しないXNUMX本の連続した高エコーの波線として表示されます(を参照)。 図23).
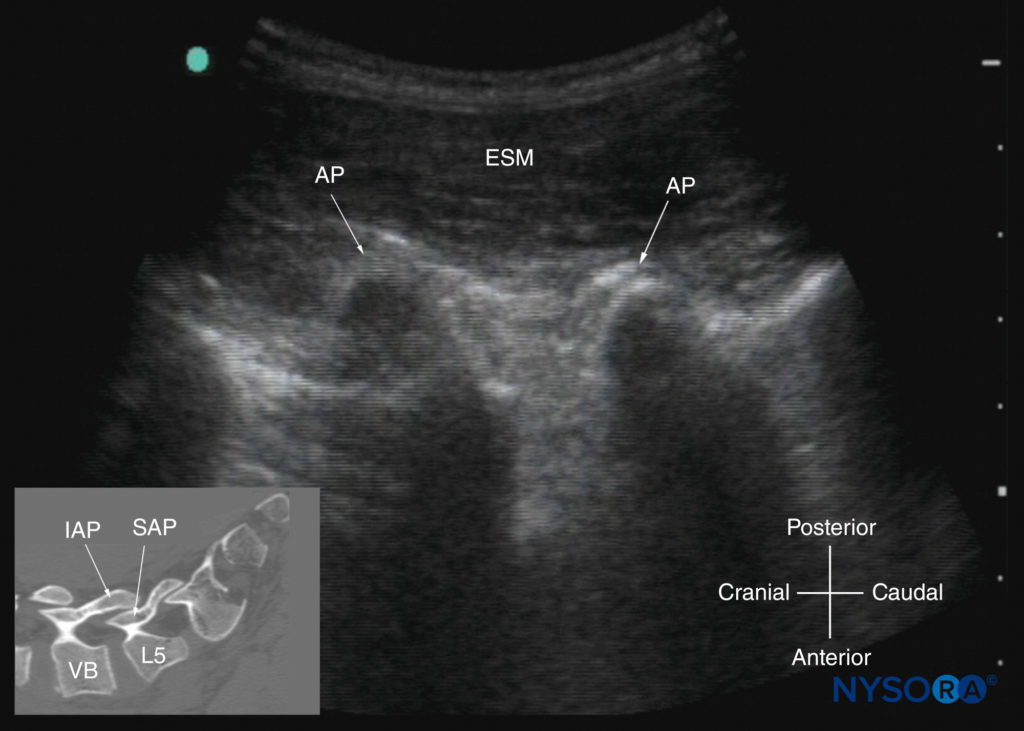
図23 椎骨の関節突起(AP)のレベルでの腰椎の傍正中矢状超音波検査。 APの「ラクダのこぶ」の外観に注意してください。 挿入画像は、APのレベルでの腰仙椎の対応するコンピューター断層撮影(CT)スキャンを示しています。 CTスライスは、著者のアーカイブからのXNUMX次元CTデータセットから再構成されました。 ESM、脊柱起立筋; IAP、下関節突起; SAP、優れた関節突起; VB、椎体
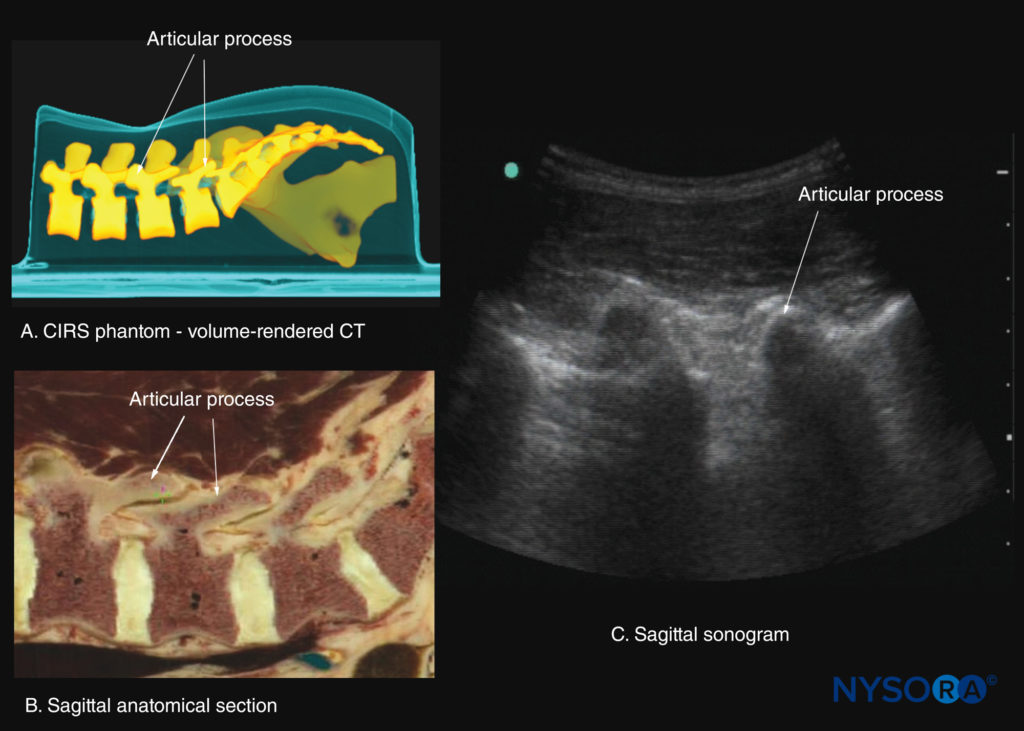
図24 関節突起(AP)のレベルでの腰椎の傍正中矢状断面。 (A)CIRSファントムからの高解像度コンピューター断層撮影(CT)スキャンデータセットのXNUMX次元再構成。 (B)傍正中矢状死体の解剖学的セクション。 (C)傍正中矢状ソノグラム。
これにより、複数のラクダのこぶに似た超音波パターンが生成されます。これは、「ラクダのこぶの兆候」と呼ばれます(を参照)。 図16b、23, 24)。 関節突起の外側の矢状スキャンは、L3〜L5椎骨の横突起を表示し、傍正中矢状横突起ビューを生成します(図25 & 26)。 横方向のプロセスは、三日月形の高エコー反射と指のような音響の影によって前方に認識されます(を参照)。 図16c、25、 & 26)。 これらの特徴は、ギリシャ神話の海の神であるポセイドンや、ヒンドゥー教の神シヴァ(図25).
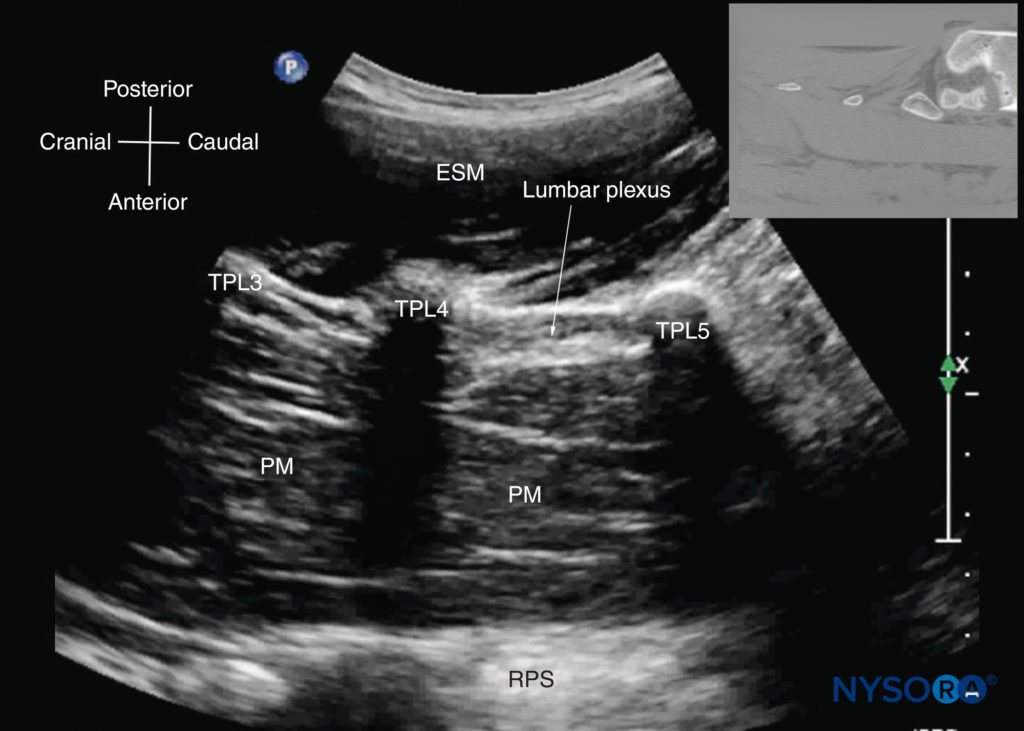
図25 横突起(TP)のレベルでの腰椎の傍正中矢状ソノグラム。 「トライデントサイン」を生成する音響シャドウを伴うTPの高エコー反射に注意してください。 大腰筋(PM)は、横突起間の音響ウィンドウに表示され、その典型的な低エコーおよび横紋筋の外観によって認識されます。 腰神経叢の一部は、L4椎骨とL5椎骨の横突起の間の大腰筋の後部にある高エコーの影としても見られます。 挿入画像は、TPのレベルでの腰仙椎の対応するコンピューター断層撮影(CT)スキャンを示しています。 CTスライスは、著者のアーカイブからのXNUMX次元CTデータセットから再構成されました。 ESM、脊柱起立筋; RPS、後腹膜腔。
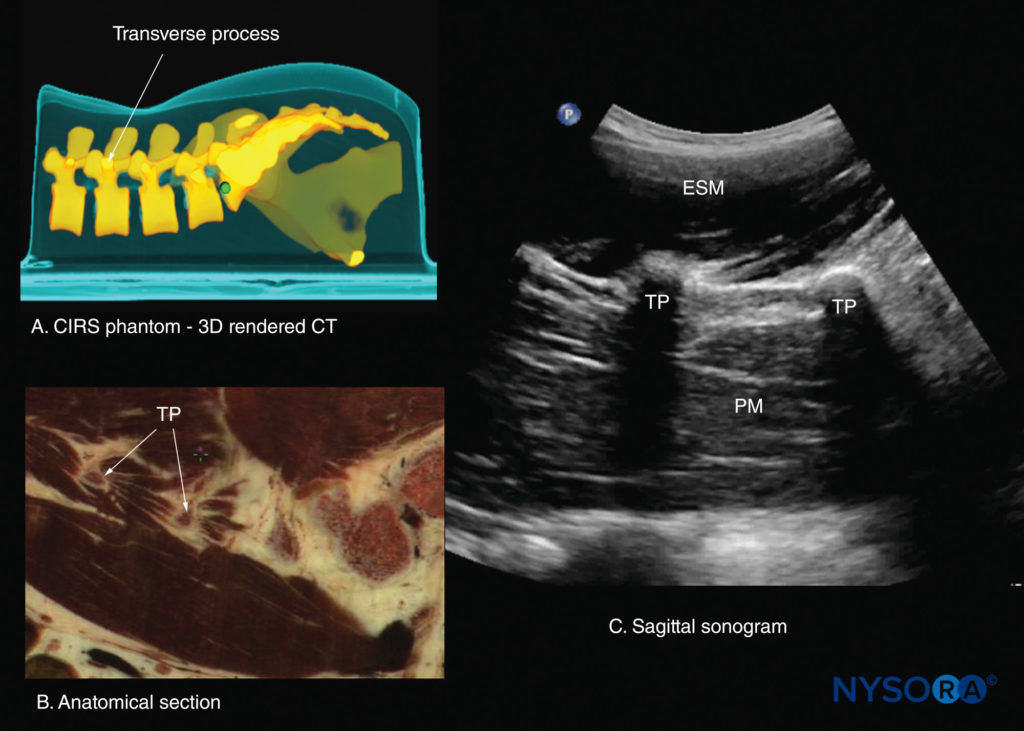
図26 横突起(TP)のレベルでの腰椎の傍正中矢状断面。 (A)CIRSファントムからの高解像度コンピューター断層撮影(CT)スキャンデータセットの3次元(XNUMXD)再構成。 (B)傍正中矢状死体の解剖学的セクション。 (C)傍正中矢状ソノグラム。 ESM、脊柱起立筋; PM、大腰筋。
トランスバーススキャン
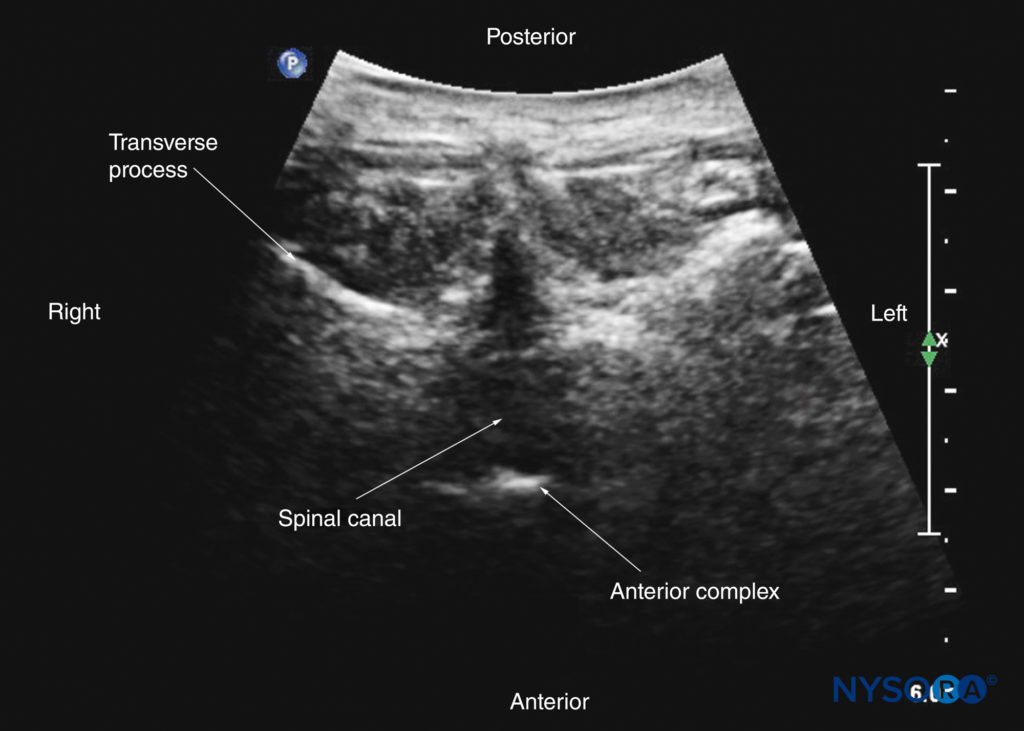
腰椎の横方向スキャンの場合、USトランスデューサーは棘突起の上に配置されます(横棘突起ビュー。参照)。 図7a)、患者が座位または横臥位になっている。 横方向の超音波検査では、棘突起と両側の椎弓板は、前部の高エコー反射として見られ、その前に、下にある脊柱管、したがって脊髄幹麻酔を完全に覆い隠す暗い音響影があります(図27 & 28)。 したがって、このビューは、脊髄幹構造の画像化には適していませんが、棘突起を触診できない場合(肥満患者など)の正中線を特定するのに役立ちます。
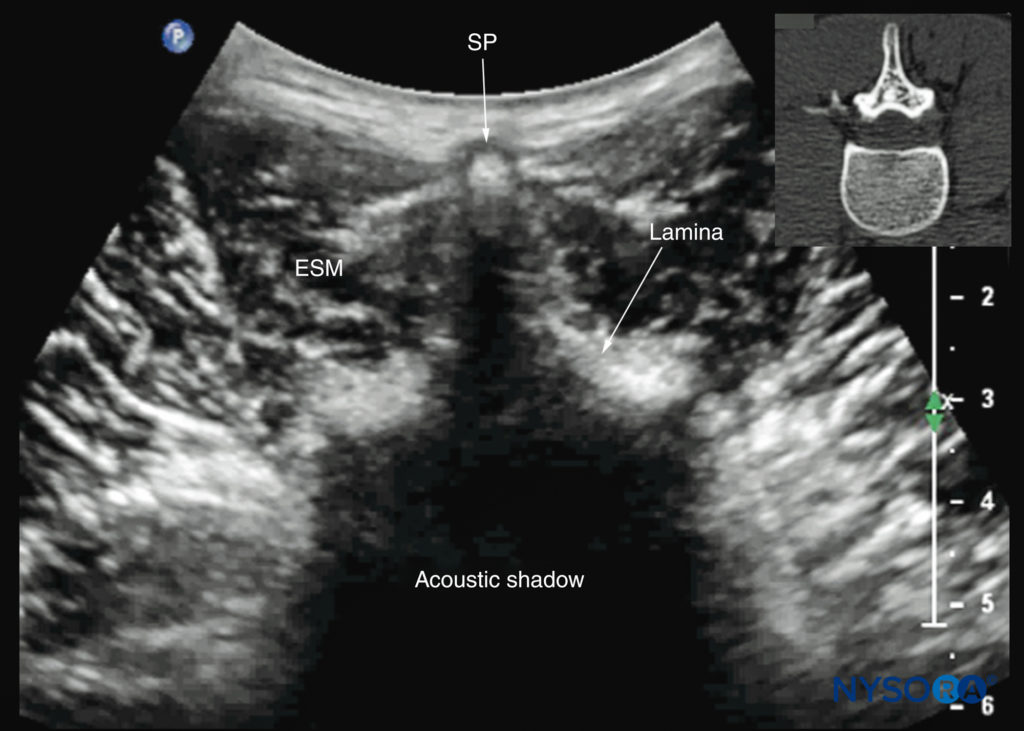
図27 L4棘突起の真上にトランスデューサーを配置した腰椎の横方向超音波検査(横棘突起ビュー)。 脊柱管と脊髄幹構造を完全に覆い隠す棘突起と椎弓板の音響の影に注意してください。 挿入画像は、腰椎の対応するコンピューター断層撮影(CT)スキャンを示しています。 CTスライスは、著者のアーカイブからのXNUMX次元CTデータセットから再構成されました。 ESM、脊柱起立筋; SP、棘突起。
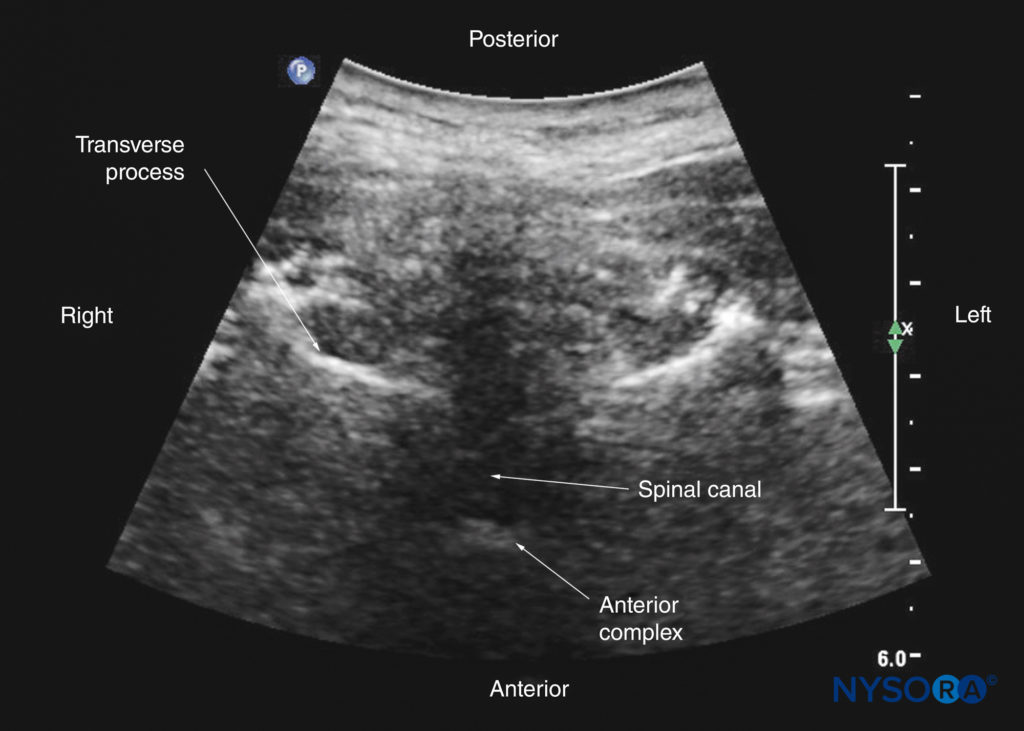
ただし、トランスデューサーを頭側または尾側にわずかにスライドさせることにより、棘突起間または層間空間を横方向にスキャンすることができます(棘突起間ビュー。 図7b、29, 30)。 USビームを棘突起間腔に位置合わせし、US画像を最適化するには、トランスデューサを頭側または尾側にわずかに傾ける必要がある場合があります。 横棘突起間ビューでは、正中線および関節突起の脊柱管内で、後部硬膜、髄嚢、および前部複合体が(後部から前部方向に)視覚化され、横突起が横方向に視覚化されます(を参照)。 図29 & 30)。 骨の要素は、脊柱管が頭を表し、関節突起が耳を表し、横突起がひげを表す(「猫の頭のサイン」)、猫の頭に似た超音波パターンを生成します(「猫の頭のサイン」を参照)。 図10d).
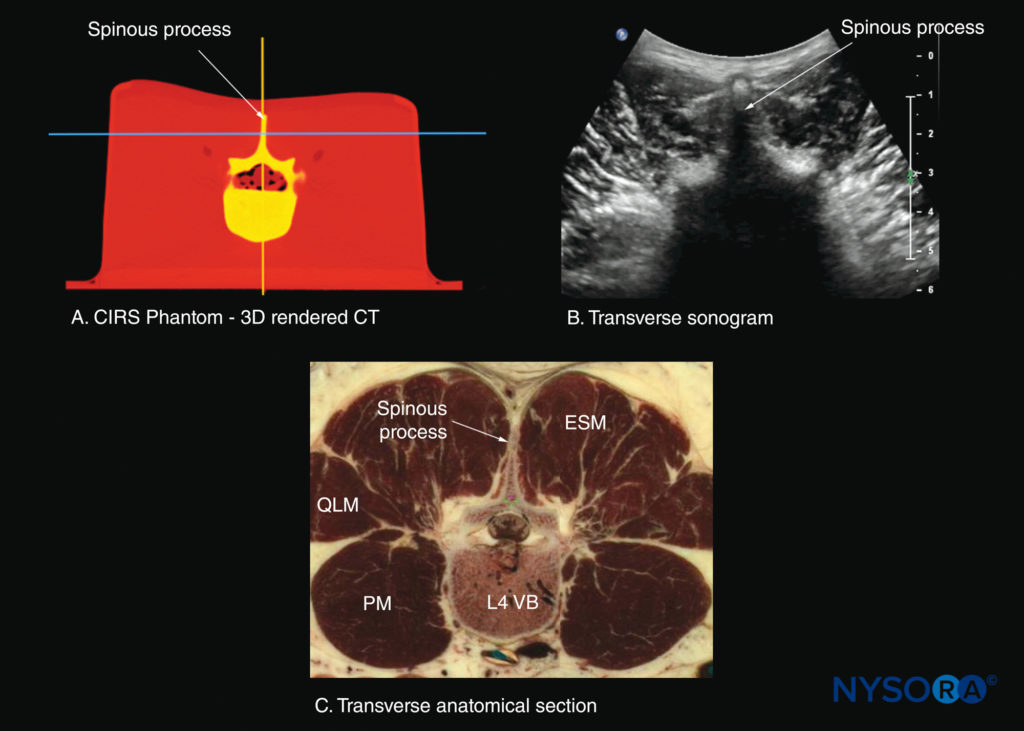
図28 L4棘突起(SP)のレベルでの腰椎の横断面。 (A)CIRSファントムからの高解像度コンピューター断層撮影(CT)スキャンデータセットからレンダリングされた横断面。 (B)ソノグラム:横棘突起ビュー。 (B)横方向の死体の解剖学的セクション。 ESM、脊柱起立筋; PM、大腰筋; QLM、腰方形筋; VB、椎体。
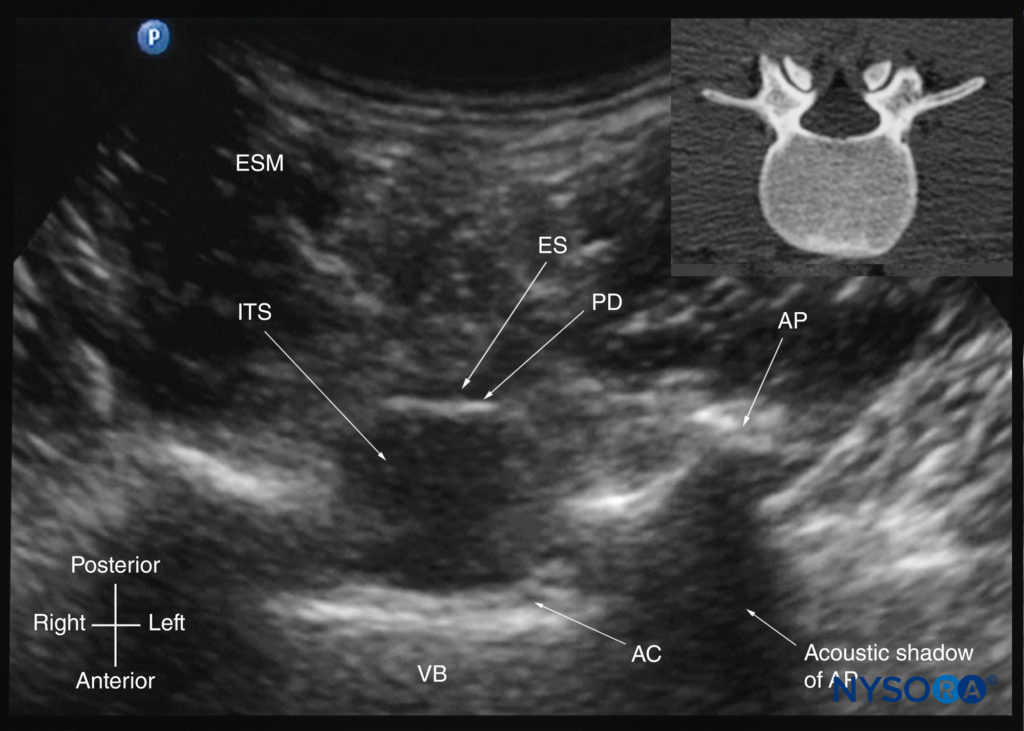
図29 USビームが棘突起間腔を通して超音波で照射されるようにトランスデューサーが配置された腰椎の横方向の超音波検査(横棘突起間像)。 硬膜外腔、後部硬膜、髄腔内、および前部複合体が正中線に表示され、関節突起(AP)が正中線の両側に横方向に表示されます。 両側の関節突起が対称的に配置されていることに注意してください。 挿入画像は、腰椎の対応するコンピューター断層撮影(CT)スキャンを示しています。 CTスライスは、著者のアーカイブからのXNUMX次元CTデータセットから再構成されました。 AC、前部複合体; ES、硬膜外腔; ESM、脊柱起立筋; ITS、髄腔内スペース; PD、後部硬膜; VB、椎体
黄色靭帯が棘突起間ビューで視覚化されることはめったにありません。これは、黄色靭帯が椎弓板にアーチ状に付着することによって引き起こされる異方性が原因である可能性があります。 硬膜外腔はまた、PMSOSよりも横棘突起間ビューで視覚化される頻度が低くなります。 横棘突起間ビューは、脊柱側弯症などの椎骨の回転変形を調べるために使用できます。 通常、両側の椎弓板と関節突起の両方を対称的に配置する必要があります(を参照)。 図10d, 13b, 29)。 ただし、非対称性がある場合は、脊柱の回転変形が疑われ、それに応じて針の軌道が変更されます。
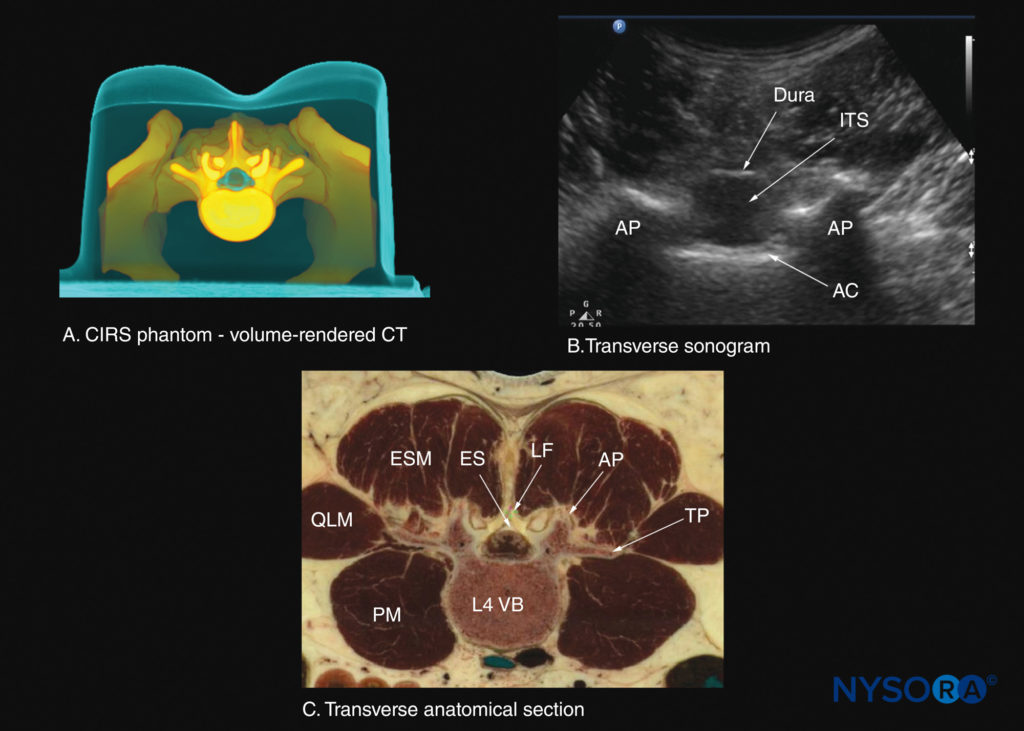
図30 L3–4棘突起間スペースのレベルでの腰椎の横断面。 (A)CIRSファントムからの高解像度コンピューター断層撮影(CT)スキャンデータセットからレンダリングされた横断面。 (B)ソノグラム:横棘突起間ビュー。 (C)横方向の死体の解剖学的セクション。 AC、前部複合体; AP、関節突起; ES、硬膜外腔; ESM、脊柱起立筋; ITS、髄腔内嚢; LF、黄色靭帯; PM、大腰筋; QLM、腰方形筋; TP、横断プロセス; VB、椎体。
胸椎の超音波イメージング
胸椎の米国でのイメージングは、腰椎よりも困難です。 USで脊髄幹構造を視覚化する能力は、イメージングが実行されるレベルによって異なる場合があり、胸部上部レベルでの脊髄幹麻酔の視認性が低下します。 スキャンが実行されるレベルに関係なく、胸椎はおそらく患者が座った状態で最もよく画像化されます。 胸部下部(T9–T12)では、脊髄幹麻酔の超音波検査の外観(図31)脊椎の解剖学的構造が同等であるため、腰部のそれと同等です。 ただし、棘突起の鋭い尾側角形成と、胸郭中央部(T4〜T8)の棘突起間および層間の狭い空間は、下にある脊髄幹麻酔の可視性が制限された狭い音響ウィンドウをもたらします(図32 & 33).
Grauらは、若いボランティアを対象にT5〜T6レベルで胸椎の米国画像診断を実施し、所見を一致する磁気共鳴画像法(MRI)画像と相関させました。 彼らは、横軸が脊髄幹構造の最良の画像を生成することを発見しました。 ただし、硬膜外腔は、傍正中矢状スキャンで最もよく視覚化されました。 とにかく、米国は硬膜外腔または脊髄を描写する能力に制限がありましたが、後部硬膜を示す点でMRIよりも優れていました。 ただし、横棘間靭帯像は、胸郭中央部ではほとんど得られません(を参照)。 図33)、したがって、横方向スキャンは、正中線の識別に役立つ以外に、CNBに役立つ情報をほとんど提供しません。
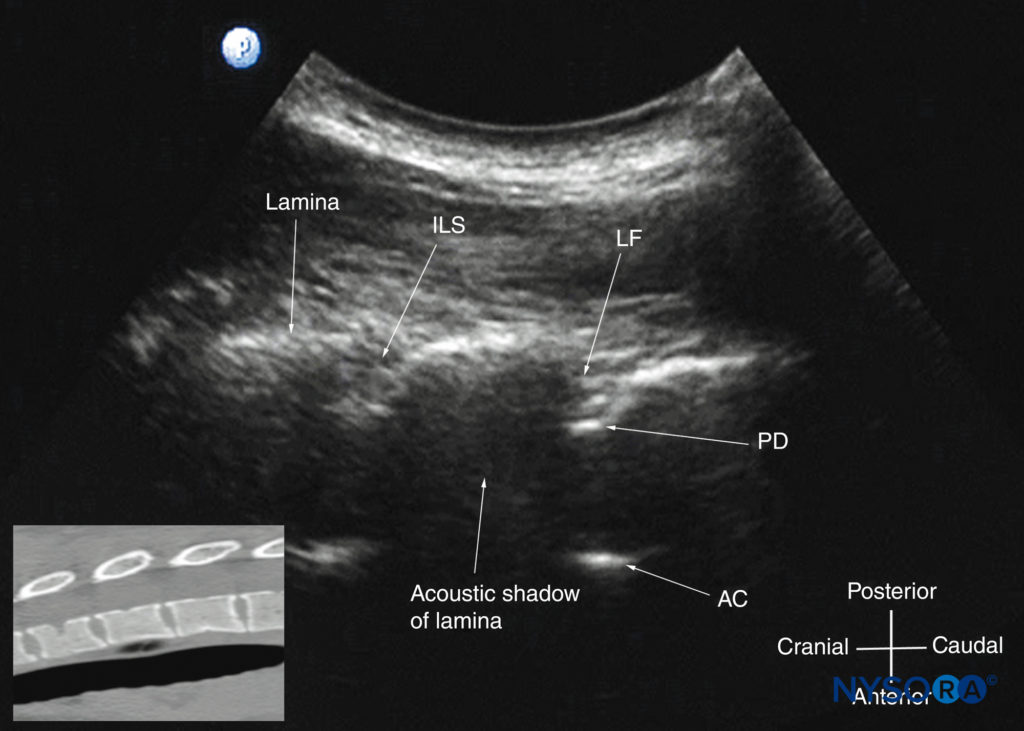
図32 胸郭中央部の脊椎の傍正中矢状斜位超音波検査。 後部硬膜(PD)と前部複合体(AC)は、狭い音響窓を通して見ることができます。 挿入画像は、胸郭中央部の脊椎の対応するコンピューター断層撮影(CT)スキャンを示しています。 CTスライスは、著者のアーカイブからのXNUMX次元CTデータセットから再構成されました。 ILS、層間スペース; LF、黄色靭帯。
対照的に、PMSOS(を参照) 図32)、狭い音響ウィンドウにもかかわらず、CNBに関連するより有用な情報を提供します。 薄層は、前方に音響の影がある平らな高エコー構造として見られ、後方の硬膜は、音響ウィンドウで一貫して視覚化されます(を参照)。 図32)。 ただし、硬膜外腔、脊髄、中心管、および前部複合体は、描写するのが難しく、胸郭中央部で視覚化されることはめったにありません(を参照)。 図32)。 CNBが胸椎上部(T1〜T4)で実行されることはめったにありませんが、音響ウィンドウが狭いにもかかわらず、USイメージングは可能です(図34 & 35).
仙骨の超音波イメージング
仙骨の米国でのイメージングは、尾側硬膜外注射に関連する音響解剖学を特定するために最も一般的に実行されます。 仙骨は表面構造であるため、高周波リニアアレイトランスデューサをスキャンに使用できます。 患者は、腰仙椎を曲げるために腹部の下に枕を置いて、側臥位または腹臥位に配置されます。 尾側硬膜外腔は腰部硬膜外腔の続きであり、一般的に仙骨の裂孔を介してアクセスされます。 仙骨裂孔は仙骨の遠位端に位置し、仙尾骨靭帯で覆われています。 その横方向のマージンは、XNUMXつの仙骨角によって形成されます。 仙骨裂孔のレベルでの仙骨の横方向の超音波検査では、仙骨角膜は、正中線の両側にXNUMXつずつ、XNUMXつの高エコーの逆U字型構造として見られます(図36).
XNUMXつの仙骨角膜を接続し、皮膚と皮下組織の奥深くにあるのは、高エコー帯である仙尾骨靭帯です(「仙骨靭帯」を参照)。 図36)。 仙尾骨靭帯の前方には、仙骨の後面を表す別の高エコー線形構造があります。 仙尾骨靭帯と仙骨の骨性後面との間の低エコー空間は、尾側硬膜外腔です(参照 図36)。 XNUMXつの仙骨角と仙骨の後面は、カエルの目に似ているため、「カエルの目の兆候」と呼ばれる超音波検査のパターンを生成します(を参照)。 図36)。 仙骨角膜のレベルでの仙骨の矢状超音波検査では、仙骨尾骨靭帯、仙骨の基部、および尾側管も明確に視覚化されます(図37)。 ただし、仙骨後面の音響影のため、尾側硬膜外腔の下部のみが見られます(を参照)。 図37).
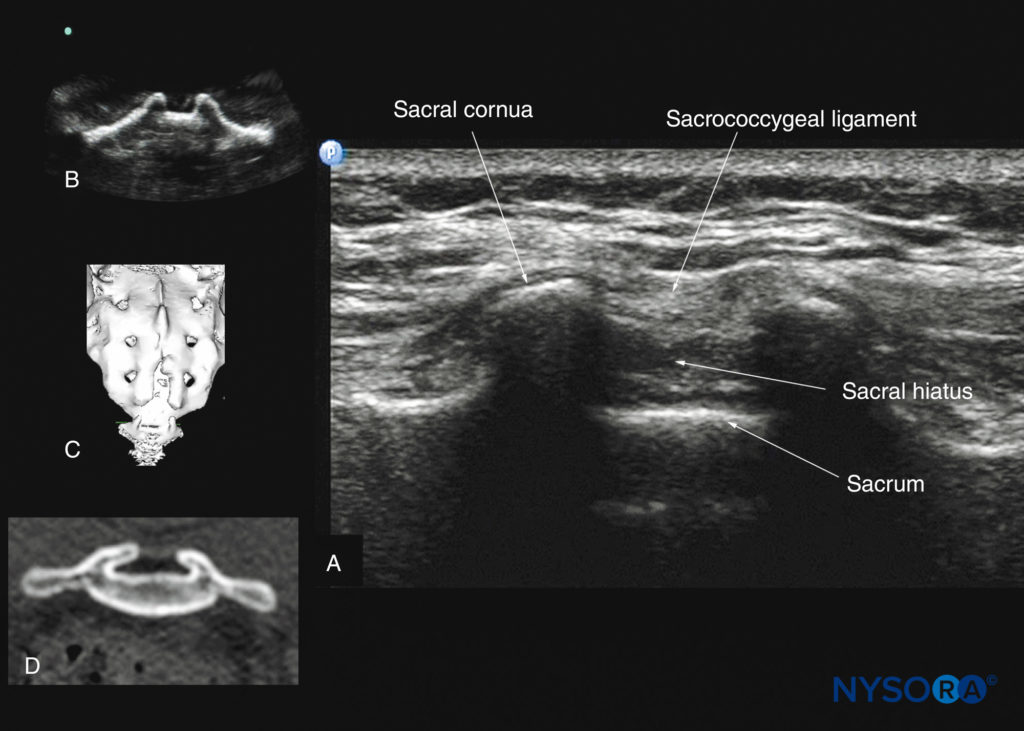
図36 仙骨裂孔のレベルでの仙骨の横方向の超音波検査。 3つの仙骨角膜と3つの仙骨角膜の間に伸びる高エコー仙尾骨靭帯に注意してください。 (A)仙尾骨靭帯と仙骨の後面との間の低エコー空間は、仙骨裂孔です。 (B)の画像は、水ベースの脊椎ファントムからの仙骨角膜を示しています。 (C)の画像は、著者のアーカイブからのXNUMXD CTデータセットからの仙骨裂孔のレベルでの仙骨のXNUMX次元(XNUMXD)再構成画像を示しています。 (D)の画像は、仙骨角膜のレベルでの仙骨の横方向CTスライスを示しています。
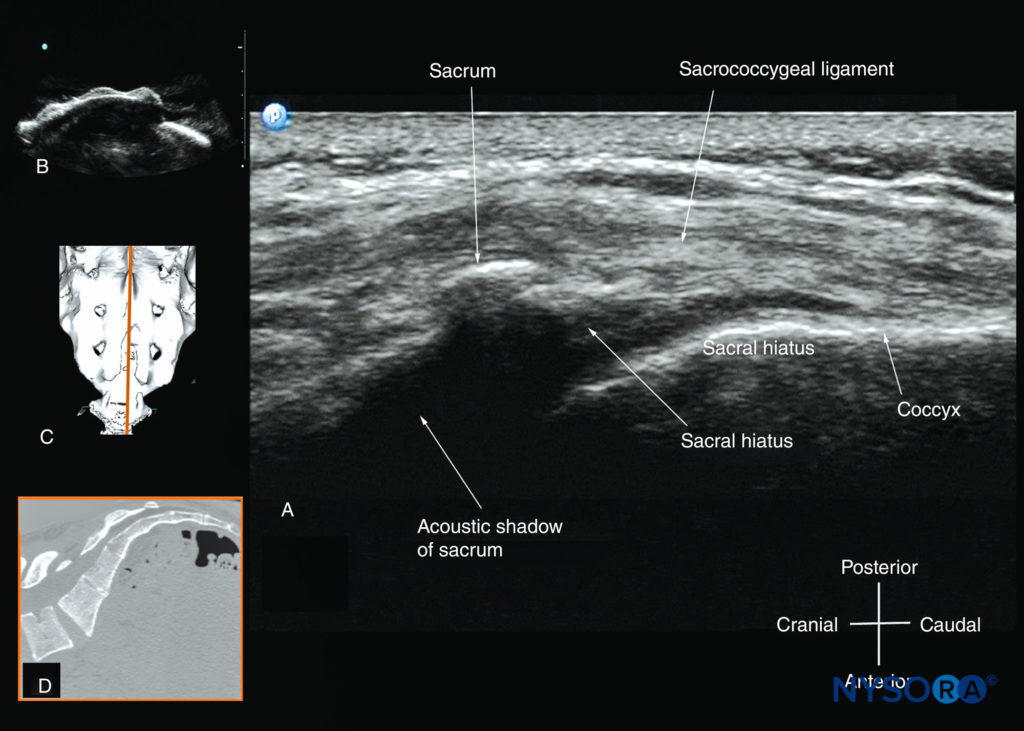
図37 仙骨裂孔のレベルでの仙骨の矢状ソノグラム。 仙骨から尾骨に伸びる高エコーの仙尾骨靭帯と、仙骨管を完全に覆い隠す仙骨の音響影に注意してください。 (B)の画像は、水ベースの脊椎ファントムからの仙骨裂孔を示しています。 (C)の画像は、著者のアーカイブからの3D CTデータセットからの仙骨裂孔のレベルでの仙骨の3次元(XNUMXD)再構成画像を示しています。 (D)の画像は、仙骨角膜のレベルでの仙骨の矢状CTスライスを示しています。
超音波ガイド下中央脊髄幹麻酔の技術的側面
CNBの間、USは、前処置ツールとして、またはリアルタイムで針の挿入をガイドするために使用できます。 前者は、従来の脊椎または硬膜外注射を行う前に、前処置スキャン(またはスカウトスキャン)を実行して脊椎の解剖学的構造をプレビューし、針挿入に最適な部位、深さ、および軌道を決定することを含みます。 対照的に、後者の手法では、XNUMX人またはXNUMX人のオペレーターがリアルタイムのUSGCNBを実行します。 リアルタイムUSGCNBは、高度な手先の器用さと手と目の協調を必要とします。 したがって、オペレーターは、米国の基本について十分な知識を持ち、脊椎の音響解剖学とスキャン技術に精通し、リアルタイムのUSGCNBを試す前に必要な介入スキルを持っている必要があります。 現時点では、USG CNB中に髄膜、くも膜下腔、または神経組織に導入された場合のUSゲルの安全性に関するデータはありません。 しかし、ブタの動物実験からのデータは、これが神経軸腔内の炎症反応をもたらすことを示唆しています。 公開されたデータが不足しているため、推奨を行うことはできませんが、一部の臨床医は、スキャン中にトランスデューサーのフットプリントの下で皮膚を湿らせておくために、代替のカップリング剤として滅菌生理食塩水を使用することに頼っています。 その結果、米国の画像の品質がいくらか低下しますが、これは米国のシステムの設定を少し変更することで克服できます。
主な原則
- CNBを支援またはガイドするためのUSの使用は、脊椎の解剖学的構造が困難な患者に役立つ可能性のある高度な技術です。 解剖学的に困難な患者に使用する前に、脊髄幹麻酔にUSを使用した経験を積む必要があります。
- 後部または前部の複合体を明確に視覚化できない場合、横方向のスキャンで識別された関節および横方向の突起は、層間空間の代理マーカーとして機能する可能性があります。
- 腰椎の横棘突起間ビューにおける関節突起の位置の非対称性は、椎骨の回転欠陥を示唆しています。 たとえば、脊柱側弯症に見られるように。
- 横棘間スキャン中に後部硬膜の最良の視覚化を提供する超音波の角度は、通常、正中線CNB中に針が挿入されるべき角度(軌道)を反映します。
- 処置前のスキャンを実行するときは、細心の注意を払った皮膚のマーキングと皮膚のずれを防ぐことが重要です。
- 高齢の患者では、前部または後部の複合体を視覚化できないことは、変性疾患による隙間の狭さを示している可能性があります。 脊髄幹麻酔はまだ可能かもしれませんが、困難が予想されるべきであり、麻酔または鎮痛の代替方法に進むためのより低い閾値があるはずです。
- 厳密な無菌状態を維持する必要があり、USGCNBのローカルプロトコルを確立することをお勧めします。
- 患者のポジショニングと人間工学に関する細部への注意は、USGCNB中の成功を確実にするのに大いに役立ちます。
- 挿入中の針のずれは、特に肥満の被験者の長くて細い(25ゲージ以下)針で発生する可能性があります。 これは、慎重な針の取り扱いと、CNB用の導入針またはより大きなゲージの針(22ゲージ以上)の使用によって回避できます。
- 針の挿入中に骨に遭遇した場合、層間スペースのオーバーシュートを回避するために、その後の軌道の変化は小さく、段階的に行う必要があります。
- 腰仙接合部(L5–S1ギャップ)は最大の層間スペースであり、CNBの神経軸にアクセスするための安全なルートを提供する可能性があるため、脊椎が困難な患者では見落としてはなりません。
注射の種類
脊髄注射
脊椎(髄腔内)注射のための米国の使用に関する公表された医学文献のデータは限られていますが、米国は放射線技師および救急医による腰椎穿刺を指導すると報告されています。 入手可能なデータのほとんどは、事例報告です。 YeoとFrenchは、1999年に、異常な脊椎の解剖学的構造を持つ患者の脊椎注射を支援するためのUSの使用の成功を最初に説明しました。 彼らは米国を使用して、その場でハリントンロッドを伴う重度の脊柱側弯症を伴う分娩者の椎骨正中線を特定しました。 山内らは、米国を使用して脊髄幹麻酔をプレビューし、X線ガイダンスの下で髄腔内注射を行う前の椎弓切除後の患者の皮膚から硬膜までの距離を測定することを説明しました。 CostelloとBalkiは、米国を使用して、ポリオと以前の脊椎のハリントンロッド器具を使用した分娩者のL5–LS1ギャップを特定することにより脊椎注射を容易にすることを説明しました。 Prasadらは、米国を使用して、肥満、脊柱側弯症、および器具を使用した以前の複数の背中の手術を受けた患者の脊椎注射を支援したと報告しています。 最近、Chinらは、脊椎の解剖学的構造が異常な2人の患者(3人は腰椎側弯症、もうXNUMX人はLXNUMX〜LXNUMXレベルで脊椎固定術を受けた)のリアルタイムUSG脊椎麻酔について説明しました。
腰部硬膜外注射
USイメージングを使用して、基礎となる脊椎の解剖学的構造をプレビューしたり、腰部硬膜外アクセス中にTuohy針をリアルタイムでガイドしたりできます。 さらに、硬膜外アクセスに関する米国のリアルタイムガイダンスは、XNUMX人またはXNUMX人のオペレーターが実行できます。 脊髄くも膜下硬膜外麻酔の組み合わせについてGrauと同僚によって説明された後者の技術では、一方のオペレーターが傍正中軸を介してUSスキャンを実行し、もう一方のオペレーターが「抵抗喪失」技術を使用して正中線アプローチを介して針挿入を実行します。 このアプローチを使用して、Grauらは、USスキャンと針挿入の軸が異なるにもかかわらず、進行する硬膜外針を視覚化できることを報告しました。 彼らは、すべての患者の硬膜穿刺と、いくつかのケースでは、針から針への脊椎穿刺の際の硬膜穿刺を視覚化することができました。
Karmakarらは最近、生理食塩水に対する耐性喪失(LOR)と組み合わせたリアルタイムUSG硬膜外注射の技術について説明しました。 硬膜外アクセスはXNUMX人のオペレーターによって実行され、硬膜外針は傍正中軸を介してUSビームの平面に挿入されました。 一般に、黄色靭帯に係合するまで、前進する硬膜外針をリアルタイムで視覚化することが可能です。 LORを実行するためのXNUMX人目のオペレーターの必要性は、プランジャーに一定の圧力を加える内部圧縮スプリングを備えたスプリング式シリンジ(Episure AutoDetectシリンジ、Indigo Orb、Inc.、カリフォルニア州アーバインなど)を使用することで回避できます(図38)。 後部硬膜の前方変位と後部硬膜外腔の拡大は、脊柱管内で最も頻繁に視覚化される変化です。 髄嚢の圧迫が時折見られます。 これらの超音波検査の兆候(図39)正しい硬膜外注射は以前に子供で説明されていました。 生理食塩水に対する「耐性の喪失」に続いて脊柱管内で発生する脊髄幹麻酔は、臨床的に重要である可能性があります。
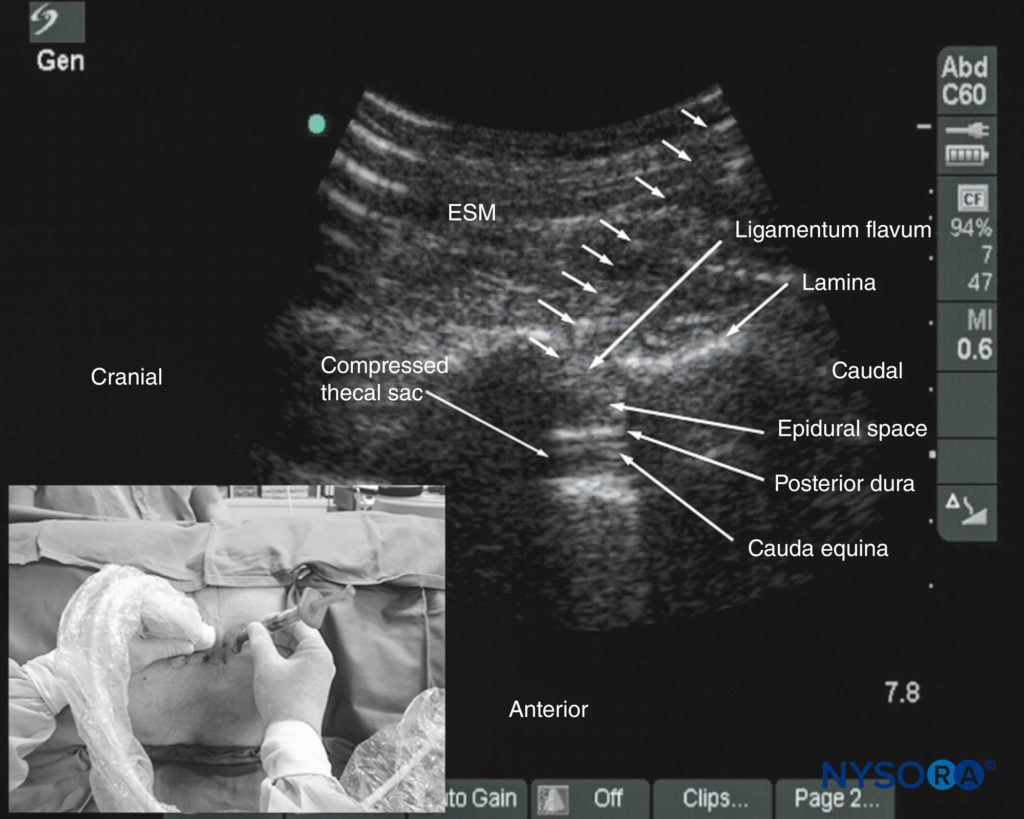
図38 生理食塩水に対する「耐性の喪失」後の脊柱管内の超音波検査の変化を示す腰椎の傍正中矢状ソノグラム。 後部硬膜の前方変位、後部硬膜外腔の拡大、および髄腔の圧迫に注意してください。 馬尾神経根も、この患者の圧迫された髄嚢内でよりよく視覚化されています。 挿入画像は、Episure AutoDetectシリンジを使用して、「抵抗の喪失」のためのサードハンドの必要性を回避する方法を示しています。
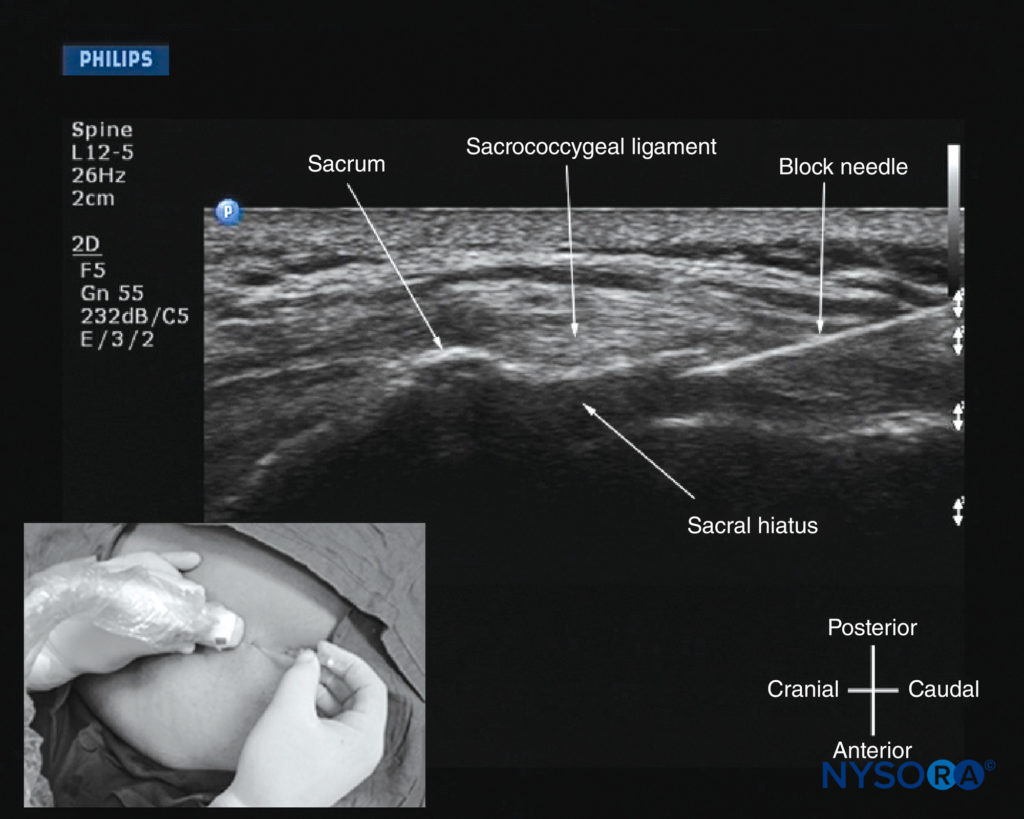
図39 リアルタイムの米国ガイド下尾側硬膜外注射中の仙骨裂孔のレベルでの仙骨の矢状ソノグラム。 USビームの平面(面内)に挿入された高エコー仙尾骨靭帯とブロック針に注意してください。 挿入画像は、トランスデューサーの位置と方向、およびブロックニードルが挿入された方向を示しています。
硬膜外アクセスを確立するためにリアルタイムUSを使用する機能にもかかわらず、成人の硬膜外カテーテルの留置の視覚化はより困難であることが証明されています。 時折、カテーテルを介した硬膜外ボーラス注射後の硬膜後部の前方変位および硬膜外腔後部の拡大が観察され、したがって、カテーテル先端の位置の代理マーカーとして使用され得る。 Grauらは、これは従来の硬膜外カテーテルの直径が小さくエコー源性が低いことに関連している可能性があると仮定しました。 エコー源性硬膜外針とカテーテルの差し迫った開発が、硬膜外に配置されたカテーテルを視覚化する能力に影響を与えるかどうかはまだわかりません。
胸部硬膜外注射
胸部硬膜外ブロックへのUSの使用に関する公表されたデータは限られています。 この欠如は、腰部(上記を参照)と比較して胸部の神経軸構造の米国の視界が悪いことと、関連する技術的な問題が原因である可能性があります。 ただし、狭い音響ウィンドウにもかかわらず、傍正中軸を使用すると、薄層、層間空間、および後部硬膜が一貫して視覚化されます(を参照)。 図31、32、33、34, 35)。 硬膜外腔の描写はより困難ですが、傍正中矢状スキャンで視覚化するのが最適です(を参照)。 図31 & 32)。 その結果、USを使用して、術前スキャンを実行したり、これまで使用してきたように、傍正中窓を介した硬膜外アクセスを支援したりすることができます。 後者のアプローチでは、患者は座位に配置され、PMSOSは、頭蓋に向けられたトランスデューサーの方向マーカーを使用して、目的の胸部レベルで実行されます。
厳格な無菌予防策(前述)の下で、Tuohy針は、リアルタイムで、USビームの平面に傍正中軸を介して挿入されます。 針は、椎弓板と接触するか、椎弓板間空間に入るまで、着実に前進します。 この時点で、USトランスデューサーが取り外され、硬膜外腔にアクセスするために従来の生理食塩水に対する抵抗力の喪失技術が使用されます。 胸部では椎弓板が比較的表面的であるため、前進する硬膜外カニューレをリアルタイムで視覚化することができます。 このアプローチの予備的な経験は、米国が最初の試みで胸部硬膜外アクセスの可能性を改善する可能性があることを示しています。 ただし、胸部硬膜外注射に対する米国の有用性と安全性に関するより明確な推奨事項を作成する前に、前処置スキャンまたは上記の米国支援技術の有用性を従来のアプローチと比較するためのさらなる研究が必要です。
尾側硬膜外注射
USG尾側硬膜外注射の場合、横方向(を参照) 図36)または矢状(を参照) 図37)スキャンは仙骨裂孔のレベルで実行されます。 仙骨裂孔は表面構造であるため、前述のように、高周波(13〜6 MHz)リニアアレイトランスデューサーがスキャンに使用されます。 針は短軸(面外)または長軸(面内)に挿入できます。 長軸針挿入の場合、矢状スキャンが実行され、ブロック針が仙尾骨靭帯を通過して仙骨管に入るのがリアルタイムで視覚化されます(を参照)。 図39)。 ただし、仙骨は米国の通過を妨げるため、前方に大きな音響影があり、針の先端や仙骨管内の注入物の広がりを視覚化することができません。 報告によると、手順の5%〜9%で発生する不注意な血管内注射は、USを使用して検出されない場合があります。 結果として、臨床医は、針が仙尾骨靭帯を横断するときの「ポップ」または「ギブ」、注射の容易さ、皮下腫脹の欠如、「フーシュテスト」、神経刺激、または評価などの従来の臨床徴候を考慮に入れる必要があります。正しい針の配置を確認するための注射薬の臨床効果の評価。
カラードップラーUSを使用して、尾側硬膜外腔内の注入物の広がりを確認することもできます。 これは、注射が行われている間、矢状超音波検査で尾側管の音響窓の上にカラードップラー問い合わせボックスを配置することによって行われます。 ユンと同僚は、一方向の流れで仙尾骨靭帯の奥深くに正しく注入すると、リアルタイムで、100つの主要な色で正の色スペクトルの変化が生じることを報告しました。 対照的に、不注意による血管内注射は、多色のスペクトルとして見られます。 Chenらは、造影透視室で確認されたように、米国の指導の下で尾側針を配置することに25%の成功率を報告しました。 このレポートは、経験豊富な手でも、尾側硬膜外腔に針をうまく配置できないことがXNUMX%にもなることを考えると、心強いものです。
最近では、Chenらは、尾側硬膜外注射中のスクリーニングツールとしてUSイメージングを使用することを説明しています。 彼らの患者コホートでは、仙骨裂孔の仙骨管の平均直径は5.3±2 mmであり、仙骨角膜(両側)間の距離は9.7±1.9mmでした。 これらの研究者はまた、閉じた仙骨裂孔や約1.5mmの仙骨管径などの超音波検査の特徴の存在が失敗の可能性が高いことに関連していることを確認しました。
公開されたデータに基づいて、米国のガイダンスは、その制限にもかかわらず、尾側硬膜外針の配置の補助ツールとして有用であり、技術的結果を改善し、失敗率と偶発的な血管内注射を減らし、曝露を最小限に抑える可能性があると結論付けることができます慢性的な痛みの設定で放射線にさらされるため、さらに調査する価値があります。
中枢脊髄幹麻酔のための超音波の臨床的有用性
CNBに対するUSの使用に関する結果データは、主に腰部に焦点を当てています。 これまでのほとんどの研究では、術前のUSスキャンの有用性が評価されています。 術前スキャンにより、オペレーターは正中線を特定し、針挿入の隙間を正確に決定できます。これは、背中の肥満浮腫や脊柱側弯症などの解剖学的ランドマークを触診するのが難しい患者に役立ちます。 、椎弓切除後の手術、または脊椎の器具)。 また、オペレーターは、脊髄幹麻酔をプレビューし、二分脊椎などの無症候性の脊椎異常を特定し、特に肥満患者の硬膜外腔までの深さを予測し、黄色靭帯の欠陥を特定し、針挿入の最適な部位と軌道を決定することができます。 。
累積的なエビデンスは、硬膜外穿刺の前に実施された米国の検査が、最初の試みでの硬膜外アクセスの成功率を改善し、穿刺の試みの回数または複数のレベルを穿刺する必要性を減らし、また処置中の患者の快適さを改善することを示唆している。 処置前スキャンは、硬膜外アクセスが困難な患者、肥満、または腰椎の後弯症または脊柱側弯症の病歴がある患者など、硬膜外アクセスが困難であると推定される患者にも役立ちます。 産科硬膜外麻酔に使用した場合、米国のガイダンスは鎮痛の質を改善し、副作用を減らし、患者の満足度を改善すると報告されました。 術前スキャンはまた、出産者の硬膜外ブロックに対する学生の学習曲線を改善する可能性があります。 現在、硬膜外アクセスのためのリアルタイムの米国ガイダンスの有用性に関するデータは限られていますが、予備報告はそれが技術的成果を改善する可能性があることを示しています。
腰椎のアプリケーション
特定の腰椎椎間レベルの特定
表面の解剖学的ランドマークに基づく腰椎椎間レベルの識別は、しばしば不正確です。 MRIをゴールドスタンダードとして使用したある研究では、患者のわずか29%で正しい椎間レベルが特定されました。 他の研究では、米国と腰椎椎間レベルの臨床的決定との間に重大な不一致が繰り返し示されています。 全関節形成術を受けている50人の患者の整形外科集団では、触診された水晶体間線は、米国によって3%で特定されたL4–L72レベル、2%でL3–L26レベル、4%でL5–L2レベルに対応しました。患者の。 90人の出産者を対象とした同様の研究では、L3〜L4椎間腔の特定は、非肥満患者の53%と肥満患者の49%でのみ一致していました。 さらに懸念されたのは、意見の不一致があったケースの93%で、臨床的に特定されたL3–L4レベルが、米国によって特定されたより高い(L1–L2またはL2–L3)レベルに対応したという事実でした。
この傾向は、無痛分娩のために硬膜外麻酔を受けた女性に関する他の45つの研究によって確認されました。 両方とも、文書化された硬膜外挿入レベルを、針挿入瘢痕に対応する椎間レベルの産後の米国の評価と比較しました。 この場合も、63つの評価方法の間に高い不一致率(72〜76%)が観察され、米国による挿入レベルは、臨床記録に記載されているレベルよりも高い(39〜2%)可能性が高かった。 入手可能な証拠は、米国が脊椎間レベルの臨床評価よりも正確であることを示しています。 臨床評価、米国、および側方脊椎X線検査のゴールドスタンダードを比較した3つの研究では、30臨床評価では、L7〜LXNUMXの隙間がXNUMX%の確率で正確に特定され、さらにXNUMX%のマーキングが隣接する部分に配置されました。棘突起。
米国は、症例の2%でL3–L60隙間を正しく識別し、さらに24%のマーキングがすぐ隣接する棘突起の上に配置されました。 米国での許容誤差は、意図した目標よりも最大で9スペース上(7%)または下(9%)であることに注意してください。 対照的に、臨床評価では、最大18スペース高い(4%)または低い(XNUMX%)誤差誤差で、より大きな変動性が示されました。 さらに、脊椎間レベルの臨床評価は、米国が使用された場合のなしと比較して、症例のXNUMX%で不可能であると見なされました。
脊髄および硬膜外麻酔の技術的性能の促進
硬膜外および髄腔内の深さの測定
コーク等。 硬膜外麻酔を支援するための米国の使用に関する最初の報告の33つを提供しました。 比較的原始的な米国の機器にもかかわらず、36人の患者のうち0.98人で縦方向の脊髄幹麻酔を使用して黄色靭帯までの深さを識別および測定することができました。 彼らは、USによって測定された深さと硬膜外腔への針の深さとの間に高い相関関係(r = 0.96)を発見しました。 その後の研究では、カリー等。 また、PMSOビューで米国で測定された椎弓板までの深さと硬膜外腔への針挿入深さの間に高い相関関係(r = XNUMX)があることもわかりました。 横棘突起間ビューは、硬膜外腔までの深さを測定するためにも使用できます。
分娩硬膜外鎮痛を受けている肥満および非肥満の分娩者の両方で、測定された後部複合体までの深さと針挿入深さの間に高い相関が観察され(r = 0.85–0.88)、多くの研究で一貫して実証されています。 最近のメタアナリシスでは、13人の患者を含む875の研究が特定され、米国で測定された深度と実際の針挿入深度との相関関係が具体的に取り上げられました。 彼らは、どの米国の見解が使用されたかに関係なく、相関が高く、プールされた相関係数が0.91であることを確認しました。 ほとんどの試験で米国で測定された深さと針の挿入深さの差は非常に小さく(約0.5cm以下)、米国は通常針の深さを過小評価しています。 この違いは通常、スキャン中のUSトランスデューサーによる軟組織の圧迫に起因します。
ブロック成功に必要なニードルパスの数を減らす
術前の米国に関する2001年初頭の研究で、Grau et al.15は、解剖学的構造が困難な72の分娩者を、ランドマークに誘導された、または米国が支援した硬膜外配置にランダム化した。 患者は、硬膜外麻酔、後側弯症、または33 kg / m2を超える肥満度指数(BMI)の病歴がありました。 この集団では、表面ランドマーク誘導グループの硬膜外腔への針の挿入には、米国支援グループの2.6と比較して、平均1.5回の穿刺試行が必要でした(p <0.001)。 最近では、Chinetal。 120 kg / m35を超えるBMI、脊柱側弯症、および以前の腰椎手術を含む、困難な脊髄幹麻酔の臨床的予測因子を持つ2人の整形外科患者の高齢者集団を評価しました。 患者は、表面ランドマーク誘導または米国支援の脊髄くも膜下麻酔のいずれかにランダム化されました。
米国では、針挿入回数の中央値が2から1に半減し、追加の針通過の必要性が大幅に減少しました(6対13)。 技術的な困難の予測因子がない患者でも、術前超音波画像診断後の脊髄幹麻酔のパフォーマンスの改善が見られます。 Grauらによるランダム化比較試験において。 300の分娩者における硬膜外鎮痛の平均針通過数は、表面の目印のみと比較して、米国の使用で有意に少なかった(1.3対2.2)。 これらの調査結果は、Vallejo et al。による後の研究で検証されました。Vallejoetal。は、15人の370年目の麻酔研修生をランダム化して、術前のUSイメージングの支援の有無にかかわらず1の分娩硬膜外麻酔を実施しました。 繰り返しになりますが、米国が指導する患者グループでは、挿入の試行回数が少なくて済みました(中央値2対XNUMX)。 ごく最近、入手可能な文献のXNUMXつの別々の系統的レビューにより、これらの発見が確認されました。
Shaikhetal。 診断用腰椎穿刺、硬膜外麻酔および脊髄くも膜下麻酔を含む、米国ガイドと非米国ガイドの脊髄幹麻酔を比較しました。 彼らは、14人の患者を含む1334の出版物を特定しました。 彼らは、USを使用すると、CNBを成功させるために必要な皮膚の穿刺と針の方向転換の両方が大幅に減少することを発見しました。 Perlasetal。 成人の腰椎穿刺および腰椎穿刺にUSを使用することを含む研究の同様の系統的レビューを実施しました。 彼らは、選択基準を満たす14件のランダム化比較試験を特定しました。そのうちXNUMX件はより新しく、以前の系統的レビューには含まれていませんでした。 繰り返しになりますが、彼らは、米国が手続きの成功に必要なニードルパスの総数を大幅に削減したことを発見しました。
ブロックの成功と硬膜外効果の改善
硬膜外針挿入の技術的困難を軽減することに加えて、米国はまた、陣痛硬膜外鎮痛の有効性を高める可能性があります。 Grauらによる2つの別々のランダム化比較試験では、一方の研究で不完全な鎮痛率(8%対0%)が、もう一方の研究で硬膜外障害(5.6%対XNUMX%)の割合が大幅に減少しました。 さらに、ブロック後の疼痛スコアの小さいが統計的に有意な減少が、表面のランドマーク誘導グループと比較して、米国支援グループで認められました。 これらの発見は、非対称で斑状のブロックの発生率の観察された減少によって部分的に説明されるかもしれません。
複数のオペレーターが関与するVallejoetal。による最近の研究では、米国支援グループで同様に印象的な硬膜外失敗率の低下が観察されたことは注目に値します(1.6%対5.5%)。 系統的レビューは、米国がブロックの成功を増加させるというさらなる証拠を提供しました。 Shaikhetal。 USを使用すると、手続き型障害のリスクが79%減少し、16の0.19つの障害を回避するために治療に必要な数(NNT)が減少することがわかりました。髄腔内(相対リスク[RR] = 0.23)および硬膜外(RR = 49)手順により、この効果は両方で類似していることが確認されました。 Perlasらの調査結果。 規模はそれほど大きくないものの、同様であり、34%のリスク低減と、手続き上の失敗のNNTはXNUMXでした。
処置時間への影響
米国が支援した腰部硬膜外挿入の初期の評価において、Grau等。 米国のスキャンでは、準備時間に60〜75秒しか追加されなかったと報告されています。 同様に、訓練生による分娩硬膜外挿入の彼らの大規模なランダム化比較試験において、Vallejo等。 米国の使用により、平均総処置時間が60秒増加したと報告されています。 ここでの注意点は、これらの研究には、経験豊富な35人の超音波検査技師と正常な解剖学的構造を持つ健康な産科患者のコホートが関与していることです。 経験の浅い手や脊椎の解剖学的構造が難しい患者では、より多くの時間が必要になる場合があります。 Chinetal。 脊柱側弯症、以前の腰椎手術、または2 kg / m6.7を超えるBMIの患者では、表面の目印を触診するだけの場合は0.6分でしたが、術前のスキャンは平均で5.0分かかりました。 ただし、この違いは、脊髄くも膜下麻酔の実施にかかる時間の短縮(7.3分対XNUMX分)によって部分的に相殺されました。
合併症のリスクを減らす
米国は、脊髄幹麻酔に関連する副作用を潜在的に軽減する可能性があります。 Grauetal。 米国が支援した硬膜外挿入により、産後の頭痛(4.7%対18.7%)および腰痛(14.7%対22.0%)の割合の有意な減少が観察されました。 不注意による硬膜穿刺のリスクは、硬膜外腔までの深さを測定する機能によっても軽減される可能性があります。 より深刻な合併症に関しては、直接的な裏付けとなる証拠はありませんが、米国に関連する技術的困難の減少は、理論的には多くの方法でリスクを軽減する可能性があることを示唆しています。 麻酔科医が意図したよりもはるかに高いレベルで挿入された脊髄針による脊髄円錐損傷が報告されています。
脊椎間レベルの識別の精度が向上すると、このまれではあるが壊滅的な結果になる可能性のあるリスクを減らすことができます。 脊髄血腫と持続性の神経学的欠損も同様にまれですが、重要な合併症です。 ブロックを実行する際の技術的な困難は、これらの合併症の両方に関連する危険因子として特定されているため、術前の米国はそれらの発生率を低下させる可能性があります。 これは、Shaikh et al.20による米国主導の手順と米国以外の手順の最近のメタアナリシスによって裏付けられており、米国を使用することで外傷性手順のリスクが73%減少することがわかりました。
脊髄幹麻酔の実行可能性と実行の容易さの予測
脊髄幹麻酔の技術的性能を支援することに加えて、米国は意思決定を導くための術前評価ツールとしても使用できます。 これは、3つの症例報告で示されています。 5つ目は、L3〜L4の脊椎減圧術と、対応するハードウェアとのinsitu融合の病歴があり、脊髄くも膜下麻酔で22回失敗した患者が関与していました。 処置前の米国は、実際には、LXNUMX〜LXNUMXレベルに特許の音響ウィンドウがあり、それは、密な上にある瘢痕組織のために、より大きなゲージ(XNUMXゲージ)のQuincke-tip脊髄針によってのみ貫通できると判断しました。 XNUMXつ目は、複数の経験豊富なオペレーターによる継続的な努力にもかかわらず、重度の強直性脊椎炎と脊髄くも膜下麻酔の失敗の病歴のある患者に関係していました。
ここでは、麻酔前クリニックでのUSスキャンにより、L4〜L5の音響ウィンドウが特定されました。これにより、手術当日にそのレベルで正常に実行された脊髄くも膜下麻酔の計画が可能になりました。 脊髄くも膜下麻酔の実施の容易さを予測するためにUSを使用する可能性は、60つのコホート研究で評価されています。 これらは、脊柱管を視覚化する能力が層間空間のサイズに対応し、したがって脊柱管が貫通しやすいことを反映しているという前提に基づいていました。 雑草等。 XNUMX人の整形外科患者でPMSOビューを使用して術前のUSスキャンを実行し、得られた画像の品質を記録しました。
イメージングの結果を知らされていない臨床医は、表面ランドマークガイドアプローチを使用して脊髄くも膜下麻酔を行いました。 米国で前部複合体が見える患者(良い画像)とそうでない患者(悪い画像)の間で、ブロック性能に顕著な違いがありました。 画像が貧弱な場合、必要な針の通過回数の中央値は10でしたが、画像が良好な患者では4回でした。 脊髄くも膜下麻酔は、前部複合体の画像が不良な患者の9%と比較して、画像が良好な患者の50%でオペレーターによって困難と分類されました。 脊髄くも膜下麻酔が困難な場合のPMSOビューでの画像不良の陽性予測値は、82.3%と計算され、陰性予測値は67.4%でした。
100番目の研究では、Chinetal。 85人の整形外科患者のコホートで困難な脊椎麻酔を予測するPMSOと横棘突起の両方の能力を研究しました。 ウィードらによる研究のように、脊髄くも膜下麻酔を行う麻酔科医は、画像診断の結果を知らされていませんでした。 横棘突起間ビューで後部と前部の両方の複合体が見える場合(高品質のビュー)、そのレベルで技術的な困難がないことの陽性予測値はXNUMX%でした。 しかし、この識別能力はPMSOの見解では存在しませんでした。これは、すべての場合に正中針アプローチが使用されたという事実によって説明される可能性があります。 脊柱管の質の高い横方向中央値(TM)ビューにもかかわらず、脊柱管麻酔が困難な患者は少数でした。 著者らは、臨床現場の場合のように、前処置のUSスキャンを使用して脊椎処置をガイドしていれば、これを回避できた可能性があると仮定しました。
胸椎のアプリケーション
胸椎椎間レベルの識別
腰椎と同様に、表面の解剖学的ランドマークに基づいて胸椎椎間レベルを特定する臨床的方法は、MRIまたはX線画像のゴールドスタンダードを参照すると不正確であることが示されています。 ある研究では、T7棘突起は、隆椎(C29)からカウントダウンすることにより、7%の確率で正確に識別され、肩甲骨の下端が主要な目印として使用された場合の10%のみが正確に識別されました。 エラーの大部分は、大胆な方向にある傾向がありました。 胸椎椎間レベルを特定する際の米国の精度は、ゴールドスタンダードの画像診断法に対して検証されていません。 ただし、Arzolaetal。 胸椎椎間レベルの米国の識別(仙骨と第7肋骨からのカウントアップ法を使用)と表面の解剖学的ランドマークとの間の同様の合意の欠如を示しています。 以前の研究と同様に、隆椎は、肩甲骨の下角がT58(7%一致)よりもC36(7%一致)の方が正確なランドマークでした。 T83を識別する際のエラーは、ほとんどの場合、尾側方向にありました(エラーの7%)が、CXNUMXを識別する際のエラーは、頭側と尾側の方向に均等に分布していました。
胸部硬膜外腔までの深さの決定
Rasoulianetal。 PMSOビューでの黄色靭帯までの深さの米国での測定値を、胸部硬膜外鎮痛を受けている20人の患者の小さなコホートでの実際の針挿入深さと比較しました。 2つの測定値の間には適度に良好な相関関係(r0.65 = 4.68)が観察され、米国では針の挿入深さを平均2mm過小評価する傾向がありました。 この相関関係は、硬膜外腔までの深さのCT測定を針挿入深さと比較したときに得られた相関関係と類似していたことは注目に値します(r0.69 = 4.49、平均差35mm)。 同様の結果がSalmanらによって報告されました。 傍正中アプローチを使用した2人の成人患者における中部から下部の胸部硬膜外挿入の別の研究で。 米国で測定された深さと針の挿入深さの間の相関は良好であり(r0.75 = 7.1)、平均差はXNUMX mmであり、米国は深さを過小評価する傾向がありました。 これらの発見は、米国が胸部硬膜外腔までの深さを推定するための有用なツールであることを示唆しています。
胸部硬膜外麻酔の技術的性能の改善
胸椎の根底にある解剖学的構造を描写する能力は、胸部硬膜外麻酔の技術的性能を潜在的に改善する可能性があります。 ただし、腰椎とは異なり、現在、この点で術前のUSイメージングの利点を裏付ける証拠は限られています。 Salman et al。による前述の研究では、米国に関するPMSOビューを使用して、中部から下部の胸部硬膜外挿入への傍正中アプローチに最適な針挿入点を決定しました。 挿入の成功は、平均して88回の皮膚穿刺で、XNUMX%の症例でXNUMX回以下の方向転換で達成されました。 さらに、症例報告は、米国が異常な解剖学的構造を評価し、脊柱側弯症患者の最適な針挿入部位および軌道を決定するのに有用であることを示唆している。
教育とトレーニング
USG CNBテクニックを学ぶには、時間と忍耐が必要です。 使用される技術に関係なく、USG CNB、特にリアルタイムUSG CNBは高度な技術であり、USGの介入としては群を抜いて最も困難です。 彼らは、高度な手先の器用さ、手と目の調整、および3次元情報をXNUMXD画像に概念化する能力を必要とします。 したがって、USG CNBを実行する前に、オペレーターはUSの基本について十分な知識を持ち、画像の最適化に精通し、脊椎の超音波解剖学を理解し、必要な介入スキルを持っている必要があります。 オペレーターが基本的なスキャン技術、脊椎の超音波解剖学、および関連する介入スキルを学ぶことができる、この目的に合わせたコースまたはワークショップに参加することから始めることをお勧めします。
脊髄超音波検査のさらなる経験は、人間のボランティアをスキャンすることによっても取得できます。 現在、脊髄超音波検査またはUSGCNBの能力を達成するための最小トレーニング要件に関するデータは不足しています。 予備的なデータは、腰椎の米国に関する基本的な知識が得られたら、スキャンの能力を獲得するために40以上の症例の経験が必要になる可能性があることを示唆しています。 今日、脊髄超音波解剖学を学び、USG中枢脊髄幹麻酔を実践するためのいくつかのモデル(ファントム)があります。
水ベースの脊椎ファントムは、脊椎の骨の解剖学的構造を学習するのに役立ちますが、組織を模倣する特性がないため、USG脊椎介入を学習するための適切なモデルではありません。 脊椎超音波検査はワークショップで教えられることがよくありますが、そのようなワークショップは実際の技術を実践するのには適していません。 参加者が脊髄幹麻酔を研究し、現実的な触覚フィードバックでUSG CNBを練習できる、新鮮な死体コースが利用可能ですが、米国の画像の品質によって制限される場合があります。 さらに、そのようなコースはまれであり、死体が手術室で行われていることをほとんど模倣しない位置にある解剖学部門で実施されます。
麻酔をかけた豚も使用できますが、動物倫理の承認が必要であり、主催者には、そのようなワークショップを実施するために地元の保健局からの許可が必要です。 この方法は感染予防策を必要とし、宗教的信念により、一部のモデルとしての使用が妨げられる場合があります。 さらに、そのようなワークショップは、通常は小規模で、大規模な参加者グループを収容するのに適していない指定された動物実験室で実施されます。 これらの問題のいくつかを回避するために、香港中文大学のグループは最近、豚の死骸の背骨ファントムを導入しました(参照 図12)、会議会場で使用でき、優れた触覚と視覚的フィードバックを提供する優れたモデル。
豚の死骸の脊椎ファントムの制限は、斬首されたモデルであり、準備プロセス中に脳脊髄液が失われることです。 このプレゼンテーションでは、脊柱管の頭蓋端にカニューレを挿入し、液体(通常の生理食塩水)で継続的に灌注しない限り、脊柱管内の空気アーチファクトとコントラストの喪失が発生します。このプロセスでは、脊柱管を隔離するために外科的切開が必要です。 したがって、リアルタイムUSGCNBに必要なスキャン技術と手と目の協調スキルの学習を容易にすることができる「invitro」モデルが非常に望まれます。 腰仙椎の低コストのゼラチンベースの米国のファントムが最近提案されました。
ただし、ゼラチンファントムは一貫性が柔らかく、組織を模倣したエコー源性を欠き、触覚フィードバックを提供せず、カビや細菌で簡単に汚染され、針跡によってその有用性が制限されます。 Karmakarらは最近、ゼラチン-寒天脊椎ファントムを開発しました(参照 図11)これは、ゼラチンベースの脊椎ファントムのいくつかの欠点を克服します。 機械的に安定しており、組織のような質感とエコー源性があり、針跡は問題が少なく、腰仙椎の骨の解剖学的構造を研究し、手と目の協調を練習するために長期間使用できます。 USGCNBを実行するために必要なスキル。
ワークショップの設定でスキャンと針の挿入技術を学ぶためにさまざまな脊椎ファントムが説明されていますが、USGCNBに必要な知識とスキルを伝達するのにどれほど効果的かを判断するための精査は行われていません。 基本的な知識とスキルが得られたら、硬膜外ブロックの実行に進む前に、監督下でUSG脊椎注射を実行することから始めるのが最善です。 リアルタイムのUSG硬膜外麻酔は、経験豊富なオペレーターにとっても技術的に困難な場合があり、臨床現場や日常の使用には実用的ではないと私たちは考えています。
対照的に、術前スキャンは実行が簡単で、CNB中の技術的成果の向上につながる貴重な情報を提供し、CNBにUSを使用するための賢明なアプローチとなる可能性があります。 とは言うものの、背中が困難な患者(例えば、脊柱側弯症、強直性脊椎炎、または計装または手術された背中の患者)では、安全のために、リアルタイムの米国のガイダンスが唯一の方法である可能性があります。 したがって、リアルタイムのUSG CNBを実行するために必要なスキルは、継続的なスキル開発の一環として開発する必要があります。 USG CNBで現地で経験を積むことができない場合は、そのような介入が行われているセンターを訪問することをお勧めします。
概要
USG CNBは、従来のランドマークベースの技術に代わる急速に発展している技術です。 それは非侵襲的で安全であり、迅速に実行でき、放射線への曝露を伴わず、リアルタイムの画像を提供し、悪影響がありません。 経験豊富な超音波検査技師は、USを使用して十分な明瞭さで脊髄幹構造を視覚化できます。 術前スキャンにより、オペレーターは脊椎の解剖学的構造をプレビューし、正中線を特定し、特定の椎間レベルを特定し、硬膜外腔までの深さを正確に予測し、針挿入に最適な部位と軌道を決定できます。 処置前スキャンを使用して、CNBの実行の実現可能性と容易さを予測することもできます。
USの使用はまた、最初の試みでの硬膜外アクセスの成功率を改善し、穿刺の試みの数または複数のレベルを穿刺する必要性を減らし、処置中の患者の快適さを改善します。 USは、脊椎の解剖学的構造を示すための優れた教育ツールであり、硬膜外ブロックのパフォーマンスの学習曲線を改善します。 米国のガイダンスでは、過去に異常な脊椎の解剖学的構造のためにそのような手順に不適切であると考えられていた患者にCNBを使用することも許可される場合があります。 ただし、CNBに関する米国のガイダンスはまだ開発の初期段階にあります。 その使用を裏付ける証拠はまばらですが、前処置イメージングツールとしての使用を支持しています。
さらに、リアルタイムUSG CNBの初期の経験は、技術的に要求が厳しく、したがって、従来の方法がほとんどの患者で安全、単純、および効果的であると十分に確立されているため、近い将来、CNBを実行する従来の方法に取って代わる可能性が低いことを示しています。 米国の技術が進歩し続け、USG介入を実行するために必要なスキルがより広く利用可能になるにつれて、CNBのためのUSの使用が将来の標準治療になる可能性があります。
詳細を見る NYSORAのこのリンクにある脊髄幹麻酔について: 局所麻酔における感染管理
参考文献
- Cook TM、Counsell D、Wildsmith JA:中央脊髄幹麻酔の主な合併症:王立麻酔医院の第2009回国家監査プロジェクトに関する報告。 Br J Anaesth 102; 179:190–XNUMX。
- Stiffler KA、Jwayyed S、Wilber ST、Robinson A:腰椎穿刺に関連するランドマークを特定するための超音波の使用。 Am J Emerg Med 2007; 25:331–334。
- Hogan QH:Tuffierの線:解剖学的パラメーターの正規分布。 Anesth Analg 1994; 78:194–195。
- Broadbent CR、Maxwell WB、Ferrie R、Wilson DJ、Gawne-Cain M、Russell R:マークされた腰椎腔を識別する麻酔医の能力。 麻酔2000;55:1122–1126。
- Furness G、Reilly MP、Kuchi S:腰椎椎間レベルの識別のための超音波画像の評価。 麻酔2002;57:277–280。
- Holmaas G、Frederiksen D、Ulvik A、Vingsnes SO、Ostgaard G、Nordli H:表面解剖学による胸椎間腔の識別:磁気共鳴画像研究。 Acta Anaesthesiol Scand 2006; 50:368–373。
- Reynolds F:脊髄くも膜下麻酔後の脊髄くも膜下麻酔の損傷。 麻酔2001;56:238–247。
- Hamandi K、Mottershead J、Lewis T、Ormerod IC、Ferguson IT:脊髄くも膜下麻酔後の脊髄への不可逆的な損傷。 Neurology 2002; 59:624–626。
- Seeberger MD、Lang ML、Drewe J、Schneider M、Hauser E、Hruby J:50歳未満の患者の脊髄麻酔と硬膜外麻酔の比較。 Anesth Analg 1994; 78:667–673。
- Tarkkila P、Huhtala J、Salminen U:脊髄針の使用の難しさ。 25ゲージ、27ゲージ、および29ゲージのQuinckeタイプの脊髄針に関連する挿入特性と故障率。 麻酔1994;49:723–725。
- Chin KJ、Karmakar MK、Peng P:中央脊髄幹麻酔の成人胸椎および腰椎の超音波検査。 麻酔学2011;114:1459–1485。
- Karmakar MK、Li X、Ho AM、Kwok WH、Chui PT:リアルタイムの超音波ガイド下傍正中硬膜外アクセス:新しい面内技術の評価。 Br J Anaesth 2009; 102:845–854。
- Carvalho JC:産科における超音波促進硬膜外および脊椎。 Anesthesiol Clin 2008; 26:145–158。
- Chin KJ、Ramlogan R、Arzola C、Singh M、Chan V:整形外科患者集団における脊椎麻酔の実施の容易さを予測する際の超音波画像診断の有用性。 Reg Anesth Pain Med 2013; 38:34–38。
- Grau T、Leipold RW、Conradi R、Martin E:硬膜外穿刺が難しいと推定される超音波制御。 Acta Anaesthesiol Scand 2001; 45:766–771。
- Grau T、Leipold RW、Conradi R、Martin E、Motsch J:超音波イメージングは、脊髄くも膜下麻酔と硬膜外麻酔を組み合わせた場合の硬膜外腔の位置特定を容易にします。 Reg Anesth Pain Med 2001; 26:64–67。
- Grau T、Leipold RW、Conradi R、Martin E、Motsch J:産科硬膜外麻酔における超音波画像の有効性。 J Clin Anesth 2002; 14:169–175。
- Grau T、Leipold RW、Fatehi S、Martin E、Motsch J:脊髄くも膜下硬膜外麻酔の組み合わせのリアルタイム超音波観察。 Eur J Anaesthesiol 2004; 21:25–31。
- Perlas A、Chaparro LE、Chin KJ:脊髄および硬膜外麻酔のための腰部脊髄幹麻酔:系統的レビューとメタアナリシス。 Reg Anesth Pain Med 2016; 41:251–260。
- Shaikh F、Brzezinski J、Alexander S、et al:腰椎穿刺と硬膜外カテーテル法の超音波画像診断:系統的レビューとメタアナリシス。 BMJ 2013; 346:f1720。
- Mathieu S、Dalgleish DJ:硬膜外カテーテルの挿入における超音波の使用に関するNICEガイダンスの地元の意見の調査。 麻酔2008;63:1146–1147。
- Bogin IN、Stulin ID:腰椎穿刺の目印を決定するための2次元エコー脊椎造影法の適用。 Zh Nevropatol Psikhiatr Im SS Korsakova 1971; 71:1810–1811。
- Porter RW、Wicks M、Ottewell D:超音波診断による脊柱管の測定。 J Bone Joint Surg Br 1978; 60-B:481–484。
- Cork RC、Kryc JJ、Vaughan RW:腰部硬膜外腔の超音波局在。 麻酔学1980;52:513–516。
- Currie JM:超音波を使用した硬膜外腔までの深さの測定。 Br J Anaesth 1984; 56:345–347。
- Wallace DH、Currie JM、Gilstrap LC、Santos R:肥満の妊娠中の患者の硬膜外麻酔のための間接的な超音波検査ガイダンス。 Reg Anesth 1992; 17:233–236。
- Grau T、Leipold RW、Horter J、Conradi R、Martin EO、Motsch J:硬膜外腔への傍正中アクセス:超音波画像診断に最適なウィンドウ。 J Clin Anesth 2001; 13:213–217。
- Grau T、Leipold RW、Delorme S、Martin E、Motsch J:胸部硬膜外腔の超音波画像。 Reg Anesth Pain Med 2002; 27:200–206。
- Grau T、Bartusseck E、Conradi R、Martin E、Motsch J:超音波画像は、産科硬膜外麻酔の学習曲線を改善します:予備研究。 Can J Anaesth 2003; 50:1047–1050。
- Grau T:脊髄幹麻酔のための超音波画像の評価。 Can J Anaesth 2003; 50:R1–R8。
- Karmakar MK:中央脊髄幹麻酔用の超音波。 Tech Reg Anesth Pain Manag 2009; 13:161–170。
- Karmakar MK、Li X、Kwok WH、Ho AM、Ngan Kee WD:腰部の傍正中アプローチによる超音波ガイド下中央脊髄幹麻酔に関連する超音波解剖学。 Br J Radiol 2012; 85:e262–e269。
- Saifuddin A、Burnett SJ、White J:成人集団における脊髄円錐の位置の変化。 磁気共鳴画像検査。 Spine(Phila Pa 1976)1998; 23:1452–1456。
- マクドナルドA、チャトラスP、スペクターT、エリスH:脊髄と硬膜嚢の終結レベル:磁気共鳴研究。 Clin Anat 1999; 12:149–152。
- Karmakar、MK、Li X、Kwok WH、Ho AM、Ngan Kee WD:「水性脊椎ファントム」-脊椎超音波検査の基礎を学ぶための小さな一歩[手紙]。 Br J Anaesth 12年2009月3日。http://bja.oxfordjournals.org/forum/topic/brjana_el%4114BXNUMXから入手できます。
- Bellingham GA、Peng PWH:腰仙椎の低コストの超音波ファントム。 Reg Anesth Pain Med 2010; 35:290–293。
- Kwok WH、Chui PT、Karmakar MK:豚の死骸の脊椎ファントム—超音波ガイド下の脊髄幹麻酔を学習するためのモデル。 Reg Anesth Pain Med 2010; 35:472–473。
- Greher M、Scharbert G、Kamolz LP、et al:超音波ガイド下腰椎椎間板神経ブロック:新しい方法論的アプローチの超音波解剖学的研究。 Anesthesiology 2004; 100:1242–1248。
- Furness G、Reilly MP、Kuchi S:腰椎椎間レベルの識別のための超音波画像の評価。 麻酔2002;57:277–280。
- Avramescu S、Arzola C、Tharmaratnam U、Chin KJ、Balki M:成人ボランティアの胸椎のソノアナトミー。 Reg Anesth Pain Med 2012; 37:349–353。
- Karmakar MK、Ho AM、Li X、Kwok WH、Tsang K、Kee WD:腰部超音波トライデントの音響ウィンドウを通る超音波ガイド下腰神経叢ブロック。 Br J Anaesth 2008; 100:533–537。
- 鈴木S、山室T、志方J、清水K、飯田H:特発性脊柱側弯症における椎骨回転の超音波測定。 J Bone Joint Surg Br 1989; 71:252–255。
- Chen CP、Tang SF、Hsu TC他:尾側硬膜外針の配置における超音波ガイダンス。 Anesthesiology 2004; 101:181–184。
- Balki M、Lee Y、Halpern S、Carvalho JC:横断面における腰椎の超音波画像診断:肥満分娩者の硬膜外腔に対する推定深度と実際の深度の相関。 Anesth Analg 2009; 108:1876–1881。
- Chin KJ、Perlas A、Singh M、et al:超音波支援アプローチは、関節全置換術のための脊椎麻酔を容易にします。 Can J Anaesth 2009; 56:643–650。
- Pintaric TS、Hadzic A、Strbenc M、Podpecan O、Podbregar M、Cvetko E:子豚のくも膜下腔に水性ゲルを注入した後の炎症反応。 Reg Anesth Pain Med 2013; 38:100–105。
- Costello JF、Balki M:ポリオとハリントン器具を使用した分娩における超音波ガイド下脊椎麻酔下での帝王切開分娩[修正]。 Can J Anaesth 2008; 55:606–611。
- Prasad GA、Tumber PS、Lupu CM:超音波ガイド下脊椎麻酔。 Can J Anaesth 2008; 55:716–717。
- Coley BD、Shiels WE、Hogan MJ:新生児および乳児の腰椎穿刺における診断および介入超音波検査。 Pediatr Radiol 2001; 31:399–402。
- Peterson MA、Abele J:腰椎穿刺が困難なベッドサイド超音波。 J Emerg Med 2005; 28:197–200。
- Chin KJ、Chan VW、Ramlogan R、Perlas A:脊椎の解剖学的構造が困難な患者におけるリアルタイムの超音波ガイド下脊椎麻酔:2010つの症例報告。 Acta Anaesthesiol Scand 54; 252:255–XNUMX。
- 山内M、本間E、三村M、山本H、高橋E、並木A:椎弓切除後の患者における超音波画像を使用した腰椎椎間レベルの識別。 J Anesth 2006; 20:231–233。
- Yeo ST、French R:超音波検査を利用した産科患者の脊髄くも膜下硬膜外麻酔とハリントンロッドの併用。 Br J Anaesth 1999; 83:670–672。
- Rapp HJ、Folger A、Grau T:子供への超音波ガイド下硬膜外カテーテル挿入。 Anesth Analg 2005; 101:333–339、表。
- Salman A、Arzola C、Tharmaratnam U、Balki M:傍正中矢状面における胸椎の超音波画像:硬膜外腔への推定深度と実際の深度の相関。 Reg Anesth Pain Med 2011; 36:542–547。
- Yoon JS、Sim KH、Kim SJ、Kim WS、Koh SB、Kim BJ:尾側硬膜外ステロイド注射のためのカラードップラー超音波検査の実現可能性。 痛み2005;118:210–214。
- Tsui BC、Tarkkila P、Gupta S、Kearney R:神経刺激を使用した尾側針の配置の確認。 Anesthesiology 1999; 91:374–378。
- Chen CP、Wong AM、Hsu CC、et al:尾側硬膜外注射を進めるためのスクリーニングツールとしての超音波。 Arch Phys Med Rehabil 2010; 91:358–363。
- マクラウドA、ロシュA、フェンネリーM:症例シリーズ:超音波検査は脊柱側弯症患者の硬膜外挿入を支援する可能性があります。 Can J Anaesth 2005; 52:717–720。
- Arzola C、Davies S、Rofaeel A、Carvalho JC:腰椎への横方向アプローチを使用した超音波は、陣痛硬膜外麻酔の信頼できるランドマークを提供します。 Anesth Analg 2007; 104:1188–1192、表。
- Asakura Y、Kandatsu N、Hashimoto A、Kamiya M、Akashi M、Komatsu T:超音波ガイド下神経軸麻酔:超音波検査による二分脊椎の正確な診断。 J Anesth 2009; 23:312–313。
- Lee Y、Tanaka M、Carvalho JC:分娩硬膜外中に以前に意図しない硬膜外穿刺を行った患者の腰椎のソノアナトミー。 Reg Anesth Pain Med 2008; 33:266–270。
- Chin KJ、Perlas A、Chan V、Brown-Shreves D、Koshkin A、Vaishnav V:超音波画像診断は、表面の解剖学的ランドマークが難しい成人の脊髄くも膜下麻酔を容易にします。 麻酔学2011;115:94–101。
- Locks GF、Almeida MC、Pereira AA:超音波を使用して妊婦の腰椎穿刺のレベルを測定します。 Rev Bras Anestesiol 2010; 60:13–19。
- Schlotterbeck H、Schaeffer R、Dow WA、Touret Y、Bailey S、Diemunsch P:産科麻酔における腰部脊髄幹麻酔の穿刺レベルの超音波検査。 Br J Anaesth 2008; 100:230–234。
- Whitty R、Moore M、Macarthur A:腰椎棘突起間腔の識別:触診と超音波。 Anesth Analg 2008; 106:538–540、表。
- Gnaho A、Nguyen V、Villevielle T、Frota M、Marret E、Gentili ME:超音波によるくも膜下腔の深さの評価。 Rev Bras Anestesiol 2012; 62:520–530。
- Grau T、Leipold R、Conradi R、Martin E、Motsch J:[超音波検査と硬膜外麻酔。 硬膜外腔の超音波検査の技術的可能性と限界]。 Anaesthesist 2001; 50:94–101。
- トランD、カマニAA、レッソウェイVA、ピーターソンC、ホーKW、ローリングRN:硬膜外麻酔のための挿入前傍正中超音波ガイダンス。 Anesth Analg 2009; 109:661–667。
- Vallejo MC、Phelps AL、Singh S、Orebaugh SL、Sah N:超音波は、常駐研修生の分娩硬膜外麻酔の失敗率を低下させます。 Int J Obstet Anesth 2010; 19:373–378。
- de Seze MP、Sztark F、Janvier G、Joseph PA:中枢神経軸索ブロック後の神経根と脊髄の重篤で長期にわたる合併症。 Anesth Analg 2007; 104:975–979。
- Vandermeulen EP、Van AH、Vermylen J:抗凝固剤と脊髄硬膜麻酔。 Anesth Analg 1994; 79:1165–1177。
- Chin KJ、Chan V:術前評価ツールとしての超音波検査:中央脊髄幹麻酔の実現可能性の予測。 Anesth Analg 2010; 110:252–253。
- Weed JT、Taenzer AH、Finkel KJ、Sites BD:困難な脊髄くも膜下麻酔のスクリーニングツールとしての術前超音波検査の評価*。 麻酔2011;66:925–930。
- Stonelake PS、Burwell RG、Webb JK:脊柱側弯症の被験者における隆椎と仙骨のくぼみの椎骨レベルの変動。 J Anat 1988; 159:165–172。
- Teoh DA、Santosham KL、Lydell CC、Smith DF、Beriault MT:胸部硬膜外配置の脊椎レベルへのガイドとしての表面解剖学。 Anesth Analg 2009; 108:1705–1707。
- Arzola C、Avramescu S、Tharmaratnam U、Chin KJ、Balki M:表面の目印と超音波による頸胸椎間腔の識別。 Can J Anaesth 2011; 58:1069–1074。
- Rasoulian A、Lohser J、Najafi M、et al:胸部硬膜外腔の位置特定のための穿刺前超音波の有用性。 Can J Anaesth 2011; 58:815–823。
- Pandin P、Haentjens L、Salengros JC、Quintin J、Barvais L:脊柱側弯症における前方脊椎固定術後の鎮痛のための超音波および神経刺激ガイド下胸部硬膜外カテーテル留置の組み合わせ。 Pain Pract 2009; 9:230–234。
- Margarido CB、Arzola C、Balki M、Carvalho JC:腰椎の超音波評価のための麻酔科医の学習曲線。 Can J Anaesth 2010; 57:120–126。
- Halpern SH、Banerjee A、Stocche R、Glanc P:腰椎棘突起の識別のための超音波の使用:パイロット研究。 J Anaesth 2010; 57:817–822。
- Chin KJ、Tse CC、Chan V:豚の死骸の背骨ファントムを準備する際の実際的な考慮事項。 Reg Anesth Pain Med 2011; 36:91–92。
- Li JW、Karmakar MK、Li X、Kwok WH、Ngan Kee WD:ゼラチン寒天腰仙椎ファントム:リアルタイムの超音波ガイド下中央脊髄幹麻酔を実行するために必要な基本スキルを学習するためのシンプルなモデル。 J Ultrasound Med 2011; 30:263–72。
マノジ・K・カルマカーとキ・ジン・チン