マノジ・K・カルマカー、ロイ・A・グリーングラス、マリカ・ラトモア、マシュー・レビン
胸椎傍ブロック
胸椎傍脊椎ブロック(TPVB)は、脊髄神経が脊椎間孔から出てくる場所の近くの胸椎に沿って局所麻酔薬を注入する技術です。 これにより、片側性、分節性、体性、交感神経ブロックが生じ、麻酔や、胸部および腹部からの片側性の急性および慢性の痛みの治療に効果的です。 ライプツィヒのヒューゴ・セルハイム(1871–1936)は、1905年にTPVBを開拓したと考えられています。カピスは1919年に、現在使用されているものに匹敵する傍脊椎注射の技術を開発しました。
傍脊椎ブロック(PVB)は、1900年代初頭にはかなり人気がありましたが、世紀の後半に不評に陥ったようです。 その理由は不明です。 1979年、イーソンとワイアットは、傍脊椎カテーテルの留置について説明した後、この技術を再普及させました。 TPVBの安全性と有効性に関する私たちの理解は、この技術への関心が新たになり、過去25年間で大幅に向上しました。 現在、鎮痛だけでなく外科的麻酔にも使用されており、小児にも応用されています。 の導入 超音波 局所麻酔の実践は、PVBの安全性と一貫性を高めるための新たな取り組みにつながりました。
解剖学
胸椎傍脊椎空間(TPVS)は、脊柱の両側にあるくさび形の空間です(図1)。 壁側胸膜は前外側境界を形成します。 基部は、椎体、椎間板、およびその内容物を含む椎間孔によって形成されます。
横突起と上肋横靭帯が後部境界を形成します。 壁側胸膜の前方と上肋横靭帯の後方にあるのは、線維弾性構造である胸部の深部筋膜である胸腔内筋膜です(図1 3)。 医学的には、胸腔内筋膜は椎体の骨膜に付着しています。 疎性結合組織の層である漿液性筋膜は、壁側胸膜と胸膜内筋膜の間にあります。
したがって、TPVSにはXNUMXつの潜在的な筋膜コンパートメントがあります。前胸膜外傍脊椎コンパートメントと後部胸腔下傍脊椎コンパートメントです(を参照)。 図1 & 2)。 TPVSには、肋間(脊髄)神経、脊髄神経後枝、肋間血管、交通枝、および交感神経鎖の前方にある脂肪組織が含まれています。 脊髄神経は小さな束に分割され、TPVSの脂肪組織に自由に存在し、TPVSに注入された局所麻酔薬にアクセスできるようにします。 TPVSは、硬膜外腔と内側で、肋間腔と外側で連絡します。
胸椎の両側にあるTPVSも、硬膜外および椎前の空間を介して相互に通信します。 TPVSの頭蓋拡張は定義が難しく、大幅に異なる可能性があります。 ただし、胸椎から頸椎傍脊椎腔への放射線不透過性造影剤の直接傍脊椎拡散があり、解剖学的連続性を示しています。 TPVSはまた、内側弓状靭帯および外側弓状靭帯を介して、腰髄神経が位置する横筋膜の背後にある後腹膜腔と尾側に連絡します。
詳細については、こちらから 脊髄幹麻酔.
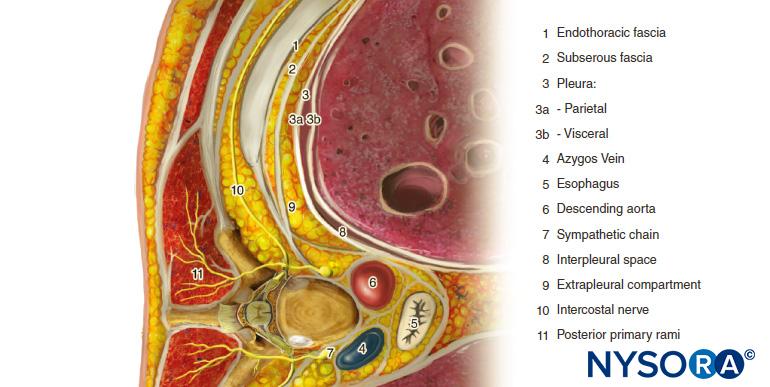
図1 胸椎傍脊椎腔、胸腔および肋間神経の解剖学。
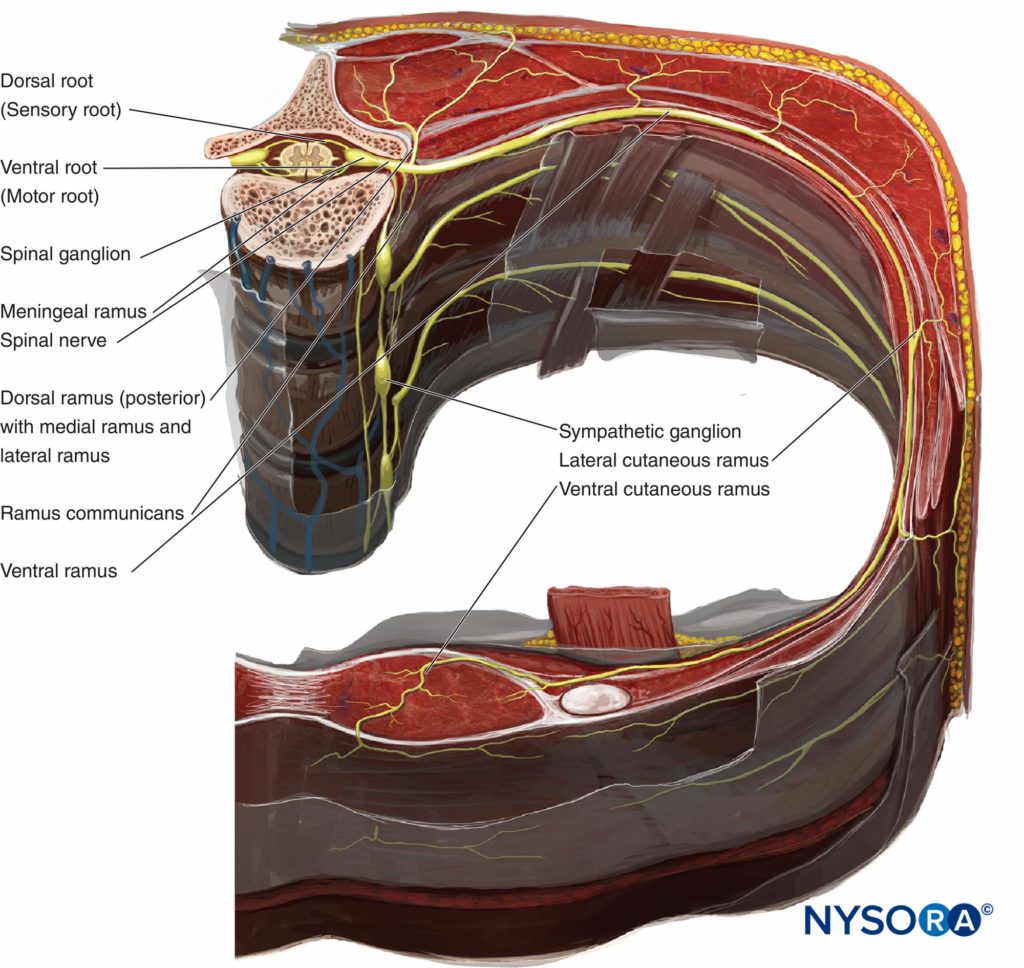
図2 椎骨と胸壁の断面解剖学は、脊椎傍腔、交感神経、脊髄神経、肋間神経の関係を示しています。
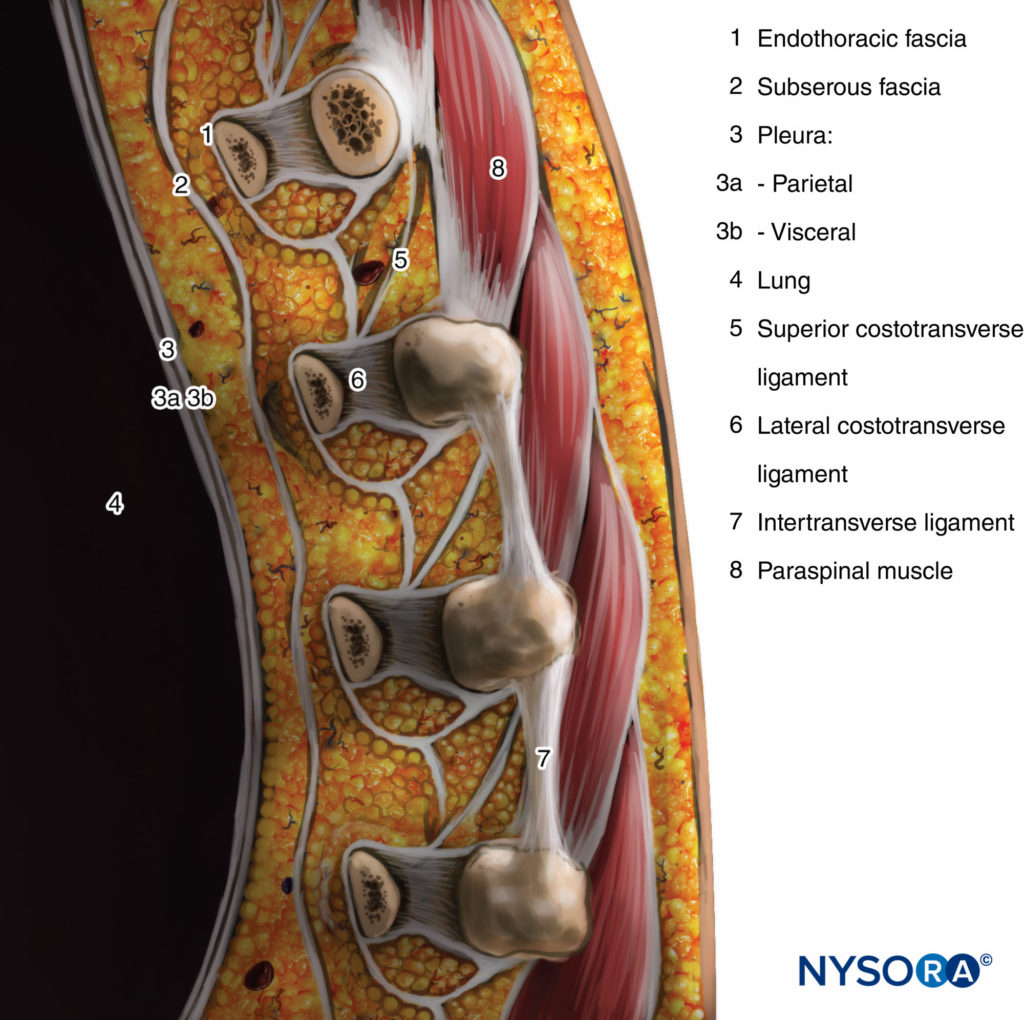
図3 胸椎傍脊椎腔の矢状断面。
麻酔の遮断と分布のメカニズム
TPVBは、同側の体性および交感神経ブロックを生成します(図4)TPVSの体性神経および交感神経に対する局所麻酔薬の直接的な影響により、肋間腔への外側への伸展、および硬膜外腔への内側への伸展。 TPVB後の麻酔の皮膚分布に対する硬膜外拡散の全体的な寄与は明確に定義されていません。 ただし、硬膜外腔への局所麻酔薬のある程度の同側への広がりは、おそらく患者の大多数で発生し、傍脊椎の広がりのみで発生するよりも麻酔の分布が大きくなります。 大量の単回注射後の麻酔の皮膚分布は変化し、しばしば予測不可能ですが、注射された溶液は日常的に頭側と尾側の両方を注射部位にある程度広げます(図5)。 それにもかかわらず、少量(3〜4 mL)の局所麻酔薬をいくつかの連続した胸部レベルで注射する複数注射技術は、単一の大量注射よりも好ましいです。 これは、乳房手術中の麻酔にTPVBを使用する場合など、いくつかの同側胸部皮膚炎に対する信頼できる麻酔が必要な場合に特に重要です。 注射部位に隣接する部分的な対側麻酔は、TPVBの単回注射後の患者の約10%で発生し、硬膜外または脊椎前の広がりが原因である可能性があります。

図4 傍脊椎ブロックで達成される分節性胸部麻酔。
図5 傍脊椎ブロック(腰椎)後の3mLの局所麻酔薬溶液の拡散。
特に針が内側に向けられている場合、または大量の局所麻酔薬(> 25 mL)が使用されている場合、硬膜外への広範な広がりまたは硬膜スリーブへの意図しない髄腔内注射による両側対称麻酔が発生する可能性があります。 このため、患者は、大量の単回注射を使用した注射に使用されたものと同じ警戒と方法を使用して監視する必要があります。 硬膜外テクニック。 同側の腸骨鼠径神経と腸骨下腹神経も、胸椎下部への注射後に時折関与することがあります。 これは、腰椎神経が位置する後腹膜腔への硬膜外の広がりまたは拡張された胸腔下筋膜の広がりのいずれかによるものです。 TPVB後の麻酔の皮膚への広がりに対する重力の影響は不明ですが、注入された溶液が依存レベルに向かって優先的にプールされる傾向がある可能性があります。
- テクニック
表面の解剖学的構造がよりよく視覚化され、患者がより快適であることが多いため、患者を座位にしてTPVBを実行することが好ましい。 ただし、これが不可能または実用的でない場合は、患者を横臥位または腹臥位にしてTPVBを実行することもできます。 注射の回数とレベルは、局所麻酔の望ましい広がりに応じて選択されます。 この例では、乳房手術用のTPVBの説明が記載されています。 ブロックを配置する前に、表面のランドマークが識別され、スキンマーカーでマークされます(図6)。 皮膚のマーキングも、ブロックされる胸部レベルで正中線の2.5cm外側に作成されます。
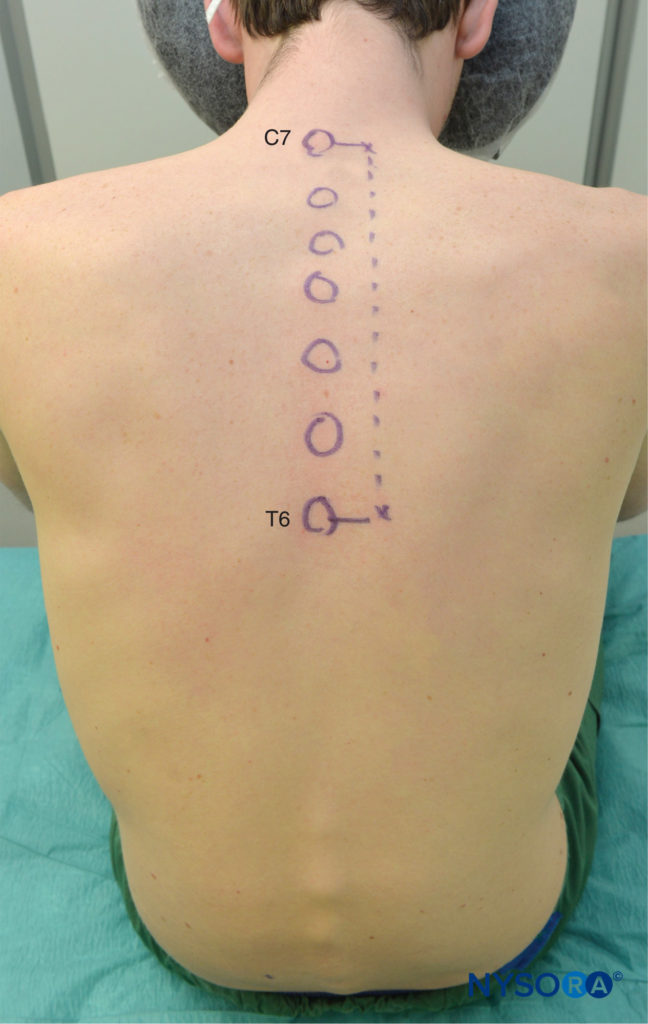
図6 胸椎傍脊椎ブロックの表面ランドマーク。
これらのマーキングは、針の挿入部位を示しており、椎骨の横突起の上にある必要があります(図7)。 ザ· 標準的な局所麻酔トレイ が準備されており、ブロックの配置中は厳密な無菌状態を維持する必要があります。 TPVBには22ゲージの硬膜外カニューレをお勧めします(図8)。 理想的には、針のシャフトに深さのマーキングが必要です。 または、デプスガード(を参照) 図8) がおすすめ。 TPVSへのカテーテルの挿入が計画されている場合は、硬膜外セットが使用されます。 TPVBは、ブロック配置中の患者の受け入れと快適さを確保するために適切な前投薬を必要とします。
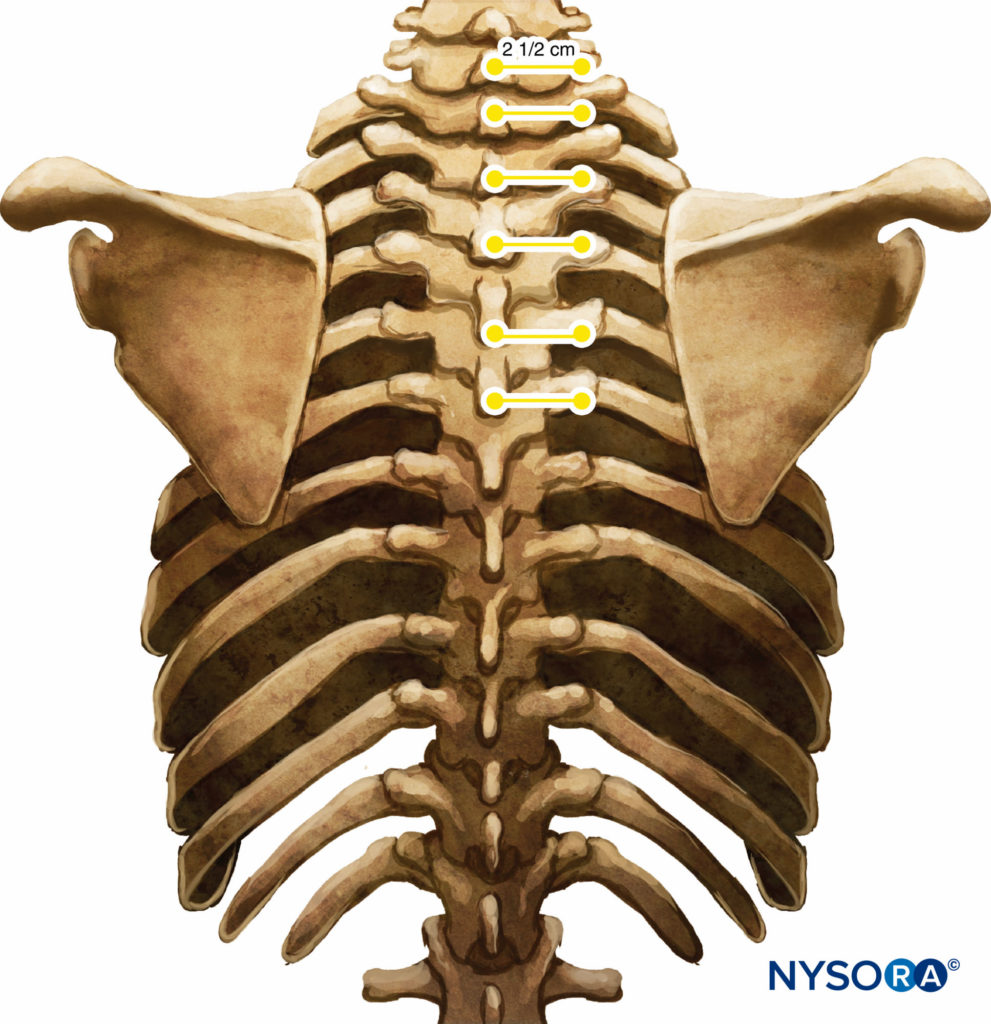
図7 棘突起と横突起の関係。
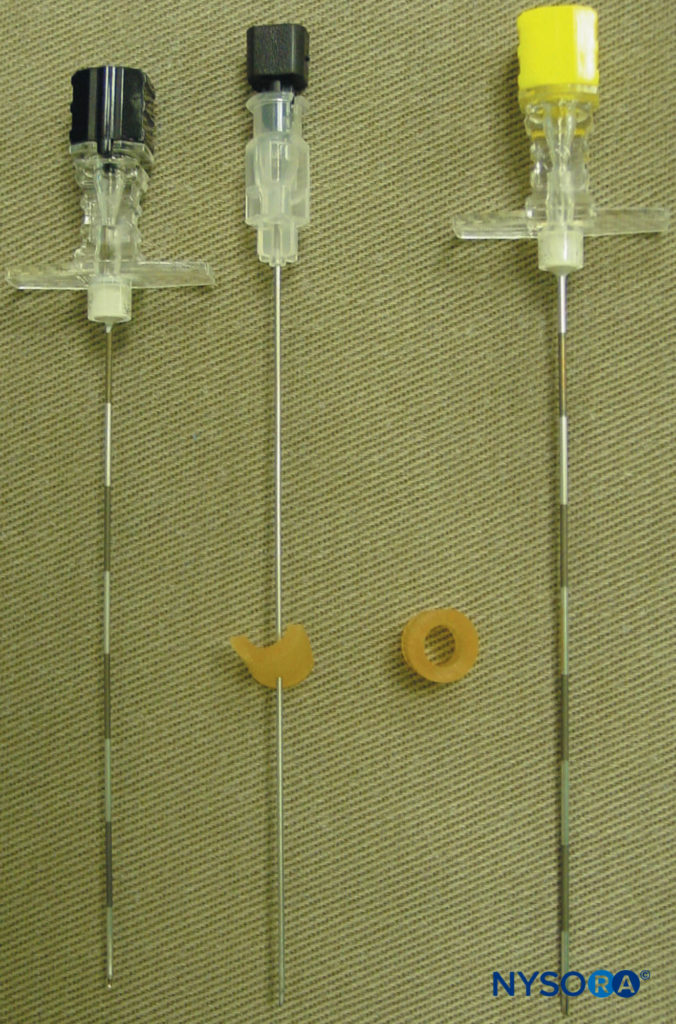
図8 単回または複数回注射の胸椎傍脊椎ブロックに一般的に使用される針。 深さを評価するために針に取り付けられているデプスガードに注意してください。
抵抗喪失技術
TPVBにはいくつかの異なる手法があります。 古典的な手法では、抵抗の喪失を誘発します。 皮膚とその下にある組織にリドカイン1%を浸透させ、ブロック針をすべての面で皮膚に垂直に挿入して、椎骨の横突起に接触させます。 胸椎中央部の胸椎の鋭角化により、接触する横突起は下部椎骨からのものであることに注意してください(図9 & 10).
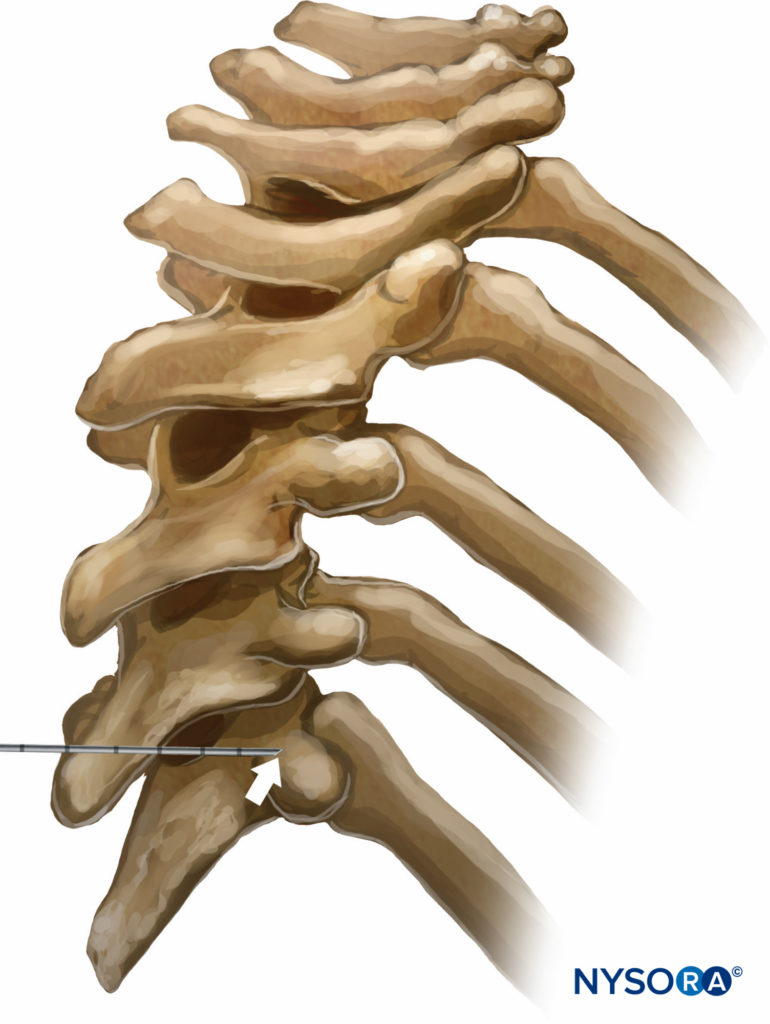
図9 胸部レベルでの棘突起と横突起の関係。 胸椎レベルでの棘突起の急な下向きの角度のために、棘突起のレベルに挿入された針は、その下の椎骨に属する横突起に接触します。
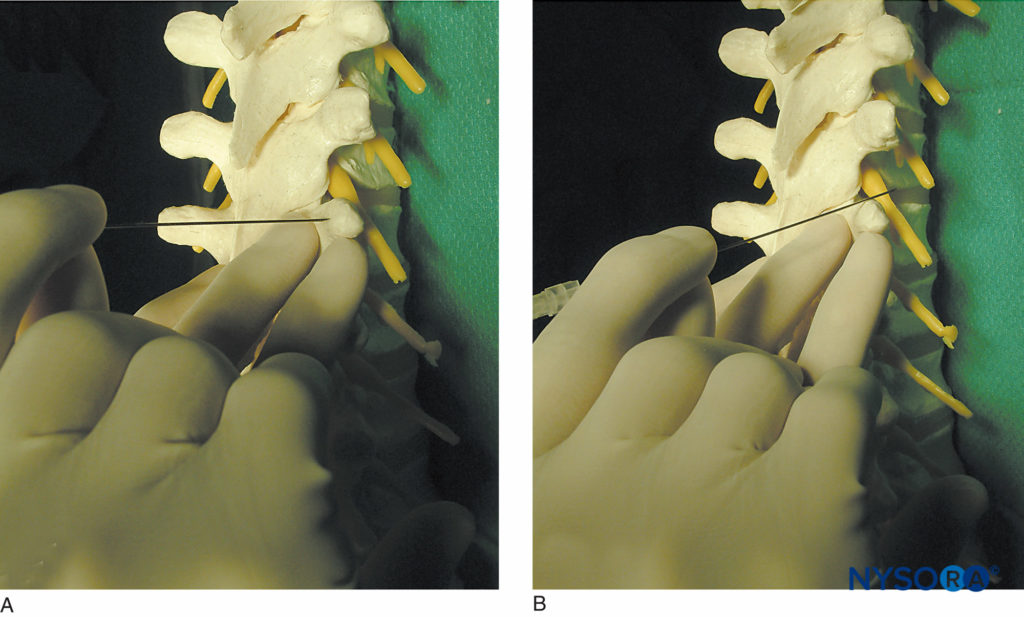
図10 横方向のプロセスを「ウォークオフ」するテクニック。 A:針が横突起に接触しているところが示されています。 B:針は、横突起の優れた側面から離れて歩いているところが示されています。 胸部レベルでは、下を歩く方が安全な場合があります。
横突起が接触する深さはさまざまで(3〜4 cm)、個人の体格と針が挿入されるレベルによって異なります。 深さは、頸椎と腰椎のレベルでより深く、胸椎のレベルでより浅くなります。
針の挿入中に、横方向のプロセスを見逃し、不注意に胸膜を穿刺する可能性があります。 したがって、針を深く進めすぎて胸膜穿刺の危険を冒す前に、横突起を探して接触することが不可欠です。 この合併症を最小限に抑えるために、ブロック針は最初、胸部で4 cm、頸部および腰部で5cmの最大深さまでのみ挿入する必要があります。 骨が接触していない場合は、針が4つの隣接する横突起の間にあると想定する必要があります。 針は皮下組織に引き抜かれ、骨が接触するまで同じ深さ(XNUMX cm)まで頭または尾側の方向で再挿入する必要があります。
それでも骨に遭遇しない場合は、針をさらにXNUMXセンチメートル前進させ、横突起が特定されるまで上記の手順を繰り返します。 次に、針は横突起の上または下(より安全)に歩き、針が上肋横靭帯を横切ってTPVSに入るときに抵抗が失われるまで徐々に前進します(図11; 湖 図3).
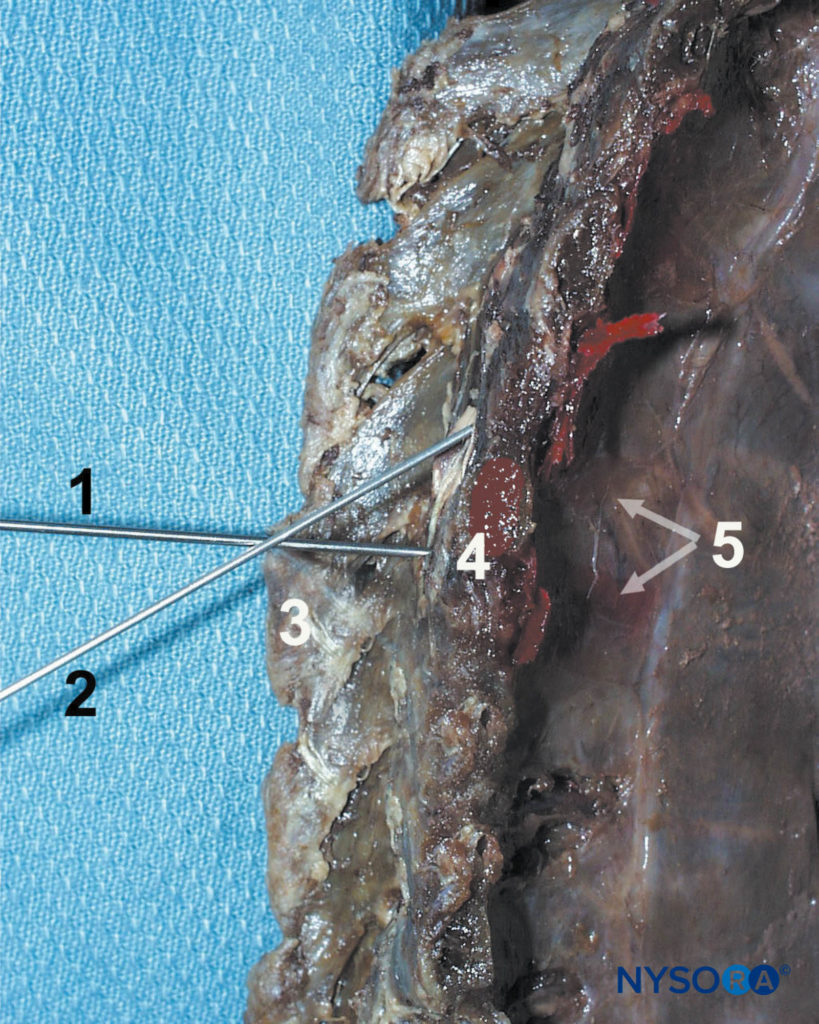
図11 傍脊椎ブロック技術。 針(1)は、最初に横突起(4)に接触するように進められ、次に頭側(2)または尾側に向け直されて横突起から外れ、傍脊椎腔に入ります。 示されている他の構造は、棘突起(3)と、傍脊椎腔および肋間筋への色素の分散です。
NYSORAのヒント
- 針が横突起ではなく肋骨に接触した場合は、横突起の下面から「歩く」ことをお勧めします。 これが起こったとき、肋骨頭を離れて歩くと気胸を引き起こす可能性があります。
- これは通常、横突起の上端から1.0〜1.5 cm以内で発生します(参照 図3)。 針が優れた肋横横断プロセスを通過するときに、微妙な「ポップ」または「ギブ」が認められる場合がありますが、これに完全に依存するべきではありません。 代わりに、針の配置の深さは、最初の骨の接触によって導かれる必要があります(皮膚-横突起+ 1.0–1.5cm)。
所定の距離技術
TPVBは、抵抗を失うことなく、針が横方向のプロセスから離れると、固定された所定の距離(1 cm)だけ針を前進させることによっても実行できます(図12A & B)。 この技術の支持者は、気胸のリスクが低く、非常にうまく使用しています。 不注意による胸膜または肺の穿刺を避けるために、深度マーカーの使用をお勧めします。
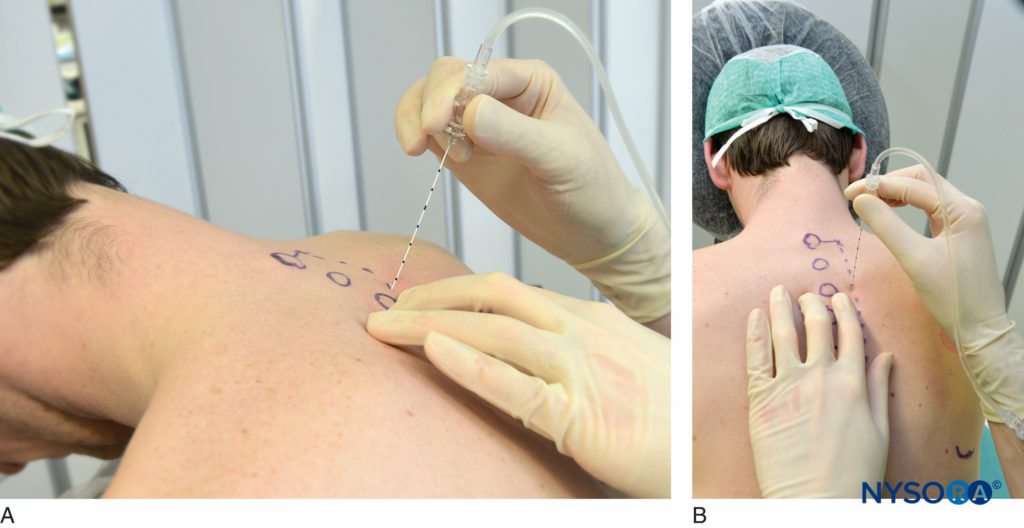
図12 横突起に接触するための針の角度(A)および横突起から下に歩くための針の角度(B)。 横突起に接触したら、深さのマークに注意するか、ゴム製のストッパーを使用して、針を外し、1.5 cm深く挿入します(図8)。
NYSORAのヒント
- 患者を座位にしてTPVBを実行します。
- 表面のランドマークは常に識別され、スキンマーカーでマークされている必要があります。
- 挿入の深さの推定を容易にするために、深さのマーキングが付いた針を使用してください。
- 針をさらに前進させる前に、横方向のプロセスを検索して接触させることが不可欠です。
- 横突起が接触する深さは、同じ患者で異なる胸部レベルで異なります。 頸部、胸部上部および下部で最も深く、胸部中央部で最も浅い。
- 針は、横突起との接触を超えて1.5cmを超えて前進させてはなりません。
- 不注意による硬膜外または髄腔内の針の不幸を防ぐために、針を内側に向けることは避けてください。
- 胸椎傍脊椎カテーテルの配置
継続的なTPVB(CTPVB)が計画されている場合、 カテーテル 硬膜外カニューレを介してTPVSに挿入されます。 硬膜外カテーテル法とは異なり、傍脊椎カテーテルの挿入中に特定の抵抗が一般的に発生します。 これは、カテーテルを挿入する前に5〜10mLの生理食塩水を注入してスペースを作ることで容易になります。 カテーテルの異常にシームレスな通過は、胸膜間留置の疑いを引き起こすはずです。 おそらく、カテーテルをTPVSに配置する最も安全で簡単な方法は、開いた胸腔内から直視下にカテーテルを配置することです。 明らかに、これには開胸術が必要であり、したがって、開胸術を受けている患者でのみ行われます。
この技術は、壁側胸膜を後部創傷縁からいくつかの胸部セグメント上の椎体に反射させ、それによって胸膜外傍脊椎ポケットを作成することを含みます(図13)経皮的に挿入されたカテーテルが露出した肋骨の角度に対して配置されます。 胸膜が胸壁に再配置され、胸膜が閉じられます。 この方法は、胸部外科手術中に周術期鎮痛を提供するために、切開前の単発の経皮的胸椎傍脊椎注射と非常に効果的に組み合わせることができます。
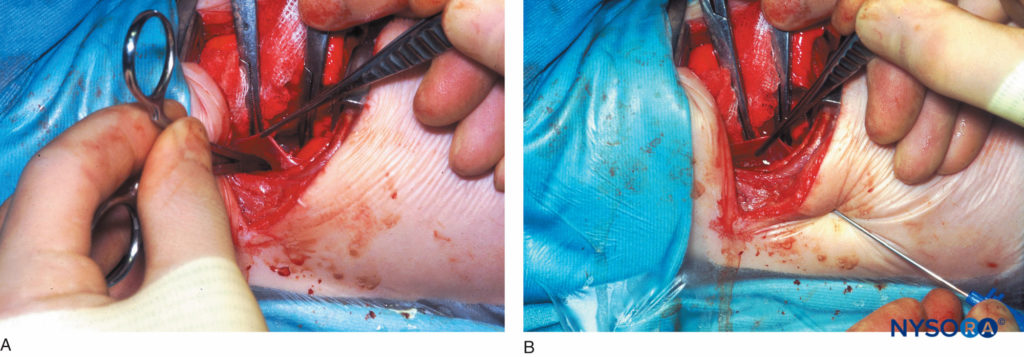
図13 A:乳児の直視下での胸膜外傍脊椎カテーテル留置。 図は、壁側胸膜を後部創傷縁からいくつかの胸椎上で椎体に反射することによって作成された胸膜外傍脊椎ポケットに挿入された湾曲した動脈鉗子を示しています。 B:乳児の直視下での胸膜外傍脊椎カテーテル留置。 図は、下部肋間腔から胸椎傍脊椎腔に挿入された硬膜外カニューレを示しています。 .ie、以前に作成された胸膜外傍脊椎ポケット。 次に、カテーテルを硬膜外カニューレに挿入し、露出した肋骨の角度に対して所定の位置に固定します。その後、胸膜を再配置し、胸を閉じます。
NYSORAのヒント
- カテーテル挿入前に生理食塩水または局所麻酔薬のボーラス投与量を注入すると、カテーテルの挿入が容易になります。
- カテーテルの通過が非常に簡単(> 6 cm)の場合、胸膜内留置の疑いが高まります。-硬膜外腔への移動を防ぐために、カテーテルを3cmを超えて挿入しないでください。
適応症
TPVBは、胸部および腹部の片側外科手術の麻酔および鎮痛に適応されます。 一般的に報告される適応症は、 表 1。 二国間TPVBの使用も報告されています。
表1 胸椎傍脊椎ブロックの適応症。
| 麻酔 |
|---|
| 乳房手術 |
| ヘルニア修復術(胸腰部麻酔) |
| 胸部の傷の調査 |
| 術後鎮痛(バランスの取れた鎮痛レジメンの一部として) |
|---|
| 開胸術 |
| 胸腹部食道手術 |
| ビデオ支援胸腔鏡下手術 |
| 胆嚢摘出術 |
| 腎臓手術 |
| 乳房手術 |
| ヘルニア修復 |
| 肝切除 |
| 虫垂切除術 |
| 低侵襲心臓手術 |
| 従来の心臓手術(両側TPVB) |
| 慢性疼痛管理 |
|---|
| 良性および悪性神経痛 |
| その他 |
|---|
| ヘルペス後神経痛 |
| 胸膜炎性胸痛の緩和 |
| 複数の骨折した肋骨 |
| 多汗症の治療 |
| 鈍的腹部外傷後の肝カプセルの痛み |
禁忌
TPVBの禁忌には、 注射、局所麻酔薬、蓄膿症、および傍脊椎腔を占める腫瘍性腫瘤に対するアレルギー。 凝固障害、出血性疾患、または 抗凝固 薬物はTPVBの相対禁忌です。 後側弯症または脊椎の変形を伴う患者、および以前に胸部外科手術を受けたことがある患者には注意を払う必要があります。 前者の胸部変形は、不注意な髄腔または胸膜穿刺の素因となる可能性があり、後者の胸壁への肺の線維性閉塞または胸壁への肺の癒着による変化した傍脊椎の解剖学的構造は、肺穿刺の素因となる可能性があります。
局所麻酔薬の選択
TPVBは四肢の運動衰弱を引き起こさないため、TPVBではほとんどの場合持続的な鎮痛が望ましい。 その結果、長時間作用型の局所麻酔薬が通常使用されます。 これらには、ブピバカインまたはレボブピバカイン0.5%およびロピバカイン0.5%が含まれます。 単回注射TPVBの場合、20〜25 mLの局所麻酔薬がアリコートで注射されますが、複数注射TPVBの場合、4〜5mLの局所麻酔薬が計画された各レベルで注射されます。 局所麻酔薬の最大投与量は、高齢者、栄養不良、虚弱な患者で調整する必要があります。
TPVSは十分に血管新生されており、局所麻酔薬が体循環に比較的急速に吸収されます。 その結果、局所麻酔薬のピーク血漿濃度が迅速に達成されます。 局所麻酔薬を含むエピネフリン(2.5〜5.0 mcg / mL)は、全身吸収を減らし、それによって毒性の可能性を減らすため、最初の注射時に使用できます。
エピネフリンは、局所麻酔薬の最大許容用量を増やすのにも役立ちます。 TPVB後の麻酔時間は3〜4時間の範囲ですが、鎮痛ははるかに長く続くことがよくあります(8〜18時間)。 継続的なTPVB(CTPVB)が計画されている場合、たとえば、開胸術後の術後鎮痛または複数の肋骨骨折の継続的な痛みの緩和のために、 輸液 ブピバカインまたはレボブピバカイン0.25%またはロピバカイン0.2%の0.1〜0.2 mL / kg / hの投与は、最初のボーラス注射後に開始され、3〜4日間または指示どおりに継続されます。 CTPVBに高濃度の局所麻酔薬(たとえば、0.5%ではなくブピバカイン0.25%)を使用しても、鎮痛の質が向上することはなく、 局所麻酔薬 毒性。
NYSORAのヒント
- より毒性のある長時間作用型局所麻酔薬の総投与量を減らすために、皮膚および皮下浸潤にリドカインまたはクロロプロカインを使用することを検討してください。
- エピネフリンを含む(例えば、1:200 000または1:400 000)長時間作用型局所麻酔薬を使用してください。これは、全身吸収を減らし、したがって全身毒性の可能性を減らすためです。
- 局所麻酔薬の投与量は、高齢者や肝機能および腎機能に障害のある人で調整する必要があります。
胸椎傍脊椎ブロックの実用的な管理
乳房手術
静脈内鎮静と組み合わせた複数レベル(C7からT6)での局所麻酔薬の胸部傍脊椎注射は、主要な乳房手術中の外科的麻酔に効果的です(図14)。 C7棘突起は、最も顕著な頸椎棘突起です。 肩甲骨の下縁はT7に対応します。 全身麻酔(GA)のみを受ける患者と比較して、大規模な乳房手術のために複数回注射TPVBを受ける患者は、術後の痛みが少なく、鎮痛剤が少なくて済み、手術後の吐き気と嘔吐が少なくなります。
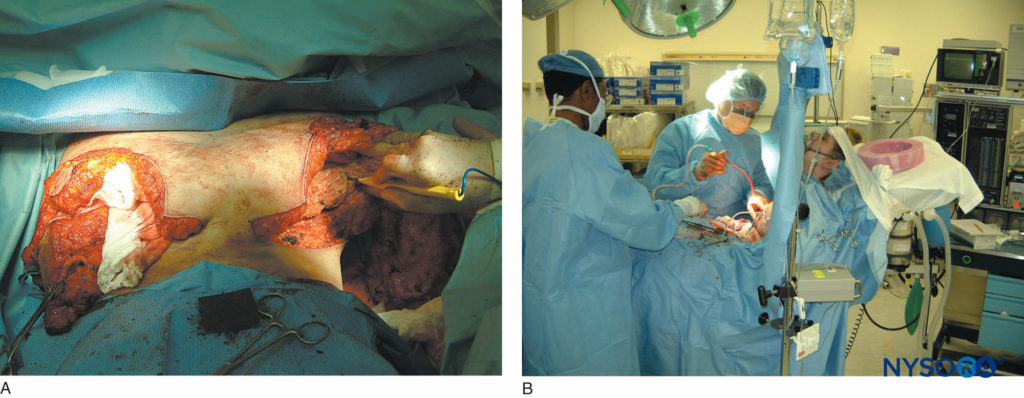
図14 A:傍脊椎ブロックの下で行われている広範な乳房再建手術。 B:患者はプロポフォール注入を使用して鎮静化されています。 これらの画像は、麻酔および鎮痛の両方の手法として、傍脊椎ブロックがいかに強力であるかを示しています。
ただし、乳房手術中の麻酔に複数注射TPVB技術を効果的に使用するには、乳房の複雑な神経支配を理解する必要があります。 胸壁の前部と外側は、肋間神経(T2からT6)、腋窩(T1–T2)、鎖骨下神経(C4–C5)、胸筋の鎖骨下領域の前部と外側の皮膚枝から感覚神経支配を受けます。外側胸筋(C5–C6)および内側胸筋(C7–C8)の筋肉。
胸の反対側からの重複する感覚神経支配もあるかもしれません。 C4〜T6脊椎分節からの乳房のこの複雑な神経支配は、TPVBが胸筋または鎖骨下領域の解剖に完全な麻酔を提供しない理由を説明しています。 ただし、これは、手術中の適切な鎮静、および外科医による敏感な領域への術中の局所麻酔薬の注射によって克服することができます。 鎖骨の下縁に沿って皮下に局所麻酔薬を注射するか、同側の表在性を行う 頸神経叢ブロック 鎖骨上神経(C4–C5)を麻酔するために、手術中の不快感と鎮静および鎮痛の必要性を最小限に抑えます。
ミダゾラム、またはプロポフォール注入、またはIVオピオイドの組み合わせを使用して、術中に患者に快適さを提供することができます。 デクスメデトミジンは、鎮静作用、鎮痛作用、呼吸抑制作用が最小限またはまったくない、選択性の高いα2-アドレナリン受容体アゴニストであり、TPVB下での乳房手術中の鎮静作用の有用な代替手段です。
全身麻酔と組み合わせると、GAの誘導前に行われる2:20 0.9エピネフリンを含むロピバカイン(1 mg /kgを200%生理食塩水で000 mLに希釈)の単回注射TPVBを使用できます。 これにより、優れた術後鎮痛が得られ、術後鎮痛の必要性が減少し、術後の嘔吐が減少し、口腔液摂取の早期再開が容易になり、術後の呼吸機能の低下が減少し、術後の呼吸力学の回復が促進されます。
胸郭切開後の痛みの緩和
CTPVBは、開胸術後の鎮痛を提供する効果的な方法です(図15)。 理想的には、TPVBは、開胸切開の前に、経皮的に挿入されたカテーテルを介して確立され、手術後4〜5日間継続される必要があります。 ただし、胸膜外傍脊椎カテーテルが手術中に胸部内から直視下に置かれている場合は、外科的切開の前に開胸切開のレベルで単回注射TPVBを実行でき、局所麻酔薬の連続注入が開始されます。カテーテル留置後。 CTPVBによって達成される鎮痛はに匹敵します 硬膜外鎮痛 しかし、低血圧、尿閉、および硬膜外オピオイド投与で一般的に見られる副作用は少ないです。 このようなアプローチによるオピオイドの必要量は、CTPVBによって大幅に削減され、鎮痛はIVPCA単独よりも優れています。
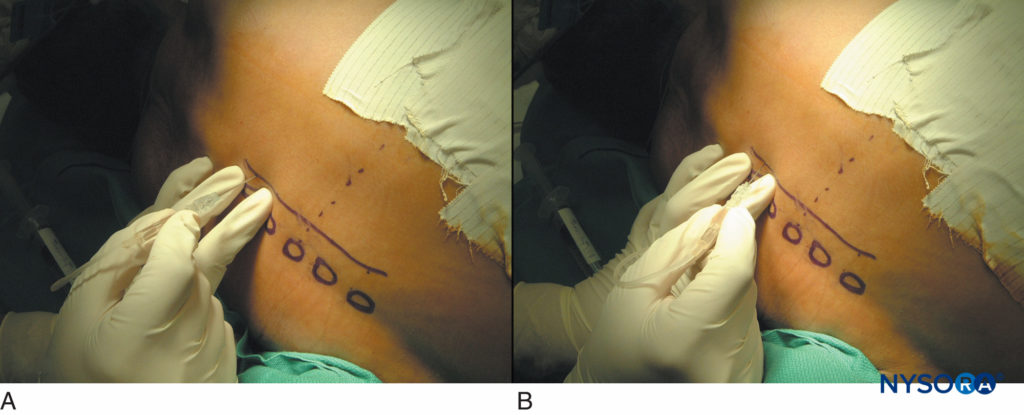
図15 開胸術後の患者の胸椎傍脊椎ブロック。 横突起に触れて(A)、上または下に横突起まで1 cm深く歩く(B)という典型的なシーケンス。
複数の骨折した肋骨
TPVBは、片側の複数の肋骨骨折のある患者に痛みを和らげる効果的な方法です。 ブピバカイン25%0.5 mLを胸部傍脊椎に単回注射すると、平均10時間の痛みが緩和され、呼吸機能と動脈血ガスが改善されます。 痛みの再発と呼吸機能の低下を避けるために、胸椎傍脊椎カテーテルを最も高い肋骨と最も低い肋骨の中間に挿入し、最初のボーラス注射の投与後にCTPVBを開始することができます。
CTPVBをNSAIDと組み合わせると、継続的な痛みの緩和が得られ、呼吸パラメータと動脈の酸素化が持続的に改善されます。 TPVBは、尿閉を引き起こしたり、下肢の運動機能に影響を与えたりしないため、腰椎の外傷を併発している複数の肋骨骨折の患者に役立ちます。 神経学的評価 脊髄圧迫の兆候のため。
薬物動態に関する考慮事項
CTPVBでは、比較的大量の局所麻酔薬が一般的に使用されます。 したがって、 局所麻酔薬の毒性、およびCTPVB中は患者を注意深く監視し、兆候が現れた場合は注入を停止する必要があります。 長期の胸部傍脊椎注入中、血漿中に局所麻酔薬が徐々に蓄積し、薬物の血漿濃度が中枢神経系毒性の閾値(例えば、ブピバカインの場合は2.0〜4.5mcg / mL)を超える可能性があります。 全身蓄積にもかかわらず、局所麻酔薬の毒性はまれです。 これは、局所麻酔薬の総血漿濃度が術後に増加するものの、薬物の遊離画分は変化せず、局所麻酔薬に結合するタンパク質であるα1-酸性糖タンパク質濃度の術後の増加が原因である可能性があるためです。 。 また、R-エナンチオマーよりも毒性が低いS-ブピバカインエナンチオマーが大幅に増加しています。 長期の傍脊椎注入による全身蓄積および局所麻酔薬毒性の懸念があるため、ロピバカインなどの毒性の可能性が低い局所麻酔薬を使用することが好ましい。 また、注意を払う必要があります 高齢者 虚弱な患者、ならびに肝機能および腎機能障害のある患者。
合併症とそれらを回避する方法
公表されたデータに基づくと、TPVB後の合併症の発生率は比較的低く、2.6%〜5%の範囲で変動します。 これらには、血管穿刺(3.8%)、低血圧(4.6%)、胸膜穿刺(1.1%)、および気胸(0.5%)が含まれます。 胸部とは異なり 硬膜外麻酔、交感神経ブロックが片側性であるため、TPVB後の正常運動量の患者では低血圧はまれです。 ただし、TPVBは血液量減少を明らかにし、低血圧を引き起こす可能性があります。 したがって、TPVBは、血液量減少または血行動態に不安定な患者には注意して使用する必要があります。 それにもかかわらず、おそらく両側交感神経ブロックの分節性のために、両側TPVB後でも低血圧はまれです。
胸膜穿刺と気胸は、麻酔科医がTPVBを実施することを思いとどまらせるXNUMXつの合併症です。 不注意による胸膜穿刺はTPVB後はまれであり、気胸を引き起こさない場合があります。気胸は通常軽微であり、保守的に管理できます。 TPVB中の胸膜穿刺を示唆する手がかりは、針が胸腔に入るときの抵抗の顕著な喪失、咳、鋭い胸または肩の痛みの発症、または突然の過呼吸です。 一般的な考えに反して、肺も不注意に穿刺されるか、スタイレットの除去中に胸膜腔に入った可能性のある空気が吸引されない限り、空気を針から吸引することはできません。 このような患者は、気胸の発症の可能性について注意深く監視する必要があります。 気胸は発症が遅れる可能性があり、気胸を除外するには早すぎる胸部X線写真が決定的ではない可能性があることに留意する必要があります。 胸部X線写真を使用した放射線造影検査でさえ、胸膜内造影剤が急速に分散し、特定の解剖学的平面を定義せず、横隔膜角または水平裂に広がる傾向があるため、解釈が難しい場合があります。 全身局所麻酔薬の毒性 不注意による血管内注射または局所麻酔薬の過剰投与が原因で発生する可能性があります。 局所麻酔薬はアリコートで注射する必要があり、高齢者や虚弱な患者では投与量を調整する必要があります。 血管内注射の認識を可能にし、体循環における局所麻酔薬の吸収を減らすために、エピネフリン含有局所麻酔薬溶液が提案されています。 不注意 硬膜外、硬膜下、または髄腔内注射および 脊椎麻酔 発生する可能性もあります。 公表されたデータは、針が内側に向けられている場合、これらの合併症がより頻繁に起こることを示唆していますが、針が硬膜カフおよび椎間孔に近接しているため、通常の位置にある針でも発生する可能性があります。 したがって、針を内側に向けてはならず、注射前に定期的に吸引テストを実行して髄腔内注射を除外するように注意する必要があります。 一過性の同側ホルネル症候群は、TPVB後に発症することがあります。 これは、局所麻酔薬が星状神経節または胸髄の最初の数セグメントの節前線維に頭側に広がるためです。 両側ホルネル症候群も報告されており、反対側の星状神経節への硬膜外の広がりまたは脊椎前の広がりが原因である可能性があります。 TPVBの後に、腕と下肢の感覚の変化も発生する可能性があります。 前者は、同側腕神経叢の下部成分(C8およびT1)への局所麻酔薬の拡散によるものであり、後者は、腰髄神経が位置する同側後腹膜腔への拡張された胸腔下筋膜の広がりによるものです(前述) 、しかし原因としての硬膜外拡散を排除することはできません。 下肢を含む運動ブロックまたは左右対称の麻酔はまれです。 これは一般に、硬膜外への著しい広がりを示唆しており、大量の局所麻酔薬(> 25〜30 mL)を単一レベルで注射した場合によく見られます。 したがって、麻酔の広い部分的な広がりが望まれる場合、複数回注射技術を実行するか、または数皮膚を離れたいくつかのレベルで少量の局所麻酔薬を注射することが好ましい。
ランバーPARAVERTEBRALブロック
腰椎傍脊椎ブロック(LPVB)は技術的にはTPVBに似ていますが、胸椎と腰椎傍脊椎腔の解剖学的構造が異なるため、XNUMXつの傍脊椎技術を別々に説明します。 LPVBは、鼠径ヘルニア修復中の外科的麻酔のために、胸腰椎傍脊椎ブロックとしてTPVBと組み合わせて最も一般的に使用されます。
解剖学
腰椎傍脊椎腔(LPVS)は、大腰筋によって前外側に制限されています。 椎体、椎間板、およびその内容物を伴う椎間孔によって内側に; 後方では、横突起と隣接する横突起の間に挟まれた靭帯によって。 脂肪組織を含むTPVSとは異なり、LPVSは主に大腰筋によって占められています。 大腰筋は、筋肉の主要部分を形成する肉質の前部と、薄い付属の後部で構成されています。 主なバルクは椎体の前外側表面に由来し、付属部分は横突起の前面に由来します。 XNUMXつの部分が融合して大腰筋を形成します。ただし、XNUMXつの部分が薄い筋膜によって分離されている椎体の近くを除き、その中に腰神経根と上行腰静脈があります。 腰脊髄神経根の腹側枝は、大腰筋のXNUMXつの部分によって形成されるこの筋肉内平面で横方向に伸び、大腰筋の物質内に腰神経叢を形成します。 大腰筋は、腰方形筋を覆う筋膜として横方向に続く繊維状の鞘「大腰筋」に包まれています。 LPVBの間、局所麻酔薬は、腰神経根を含む大腰筋のXNUMXつの部分の間の三角形の空間に横突起の前方に注入されます。 LPVSは硬膜外腔と内側で通信します。
一連の腱のアーチは、腰椎の狭窄部分を横切って伸びており、腰椎の動脈と静脈、および交感神経線維が通過します。 これらの腱弓は、LPVSから椎体の前外側表面、椎前腔、および反対側に局所麻酔薬を広げるための経路を提供する可能性があり、同側腰部交感神経鎖が時折関与する可能性がある経路である可能性があります。
詳細については、こちらから 脊髄幹麻酔.
- のブロックと分布のメカニズム
麻酔
腰椎傍脊椎注射は同側の皮膚麻酔を行います(図16)腰髄神経に対する局所麻酔薬の直接効果、および椎間孔を介した硬膜外腔への内側伸展による。 の貢献 硬膜外スプレッド LPVB後の麻酔の全体的な分布は不明ですが、おそらく大多数の患者に発生し、特定のレベルで注入された局所麻酔薬の量に依存します。
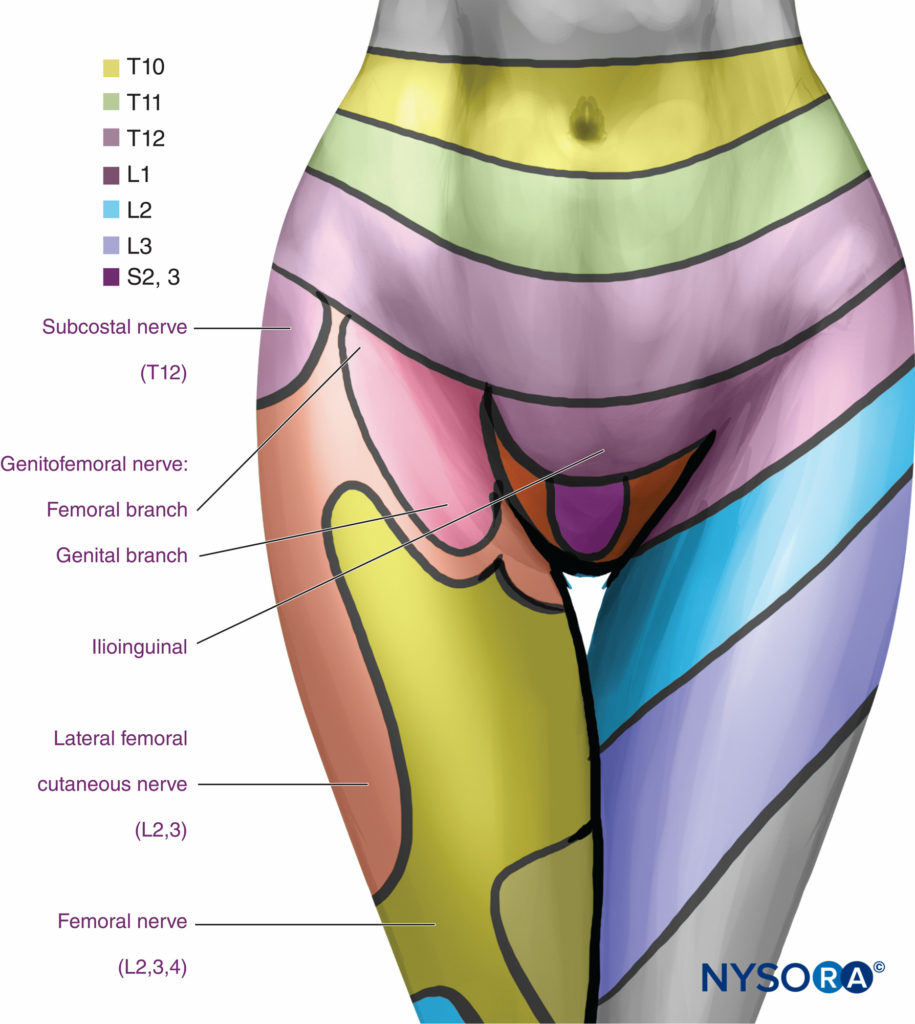
図16 腰部傍脊椎レベルの麻酔の分節分布。
同側交感神経ブロックは、硬膜外の広がり、または交通枝または腰部交感神経鎖への腱弓を介した局所麻酔薬の前方への広がりによっても発生する可能性があります。
- テクニック
腰椎傍脊椎ブロックは、患者が座位、側方、または腹臥位で行うことができます。 ブロックを配置する前に、表面のランドマークを識別し、スキンマーカーでマークする必要があります。 ブロックされるレベルでの椎骨の棘突起は正中線を表し、腸骨稜はL3-L4隙間に対応し、肩甲骨の先端はT7棘突起に対応します。 皮膚のマーキングも、ブロックされるレベルで正中線の2.5cm外側に作成されます(図17A)または、正中線の横2.5 cmに線を引き、この線に沿って注入を実行できます(図17B & C).
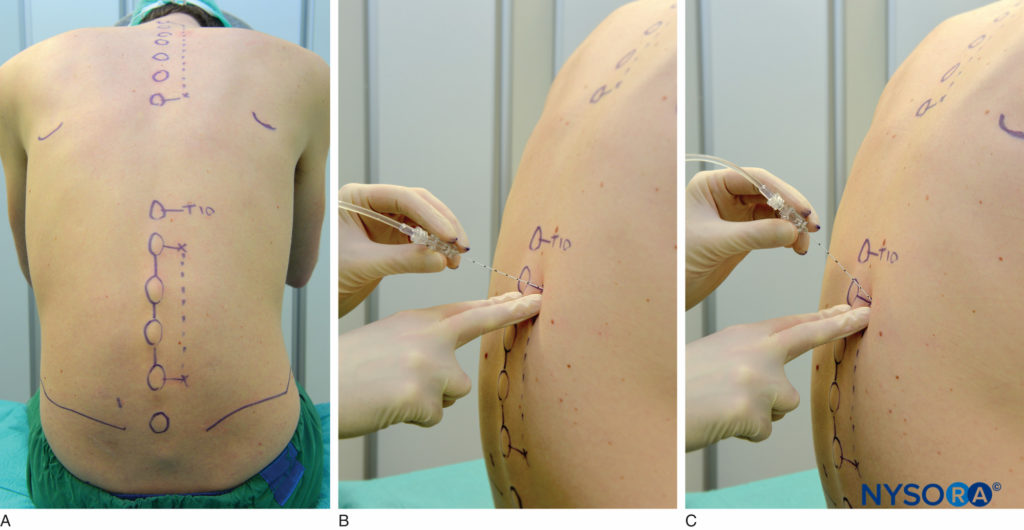
図17 A:腰椎傍脊椎ブロックの表面ランドマークと針挿入部位。 BおよびC:針の挿入。
A 標準的な局所麻酔 トレイが用意されています。 ブロックの配置中は、厳密な無菌状態を維持する必要があります。 8 cm、22ゲージ、Tuohyチップニードル(を参照) 図1–8)はLPVBに使用されます。 TPVBの推奨事項と同様に、針のシャフトに深さのマークが付いた針、または深さを示すガードを使用します(を参照)。 図1–8) がおすすめ。 感覚異常を誘発することなく、横突起を超えて一定の所定の距離(1.5〜2.0 cm)だけ針を前進させることは、LPVBを実行するために最も一般的に使用される方法です。 ブロック針は、横突起が接触するまで皮膚に対して垂直に挿入されます。 横突起が接触する深さは可変(4〜6 cm)であり、患者の体格によって異なります。 横突起が特定されると、針のマーキングが記録されるか、皮膚横突起の深さを1.5〜2.0cm超えるように深さマーカーが調整されます。 次に、針を皮下組織に引き抜き、胸椎傍脊椎ブロックの手法と同様に、横突起の上縁または下縁から滑り落ちるように、10〜15度の上または下の角度で再挿入します(胸椎傍脊椎ブロックの手法を参照)。 図11)。 針は、横突起との接触を超えて、または深度マーカーに到達するまで、さらに1.5〜2.0cm前進します。 血液または脳脊髄液(CSF)の負の吸引後、局所麻酔薬が注射されます。 4回の大量の腰椎傍脊椎注射後の局所麻酔薬の広がりは予測できないため、各レベルで5〜XNUMXmLの局所麻酔薬を注射する複数回注射技術がより一般的に使用されます。
局所麻酔薬の選択
TPVBに関しては、ブピバカイン0.5%、ロピバカイン0.5%、レボブピバカイン0.5%などの長時間作用型局所麻酔薬がLPVBに一般的に使用されています。 複数回注射LPVB中に、各レベルで4〜5mLの局所麻酔薬が注射されます。 麻酔は約15〜30分で進行し、3〜6時間続きます。 鎮痛も長続きし(12〜18時間)、一般的に麻酔の持続時間よりも長持ちします。 LPVB後の局所麻酔薬の薬物動態に関するデータはありません。 それにもかかわらず、局所麻酔薬にエピネフリン(2.5–5.0 mcg / mL)を追加すると、全身吸収が低下し、毒性の可能性が低下する可能性があります。
適応症と禁忌
LPVBは、鼠径ヘルニア治療中の外科的麻酔のためにTPVB(T10からL2)と組み合わせて一般的に使用されます。 また、人工股関節全置換術後の激しい痛みのある患者の救助にも効果的です。 また、鼠径ヘルニア修復後の神経絞扼症候群後など、鼠径部または生殖器の痛みの評価中に診断目的で使用することもできます。
LPVBの禁忌はTPVBと似ていますが、 抗凝固剤 または腰神経叢障害を伴う腰筋血腫が報告されているため、予防的抗凝固薬を投与されています。
合併症とそれらを回避する方法
公表されたデータは、LPVB後の合併症はまれであることを示唆しています。 それにもかかわらず、LPVB中に血管内、硬膜外、または髄腔内の空間に局所麻酔薬を誤って注入する可能性があり、これは針が内側に向けられている場合により一般的である可能性があります。 したがって、挿入中はブロック針の方向を皮膚に対して垂直に維持し、内側の角形成を避ける必要があります。 腹腔内注射または内臓損傷(腎臓)も発生する可能性がありますが、これは重大な技術的エラーの結果としてのみ発生する可能性があります。 L2脊髄神経(大腿神経L2–L4)が遮断されると、同側の大腿四頭筋が関与する運動衰弱が生じる可能性があります。
概要
高い成功率を確保するために必要な定位技術を習得するには、適切なトレーニングが必要です。 胸部傍脊椎ブロックは、乳房手術中の外科的麻酔および痛みが胸部または腹部からの片側起源である場合の鎮痛に適した片側の体性および交感神経ブロックを生成します。 また、肋骨骨折や呼吸障害のある患者の救助鎮痛療法としても説明されています。 腰椎傍脊椎ブロックは、臨床診療ではあまり一般的に使用されていません。 胸腰椎傍脊椎ブロックとして、鼠径ヘルニア治療中の外科的麻酔に効果的です。
血行力学的安定性は、交感神経ブロックの片側性のため、通常、傍脊椎ブロック後に維持されます。 膀胱と下肢の運動機能も維持され、術後期間中は追加の看護警戒は必要ありません。 両側傍脊椎ブロックの成功した臨床応用も報告されています。
参考文献
- Karmakar MK:胸椎傍脊椎ブロック。 Anesthesiology 2001; 95:771–780。
- リチャードソンJ、ペンシルベニア州ロンクビスト:胸椎傍脊椎ブロック。 Br J Anaesth 1998; 81:230–238。
- Cheema SP、Ilsley D、Richardson J、et al:傍脊椎鎮痛のサーモグラフィー研究。 麻酔1995;50:118–121。
- Eason MJ、Wyatt R:傍脊椎胸椎ブロック—再評価。 麻酔1979;34:638–642。
- Coveney E、Weltz CR、Greengrass R、et al:乳がんの外科的管理における傍脊椎ブロック麻酔の使用:156例の経験。 Ann Surg 1998; 227:496–501。
- Greengrass R、O'Brien F、Lyerly K、et al:乳がん手術のための傍脊椎ブロック。 Can J Anaesth 1996; 43:858–861。
- Klein SM、Bergh A、Steele SM、他:乳房手術のための胸椎傍脊椎ブロック。 Anesth Analg 2000; 90:1402–1405。
- Karmakar MK、Booker PD、Franks R、et al:幼い乳児の開胸後鎮痛のためのブピバカインの持続的胸膜外傍脊椎注入。 Br J Anaesth 1996; 76:811–815。
- Lonnquist PA、Hesser U:乳児および小児における胸椎傍脊椎ブロックの放射線学的および臨床的分布。 Paediatr Anaesth 1993; 3:83–87。
- Lonnqvist PA:子供の継続的な傍脊椎ブロック。 初期の経験[コメントを参照]。 麻酔1992;47:607–609。
- Dugan DJ、Samson PC:胸腔内筋膜の外科的意義。 胚盤葉切除術およびその他の胸膜外技術の解剖学的基礎。 Am J Surg 1975; 130:151–158。
- Karmakar MK、Kwok WH、Kew J:胸椎傍脊椎ブロック:椎体の前方に広がる反対側の放射線学的証拠。 Br J Anaesth 2000; 84:263–265。
- Karmakar MK、Chung DC:胸椎傍脊椎ブロックの変動。 胸腔内筋膜を無視していますか? [手紙]。 Reg Anesth Pain Med 2000; 25:325–327。
- Moore DC、Bush WH、Scurlock JE:肋間神経ブロック:人間の技術と吸収に関するレントゲン写真の解剖学的研究。 Anesth Analg 1980; 59:815–825。
- Tenicela R、Pollan SB:傍脊椎-硬膜外ブロック技術:片側胸椎ブロック。 Clin J Pain 1990; 6:227–234。
- Nunn JF、Slavin G:胆嚢摘出術後の疼痛緩和のための後肋間神経ブロック。 解剖学的基礎と有効性。 Br J Anaesth 1980; 52:253–260。
- Conacher ID:胸椎傍脊椎腔へのレジン注射。 Br J Anaesth 1988; 61:657–661。
- Purcell-Jones G、Pither CE、Justins DM:傍脊椎体性神経ブロック:慢性疼痛患者における臨床、X線写真、およびコンピューター断層撮影研究。 Anesth Analg 1989; 68:32–39。
- Karmakar MK、Gin T、Ho AM:低胸椎傍脊椎注射後の同側胸腰椎麻酔と傍脊椎拡散。 Br J Anaesth 2001; 87:312–316。
- 齋藤T、ギャラガーET、カトラーSら:拡張片側麻酔。 新しい技術または傍脊椎麻酔? Reg Anesth 1996; 21:304–307。
- 齋藤T、Den S、Tanuma K、et al:傍脊椎麻酔ブロックの解剖学的基盤:胸椎と腰椎の傍脊椎領域間の流体コミュニケーション。 Surg Radiol Anat 1999; 21:359–363。
- Karmakar MK、Critchley LA、Ho AM、et al:複数の肋骨骨折患者の疼痛管理のためのブピバカインの持続的胸椎傍脊椎注入。 胸部2003;123:424–431。
- Gilbert J、Hultman J:胸椎傍脊椎ブロック:疼痛管理の方法。 Acta Anaesthesiol Scand 1989; 33:142–145。
- リチャードソンJ、ジョーンズJ、アトキンソンR:肋間体性感覚誘発電位に対する胸椎傍脊椎ブロックの影響。 Anesth Analg 1998; 87:373–376。
- Sabanathan S、Smith PJ、Pradhan GN、et al:開胸後の痛みを軽減するための継続的な肋間神経ブロック。 Ann Thorac Surg 1988; 46:425–426。
- リチャードソンJ、サバナサンS、ジョーンズJら:開胸後の痛み、呼吸機能およびストレス反応に関する術前および継続的なバランスのとれた硬膜外または傍脊椎ブピバカインの前向き無作為化比較。 Br J Anaesth 1999; 83:387–392。
- Weltz CR、Greengrass RA、Lyerly HK:傍脊椎ブロックを使用した乳がんの外来手術管理。 Ann Surg 1995; 222:19–26。
- Sabanathan S、Mearns AJ、Bickford SP、et al:開胸後の痛みと呼吸力学に対する継続的な胸膜外肋間神経ブロックの有効性。 Br J Surg 1990; 77:221–225。
- Matthews PJ、Govenden V:開胸後の痛みを和らげるためのブピバカインの持続的な傍脊椎および硬膜外注入の比較。 Br J Anaesth 1989; 62:204–205。
- Carabine UA、Gilliland H、Johnston JR、他:開胸術の痛みの軽減。 ブピバカインの胸膜外注入を使用したモルヒネ要件の比較。 Reg Anesth 1995; 20:412–417。
- Karmakar MK、Chui PT、Joynt GM、et al:腰椎外傷を併発している患者の複数の肋骨骨折に関連する痛みの管理のための胸椎傍脊椎ブロック。 Reg Anesth Pain Med 2001; 26:169–173。
- Dauphin A、Gupta RN、Young JE、et al:継続的な胸膜外注入中の血清ブピバカイン濃度。 Can J Anaesth 1997; 44:367–370。
- Berrisford RG、Sabanathan S、Mearns AJ、et al:連続的な胸膜外肋間神経ブロック中のブピバカインとその鏡像異性体の血漿濃度。 Br J Anaesth 1993; 70:201–204。
- Clark BJ、Hamdi A、Berrisford RG、et al:ブピバカインとその逆相およびキラル高速液体クロマトグラフィーアッセイ
連続的な複数外注入後の臨床サンプル中のエナンチオマー。 J Chromatogr 1991; 553:383–390。 - Lonnqvist PA、MacKenzie J、Soni AK、他:傍脊椎ブロック。 故障率と合併症。 麻酔1995;50:813–815。
- リチャードソンJ、サバナサンS:胸椎傍脊椎鎮痛。 Acta Anaesthesiol Scand 1995; 39:1005-1015。
- Farny J、Drolet P、Girard M:腰神経叢ブロックへの後方アプローチの解剖学。 Can J Anaesth 1994; 41:480–485。
- Klein SM、Greengrass RA、Weltz C、et al:外来鼠径ヘルニアに対する傍脊椎体性神経ブロック:22人の患者の拡大症例報告。 Reg Anesth Pain Med 1998; 23:306–310。
- Wassef MR、Randazzo T、Ward W:鼠径ヘルニア修復術のための傍脊椎神経根ブロック—フィールドブロックアプローチとの比較。 Reg Anesth Pain Med 1998; 23:451–456。
- Murata H、Salviz EA、Chen S、Vandepitte C、Hadzic A.症例報告:多段階片側肋骨骨折の外来患者の急性疼痛管理のための超音波ガイド下連続胸椎傍脊椎ブロックAnesthAnalg。 2013年116月;1(255):257–XNUMX。

