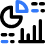Catherine Vandepitte, Ana M. Lopez e Hassanin Jalil
FATTI
- Indicazioni: chirurgia del gomito, dell'avambraccio e della mano
- Posizione del trasduttore: asse corto al braccio, appena distale all'inserzione del grande pettorale
- Obiettivo: diffusione dell'anestetico locale intorno all'arteria ascellare
- Anestetico locale: 15–20 ml
CONSIDERAZIONI GENERALI
Il blocco del plesso ascellare brachiale è relativamente semplice da eseguire e può essere associato a un minor rischio di complicanze rispetto a interscalenico (p. es., puntura del midollo spinale o dell'arteria vertebrale) e blocchi del plesso brachiale sopraclavicolare (p. es., pneumotorace). In scenari clinici in cui l'accesso alle parti superiori del plesso brachiale è difficile o impossibile (p. es., infezioni locali, ustioni, cateteri venosi permanenti), la capacità di anestetizzare il plesso a livello più distale può essere importante. Sebbene i singoli nervi possano essere solitamente identificati, ciò non è assolutamente necessario perché la deposizione di anestetico locale attorno all'arteria ascellare è sufficiente per un blocco efficace.
ANATOMIA DEGLI ULTRASUONI
Le strutture di interesse sono superficiali (1-3 cm al di sotto della pelle) e l'arteria ascellare è facilmente identificabile entro un centimetro dalla superficie cutanea sull'aspetto mediale del braccio prossimale (Figura 1-A). L'arteria è accompagnata da una o più vene ascellari, spesso localizzate medialmente all'arteria. È importante sottolineare che una pressione eccessiva con il trasduttore durante l'imaging può comprimere le vene, rendendole invisibili e soggette a perforazione con l'ago. Intorno all'arteria ascellare, tre dei quattro rami principali del plesso brachiale si possono vedere: i nervi mediano (superficiale e laterale all'arteria), ulnare (superficiale e mediale all'arteria) e radiale (posteriore e laterale o mediale all'arteria). I nervi appaiono come strutture rotonde iperecogene (Figura 1-B). Diversi autori hanno riportato le variazioni anatomiche dei nervi rispetto all'arteria ascellare; Figure 2 illustra i modelli più comuni.
Tre muscoli circondano il fascio neurovascolare: il bicipite (anteriore e superficiale), il coracobrachiale a forma di cuneo (anteriore e profondo) e il tendine congiunto del grande rotondo e del gran dorsale (mediale e posteriore). Il nervo muscolocutaneo si trova negli strati fasciali tra i muscoli bicipite e coracobrachiale, sebbene la sua posizione sia variabile e possa essere vista all'interno di entrambi i muscoli. Di solito è visto come una struttura ovale appiattita ipoecogena con un bordo iperecogeno brillante. Muovendo il trasduttore prossimalmente e distalmente lungo l'asse lungo del braccio, il nervo muscolocutaneo sembra avvicinarsi o allontanarsi dal fascio neurovascolare nel piano fasciale tra i due muscoli. Le variazioni sono determinate dalla posizione del nervo muscolocutaneo rispetto al nervo mediano e dalla posizione del nervo ulnare rispetto alla vena ascellare. Per ulteriori informazioni vedere Anatomia funzionale dell'anestesia regionale.
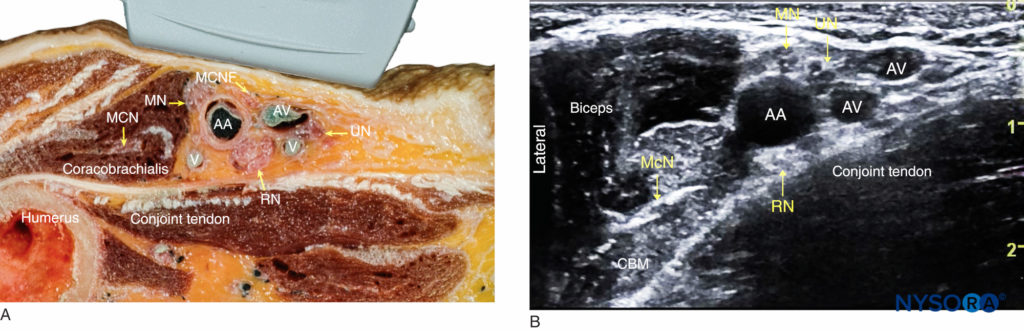
FIGURA 1. (A) Anatomia trasversale della fossa ascellare e immagine ecografica (B) dei nervi terminali del plesso brachiale. Il BP è visto sparso intorno all'arteria ascellare e racchiuso all'interno del compartimento del tessuto adiposo contenente l'arteria ascellare (AA) e le vene ascellari (AV). MCN, nervo muscolocutaneo. MN, nervo mediano; RN, nervo radiale; ONU, nervo ulnare; MACN, nervo cutaneo antebrachiale mediale; CBM, muscolo coracobrachiale.
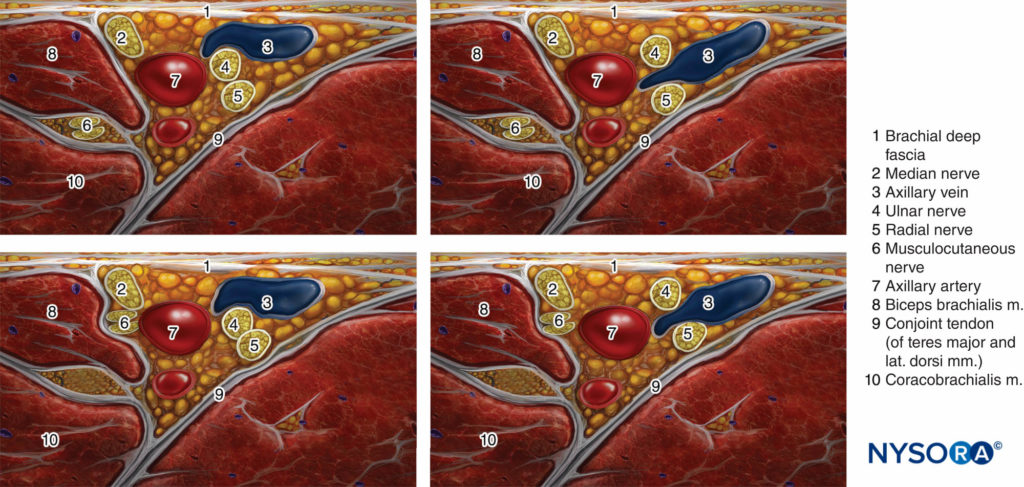
FIGURA 2. Modelli più comuni di localizzazione del nervo attorno all'arteria ascellare nel blocco del plesso brachiale ascellare ecoguidato.
Dal Compendio dell'anestesia regionale: Priming cognitivo per un blocco del plesso brachiale ascellare.
DISTRIBUZIONE DELL'ANESTESIA
Il blocco del plesso ascellare brachiale (compreso il nervo muscolocutaneo) provoca l'anestesia dell'arto superiore dal braccio medio fino alla mano inclusa. È importante sottolineare che il blocco prende il nome dall'approccio e non dal nervo ascellare, che di per sé non è bloccato perché si discosta dal cordone posteriore più prossimalmente nell'ascella. Pertanto, la pelle sopra il muscolo deltoide non viene anestetizzata (Figure 3 ). Con stimolatore nervoso e basato su punti di riferimento tecniche, il blocco del nervo muscolocutaneo è spesso inaffidabile. Tuttavia, il nervo muscolocutaneo viene facilmente visualizzato e anestetizzato in modo affidabile mediante un'iniezione separata utilizzando la guida ecografica. Se necessario, la pelle mediale della parte superiore del braccio (nervo intercostobrachiale, T2) può essere bloccata mediante un'ulteriore iniezione sottocutanea appena distalmente all'ascella.
FIGURA 3. Distribuzione sensoriale dopo blocco del plesso ascellare brachiale.
ATREZZATURA
- Macchina ad ultrasuoni con trasduttore lineare (8–14 MHz), guaina sterile e gel
- Vassoio standard per blocchi nervosi
- Siringhe con anestetico locale (20 ml)
- Ago stimolatore isolato da 5 cm, calibro 22, smussato corto
- Stimolatore del nervo periferico
- Apertura del sistema di monitoraggio della pressione di iniezione
- Guanti sterili
Scopri Attrezzatura per blocchi nervosi periferici
PUNTI DI RIFERIMENTO E POSIZIONAMENTO DEL PAZIENTE
È necessaria un'abduzione del braccio a 90 gradi per consentire il posizionamento del trasduttore e l'avanzamento dell'ago, (Figure 4 ). Prestare attenzione a non abdurre eccessivamente il braccio, poiché ciò potrebbe causare disagio al paziente e trazione sul plesso brachiale, rendendolo teoricamente più vulnerabile alle lesioni da ago o iniezione. Il muscolo grande pettorale viene palpato mentre si inserisce nell'omero e il trasduttore viene posizionato sulla pelle immediatamente distalmente a quel punto, perpendicolare all'asse del braccio. Il punto di partenza dovrebbe avere il trasduttore sopra i muscoli bicipiti e tricipiti (cioè, sulla parte mediale del braccio). Scorrevole il trasduttore prossimalmente porterà in vista l'arteria ascellare, il tendine congiunto e i rami terminali del plesso brachiale, se non immediatamente evidenti.
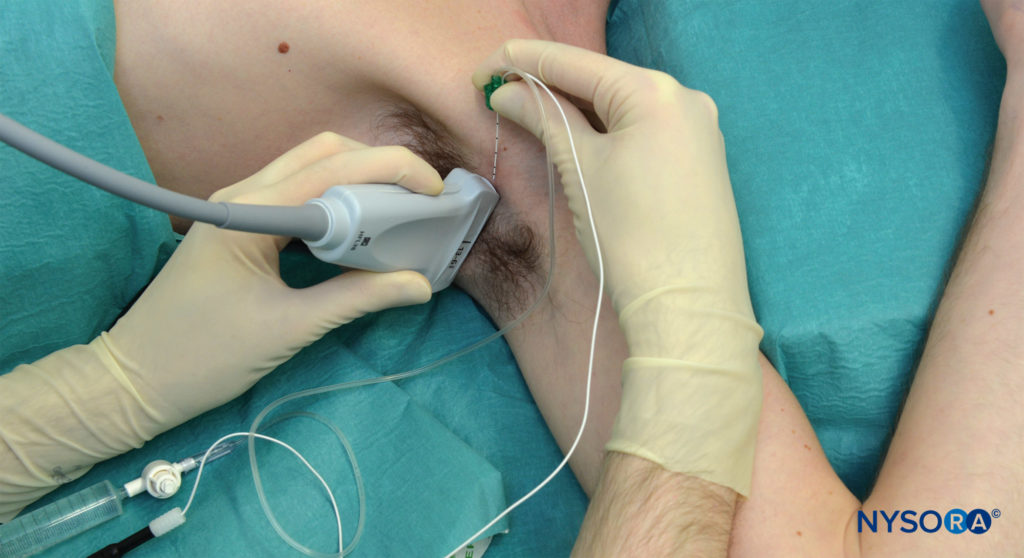
FIGURA 4. Posizione del paziente e inserimento dell'ago per blocco del plesso ascellare brachiale ecoguidato (in piano). Tutti i reindirizzamenti dell'ago vengono eseguiti attraverso lo stesso sito di inserimento dell'ago.
GOAL
L'obiettivo è depositare anestetico locale intorno all'arteria ascellare. In genere sono necessarie due o tre iniezioni. Inoltre, un'aliquota di anestetico locale deve essere iniettata attorno al nervo muscolocutaneo.
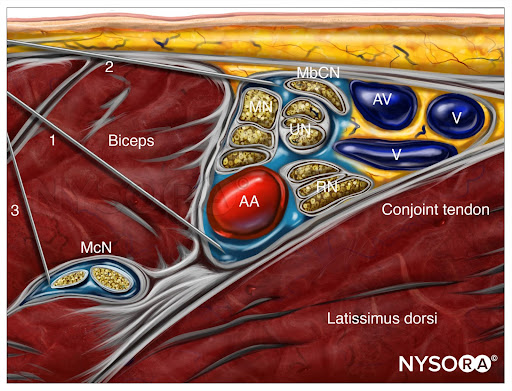
Dal Compendium of Regional Anesthesia: Reverse Ultrasound Anatomy per un blocco del plesso brachiale ascellare con inserimento dell'ago in piano e diffusione dell'anestetico locale (blu). La figura mostra 3 iniezioni con ago. AA, arteria ascellare; AV, vena ascellare; McN, nervo muscolocutaneo; MN, nervo mediano; ONU, nervo ulnare; RN, nervo radiale; MbCN, nervo cutaneo brachiale mediale.
TECNICA
La pelle viene disinfettata e il trasduttore viene posizionato nell'orientamento dell'asse corto per identificare l'arteria ascellare a circa 1–3 cm dalla superficie della pelle. Una volta identificata l'arteria, si tenta di identificare i nervi iperecogeni mediano, ulnare e radiale (Figure 5 ). Tuttavia, questi potrebbero non essere sempre ben visualizzati con gli ultrasuoni. Frequentemente presente, un artefatto di miglioramento acustico in profondità all'arteria è spesso erroneamente interpretato come il nervo radiale. La prescansione dovrebbe anche rivelare la posizione del nervo muscolocutaneo, nel piano tra il coracobrachiale e il bicipite o all'interno di uno dei muscoli (spesso è necessario un leggero movimento prossimale-distale del trasduttore per visualizzare questo nervo) (Figure 6 ).
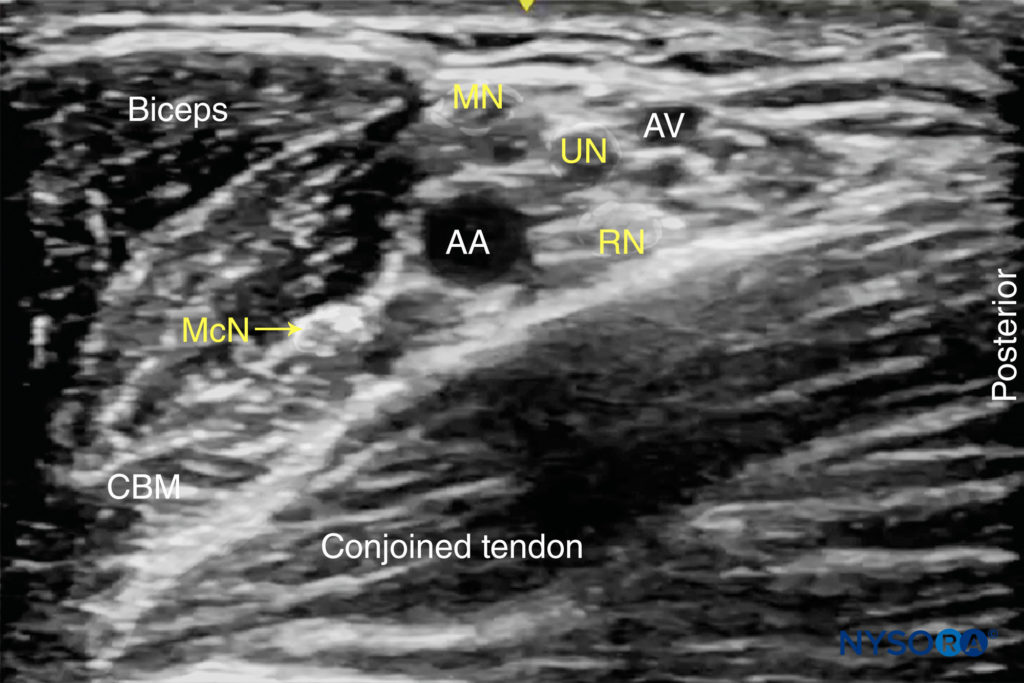
FIGURA 5. I nervi mediano (MN), ulnare (UN) e radiale (RN) sono sparsi attorno all'arteria ascellare (AA). Il nervo muscolocutaneo (MCN) è visibile tra il bicipite e il muscolo coracobrachiale (CBM), lontano dal resto del plesso brachiale. AV, vena ascellare.
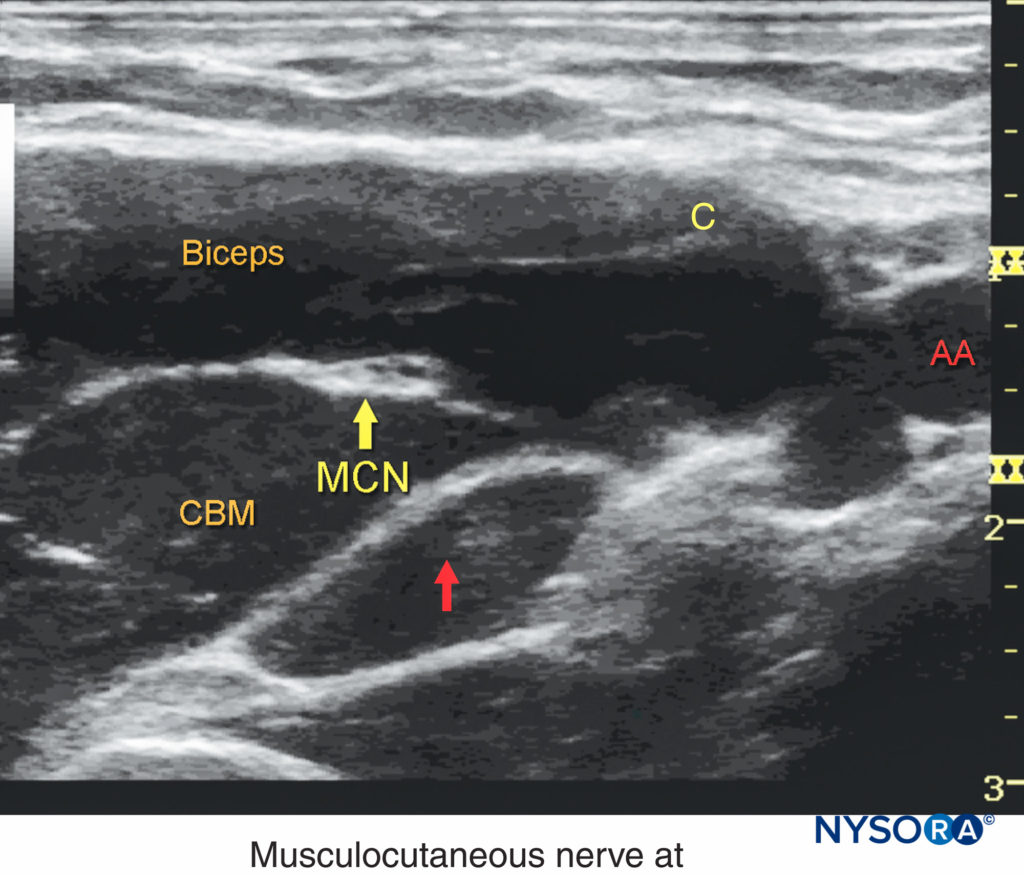
FIGURA 6. Il nervo muscolocutaneo (MCN) si trova a pochi cm di distanza dall'arteria ascellare (AA) tra il bicipite e il muscolo coracobrachiale. Il decorso della MCN lungo la parte superiore del braccio mostra frequenti variazioni anatomiche. La scansione sistematica per identificare il nervo e un'iniezione separata di anestetico locale sono solitamente necessarie per un blocco del plesso brachiale ascellare riuscito.
L'ago viene inserito in piano dall'aspetto anteriore e diretto verso l'aspetto posteriore dell'arteria ascellare (Figure 7 ). Poiché i nervi e i vasi sono posizionati strettamente insieme nel fascio neurovascolare dalla muscolatura adiacente, l'avanzamento dell'ago può richiedere un'attenta idrodissezione con una piccola quantità di anestetico locale o altri iniettati. Questa tecnica prevede l'iniezione di 0.5–2 ml, indicando il piano in cui si trova la punta dell'ago. L'ago viene quindi fatto avanzare gradualmente di pochi millimetri alla volta. L'utilizzo di stimolazione nervosa è raccomandato per ridurre il rischio di lesioni ai nervi dell'ago durante l'avanzamento dell'ago. L'anestetico locale deve essere depositato prima posteriormente all'arteria, per evitare di spostare le strutture di interesse più in profondità e di oscurare i nervi, cosa che può verificarsi se vengono eseguite prima le iniezioni per i nervi mediano o ulnare.
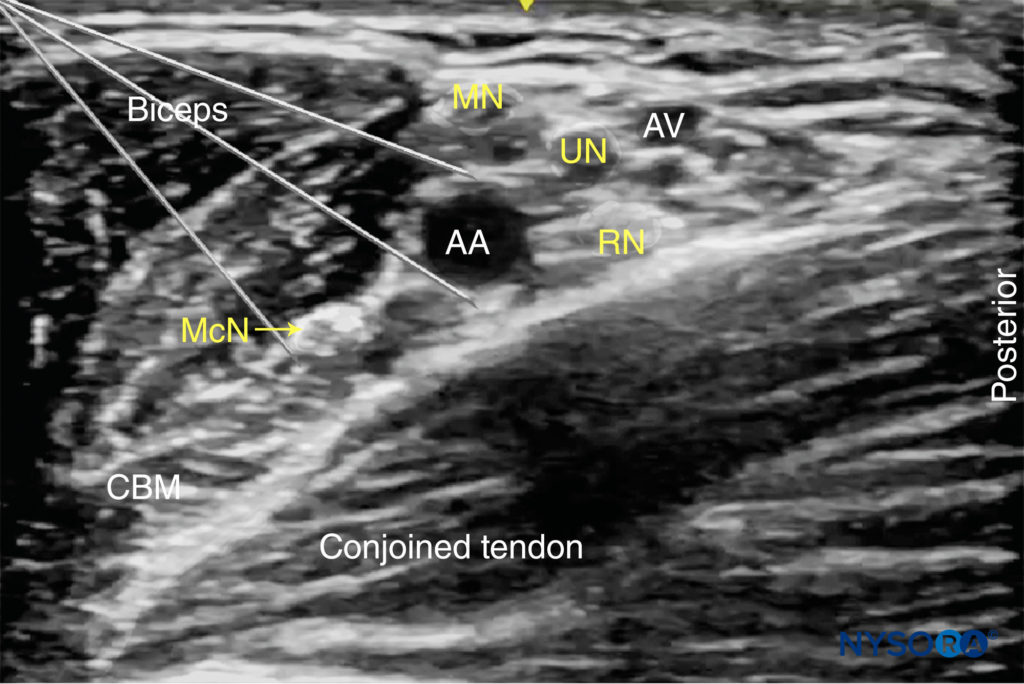
FIGURA 7. Inserzioni ad ago per blocco del plesso ascellare brachiale. Il blocco ascellare può essere ottenuto da due a quattro iniezioni separate, a seconda della disposizione dei nervi attorno all'arteria ascellare (AA) e della qualità dell'immagine. MCN, nervo muscolocutaneo; MN, nervo mediano; RN, nervo radiale; ONU, nervo ulnare. AA, vena ascellare, AV, vena ascellare.
Il nervo radiale situato posteriormente viene spesso visualizzato più chiaramente una volta circondato da anestetico locale. Una volta somministrati 5-7 ml, l'ago viene ritirato quasi a livello della pelle, reindirizzato verso i nervi mediano e ulnare e altri 7-10 ml vengono iniettati in queste aree per completare la diffusione attorno ai nervi. La sequenza di iniezione descritta è dimostrata in Figure 8 .
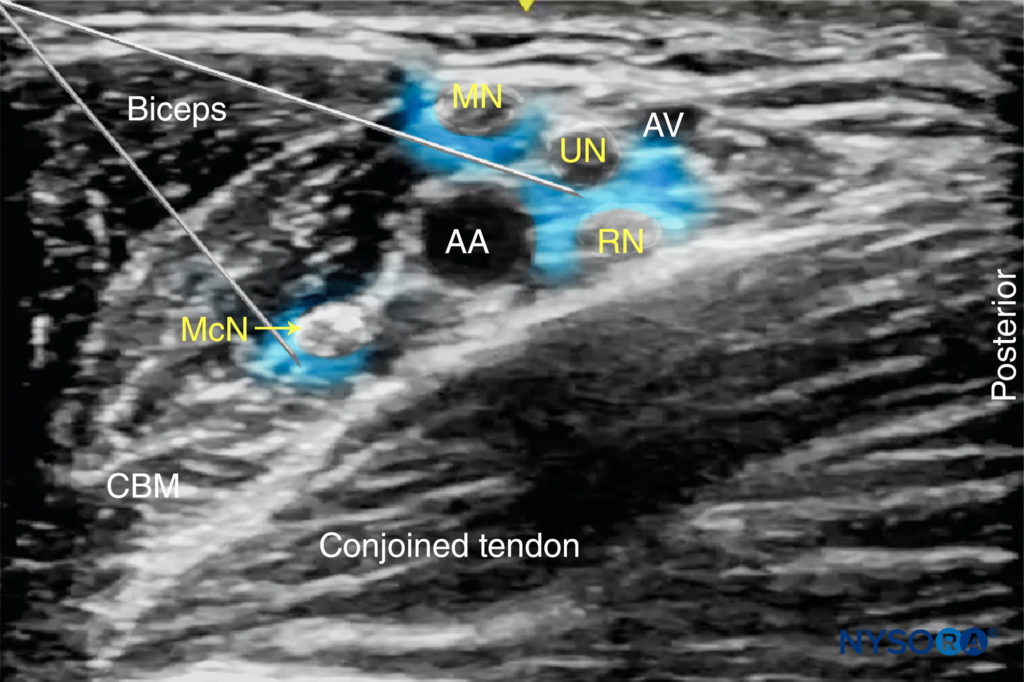
FIGURA 8. Questa immagine mostra il modello di distribuzione ideale dell'anestetico locale. In questa particolare disposizione dei nervi, un unico ago passato superficialmente all'arteria consente due iniezioni: una per la mediana (MN) e una seconda tra l'ulnare (UN) e la radiale (RN). Il muscolocutaneo (MCN) richiede un'iniezione separata.
Un approccio perivascolare alternativo consiste semplicemente nell'iniettare l'anestetico locale in profondità nell'arteria, a ore 6, invece di prendere di mira i tre nervi individualmente. Questa tecnica può ridurre la durata della procedura di blocco, ma anche ritardare il tempo di insorgenza, non determinando alcuna differenza nel tempo totale dalla puntura della pelle all'inizio del blocco chirurgico. L'ultimo passaggio della procedura, l'ago viene ritirato e reindirizzato verso il nervo muscolocutaneo. Una volta adiacenti al nervo (la stimolazione provoca la flessione del gomito), vengono depositati 5-7 ml di anestetico locale. Occasionalmente, il nervo muscolocutaneo giace in prossimità del nervo mediano, rendendo superflua un'iniezione separata. In un paziente adulto, 20 ml di anestetico locale sono generalmente sufficienti per un blocco riuscito, sebbene siano stati descritti blocchi riusciti con volumi inferiori. Un'adeguata diffusione all'interno della guaina del plesso ascellare brachiale è necessaria per il successo, ma raramente si osserva con una singola iniezione. Ciò si ottiene con due o tre reindirizzamenti e sono generalmente necessarie iniezioni di 5-7 ml per un blocco affidabile, nonché un'iniezione separata per bloccare il nervo muscolocutaneo.
CONSIGLI
- L'aspirazione frequente e la lenta somministrazione di anestetico locale sono fondamentali per ridurre il rischio di iniezione intravascolare. Casi di tossicità sistemica sono stati riportati dopo apparentemente semplici blocchi del plesso ascellare brachiale ecoguidati.
- Se non si vede alcuna diffusione sull'immagine ecografica nonostante l'iniezione di anestetico locale, la punta dell'ago potrebbe trovarsi in una vena. In tal caso, interrompere immediatamente l'iniezione e ritirare leggermente l'ago. La pressione sul trasduttore deve essere allentata prima di rivalutare l'immagine ecografica per la presenza di strutture vascolari.
- Sono state descritte variazioni anatomiche nella posizione del nervo muscolocutaneo. Nel 16% dei casi, il nervo muscolocutaneo si stacca dal nervo mediano distalmente all'ascella. In questo caso, non è necessaria un'iniezione separata per bloccare il nervo muscolocutaneo poiché verrà bloccato dall'anestetico locale iniettato attorno al nervo mediano.
BLOCCO ASSILE CONTINUO A ULTRASUONI
Il catetere a permanenza ascellare è una tecnica utile per l'analgesia e il blocco simpatico. L'obiettivo del blocco ascellare continuo è posizionare il catetere in prossimità dei rami del plesso brachiale (cioè all'interno della “guaina” del plesso brachiale). La procedura è simile a quella precedentemente descritta in Plesso brachiale interscalenico ecoguidato. L'ago viene tipicamente inserito in piano dalla direzione anteriore a quella posteriore, proprio come nella tecnica a iniezione singola). Dopo un'iniezione iniziale di anestetico locale per confermare la corretta posizione della punta dell'ago posteriormente all'arteria ascellare, il catetere viene inserito 3-5 cm oltre la punta dell'ago. L'iniezione viene quindi ripetuta attraverso il catetere per documentare un'adeguata diffusione dell'anestetico locale, avvolgendo l'arteria ascellare. In alternativa, l'arteria ascellare può essere visualizzata nella vista longitudinale con il catetere inserito nel piano longitudinale accanto all'arteria ascellare. L'approccio longitudinale richiede un grado significativamente maggiore di abilità ecografica; attualmente non esistono dati che suggeriscano che un approccio sia più efficace dell'altro.
Continua a leggere: Blocco del plesso brachiale ascellare – Punti di riferimento e tecnica di stimolazione del nervo
Il video supplementare relativo a questo blocco può essere trovato all'indirizzo Video del blocco del plesso brachiale ascellare guidato da ultrasuoni
Questo testo era un esempio di contenuto del Compendio di Anestesia Regionale sul NYSORA LMS.
di NYSORA Compendio di Anestesia Regionale è semplicemente il curriculum più completo e pratico sull'anestesia regionale dalla A alla Z, con i contenuti Premium di NYSORA. A differenza dei libri di testo e degli e-book, il Compendio è continuamente aggiornato e presenta i video, le animazioni e i contenuti visivi più recenti di NYSORA.
Il Compendio è uno dei numerosi corsi di formazione gold standard sul sistema di apprendimento di NYSORA (NYSORA LMS) e la registrazione a NYSORALMS.com è libero. L'accesso COMPLETO al Compendio, tuttavia, si basa su un abbonamento annuale, poiché richiede un esercito di illustratori, editor di video e un team educativo per continuare a renderlo il MIGLIOR strumento per l'educazione su tutto l'anestesia regionale. Mentre puoi pensare al compendio come a un ebook sugli steroidi, un rapido test drive ti darà un'idea in tempo reale di quanto sia incredibile il compendio. Il tuo abbonamento trasformerà il modo in cui leggi l'anestesia regionale:
- Impara visivamente: tutto ciò che è regionale, incluso spinale, epidurale e blocco nervoso procedure e protocolli di gestione
- Esamina le istruzioni dettagliate sulle tecniche per oltre 60 blocchi nervosi
- Accedi alle favolose illustrazioni, animazioni e video di NYSORA (come Reverse Ultrasound Anatomy)
- Accedi alle informazioni RA su qualsiasi dispositivo tramite la piattaforma desktop e l'app mobile
- Ricevi aggiornamenti in tempo reale
- Rivedere le infografiche per la preparazione all'esame (es. EDRA)
- Utilizza il feed della community con discussioni su casi reali, immagini e video vengono pubblicati e discussi sia dagli iscritti che dai massimi esperti mondiali.
Anche se non desideri iscriverti al Compendio, registrati al NYSORA LMS, sii il primo a sapere cosa c'è di nuovo nell'anestesia regionale e partecipa alle discussioni sui casi.
Ecco di cosa si nutre l'attività NYSORA LMS sembra:
Siamo convinti che una volta sperimentato il Compendio sul NYSORA LMS, e non tornerai mai più ai tuoi vecchi libri e il tuo abbonamento supporterà il mantenimento di NYSORA.com gratuito per il resto del mondo.
Lettura aggiuntiva
- SConceição DB, Helayel PE, Carvalho FA, Wollmeister J, Oliveira Filho GR: Imagens ultra-sonográficas do plexo braquial na região axilar [Immagini a ultrasuoni del plesso brachiale nella regione ascellare]. Rev Bras Anestesiol 2007;57:684–689.
- Christophe JL, Berthier F, Boillot A, et al: Valutazione delle variazioni topografiche dei nervi del plesso brachiale all'ascella mediante l'ecografia. Fr. J Anaesth 2009;103:606–612.
- Ustuner E, Yılmaz A, Özgencil E, Okten F, Turhan SC: Anatomia ecografica dei nervi del plesso brachiale nel fascio neurovascolare all'ascella in pazienti sottoposti ad anestesia con blocco degli arti superiori. Scheletrico Radiol 2013;42:707–713.
- Silva MG, Sala-Blanch X, Marín R, Espinoza X, Arauz A, Morros C: Bloqueo axilar ecoguiado: variaciones anatómicas de la disposición de los 4 nervios terminalis del plexo braquial en relación con l'arteria humeral [Blocco ascellare ecoguidato: variazioni anatomiche dei rami terminali del plesso brachiale rispetto all'arteria brachiale]. Rev. Esp Anestesiol Reanim 2014;61:15–20.
- Bernucci F, Gonzalez AP, Finlayson RJ, Tran DQ: un confronto prospettico randomizzato tra blocco del plesso brachiale ascellare ecoguidato perivascolare e perineurale. Reg Anesth Pain Med 2012;37: 473–477.
- O'Donnell B, Riordan J, Ahmad I, Iohom G: Brevi relazioni: una valutazione clinica delle caratteristiche del blocco utilizzando un millilitro di lidocaina al 2% nel blocco del plesso brachiale ascellare ecoguidato. Anesth Analg 2010; 111: 808–810.
- Robards C, Clendenen S, Greengrass R: Iniezione intravascolare durante il blocco ascellare ecoguidato: l'aspirazione negativa può essere fuorviante. Anesth Analg 2008;107:1754–1755.
- Orebaugh SL, Pennington S: posizione variante del nervo muscolocutaneo durante il blocco del nervo ascellare. J Clin Anesth 2006; 18:541–544.
- Remerand F, Laulan J, Couvret C, et al: Il nervo muscolocutaneo è davvero nel muscolo coracobrachiale quando si esegue un blocco ascellare? Uno studio ecografico. Anesth Analg 2010;110:1729–1734.
- Aguirre J, Blumenthal S, Borgeat A: guida ecografica e percentuali di successo del blocco del plesso brachiale ascellare: I. Can J Anaesth 2007;54:583.
- Alakkad H, Chin KJ: L'importanza di una buona tecnica di needling nel blocco ascellare ecoguidato. Reg Anesth Antidolorifico 2013;38:166.
- Aveline C: Approccio perivascolare ascellare ecoguidato: efficacia e sicurezza ancora da dimostrare. Reg Anesth Antidolorifico 2013;38:74.
- Baumgarten RK, Thompson GE: L'ecografia è necessaria per il blocco ascellare di routine? Reg Anesth Antidolorifico 2006;31:88–89.
- Berthier F, Lepage D, Henry Y, Vuillier F, et al: basi anatomiche per l'anestesia regionale ecoguidata alla giunzione dell'ascella e della parte superiore del braccio. Surg Radiol Anat 2010;32:299–304.
- Bigeleisen PE: la puntura del nervo e l'apparente iniezione intraneurale durante il blocco ascellare ecoguidato non provocano invariabilmente lesioni neurologiche. Anestesiologia 2006;105:779–783.
- Bloc S, Mercadal L, Garnier T, Komly B, Leclerc P, Morel B, Ecoffey C, Dhonneur G. Comfort del paziente durante il posizionamento dei blocchi ascellari: un confronto randomizzato tra la neurostimolazione e le tecniche di guida ecografica. Eur J Anestesio. 2010 luglio;27(7):628-33. [PubMed:20299995]
- Bruhn J, Fitriyadi D, van Geffen GJ: una diapositiva al nervo radiale durante il blocco ascellare ecoguidato. Reg Anesth Antidolorifico 2009;34:623; risposta dell'autore 623–624.
- Campoy L, Bezuidenhout AJ, Gleed RD, et al: Approccio ecoguidato per il plesso brachiale ascellare, il nervo femorale e i blocchi del nervo sciatico nei cani. Vet Anaesth Analg 2010;37:144–153.
- Casati A, Danelli G, Baciarello M, et al: un confronto prospettico randomizzato tra ultrasuoni e guida alla stimolazione nervosa per il blocco del plesso brachiale ascellare a iniezione multipla. Anestesiologia 2007;106:992–996.
- Chan VW, Perlas A, McCartney CJ, Brull R, Xu D, Abbas S: La guida ecografica migliora il tasso di successo del blocco del plesso brachiale ascellare. Can J Anaesth 2007;54:176–182.
- Chin KJ, Alakkad H, Cubillos JE: tecniche di iniezione singola, doppia o multipla per il blocco del plesso ascellare brachiale non guidato da ultrasuoni negli adulti sottoposti a chirurgia della parte inferiore del braccio. Sistema di database Cochrane Rev 2013;8:CD003842.
- Cho S, Kim YJ, Baik HJ, Kim JH, Woo JH: confronto di tecniche di blocco del plesso brachiale ascellare guidate da ultrasuoni: iniezione perineurale rispetto a infiltrazione perivascolare singola o doppia. Yonsei Med J 2015;56:838–844.
- Cho S, Kim YJ, Kim JH, Baik HJ: blocco del plesso ascellare brachiale ecoguidato perivascolare a doppia iniezione in base al posizionamento dell'ago: posizione 12 contro 6 dell'arteria ascellare. coreano J Anesthesiol 2014;66:112–119.
- Clendenen SR, Riutort K, Ladlie BL, Robards C, Franco CD, Greengrass RA: Il blocco del plesso ascellare tridimensionale assistito da ultrasuoni in tempo reale definisce i piani dei tessuti molli. Anesth Analg 2009;108:1347–1350.
- Dibiane C, Deruddre S, Zetlaoui PJ: una variazione del nervo muscolocutaneo descritta durante il blocco del nervo ascellare ecoguidato. Reg Anesth Antidolorifico 2009;34:617–618.
- Dolan J, McKinlay S: rilevamento precoce dell'iniezione intravascolare durante il blocco del plesso brachiale ascellare ecoguidato. Reg Anesth Antidolorifico 2009;34:182.
- Dufour E, Laloe PA, Culty T, Fischler M: Blocco del plesso ascellare brachiale guidato da ultrasuoni e neurostimolazione per la resezione di un aneurisma della fistola per emodialisi. Anesth Analg 2009;108:1981–1983.
- Errando CL, Pallardo MA, Herranz A, Peiro CM, de Andres JA: blocco del plesso brachiale ascellare bilaterale guidato da stimolazione nervosa multipla e ultrasuoni in un paziente con trauma multiplo [in spagnolo]. Rev. Esp Anestesiol Reanim 2006;53:383–386.
- Ferraro LH, Takeda A, dos Reis Falcão LF, Rezende AH, Sadatsune EJ, Tardelli MA: Determinazione del volume minimo efficace dello 0.5% di bupivacaina per il blocco del plesso brachiale ascellare ecoguidato. Braz J Anesthesiol 2014;64:49–53.
- Forero CM, Gomez Lora CP, Bayegan D: Iniezione intravascolare non rilevata durante un blocco ascellare ecoguidato. Can J Anaesth 2013;60:329–30.
Fregnani JH, Macéa MI, Pereira CS, Barros MD, Macéa JR: Assenza del nervo muscolocutaneo: una rara variazione anatomica con possibili implicazioni clinico-chirurgiche. San Paolo Med J 2008;126:288–290. - Frkovic V, Ward C, Preckel B, et al: Influenza della posizione del braccio sulla visibilità ecografica del plesso brachiale ascellare. Eur J Anaesthesiol 2015;32: 771–780.
- Gelfand HJ, Ouanes JP, Lesley MR, et al: Efficacia analgesica dell'anestesia regionale ecoguidata: meta-analisi. J Clin Anesth 2011;232:90–96.
- González AP, Bernucci F, Pham K, Correa JA, Finlayson RJ, Tran DQ: volume minimo efficace di lidocaina per blocco ascellare ecoguidato a doppia iniezione. Reg Anesth Antidolorifico 2013;38:16–20.
- Grigio AT: il tendine congiunto del gran dorsale e del grande rotondo: un importante punto di riferimento per il blocco ascellare ecoguidato. Reg Anesth Antidolorifico 2009;34:179–180.
- Grey AT, Schafhalter-Zoppoth I: "Artefatto a baionetta" durante il blocco ascellare transarterioso ecoguidato. Anestesiologia 2005;102:1291–1292.
- Hadžic A, Dewaele S, Gandhi K, Santos A: volume e dose di anestetico locale necessari per bloccare il plesso ascellare brachiale utilizzando la guida ecografica. Anestesiologia 2009;111:8–9.
- Harper GK, Stafford MA, Hill DA: Volume minimo di anestetico locale richiesto per circondare ciascuno dei nervi costitutivi del plesso brachiale ascellare, utilizzando la guida ecografica: uno studio pilota. Fr. J Anaesth 2010;104:633–636.
- Imasogie N, Ganapathy S, Singh S, Armstrong K, Armstrong P: un confronto prospettico, randomizzato, in doppio cieco di blocchi del plesso brachiale ascellare guidati da ultrasuoni utilizzando 2 contro 4 iniezioni. Anesth Analg 2010;110:1222–1226.
- Jung MJ, Byun HY, Lee CH, Moon SW, Oh MK, Shin H: Lesione del nervo cutaneo antebrachiale mediale dopo blocco del plesso brachiale: due casi clinici. Ann Rehabil Med 2013;37:913–918.
- Kjelstrup T, Courivaud F, Klaastad Ø, Breivik H, Hol PK: la risonanza magnetica ad alta risoluzione mostra l'anatomia dettagliata del plesso brachiale ascellare. Uno studio pilota. Acta Anaesthesiol Scand 2012;56:914–919.
- Kjelstrup T, Hol PK, Courivaud F, Smith HJ, Røkkum M, Klaastad Ø: risonanza magnetica dei blocchi del plesso brachiale ascellare: uno studio randomizzato controllato. Eur J Anaesthesiol 2014;31:611–619.
- Kokkalis ZT, Mavrogenis AF, Saranteas T, Stavropoulos NA, Anagnostopoulou S: blocco del nervo muscolocutaneo dell'ascella anteriore ecoguidato. Radiol Med 2014;119:135–141.
- Liu FC, Liou JT, Tsai YF, et al: Efficacia del blocco del plesso brachiale ascellare guidato da ultrasuoni: uno studio comparativo con il metodo guidato da stimolatore nervoso. Chang Gung Med J 2005;28:396–402.
- Lo N, Brull R, Perlas A, et al: Evoluzione del blocco del plesso ascellare brachiale ecoguidato: analisi retrospettiva di 662 blocchi. Can J Anaesth 2008;55:408–413.
- López-Morales S, Moreno-Martín A, Leal del Ojo JD, Rodriguez-Huertas F: Bloqueo axilar ecoguiado frente a bloqueo infraclavicular ecoguiado para la cirugía de miembro superior [Blocco ascellare ecoguidato contro blocco infraclavicolare ecoguidato per chirurgia dell'arto superiore ]. Rev. Esp Anestesiol Reanim 2013;60:313–319.
- Luyet C, Constantinescu M, Waltenspül M, Luginbühl M, Vögelin E: Transizione dallo stimolatore nervoso all'anestesia del plesso brachiale ascellare guidata ecograficamente nella chirurgia della mano: qualità del blocco e soddisfazione del paziente durante il periodo di transizione. J Ultrasound Med 2013;32: 779–786.
- Luyet C, Schüpfer G, Wipfli M, Greif R, Luginbühl M, Eichenberger U: Diverse curve di apprendimento per il blocco del plesso ascellare brachiale: guida ecografica rispetto alla stimolazione nervosa. Anesthesiol Res Pract 2010;2010:309462.
- Mannion S, Capdevila X: guida ecografica e percentuali di successo del blocco del plesso brachiale ascellare — II. Can J Anaesth 2007;54:584.
- Marhofer P, Eichenberger U, Stockli S, et al: Blocchi del plesso ascellare guidato da ultrasuoni con bassi volumi di anestetici locali: uno studio volontario crossover. Anestesia 2010;65:266–271.
- Morros C, Pérez-Cuenca MD, Sala-Blanch X, Cedó F: Bloqueo axilar del plexo braquial guiado por ecografia. Curva de aprendizaje y resultados [Blocco del plesso ascellare brachiale ecoguidato: curva di apprendimento e risultati]. Rev. Esp Anestesiol Reanim 2011;58:74–79.
- Morros C, Perez-Cuenca MD, Sala-Blanch X, Cedo F: Contributo della guida ecografica all'esecuzione del blocco del plesso brachiale ascellare con stimolazione nervosa multipla [in spagnolo]. Rev. Esp Anestesiol Reanim 2009;56:69–74.
- O'Donnell BD, Iohom G. Una stima del volume anestetico minimo efficace del 2% di lidocaina nel blocco del plesso brachiale ascellare ecoguidato. Anestesiologia 2009;111:25–29.
- O'Donnell BD, Ryan H, O'Sullivan O, Iohom G: blocco del plesso brachiale ascellare ecoguidato con 20 millilitri di miscela di anestetico locale contro anestesia generale per la chirurgia traumatologica dell'arto superiore: uno studio in cieco, prospettico, randomizzato e controllato. Anesth Analg 2009; 109: 279–283.
- O'Sullivan O, Aboulafia A, Iohom G, O'Donnell BD, Shorten GD: analisi proattiva dell'errore delle prestazioni del blocco del plesso brachiale ascellare guidato da ultrasuoni. Reg Anesth Antidolorifico 2011;36:502–507.
- O'Sullivan O, Shorten GD, Aboulafia A: Determinanti dell'apprendimento del blocco del plesso brachiale ascellare ecoguidato. Clin Teach 2011;8:236–240.
- Orebaugh SL, Williams BA, Vallejo M, Kentor ML: esiti avversi associati a blocchi nervosi periferici basati su stimolatore con rispetto a senza visualizzazione ecografica. Reg Anesth Antidolorifico 2009;34:251–255.
- Perlas A, Chan VW, Simons M: esame e localizzazione del plesso brachiale mediante ultrasuoni e stimolazione elettrica: uno studio volontario. Anestesiologia 2003;99:429–435.
- Perlas A, Niazi A, McCartney C, Chan V, Xu D, Abbas S: La sensibilità della risposta motoria alla stimolazione nervosa e parestesia per la localizzazione del nervo valutata dagli ultrasuoni. Reg Anesth Antidolorifico 2006;31:445–450.
- Porter JM, McCartney CJ, Chan VW: il posizionamento dell'ago e l'iniezione posteriormente all'arteria ascellare possono predire il successo del blocco del plesso brachiale infraclavicolare: un rapporto di tre casi. Can J Anaesth 2005;52: 69–73.
- Ranganath A, Srinivasan KK, Iohom G: blocco del plesso ascellare brachiale ecoguidato. Med Ultrason 2014;16:246–251.
- Russon K, Blanco R: iniezione intraneurale accidentale nel nervo muscolocutaneo visualizzato con ultrasuoni. Anesth Analg 2007; 105: 1504–1505.
- Russon K, Pickworth T, Harrop-Griffiths W. Blocchi dell'arto superiore. Anestesia 2010;65(Suppl 1):48–56.
- Saranteas T, Anagnostopoulou S, Kostopanagiotou G: Ecografia in anestesia: qual è il punto anatomico ottimale per bloccare il nervo radiale nell'ascella? Terapia intensiva di Anaesth 2009;37:328–329.
- Satapatia AR, Coventry DM: blocco del plesso ascellare brachiale. Anesthesiol Res Pract 2011;2011:173796.
- Schoenmakers KP, Wegener JT, Stienstra R: Effetto del volume di anestetico locale (15 vs 40 ml) sulla durata del blocco del plesso brachiale ascellare a colpo singolo guidato da ultrasuoni: uno studio prospettico randomizzato, in cieco per l'osservatore. Reg Anesth Antidolorifico 2012;37:242–247.
- Schwemmer U, Schleppers A, Markus C, Kredel M, Kirschner S, Roewer N: Gestione operativa nei blocchi del plesso brachiale ascellare: confronto tra ultrasuoni e stimolazione nervosa [in tedesco]. Anestesista 2006;55: 451–456.
- Siti BD, Beach ML, Spence BC, et al: La guida ecografica migliora il tasso di successo di un blocco del plesso ascellare perivascolare. Acta Anaesthesiol Scand 2006;50:678–684.
- Spence BC, Sites BD, Beach ML: Blocco nervoso muscolocutaneo ecoguidato: una descrizione di una nuova tecnica. Reg Anesth Antidolorifico 2005; 30:198–201.
- Strub B, Sonderegger J, Von Campe A, Grünert J, Osterwalder JJ: quali vantaggi offre il blocco ascellare ecoguidato per l'anestesia del plesso brachiale rispetto all'approccio alla cieca convenzionale nella chirurgia della mano? J Hand Surg Eur Vol 2011;36:778–786.
- Sultan SF, Iohom G, Saunders J, Shorten G: uno strumento di valutazione clinica per il blocco del plesso brachiale ascellare ecoguidato. Acta Anaesthesiol Scand 2012;56:616–623.
- Takeda A, Ferraro LH, Rezende AH, Sadatsune EJ, Falcão LF, Tardelli MA: concentrazione minima efficace di bupivacaina per il blocco del plesso brachiale ascellare guidato dagli ultrasuoni. Braz J Anesthesiol 2015;65:163–169.
- Tedore TR, YaDeau JT, Maalouf DB, et al: Confronto del blocco ascellare transarterioso e del blocco infraclavicolare ecoguidato per la chirurgia dell'arto superiore: uno studio prospettico randomizzato. Reg Anesth Antidolorifico 2009;34:361–365.
- Tran DQ, Clemente A, Tran DQ, Finlayson RJ: un confronto tra blocco infraclavicolare ecoguidato utilizzando il segno della "doppia bolla" e blocco ascellare guidato dalla neurostimolazione. Anesth Analg 2008; 107: 1075–1078.
- Tran DQ, Pham K, Dugani S, Finlayson RJ: un confronto prospettico randomizzato tra blocco del plesso brachiale ascellare ecoguidato a doppia, tripla e quadrupla iniezione. Reg Anesth Pain Med 2012;37: 248–253.
- Tran DQ, Russo G, Muñoz L, Zaouter C, Finlayson RJ: un confronto prospettico randomizzato tra blocchi del plesso brachiale sovraclaveare, infraclavicolare e ascellare guidati da ultrasuoni. Reg Anesth Antidolorifico 2009;34:366–371.
- Veneziano GC, Rao VK, Orebaugh SL: Riconoscimento della maldistribuzione dell'anestetico locale nel blocco del plesso brachiale ascellare guidato da ultrasuoni e stimolazione nervosa. J Clin Anesth 2012;24:141–144.
- Wong DM, Gledhill S, Thomas R, Barrington MJ: posizione ecografica del nervo radiale confermata dalla stimolazione nervosa durante il blocco del plesso brachiale ascellare. Reg Anesth Antidolorifico 2009;34:503–507.
- Wong MH, George A, Varma M: Blocco del plesso brachiale perivascolare ascellare ecoguidato: non così semplice. Reg Anesth Antidolorifico 2013;38:167.
- Yang ZX, Pho RW, Kour AK, Pereira BP: Il nervo muscolocutaneo e i suoi rami ai muscoli bicipiti e brachiali. J Hand Surg Am 1995;20: 671–675.
- Zetlaoui PJ, Labbe JP, Benhamou D: La guida ecografica per il blocco del plesso ascellare non impedisce l'iniezione intravascolare. Anestesiologia 2008;108:761.