Jerry D. Vloka e Luc Van Keer
INTRODUZIONE
I blocchi dei nervi cutaneo femorale laterale, cutaneo femorale posteriore, safeno, surale e peroneo superficiale sono tecniche anestetiche utili per una varietà di procedure chirurgiche superficiali e comportano un basso rischio di complicanze.
Indicazioni e controindicazioni
La cutanea femorale laterale blocco nervoso è stato utilizzato per fornire l'anestesia pazienti pediatrici sottoposti a biopsia muscolare e per fornire analgesia dopo un intervento chirurgico al collo del femore nei pazienti più anziani. Il blocco del nervo cutaneo femorale posteriore viene utilizzato per qualsiasi procedura chirurgica eseguita sull'aspetto posteriore della coscia. I blocchi del nervo peroneo safeno, surale e superficiale possono essere utilizzati come parte di un blocco della caviglia per fornire un'anestesia completa al piede e alla caviglia, oppure possono essere usati separatamente per fornire l'anestesia a porzioni specifiche del piede e della caviglia. Le controindicazioni all'esecuzione di blocchi nervosi cutanei dell'arto inferiore sono poche, ma comprendono infezioni locali nei siti di inserimento dell'ago e allergia all'anestetico locale.
Anatomia funzionale
I nervi cutanei delle estremità vengono bloccati mediante iniezione di anestetico locale negli strati sottocutanei sopra la fascia muscolare. Il tessuto sottocutaneo contiene una quantità variabile di grasso, nervi superficiali e vasi. In profondità in quest'area si trova uno strato membranoso duro, fascia profonda dell'estremità inferiore che racchiude i muscoli della gamba. Questa fascia profonda è penetrata da numerosi nervi e vasi superficiali.
L'innervazione cutanea dell'arto inferiore è realizzata dai nervi che fanno parte del plesso lombare e sciatico (Figure 1 ed 2). Una revisione più dettagliata dell'anatomia pertinente è fornita con una descrizione delle singole procedure di blocco in Anatomia funzionale dell'anestesia regionale.
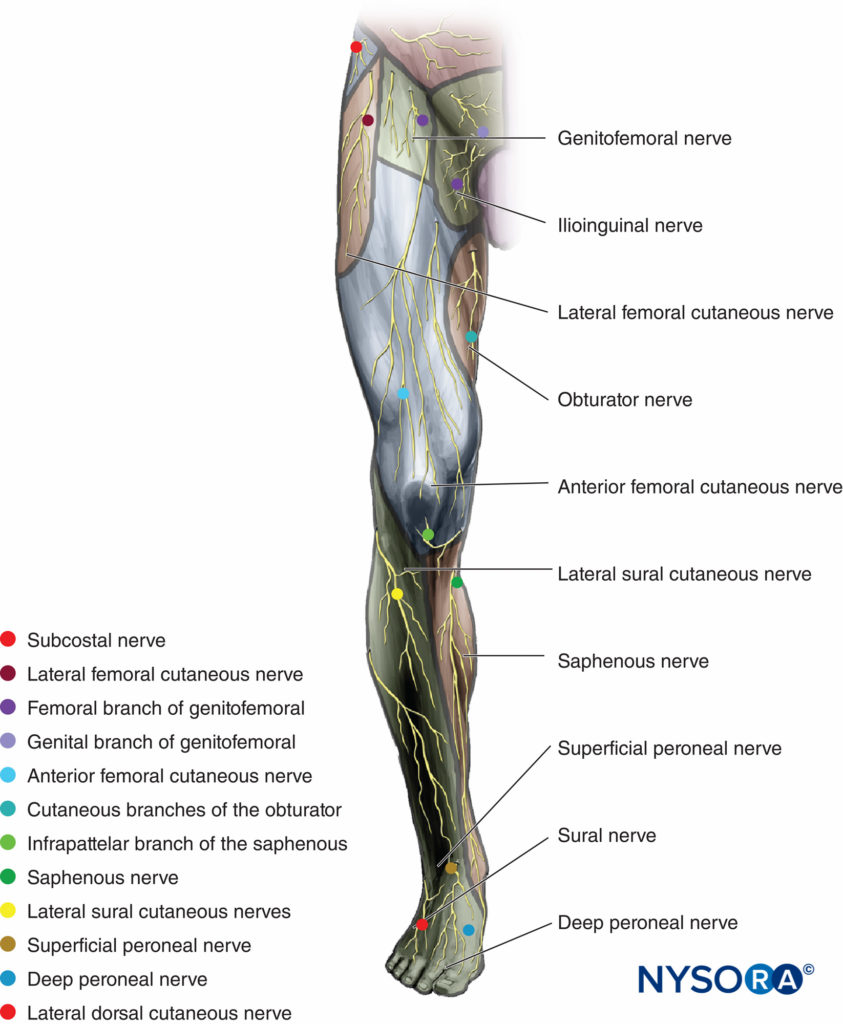
FIGURA 1. Innervazione cutanea dell'arto inferiore, vista anteriore.
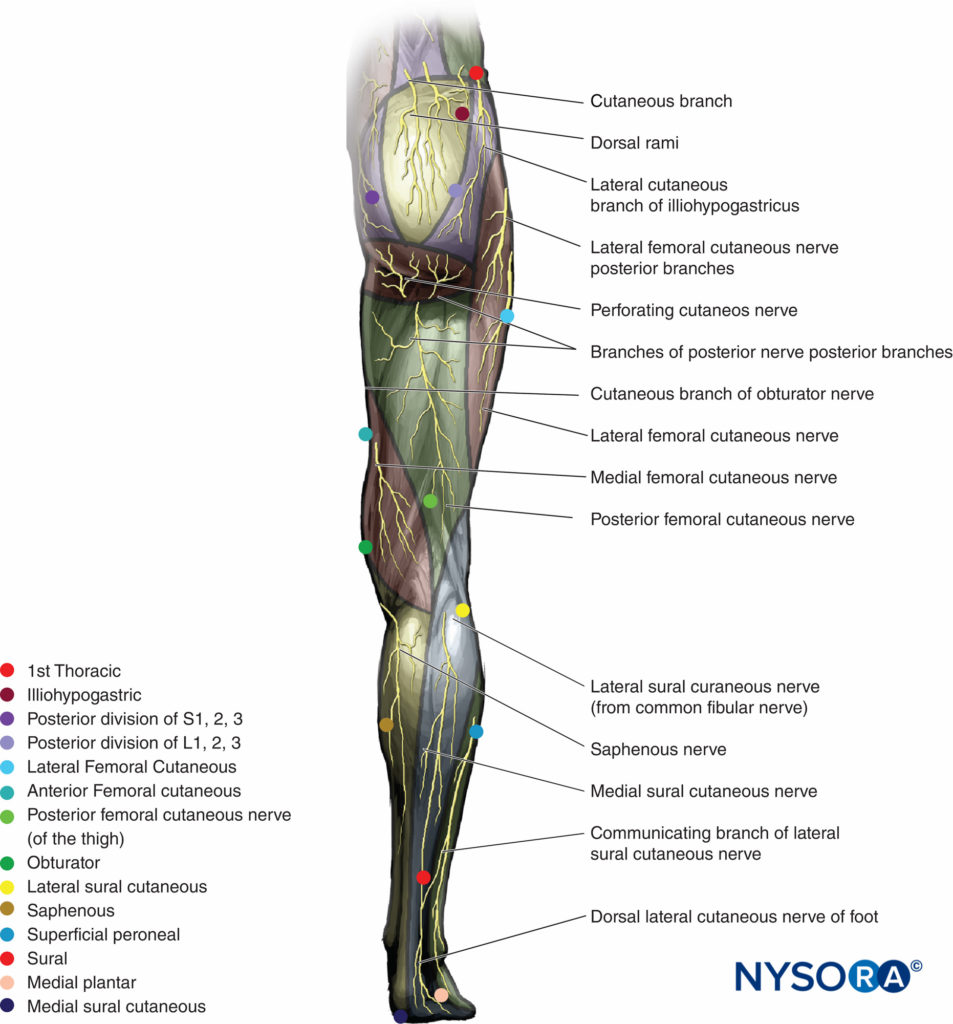
FIGURA 2. Innervazione cutanea dell'arto inferiore, vista posteriore.
Scelta dell'anestetico locale
Qualsiasi Anestetico locale può essere utilizzato per i blocchi cutanei dell'arto inferiore; la scelta si basa principalmente sulla durata del blocco desiderata. Poiché questi blocchi non provocano il blocco motorio, sono più comunemente scelti anestetici locali ad azione prolungata (p. es., 0.2%–0.5% di ropivacaina o 0.25%-0.5% di bupivacaina). Quando si eseguono blocchi nella zona della caviglia, è sempre prudente evitare l'uso di epinefrina per il rischio di diminuire l'afflusso di sangue alle dita dei piedi. Il tempo di inizio del blocco dipende dall'anestetico locale utilizzato (Tabella 1).
TABELLA 1. Scelta dell'anestetico per il blocco del nervo cutaneo dell'arto inferiore.
| Esordio (min) | Anestesia (h) | Analgesia (ore) | |
|---|---|---|---|
| 1.5% di mepivacaina | 15-20 | 2-3 | 3-5 |
| 2% lidocaina | 10-20 | 2-5 | 3-8 |
| 0.5% di ropivacaina | 15-30 | 4-8 | 5-12 |
| 0.75% di ropivacaina | 10-15 | 5-10 | 6-24 |
| 0.5% (L) Bupivacaina | 15-30 | 5-15 | 6-30 |
BLOCCO NERVOSO CUTANEO FEMORALE LATERALE
considerazioni generali
Questo blocco può essere utilizzato per fornire un'anestesia completa nei pazienti sottoposti a innesto cutaneo sulla parte laterale della coscia, oppure può essere combinato con blocco femorale or blocco sciatico. Il suo utilizzo è stato segnalato anche come strumento diagnostico per la meralgia parestetica, nevralgia del nervo cutaneo femorale laterale della coscia.
Distribuzione dell'anestesia
Il nervo cutaneo femorale laterale fornisce sensibilità all'aspetto anterolaterale della coscia (vedi Figure 1 ). In alcuni pazienti, tuttavia, il nervo può fornire anche un territorio di innervazione sorprendentemente ampio della parte anteriore della coscia.
Posizionamento del paziente
Il paziente è in posizione supina e la spina iliaca antero-superiore è palpata e marcata.
Punti di riferimento anatomici
Il principale punto di riferimento per il blocco del nervo cutaneo femorale laterale è la spina iliaca antero-superiore. Il nervo cutaneo femorale laterale emerge dal margine laterale del muscolo psoas major e attraversa il muscolo iliaco obliquamente verso la spina iliaca antero-superiore, dove fornisce il peritoneo parietale della fossa iliaca. Il nervo passa quindi nella coscia dietro o attraverso il legamento inguinale, variamente medialmente alla spina iliaca anteriore (tipicamente circa 1 cm) o attraverso l'origine tendinea del muscolo sartorio, dividendosi in rami anteriori e posteriori.
Il ramo anteriore diventa superficiale circa 10 cm distalmente alla spina iliaca antero-superiore fornendo innervazione alla pelle della coscia anteriore e laterale fino al ginocchio. Si collega terminale con i rami cutanei della divisione anteriore del nervo femorale e il ramo infrapatellare del nervo safeno, formando il plesso rotuleo. Il ramo posteriore perfora la fascia lata più in alto di quella anteriore, dividendosi per fornire la pelle sulla superficie laterale dal grande trocantere fino a circa la metà della coscia e occasionalmente fornendo anche la pelle dei glutei.
Tecnica
Un ago calibro 22-25 viene inserito a 2 cm medialmente e 2 cm distalmente alla spina iliaca antero-superiore (Figure 3 ). L'ago viene fatto avanzare fino a quando non si avverte una perdita di resistenza o un "pop" quando l'ago passa attraverso la fascia lata. Poiché questa fascia "dare" non è coerente e la sua percezione può variare tra i professionisti, l'anestetico locale viene iniettato a ventaglio sia sopra che sotto la fascia lata da mediale a laterale. Per questo blocco viene iniettato un volume di 10 ml di anestetico locale. Sebbene il nervo cutaneo femorale laterale sia un nervo sensoriale, concentrazioni relativamente più elevate di anestetico locale ad azione lo,g sono utili per aumentare la percentuale di successo (0,5% ropivacaina o bupivacaina) poiché questa è una tecnica essenziale “alla cieca”. In alternativa, stimolatore nervoso (2 mA, 1 msec) può essere utilizzato per eleggere la sensazione di parestesia nella distribuzione tipica del nervo per assicurarne la posizione.
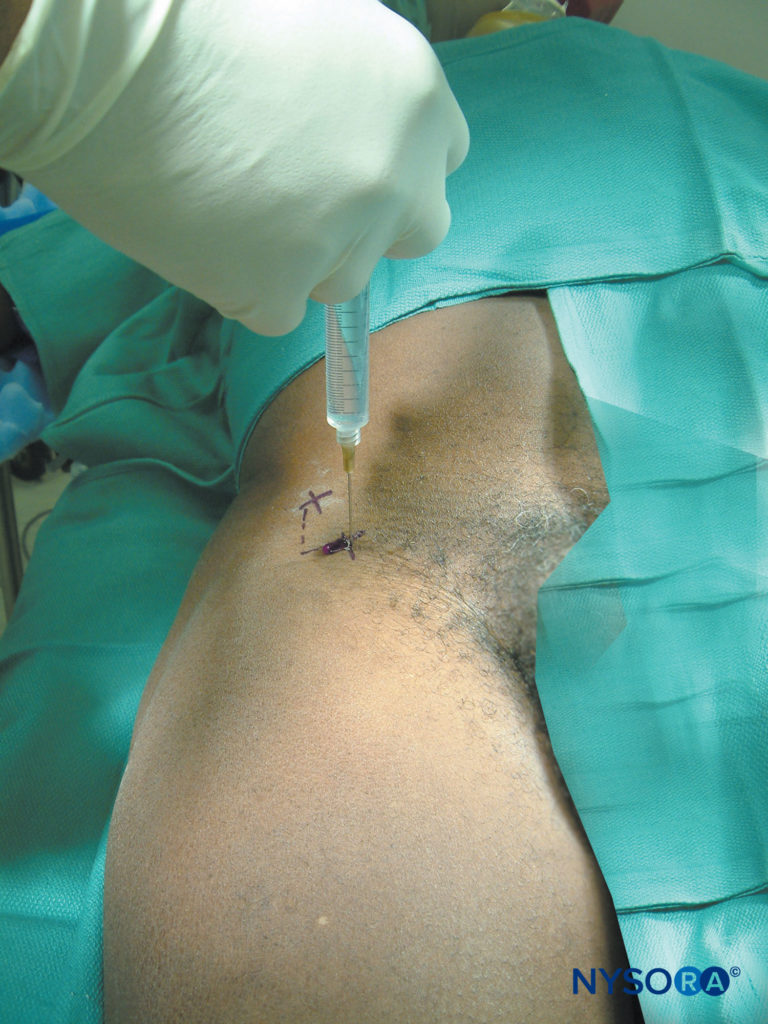
FIGURA 3. Blocco del nervo cutaneo femorale laterale. Il punto di riferimento per questo blocco è la spina iliaca antero-superiore.
Quando viene utilizzato per fornire l'anestesia per un sito di prelievo di innesto cutaneo sulla coscia laterale, l'innervazione periferica del nervo cutaneo femorale laterale in pazienti specifici viene delineata prima di iniziare il prelievo. Poiché non ci sono strutture vascolari più grandi o altri organi nelle vicinanze, il blocco del nervo cutaneo femorale laterale comporta un rischio minimo di complicanze.
NERVO CUTANEO POSTERIORE DEL BLOCCO DELLA COSCIA
considerazioni generali
Questo blocco è stato utilizzato in pazienti ustionati con pelle del donatore per l'innesto prelevato dalla parte posteriore della coscia o come parte di un blocco del nervo cutaneo popliteo/femorale posteriore nello stripping della vena safena corta.
Distribuzione dell'anestesia
Il nervo cutaneo posteriore della coscia innerva la pelle sopra la coscia posteriore tra il nervo cutaneo femorale laterale e il nervo cutaneo femorale anteriore (vedi Figure 2 ).
Posizionamento del paziente
Il paziente può essere posizionato prono, in decubito laterale (mostrato in Figure 4 ed 5), o supino con la gamba sollevata di 90 gradi.
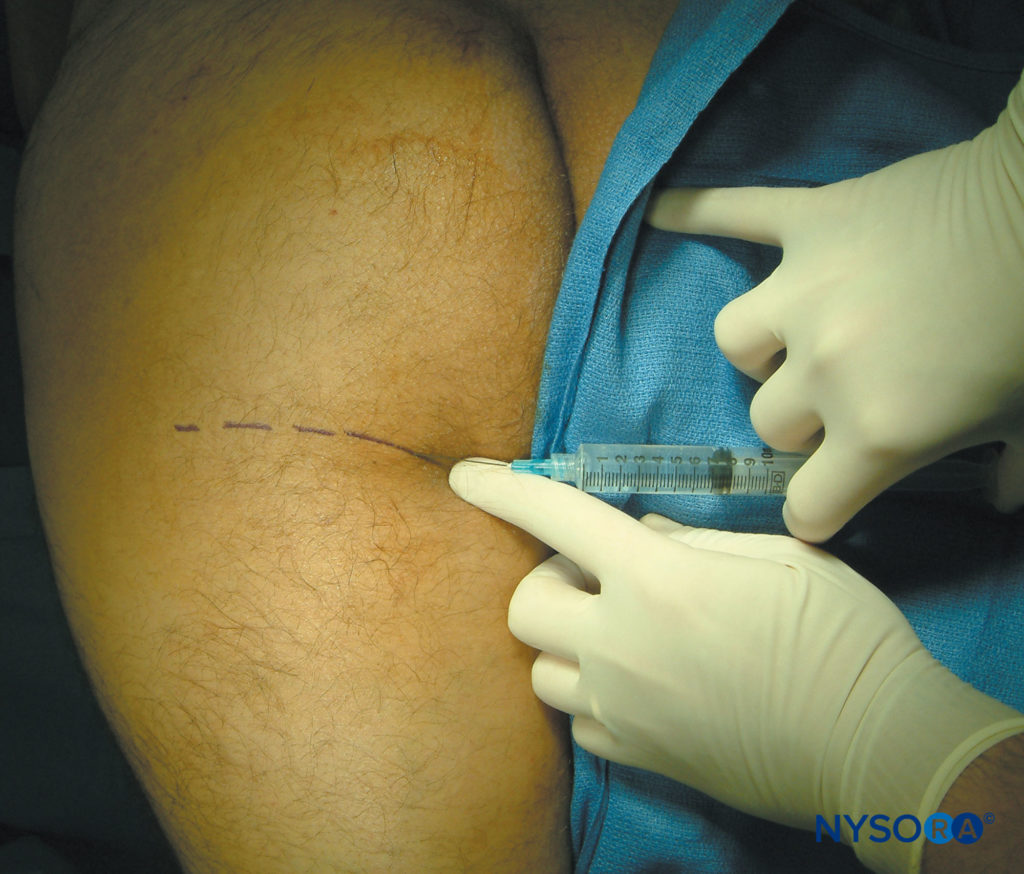
FIGURA 4. Nervo cutaneo posteriore del blocco della coscia, approccio sottogluteale.
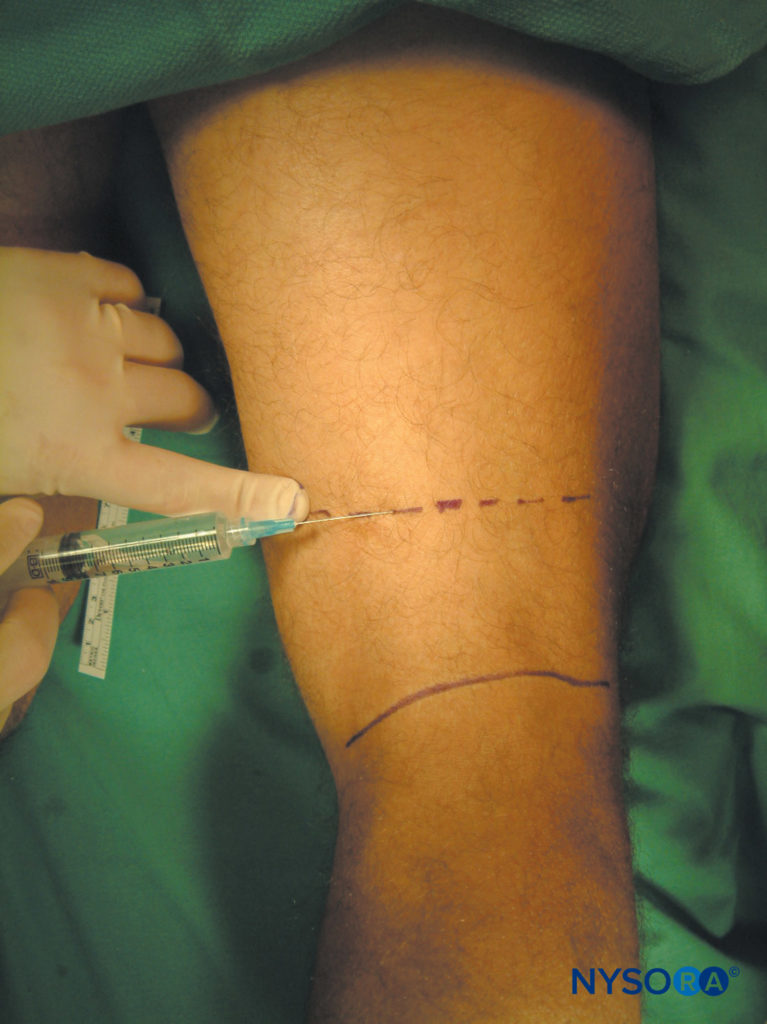
FIGURA 5. Nervo cutaneo posteriore del blocco coscia, approccio a metà coscia.
Punti di riferimento anatomici
Il nervo cutaneo femorale posteriore origina dai rami dorsali del primo e secondo ramo sacrale e dai rami ventrali del secondo e terzo ramo sacrale.
Attraversa il grande forame sciatico al di sotto del piriforme e scende sotto il muscolo gluteo massimo con i vasi glutei inferiori, posteriormente o medialmente al nervo sciatico. Il nervo poi scende nella parte posteriore della coscia in profondità fino alla fascia lata. I suoi rami sono tutti cutanei e sono distribuiti nella regione glutea, nel perineo e nell'aspetto flessore della coscia e della gamba.
Tecnica
Viene identificata la piega glutea e vengono iniettati per via sottocutanea 10 ml di anestetico locale per sollevare un pomfo cutaneo (vedi Figure 4 ). Inoltre, a metà della piega glutea, vengono iniettati 5 ml di anestetico locale a un livello più profondo, utilizzando una tecnica a ventaglio per raggiungere il nervo che non è emerso attraverso la fascia profonda. Per bloccare il nervo cutaneo posteriore della coscia sopra il livello del ginocchio, come per lo stripping della vena safena corta (come complemento al blocco popliteo), si iniettano 10 ml di anestetico locale per via sottocutanea lungo una linea 5 cm sopra e parallela alla piega poplitea ( vedere figura 5).
BLOCCO NERVOSO SAFENO
considerazioni generali
Il blocco del nervo safeno è più comunemente usato in combinazione con a blocco del nervo sciatico or blocco popliteo per integrare l'anestesia della parte inferiore della gamba per varie procedure vascolari, ortopediche e podiatriche. Il nervo safeno è un ramo cutaneo terminale del nervo femorale. Il suo decorso è nel tessuto sottocutaneo della pelle sull'aspetto mediale della caviglia e del piede. Tutti i nervi cutanei del piede dovrebbero essere considerati come una rete neuronale piuttosto che come territori di innervazione ben definiti di nervi specifici.
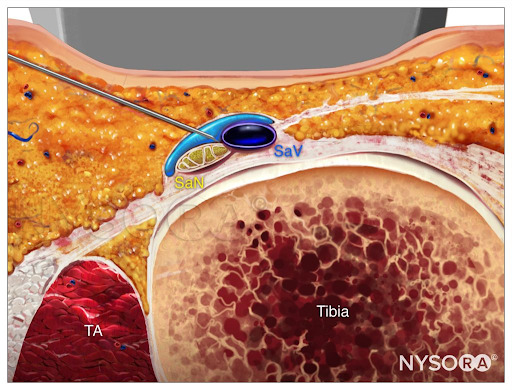
Dal Compendium of Regional Anesthesia: Reverse Ultrasound Anatomy per un blocco del nervo safeno con inserimento dell'ago in piano e diffusione dell'anestetico locale (blu). TA, muscolo tibiale anteriore; SaN, nervo safeno; SaV, vena safena.
Distribuzione dell'anestesia
Il nervo safeno innerva la pelle sugli aspetti mediale, anteromediale e posteromediale della parte inferiore della gamba da sopra il ginocchio (parte del plesso rotuleo) fino alla prima articolazione metatarsofalangea in alcuni casi (Figure 1 ed 7).
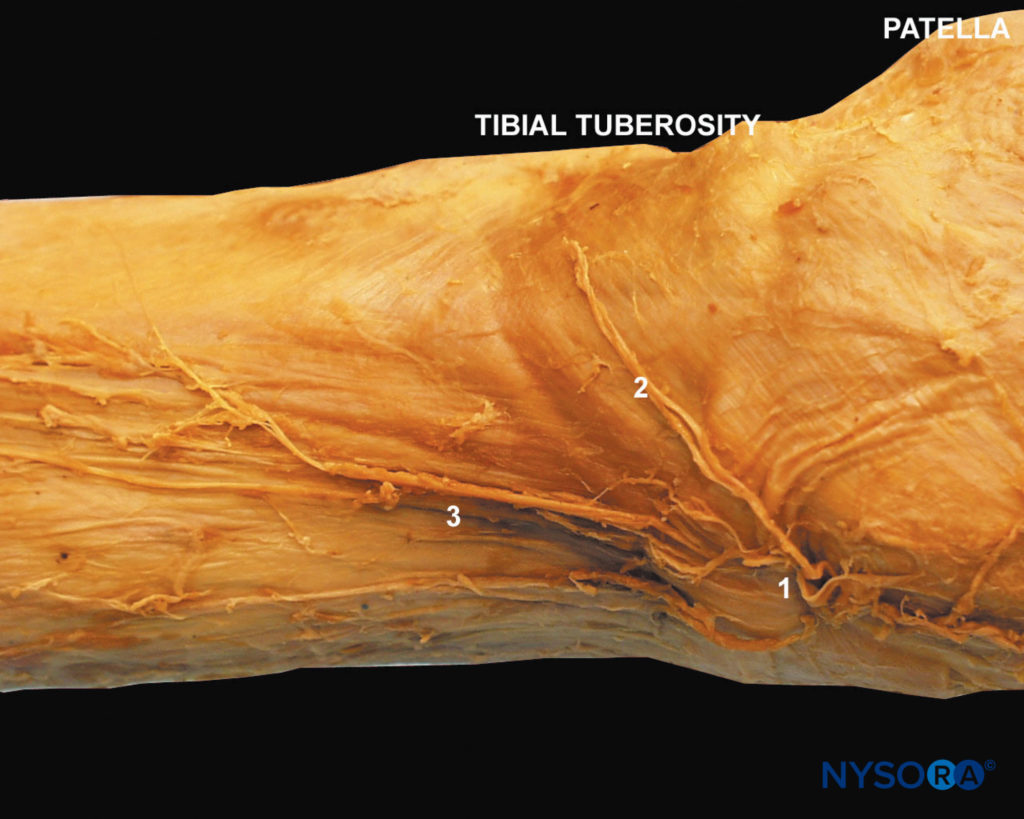
FIGURA 7. Anatomia del nervo safeno. Il nervo safeno perfora il muscolo sartorio (1), il ramo sottorotuleo (2), il nervo safeno nella sua discesa sulla faccia mediale della coscia (3).
Posizionamento del paziente
Il paziente viene posto supino con la gamba da bloccare sorretta da un poggiapiedi.
Punti di riferimento anatomici
Il principale punto di riferimento di questo blocco è la tuberosità tibiale, una prominenza ossea facilmente riconoscibile e palpabile sulla faccia anteriore della tibia, a pochi centimetri distalmente dalla rotula (Figure 6 ). Il nervo safeno è il più grande ramo cutaneo del nervo femorale. Scende lateralmente all'arteria femorale nel canale adduttore, dove si incrocia anteriormente per diventare mediale all'arteria. Procede verticalmente lungo il lato mediale del ginocchio dietro il sartorio, perfora la fascia lata tra i tendini del sartorio e del gracile, quindi diventa sottocutanea. Da qui discende sul lato mediale della gamba con la vena safena lunga. Si noti che il nervo safeno si divide in numerosi piccoli rami quando entra nello spazio sottocutaneo e, come tale, è spesso difficile ottenere il blocco dell'intera rete estesa del nervo safeno.
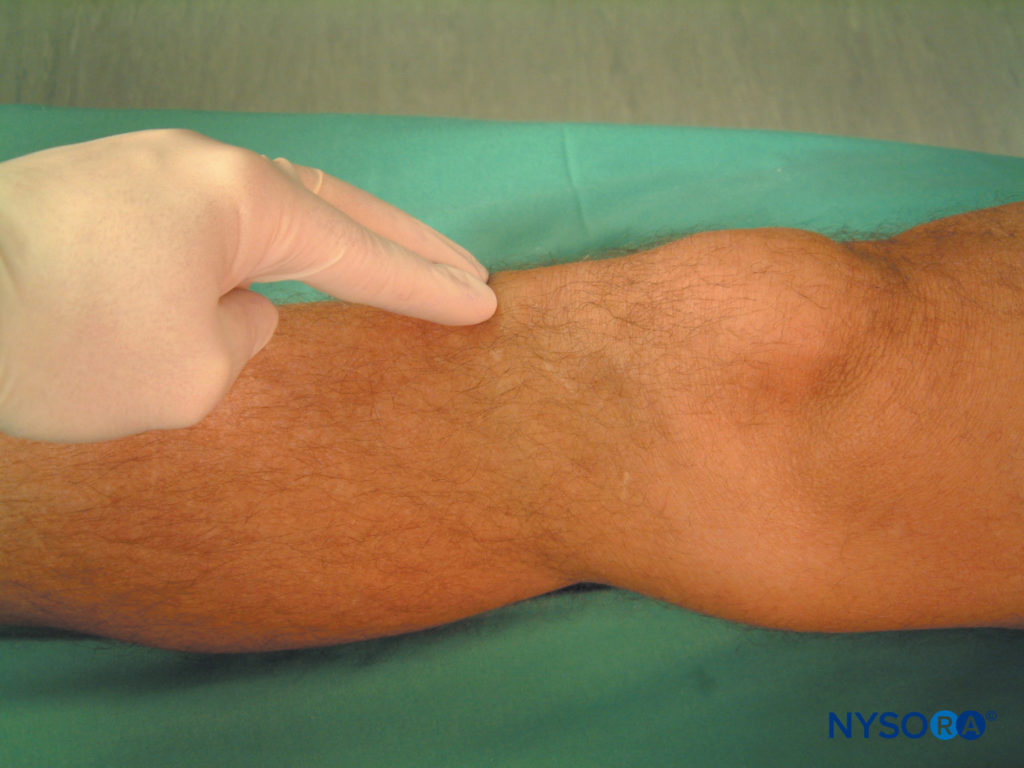
FIGURA 6. Tuberosità tibiale. Palpazione del punto di riferimento per il blocco del nervo safeno.
tecniche
Il blocco di campo sotto il ginocchio viene eseguito con il paziente in posizione supina. Da cinque a 10 ml di anestetico locale vengono iniettati sotto forma di anello in profondità sottocutanea, iniziando dalla superficie mediale del condilo tibiale e terminando sull'aspetto dorsomediale della parte superiore del polpaccio (figura 8).
È stata anche descritta una tecnica perivenosa, che si basa sulla stretta relazione tra la vena safena e il nervo, per ottenere un tasso di successo più elevato. Innanzitutto, la vena safena viene identificata utilizzando un laccio emostatico attorno alla gamba in posizione dipendente. La tecnica prevede l'iniezione di 5 ml di anestetico locale a forma di ventaglio intorno alla vena sul lato mediale della gamba appena distale dalla rotula. Questa tecnica, tuttavia, comporta un piccolo rischio di creare un ematoma se la vena safena è perforata.
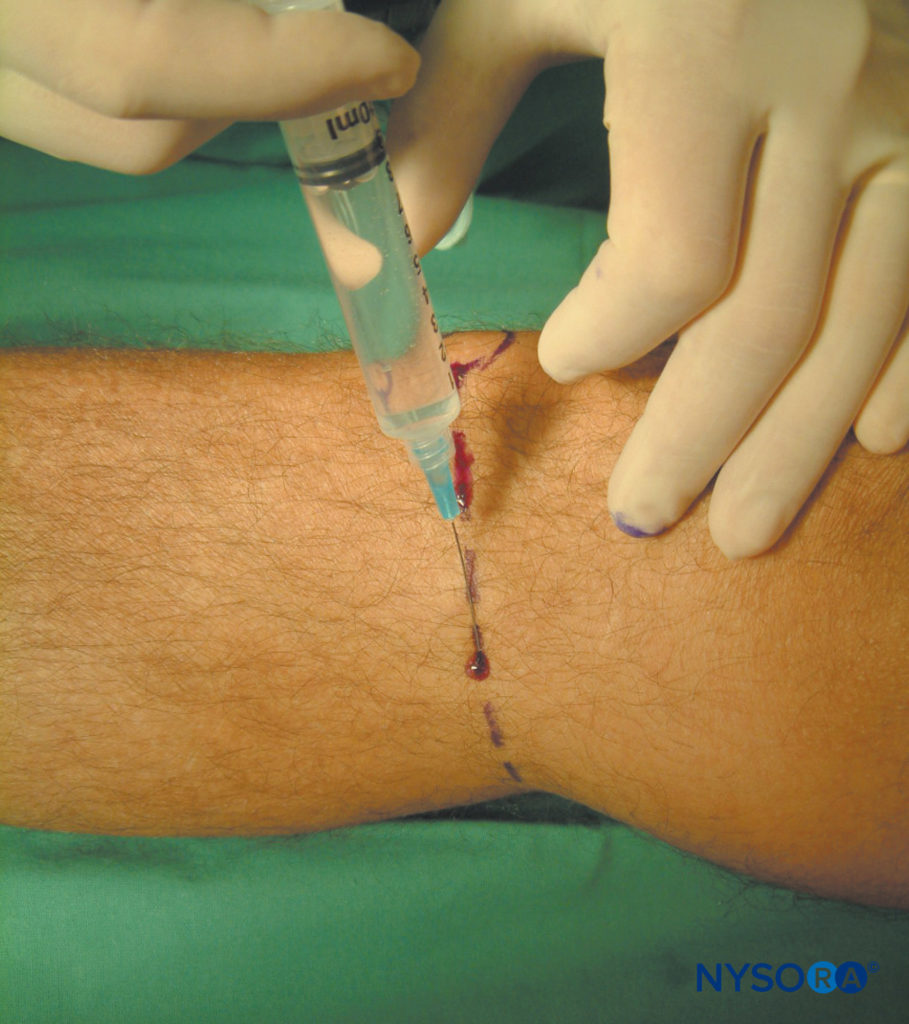
FIGURA 8. Blocco del nervo safeno. Viene mostrata un'iniezione sottocutanea di 10 ml di anestetico locale in modo circonferenziale sull'aspetto mediale della gamba a livello della tuberosità tibiale.
Nell'approccio transsartoriale, con il paziente in posizione supina, si solleva un pomfo cutaneo sopra il ventre del muscolo sartorio. Il muscolo sartorio può essere palpato appena sopra il ginocchio con la gamba estesa e attivamente sollevata. L'ago viene inserito alla larghezza di 1 dito sopra la rotula leggermente posteriormente al piano coronale e leggermente caudalmente attraverso il ventre muscolare del sartorio fino a quando una perdita di resistenza identifica il tessuto adiposo sottosartoriale. La profondità di inserimento è in genere compresa tra 1.5 e 3.0 cm. Dopo l'aspirazione negativa del sangue, vengono iniettati 10 ml di anestetico locale.
Per un intervento chirurgico al piede, è meglio bloccare il nervo safeno appena sopra il malleolo mediale, in modo simile alla tecnica del blocco della caviglia (Figure 9 ). Utilizzando un 1.5 pollici. ago, 6-8 ml di anestetico locale vengono iniettati per via sottocutanea immediatamente sopra il malleolo mediale in modo ad anello. La complicanza più comunemente riportata di questo blocco è un ematoma della vena safena nel sito di iniezione.
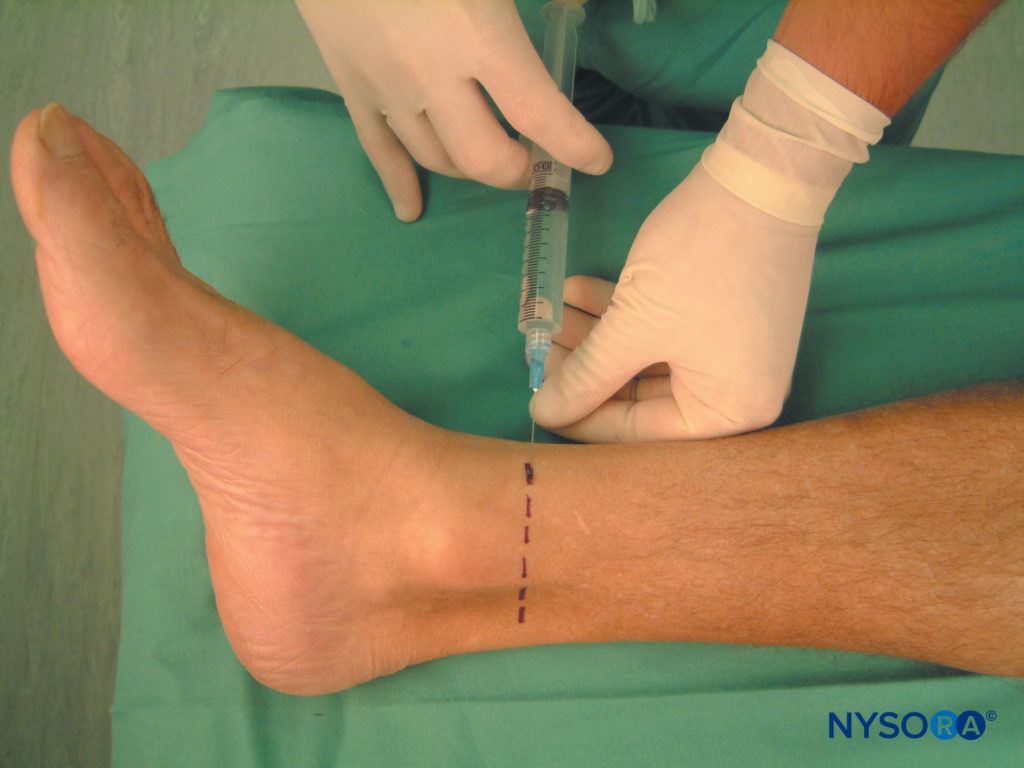
FIGURA 9. Blocco del nervo safeno, approccio distale sopra il malleolo mediale.
Il nervo safeno può anche essere bloccato utilizzando a stimolatore nervoso tecnica ed eseguire un blocco del nervo femorale a basso volume (vedi Blocco del nervo femorale). L'iniezione di 10 ml di anestetico locale dopo aver ottenuto una risposta muscolare mediale, indicata dalla contrazione del muscolo vasto mediale, o una risposta muscolare anteriore, indicata dalla contrazione del muscolo retto femorale e dall'elevazione della rotula, si traduce in un alto tasso di blocco successo.
La neurostimolazione del compartimento mediale del nervo femorale richiede un volume di anestetico locale ancora inferiore rispetto a quello di un blocco femorale standard.
Consigli NYSORA
- Il metodo più efficace per bloccare il nervo safeno è un femorale a basso volume blocco nervoso.
- L'iniezione di 10 ml di anestetico locale dopo aver ottenuto contrazioni della rotula o del muscolo vasto mediale determina un'elevata percentuale di successo.
In un confronto tra i diversi approcci al blocco del nervo safeno, l'approccio transsartoriale ha determinato un blocco sensoriale del 100% dell'aspetto mediale della gamba, mentre il blocco del campo perfemorale e sotto il ginocchio ha avuto successo solo nel 70%. Il blocco del condilo femorale mediale ha provocato nel 40% dei pazienti un blocco sensoriale dell'aspetto mediale della gamba e solo il 25% ha avuto un'anestesia completa al malleolo mediale. Ciò ha supportato i risultati di uno studio precedente in cui il 94% dei pazienti aveva un'anestesia completa del malleolo mediale dopo un blocco del nervo safeno transsartoriale. Tuttavia, il nervo safeno spesso non raggiunge il livello del malleolo mediale. L'introduzione di tecniche ecoguidate e numerosi studi a sostegno del suo utilizzo come alternativa al blocco femorale per l'artroplastica totale del ginocchio hanno notevolmente accresciuto l'interesse per il transsartoriale (o “canale adduttore”) approccio al nervo safeno.
BLOCCO DEL NERVO SURALE
considerazioni generali
Il blocco del nervo surale viene utilizzato per la chirurgia superficiale sull'aspetto laterale della caviglia e del piede e in combinazione con blocco della caviglia per chirurgia del piede e del piede.
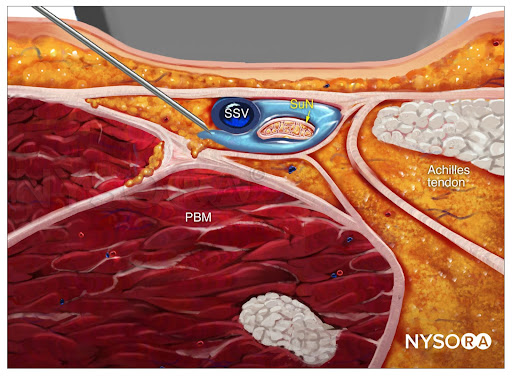
Dal Compendium of Regional Anesthesia: Reverse Ultrasound Anatomy per un blocco del nervo surale con inserimento dell'ago in piano e diffusione dell'anestetico locale (blu). PBM, muscolo peroneo breve; SuN, nervo surale; SSV, piccola vena safena.
Distribuzione dell'anestesia
Il nervo surale innerva la cute posteriore e laterale del terzo distale della gamba lungo il lato laterale del piede e del mignolo (vedi Figure 1 ).
Posizionamento del paziente
Per la procedura di blocco, il paziente può essere posizionato prono o supino con la caviglia supportata da un poggiapiedi.
Punti di riferimento anatomici
Il nervo surale, un ramo del nervo tibiale, perfora la fascia profonda prossimalmente nella gamba ed è unito da un ramo del nervo peroneo comune. Scende in prossimità della vena safena minore e tra il malleolo laterale ed il calcagno.
Tecnica
Usando un ago da 1.5 pollici, calibro 25, un pomfo cutaneo viene sollevato lateralmente al tendine di Achille e appena sopra il malleolo laterale (Figure 10 ). L'ago viene quindi inserito attraverso il pomfo e fatto avanzare verso il perone mentre si iniettano 6-8 ml di anestetico locale.
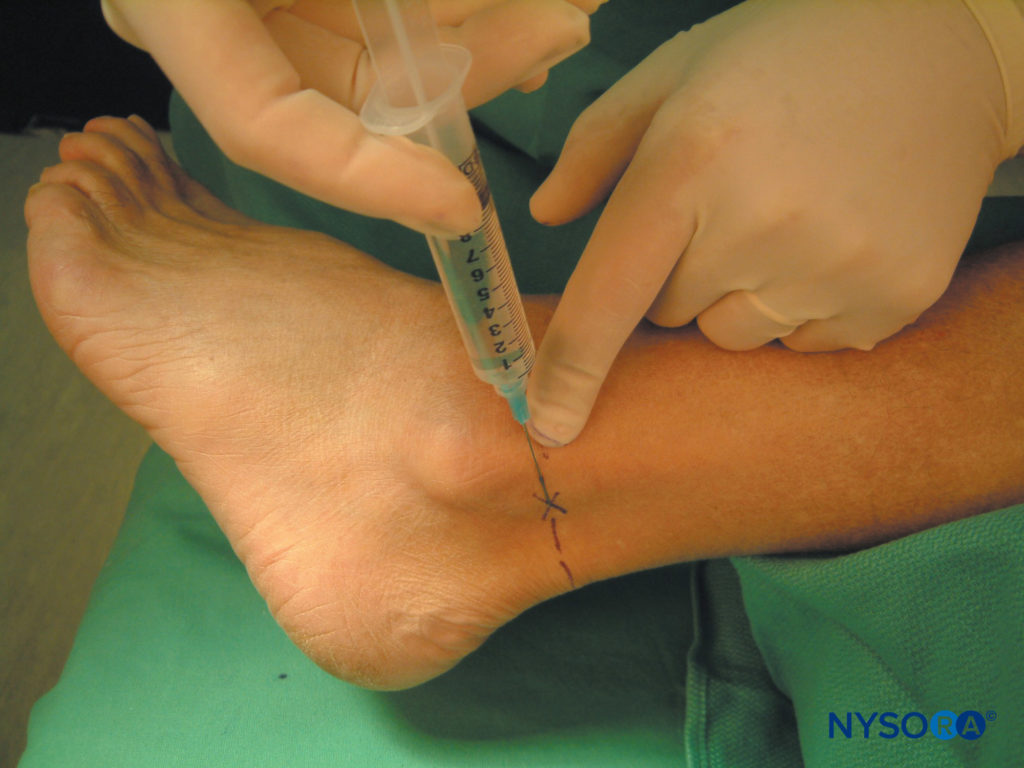
FIGURA 10. Blocco del nervo surale.
BLOCCO PERONEALE SUPERFICIALE
considerazioni generali
Un blocco peroneo superficiale viene utilizzato da solo o in combinazione con altri blocchi per la chirurgia del piede o la venografia ascendente.
Distribuzione dell'anestesia
I rami peroneali superficiali forniscono l'innervazione alla pelle dorsale di tutte le dita del piede tranne quella del lato laterale del quinto e dei lati adiacenti del primo e del secondo dito (vedi Figure 1 ed 2).
Punti di riferimento anatomici
Il nervo peroneo superficiale inizia alla biforcazione peroneale comune. Perfora la fascia profonda nel terzo distale della gamba. Scende la gamba adiacente al muscolo estensore lungo delle dita, dove si divide in rami terminali sopra la caviglia.
Posizionamento del paziente
Per la procedura di blocco, il paziente può essere posizionato supino con la caviglia supportata da un poggiapiedi.
Tecnica
Il nervo peroneo superficiale è bloccato immediatamente sopra e medialmente al malleolo laterale. 5-10 ml di anestetico locale vengono iniettati per formare un pomfo sottocutaneo dal tendine estensore lungo dell'alluce alla superficie anteriore del malleolo laterale (Figure 11 ).
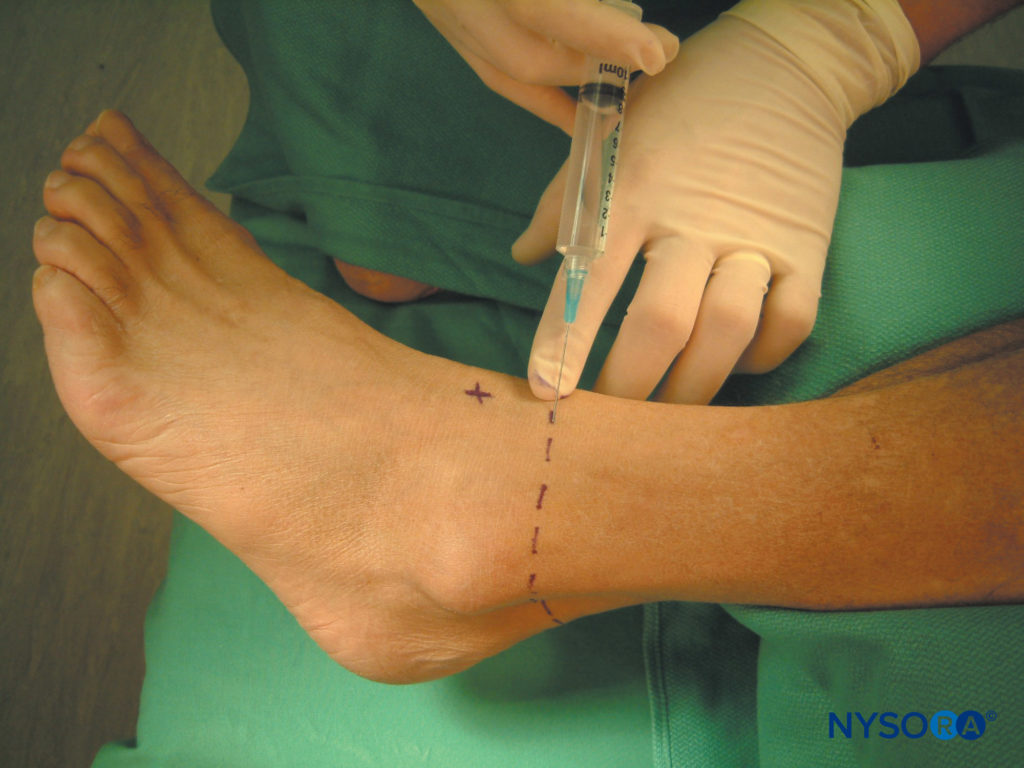
FIGURA 11.Blocco peroneo superficiale.
COMPLICAZIONI
Poche complicazioni derivano dall'esecuzione di blocchi nervosi cutanei dell'arto inferiore. Possibili complicazioni e suggerimenti su come evitarle sono delineate Tabella 2.
TABELLA 2. Possibili complicazioni da blocchi nervosi cutanei dell'arto inferiore.
| Tossicità sistemica dell'anestetico locale | • Il rischio è minimo e può essere fonte di preoccupazione solo quando vengono utilizzati volumi più elevati insieme ad altri blocchi di conduzione principale ad alto volume |
| Ematoma | • Evitare l'inserimento di più aghi e l'inserimento dell'ago attraverso le vene superficiali |
| Lesione del nervo | • Di solito si manifesta come parestesie o disestesie transitorie • Evitare di iniettare quando si avvertono pressioni elevate durante l'iniezione o quando il paziente riferisce dolore alla distribuzione del nervo |
SOMMARIO
Ci sono molti usi per i blocchi nervosi cutanei degli arti inferiori nella pratica clinica quotidiana. Questi blocchi sono facili da eseguire e sono quasi privi di complicazioni.
BIBLIOGRAFIA
- Hopkins P, Ellis F, Halsall P: Valutazione del blocco anestetico locale del nervo cutaneo femorale laterale. Anestesia 1991;46:95–96.
- Coad N: Analgesia postoperatoria dopo chirurgia del collo del femore: un confronto tra il blocco del nervo femorale 3 in 1 e il blocco del nervo cutaneo laterale. Eur J Anaesthesiol 1991;8:287–290.
- Maccani R, Wedel D, Melton A, Gronert G: blocco del nervo cutaneo femorale e femorale laterale per biopsie muscolari nei bambini. Paediatr Anaesth 1995;5:223–227.
- Jones S, White A: Analgesia dopo un intervento chirurgico al collo del femore. Blocco del nervo cutaneo laterale in alternativa ai narcotici negli anziani. Anestesia 1985;40:682–685.
- Hood G, Edbrooke D, Gerrish S: analgesia postoperatoria dopo triplo blocco nervoso per collo del femore fratturato. Anestesia 1991;46:
- Hughes P, Brown T: Un approccio al blocco del nervo cutaneo femorale posteriore. Terapia intensiva di Anaesth 1986;14:350–351.
- Elmas C, Elmas Y, Gautschi P, Uehlinger P: blocco sciatico combinato 3 in 1. Applicazione in chirurgia ortopedica degli arti inferiori. Anestesista 1992;41:639–643.
- McNicol L: Blocchi per arti inferiori per bambini. Blocchi nervosi cutanei e femorali laterali per il sollievo dal dolore postoperatorio nella pratica pediatrica. Anestesia 1986;41:27–31.
- Wardrop P, Nishikawa H: Nervo cutaneo laterale del blocco della coscia come anestesia primaria per la raccolta di innesti cutanei. Fr. J Plast Surg 1995;48:597–600.
- Brown T, Dickens D: un nuovo approccio al nervo cutaneo laterale del blocco della coscia. Terapia intensiva di Anaesth 1986;14:126–127.
- Vloka J, Hadzic A, Mulcare R, et al: Blocco combinato del nervo cutaneo popliteo e posteriore della coscia per lo stripping della vena safena corta in ambulatorio: un'alternativa all'anestesia spinale. J Clin Anesth 1997;9:618–622.
- De Mey J, Deruyck L, Cammu G, et al: Un approccio paravenoso per il blocco del nervo safeno. Reg Anesth Antidolorifico 2001;26:504–506.
- Comfort V, Lang S, Yip R: Anestesia del nervo safeno: una tecnica di stimolazione del nervo. Can J Anaesth 1996;43:852–857.
- Mansour N: blocco del nervo safeno sottosartoriale con l'ausilio di stimolatore nervoso. Reg Anesth Antidolorifico 1993;18:266–268.
- Chassery C, Gilbert M, Minville V, et al: La neurostimolazione non aumenta il tasso di successo dei blocchi del nervo safeno. Can J Anaesth 2005;52:269–275.
- Benzon H, Sharma S, Calimaran A: confronto dei diversi approcci al blocco del nervo safeno. Anestesiologia 2005;102:633–638.
- van der Wal M, Lang S, Yip R: approccio transsartoriale per blocco del nervo safeno. Can J Anaesth 1993;40:542–546.
- López AM1, Sala-Blanch X, Magaldi M, Poggio D, Asuncion J, Franco CD: Blocco della caviglia ecoguidato per la chirurgia dell'avampiede: il contributo del nervo safeno. Antidolorifico Reg Anesth. 2012 37(5):554-7.
- Jœger P, Zaric D, Fomsgaard JS, et al: blocco del canale adduttore rispetto al blocco del nervo femorale per l'analgesia dopo l'artroplastica totale del ginocchio: uno studio randomizzato, in doppio cieco. Antidolorifico Reg Anesth. 2013;38:526–532.
- Shah NA, Jain NP: Il blocco continuo del canale adduttore è migliore del blocco continuo del nervo femorale dopo l'artroplastica totale del ginocchio? Effetto sulla capacità di deambulazione, sul recupero funzionale precoce e sul controllo del dolore: uno studio controllato randomizzato. J Artroplastica. 2014 giugno 19 [Epub prima della stampa].
- Mussurakis S: blocco combinato del nervo peroneo superficiale e della safena per la venografia ascendente. Eur J Radiol 1992; 14:56–59. 22. Lieberman R, Kaplan P: blocco del nervo peroneo superficiale per la venografia della gamba. Radiologia 1987;165:578–579.

