एनाटॉमी सर्वाइकल जाइगापोफिसील (पहलू) जोड़ एक सर्वाइकल वर्टेब्रा की सुपीरियर आर्टिकुलर प्रक्रिया द्वारा गठित डायरथ्रोडियल जोड़ हैं, जो लैमिना और पेडिकल के जंक्शन के स्तर पर ऊपर कशेरुकाओं की अवर आर्टिकुलर प्रक्रिया से जुड़ते हैं। ऊपरी वक्ष स्तर पर अधिक ऊर्ध्वाधर स्थिति ग्रहण करने के लिए ऊपरी सरवाइकल स्तर पर अनुप्रस्थ तल से लगभग 45 ° होने के कारण, पहलू जोड़ों का कोण सावधानी से बढ़ता है। सुपीरियर आर्टिकुलर प्रक्रिया भी ऊपरी सरवाइकल स्तर पर अधिक पोस्टेरोमेडियल का सामना करती है, और यह निचले सर्वाइकल स्तर पर अधिक पोस्टेरोलेटरल में बदल जाती है, जिसमें C6 सबसे आम संक्रमण स्तर [1, 2] है। प्रत्येक पहलू जोड़ में एक रेशेदार कैप्सूल होता है और एक श्लेष झिल्ली द्वारा पंक्तिबद्ध होता है। संयुक्त में अलग-अलग मात्रा में वसा और रेशेदार ऊतक होते हैं जो विभिन्न प्रकार के श्लेष सिलवटों का निर्माण करते हैं जो संयुक्त शिथिलता [3] के लिए विभिन्न पैथोफिज़ियोलॉजी में योगदान करते हैं। सरवाइकल जाइगापोफिसियल जोड़ों को सर्वाइकल पृष्ठीय रमी की औसत दर्जे की शाखाओं से प्राप्त आर्टिकुलर शाखाओं द्वारा संक्रमित किया जाता है। C3-C7 पृष्ठीय रमी उनकी संबंधित रीढ़ की नसों से उत्पन्न होती है और उनकी संबंधित अनुप्रस्थ प्रक्रिया की जड़ से पृष्ठीय रूप से गुजरती है। सरवाइकल पृष्ठीय रमी की औसत दर्जे की शाखाएं संबंधित आर्टिकुलर खंभों के केंद्रक के आर-पार चलती हैं और आर्टिकुलर पिलर के पृष्ठीय पहलू पर हड्डी के साथ एक निरंतर संबंध रखती हैं क्योंकि वे एक निवेश प्रावरणी द्वारा पेरीओस्टेम से बंधी होती हैं और इसके स्थान पर होती हैं। सेमीस्पिनलिस कैपिटिस पेशी [4] का कण्डरा। औसत दर्जे की शाखाओं के पाठ्यक्रम में भिन्नताएं आमतौर पर कलात्मक स्तंभों की ऊंचाई के मध्य चौथे भाग में वितरित की जाती हैं। आर्टिकुलर शाखाएं उत्पन्न होती हैं क्योंकि तंत्रिका आर्टिकुलर पिलर के पीछे के पहलू के पास पहुंचती है, एक ऊपर जाइगापोफिसियल जोड़ को संक्रमित करती है, और दूसरी नीचे के जोड़ को संक्रमित करती है। नतीजतन, सी 2-सी 3 के नीचे प्रत्येक विशिष्ट ग्रीवा जाइगापोफिजियल संयुक्त में इसके स्थान के ऊपर और नीचे औसत दर्जे की शाखा से दोहरी पारी होती है। C3 पृष्ठीय रेमस की औसत दर्जे की शाखाएँ उनकी शारीरिक रचना में भिन्न होती हैं। एक गहरी औसत दर्जे की शाखा अन्य विशिष्ट औसत दर्जे की शाखाओं के समान C3 आर्टिकुलर पिलर की कमर के चारों ओर से गुजरती है और C3-C4 जाइगापोफिसियल जोड़ की आपूर्ति करती है। C3 की सतही औसत दर्जे की शाखा बड़ी है और इसे तीसरे पश्चकपाल तंत्रिका (TON) के रूप में जाना जाता है। यह पार्श्व के चारों ओर मुड़ता है और फिर C2-C3 जाइगापोफिसियल जोड़ के पीछे का पहलू जोड़ को कलात्मक शाखाएं देता है। C2-C3 ज्योगोफिसियल जोड़ से परे, TON उपकोकिपिटल क्षेत्र पर त्वचीय हो जाता है। एक अन्य शारीरिक अपवाद औसत दर्जे की शाखा C7 का कोर्स है। C7 औसत दर्जे की शाखा अधिक कपाल से गुजरती है, C7 के रंध्र के करीब, C7 कशेरुकाओं की त्रिकोणीय श्रेष्ठ आर्टिकुलर प्रक्रिया को पार करती है।
1. सर्वाइकल मेडियल ब्रांच ब्लॉक के लिए संकेत
सर्वाइकल फेसेट जोड़ इंटरवर्टेब्रल डिस्क के साथ-साथ सर्वाइकल स्पाइन पर एक्सियल कंप्रेसिव लोड को साझा करने में महत्वपूर्ण हैं, विशेष रूप से उच्च कंप्रेसिव लोड [5] पर। सर्वाइकल स्पाइन और रीसेक्शन की कतरनी ताकत के लिए पहलू संयुक्त और कैप्सूल भी महत्वपूर्ण योगदानकर्ता हैं; विस्थापन या यहां तक कि पहलू कैप्सुलर व्यवधान से गर्भाशय ग्रीवा की अस्थिरता बढ़ जाती है [6, 7]।
पहलू संयुक्त और कैप्सूल सेमीस्पिनलिस, मल्टीफिडस और रोटेटर गर्दन की मांसपेशियों के करीब हैं, और कैप्सूल क्षेत्र का लगभग 23% अत्यधिक मांसपेशी संकुचन [8, 9] के साथ चोट में योगदान देने वाले इन मांसपेशियों के तंतुओं का सम्मिलन प्रदान करता है। पहलू संयुक्त और कैप्सूल को भी नोसिसेप्टिव तत्वों को शामिल करने के लिए दिखाया गया है जो सुझाव देते हैं कि वे एक स्वतंत्र दर्द जनरेटर [10] हो सकते हैं। बुजुर्गों में फेसेट जॉइंट डिजनरेशन लगभग सर्वव्यापी रूप से होता है [11], और पुरानी गर्दन के दर्द में फेशियल जॉइंट की व्यापकता 35% से 55% [12, 13] बताई गई है, जिससे यह इंटरवेंशनल दर्द प्रबंधन का एक महत्वपूर्ण लक्ष्य बन गया है।
सरवाइकल पहलू संयुक्त तंत्रिका ब्लॉक अक्षीय गर्दन के दर्द में रूढ़िवादी चिकित्सा के लिए उत्तरदायी नहीं हैं और संभावित पहलू संयुक्त भागीदारी के नैदानिक और / या रेडियोलॉजिकल सबूत के साथ संकेतित हैं। व्हिपलैश-संबंधित विकार गर्दन के दर्द के रोगियों के बीच एक विशेष स्थिति है और कार दुर्घटनाओं जैसे विभिन्न दर्दनाक घटनाओं का एक सामान्य परिणाम है। व्हाइप्लैश चोट [14] के बाद गर्दन के दर्द में अत्यधिक पहलू संयुक्त संपीड़न और कैप्सुलर लिगामेंट तनाव को फंसाया गया है। व्हाइप्लैश चोट के बाद पुरानी गर्दन के दर्द का रूढ़िवादी उपचार अक्सर खराब दीर्घकालिक परिणाम [15] होता है। इसके संभावित कारणों में से एक यह है कि शारीरिक निदान नहीं किया जाता है और उपचार विशेष रूप से दर्द के स्रोत को लक्षित नहीं करता है। चूंकि जिम्मेदार जोड़ों की पहचान करने के लिए विश्वसनीय नैदानिक या रेडियोलॉजिकल संकेतों की कमी है, इसलिए सर्वाइकल मेडियल शाखाओं के डायग्नोस्टिक ब्लॉक जाइगापोफिसियल जोड़ों के दर्द [16, 17] का निदान करने के लिए एकमात्र मान्य तरीका है। चूंकि एक ब्लॉक की झूठी सकारात्मक दर 38% [18] है, झूठी सकारात्मक प्रतिक्रिया [19] प्राप्त करने की संभावना को कम करने के लिए एक दूसरे पुष्टिकरण ब्लॉक को एक अलग दिन पर किया जाना चाहिए। यदि डायग्नोस्टिक ब्लॉक का उपयोग किया जाता है, तो दर्द का स्रोत 50% से अधिक रोगियों [20] में एक या एक से अधिक सर्वाइकल जाइगापोफिसियल जोड़ों में पाया जा सकता है। इसके बाद इन रोगियों का इलाज पर्क्यूटेनियस रेडियोफ्रीक्वेंसी न्यूरोटॉमी द्वारा किया जा सकता है। रेडियोफ्रीक्वेंसी न्यूरोटॉमी, जिसे 1980 में स्लुइज्टर और कोएट्सवेल्ड-बार्ट [21] द्वारा पेश किया गया था, तब से जाइगापोफिसियल जोड़ों के दर्द के लिए एक बहुत प्रभावी उपचार के रूप में मान्य किया गया है [22]। रेडियोफ्रीक्वेंसी न्यूरोटॉमी केवल तभी इंगित की जाती है जब दोनों इंजेक्शन के बाद सकारात्मक प्रतिक्रिया प्राप्त होती है। थर्ड ओसीसीपिटल न्यूरोटॉमी को C2-C3 जाइगापोफिसियल जोड़ से उत्पन्न होने वाले सिरदर्द के लिए एक प्रभावी उपचार के रूप में मान्य किया गया है और TON [23] द्वारा मध्यस्थता की गई है। इसके अलावा, हाल ही के एक अध्ययन में स्टेरॉयड [24] के साथ या उसके बिना दोहराए जाने वाले चिकित्सीय औसत दर्जे की शाखा ब्लॉकों का सकारात्मक प्रभाव दिखाया गया है।
2. अल्ट्रासाउंड-गाइडेड फेस नर्व ब्लॉक क्यों? साहित्य और हमारा अनुभव
स्वयंसेवकों पर एक अध्ययन में, हमने प्रदर्शित किया कि TON [25] की कल्पना और ब्लॉक करना संभव है।
आमतौर पर, डायग्नोस्टिक ब्लॉक फ्लोरोस्कोपिक (या सीटी) नियंत्रण के तहत किए जाते हैं। हालांकि, फ्लोरोस्कोपी या सीटी द्वारा नसों की कल्पना नहीं की जाती है। हमारे अध्ययन में, हमने परिकल्पना का परीक्षण किया कि TON, जो C2-C3 जाइगापोफिसियल जोड़ और त्वचा के एक छोटे से क्षेत्र को संक्रमित करता है, को अल्ट्रासाउंड द्वारा देखा जा सकता है और अल्ट्रासाउंड नियंत्रण के तहत एक स्थानीय संवेदनाहारी को इंजेक्ट करके भी अवरुद्ध किया जा सकता है। 2-मेगाहर्ट्ज ट्रांसड्यूसर का उपयोग करते हुए, 3 स्वस्थ स्वयंसेवकों में अल्ट्रासाउंड द्वारा सी14-सी15 संयुक्त के क्षेत्र की जांच की गई। खारा या स्थानीय संवेदनाहारी का इंजेक्शन डबल-ब्लाइंड, यादृच्छिक रूप से किया गया था। सुई की स्थिति को फ्लोरोस्कोपी द्वारा नियंत्रित किया गया था। संक्रमित त्वचा क्षेत्र में संवेदनाओं का परीक्षण पिनप्रिक और ठंड द्वारा किया गया था। सभी 14 स्वयंसेवकों में, गर्भाशय ग्रीवा की अल्ट्रासाउंड परीक्षा संभव थी, और 27 में से 28 मामलों में TON की सफलतापूर्वक कल्पना की गई थी। ज्यादातर मामलों में, TON को एक अंडाकार हाइपोचोइक संरचना के रूप में देखा गया था, जिसके अंदर हाइपरेचोइक छोटे धब्बे थे। यह एक परिधीय तंत्रिका [26, 27] के अल्ट्रासाउंड उपस्थिति के लिए विशिष्ट है।
TON का औसत व्यास 2.0 मिमी (रेंज, 1.0–3.0) था, और तंत्रिका 20.8 मिमी (रेंज, 14.0–27.0) की औसत गहराई पर पाई गई थी। त्वचा का एनेस्थीसिया केवल एक मामले में प्राप्त किया गया था, जबकि सभी खारा इंजेक्शनों के बाद कोई एनेस्थीसिया नहीं देखा गया था। सुई की स्थिति के रेडियोलॉजिकल विश्लेषण से पता चला है कि हमने 2 में से 3 मामलों में C27-C28 जाइगापोफिसियल जोड़ को सही ढंग से स्थानीयकृत किया और पता चला कि 23 में से 28 सुई प्लेसमेंट सही (82%) थे। हालांकि उपर्युक्त अध्ययन में, हमने TON की पहचान करने की व्यवहार्यता की सूचना दी, अल्ट्रासाउंड-निर्देशित निचली ग्रीवा औसत दर्जे की शाखा ब्लॉक के संबंध में कोई अन्य व्यवहार्यता अध्ययन नहीं है। फिर भी, तकनीक का वर्णन किया गया है [28, 29]।
सभी पहलू संयुक्त आपूर्ति नसों की सोनोग्राफिक दृश्यता के बारे में प्रश्न वर्तमान में हमारी दर्द इकाई में जांच की जा रही है, अब तक के आशाजनक परिणामों के साथ (सीजेनथेलर एट अल। अप्रकाशित डेटा)। पुरानी गर्दन के दर्द से पीड़ित रोगियों में, सर्वाइकल मेडियल शाखाओं की सोनोग्राफिक दृश्यता को अधिकांश मामलों में अच्छा बताया गया और वर्गीकृत किया गया। एकमात्र अपवाद C7 औसत दर्जे की शाखा थी, जिसकी कल्पना करना अधिक कठिन है। इसका कारण यह हो सकता है कि C7 औसत दर्जे की शाखा को नरम ऊतक की एक मोटी परत द्वारा आरोपित किया जाता है, जो औसत दर्जे की शाखाओं की तुलना में अधिक कपाल और / या इसके थोड़े अलग शारीरिक पाठ्यक्रम में होती है। नसें केवल 1-1.5 मिमी व्यास की होती हैं, ऐसी छोटी संरचनाओं को निर्धारित करने के लिए पर्याप्त रिज़ॉल्यूशन उत्पन्न करने के लिए आवश्यक उच्च-अल्ट्रासाउंड आवृत्ति, इसलिए, औसत दर्जे की शाखा C7 के मामले में, लक्ष्य के लिए पर्याप्त रूप से प्रवेश नहीं कर सकती है।
3. सर्वाइकल फेसेट नर्व ब्लॉक्स के लिए अल्ट्रासाउंड के संभावित लाभ
औसत दर्जे का शाखा ब्लॉक आमतौर पर फ्लोरोस्कोपिक नियंत्रण के तहत किया जाता है; हालाँकि, कुछ दर्द चिकित्सक कंप्यूटर टोमोग्राफी (सीटी) का भी उपयोग करते हैं। रॉमबॉइड के आकार के आर्टिकुलर पिलर (या C7 के मामले में बेहतर आर्टिकुलर प्रोसेस) का केंद्र बोनी लैंडमार्क के रूप में कार्य करता है और इसे पार्श्व दृश्य में फ्लोरोस्कोपिक रूप से आसानी से पहचाना जा सकता है। वहां, औसत दर्जे की शाखाएं रीढ़ की हड्डी से सुरक्षित दूरी पर स्थित होती हैं, और नसों को अवरुद्ध करने के लिए कशेरुका धमनी और एक सुई पेश की जा सकती है (उपरोक्त बोनी स्थलों के अनुसार)। चूंकि रोगसूचक जोड़ की पहचान करने या जाइगापोफिसियल जोड़ों के दर्द को बाहर करने के लिए अक्सर कई ब्लॉकों की आवश्यकता होती है, इसलिए यह प्रक्रिया रोगियों और कर्मियों को काफी विकिरण खुराक [30] के लिए उजागर कर सकती है। इसके विपरीत, अल्ट्रासाउंड विकिरण के संपर्क से जुड़ा नहीं है।
अल्ट्रासाउंड मांसपेशियों, स्नायुबंधन, वाहिकाओं, जोड़ों और हड्डी की सतहों की पहचान कर सकता है। महत्वपूर्ण रूप से, पतली नसों की कल्पना की जा सकती है, बशर्ते कि उच्च-रिज़ॉल्यूशन ट्रांसड्यूसर लगाए जाएं। यह विशेषता या तो फ्लोरोस्कोपी या सीटी द्वारा साझा नहीं की जाती है और इंटरवेंशनल दर्द प्रबंधन में अल्ट्रासाउंड के महान संभावित उपयोग का प्रमुख कारण है। फ्लोरोस्कोपी और सीटी के विपरीत, अल्ट्रासाउंड रोगियों और कर्मियों को विकिरण के संपर्क में नहीं लाता है। इमेजिंग लगातार किया जा सकता है। इंजेक्ट किया गया द्रव ज्यादातर वास्तविक समय में देखा जाता है। इसलिए, यदि लक्ष्य तंत्रिका की पहचान की जाती है, तो अल्ट्रासाउंड प्रशासन के दौरान ब्लॉक की साइट पर इंजेक्शन समाधान के फैलाव को सुनिश्चित करने का अनूठा अवसर प्रदान करता है, बिना विकिरण जोखिम और कंट्रास्ट डाई इंजेक्शन की आवश्यकता के। डॉपलर सोनोग्राफी उपलब्ध होने पर जहाजों को सबसे स्पष्ट रूप से देखा जाता है। इस प्रकार, स्थानीय एनेस्थेटिक्स के इंट्रावास्कुलर इंजेक्शन या जहाजों की चोट का जोखिम कम हो जाता है। अल्ट्रासाउंड सीटी की तुलना में कम खर्चीला है और, डिवाइस के प्रकार के आधार पर, फ्लोरोस्कोपी से कम खर्चीला हो सकता है
4. अल्ट्रासाउंड की सीमाएं
अल्ट्रासाउंड की प्रमुख सीमा पतली सुइयों की खराब दृश्यता है। हालांकि, सुई को आगे बढ़ाते समय ऊतकों की गति अनुभवी चिकित्सकों को सुई की नोक की स्थिति के बारे में विश्वसनीय जानकारी प्रदान करती है। चूँकि हड्डियाँ अल्ट्रासाउंड तरंगों को दर्शाती हैं, पीछे स्थित संरचनाएँ, उदाहरण के लिए, ऑस्टियोफाइट्स, अल्ट्रासाउंड के साथ मज़बूती से नहीं देखी जाती हैं। छोटी नसों की पहचान करने के लिए उचित संकल्प प्राप्त करने के लिए उच्च आवृत्ति वाले ट्रांसड्यूसर का उपयोग अनिवार्य है। हालांकि, उपयोग की जाने वाली आवृत्ति जितनी अधिक होगी, अल्ट्रासाउंड बीम उतना ही कम ऊतक में प्रवेश करेगा (संभावित कार्य गहराई सीमित है)। इसका अर्थ है कि सतह से कुछ सेंटीमीटर से अधिक गहरी पतली नसों की कल्पना करना संभव नहीं है।
5. टन और सर्वाइकल मेडियल ब्रांच ब्लॉक के लिए अल्ट्रासाउंड-गाइडेड तकनीक
इंजेक्शन से पहले स्कैनिंग
रोगी को बाएं या दाएं पार्श्व स्थिति में रखा जाता है। आमतौर पर, हम त्वचा के कीटाणुशोधन से पहले और अल्ट्रासाउंड ट्रांसड्यूसर को बाँझ प्लास्टिक कवर के साथ लपेटने से पहले सभी महत्वपूर्ण संरचनाओं की पहचान करने के लिए एक अल्ट्रासाउंड परीक्षा करते हैं।
6. सही स्तर की पहचान करना: विधि 1
उच्च-रिज़ॉल्यूशन अल्ट्रासाउंड इमेजिंग का उपयोग करना (हम 512-मेगाहर्ट्ज उच्च-रिज़ॉल्यूशन रैखिक अल्ट्रासाउंड ट्रांसड्यूसर, 15L15w, Acuson Corporation, Mountain View, CA के साथ Sequoia 8® अल्ट्रासाउंड सिस्टम का उपयोग करते हैं), अल्ट्रासाउंड परीक्षा ट्रांसड्यूसर के कपाल सिरे से शुरू होती है एक अनुदैर्ध्य विमान में अंतर्निहित रीढ़ के समानांतर मास्टॉयड प्रक्रिया के ऊपर (Fig.1). ट्रांसड्यूसर को धीरे-धीरे पूर्वकाल और पश्च (मास्टॉयड के लिए) और कुछ मिलीमीटर अधिक दुम से हिलाते हुए, ऊपरी ग्रीवा रीढ़ की सबसे सतही रूप से स्थित बोनी लैंडमार्क, यानी C1 की अनुप्रस्थ प्रक्रिया की कल्पना की जाती है। ट्रांसड्यूसर के थोड़े घुमाव के साथ, C2 की अनुप्रस्थ प्रक्रिया, लगभग 2 सेमी अधिक सावधानी से, उसी अल्ट्रासाउंड छवि में खोजी जाती है। ये सभी तीन बोनी लैंडमार्क अपेक्षाकृत सतही हैं (रोगी की आदत के आधार पर) और बोनी संरचनाओं के विशिष्ट पृष्ठीय छाया के साथ एक उज्ज्वल प्रतिबिंब उत्पन्न करते हैं। C1 और C2 की अनुप्रस्थ प्रक्रियाओं के बीच, 1-2 सेमी गहरा, कशेरुका धमनी का स्पंदन देखा जा सकता है। इस स्तर पर, डॉपलर सोनोग्राफी के उपयोग से इस महत्वपूर्ण लैंडमार्क की पहचान करने में आसानी हो सकती है। कशेरुका धमनी इस स्थिति में C1-C2 के आर्टिक्यूलेशन के पूर्वकाल पार्श्व भाग को पार करती है।
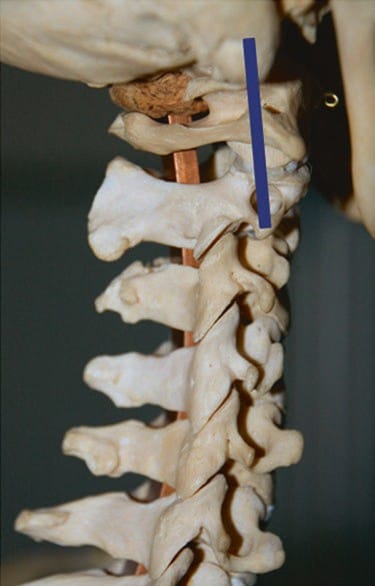
चित्र 1 पहलू संयुक्त C2-C3 की पहचान करने के लिए, अल्ट्रासाउंड परीक्षा अनुदैर्ध्य तल में अंतर्निहित रीढ़ के समानांतर मास्टॉयड प्रक्रिया पर ट्रांसड्यूसर के कपाल अंत के साथ शुरू होती है। नीला आयत इस शुरुआती बिंदु पर अंतर्निहित रीढ़ के संबंध में ट्रांसड्यूसर की स्थिति को दर्शाता है
ट्रांसड्यूसर को लगभग 5-8 मिमी अधिक पीछे ले जाने पर, एटलस (C1) के आर्क और C2 के कलात्मक स्तंभ (पहलू संयुक्त C2-C3 का कपालीय भाग) छवि के दुम तीसरे भाग में देखे जाते हैं (ट्रांसड्यूसर की स्थिति को दिखाया गया है) में चित्र .2). अब ट्रांसड्यूसर, अभी भी गर्दन के संबंध में अनुदैर्ध्य, अल्ट्रासाउंड चित्र के केंद्र में C2-C3 और C3-C4 आर्टिकुलेशन लाने के लिए सावधानी से ले जाया जा सकता है। इस बिंदु पर अल्ट्रासाउंड ट्रांसड्यूसर की अनुमानित स्थिति में सचित्र है चित्र .3, और प्राप्त अल्ट्रासाउंड छवि में दिखाया गया है चित्र .4. इस बिंदु पर C2-C3 के जोड़ को पार करने वाले TON की पहचान करने के लिए ट्रांसड्यूसर की थोड़ी घूर्णन गति की आवश्यकता होती है। क्योंकि यह ज्ञात है कि TON हड्डी से 2 मिमी की औसत दूरी [3] पर इस विमान में C1-C31 जाइगापोफिसियल जोड़ को पार करता है, हम इस स्थान पर एक छोटे परिधीय तंत्रिका के विशिष्ट सोनोमोर्फोलॉजिकल स्वरूप की खोज करते हैं। लगभग 90 ° के कोण पर अल्ट्रासाउंड विमान को पार करने वाली एक परिधीय तंत्रिका, जैसा कि वर्तमान मामले में है, को देखने के तल के साथ अनुदैर्ध्य रूप से चलने वाले से बेहतर पहचाना जा सकता है। यह आमतौर पर हाइपरेचोइक क्षितिज [26, 27, 32] से घिरे हाइपरेचोइक स्पॉट के साथ एक अंडाकार हाइपोचोइक क्षेत्र के रूप में प्रकट होता है।
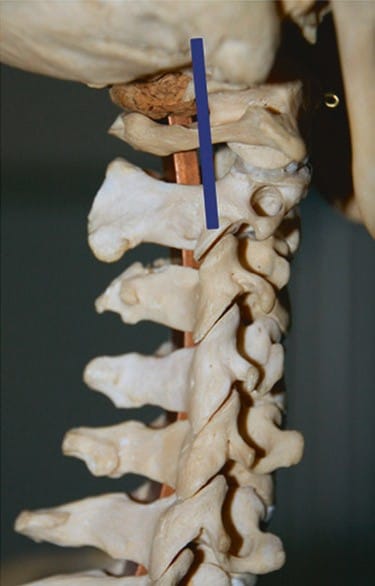
चित्र 2 चित्र 1 में दिखाए गए ट्रांसड्यूसर की स्थिति से, ट्रांसड्यूसर को इस छवि में दिखाए गए स्थान से लगभग 5-8 मिमी अधिक पीछे की ओर ले जाया जाता है। एटलस (C1) के आर्च को जानें और, छवि के पुच्छीय तीसरे भाग में, C2 के कलात्मक स्तंभ को देखा जा सकता है
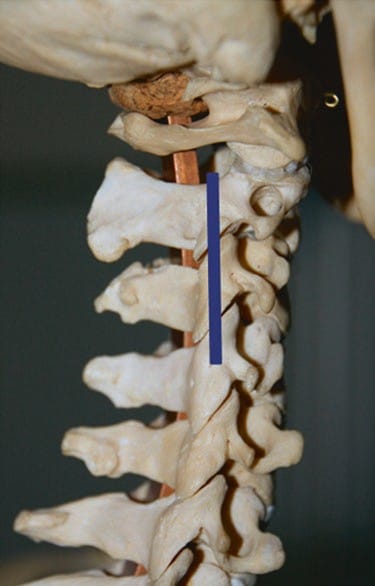
Fig.3 C2-C3 पहलू संयुक्त की पहचान के लिए अंतर्निहित ग्रीवा रीढ़ के संबंध में ट्रांसड्यूसर की अंतिम स्थिति। चित्र 1 में स्थिति से ट्रांसड्यूसर के आंदोलनों को चित्र 3 में अंतिम स्थिति में पाठ में अधिक व्यापक रूप से वर्णित किया गया है
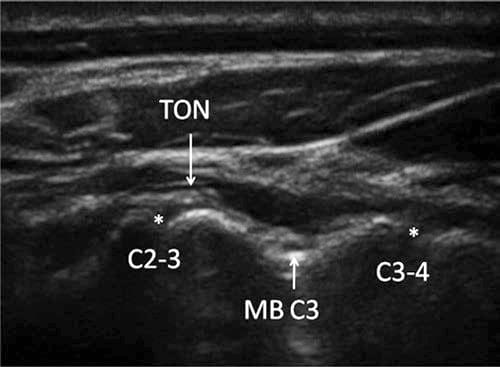
Fig.4 एक ट्रांसड्यूसर स्थिति द्वारा प्राप्त छवि जैसा कि Fig.3 में दिखाया गया है। तीसरी ओसीसीपिटल तंत्रिका C2-C3 के आर्टिक्यूलेशन को पार करती है, और C3 की औसत दर्जे की शाखा आर्टिकुलेशन C2-C3 और C3-C4 के बीच सबसे गहरे बिंदु पर पार करती है। नसों को एक विशिष्ट सोनोमोर्फोलॉजिकल उपस्थिति के साथ देखा जा सकता है: एक अंडाकार हाइपोचोइक (काली) संरचना जिसके अंदर हाइपरेचोइक (सफेद) छोटे धब्बे होते हैं और इसके चारों ओर एक हाइपरेचोइक क्षितिज होता है।
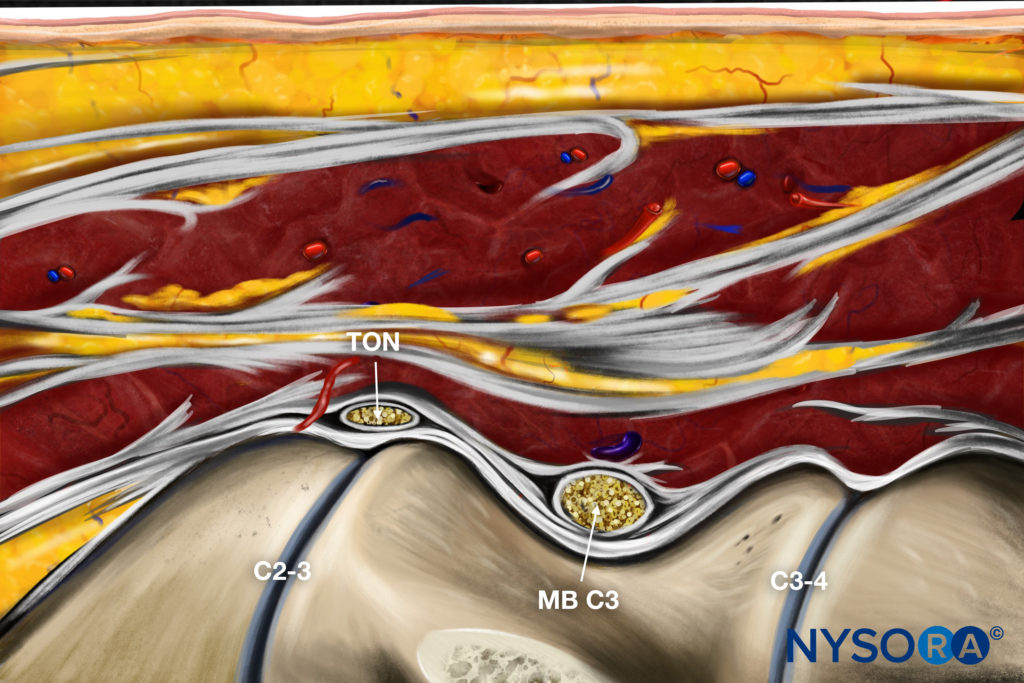
चित्रा 4 का उल्टा अल्ट्रासाउंड एनाटॉमी चित्रण। एमबी, औसत दर्जे की शाखा।
अधिक कौडल सर्वाइकल मेडियल शाखाओं को उसी तरह से खोजा जाता है। एक बार जब हम C2-C3 के आर्टिक्यूलेशन की पहचान कर लेते हैं, तो ट्रांसड्यूसर को दुम की दिशा में धीरे-धीरे ले जाया जाता है।
C2-C3 से शुरू करते हुए हम ट्रांसड्यूसर को घुमाकर "पहाड़ियों" की गिनती करते हैं - अभी भी गर्दन के संबंध में अनुदैर्ध्य दिशा में - जब तक हम ग्रीवा पहलू संयुक्त के वांछित स्तर तक नहीं पहुंच जाते। एक ट्रांसड्यूसर स्थिति के साथ जैसा कि दिखाया गया है अंजीर। 5 और 6, आप स्तर C3-C4 और C4-C5 की एक छवि प्राप्त करेंगे जैसा कि दिखाया गया है Fig.7. आर्टिक्यूलेशन को अल्ट्रासाउंड चित्र के केंद्र में लाकर, हम संयुक्त को संक्रमित करने वाली दो औसत दर्जे की शाखाओं की कल्पना करने में सक्षम हैं। केवल C2-C3 जोड़ एक एकल तंत्रिका (TON) द्वारा संक्रमित होता है। सभी आर्टिकुलेशन अधिक दुम दो औसत दर्जे की शाखाओं द्वारा संक्रमित होते हैं, जो दो जड़ों से उत्पन्न होते हैं, एक कपाल और एक दुम का आर्टिक्यूलेशन। TON के विपरीत, औसत दर्जे की शाखाएं आर्टिक्यूलेशन के उच्चतम बिंदु को पार नहीं करती हैं, लेकिन संबंधित आर्टिकुलर पिलर के सबसे गहरे बिंदु पर पूर्वकाल से दो आर्टिक्यूलेशन के बीच पीछे की ओर होती हैं, और वहां दिखाई देती हैं (Fig.7).
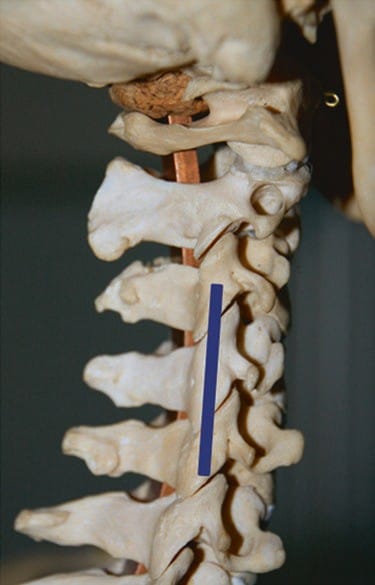
Fig.5 अंतर्निहित ग्रीवा रीढ़ के संबंध में Fig.7 में छवि प्राप्त करने के लिए ट्रांसड्यूसर की स्थिति को दिखाया गया है
Fig.6 चित्र 7 में छवि प्राप्त करने के लिए गर्दन के संबंध में ट्रांसड्यूसर की स्थिति को दिखाया गया है
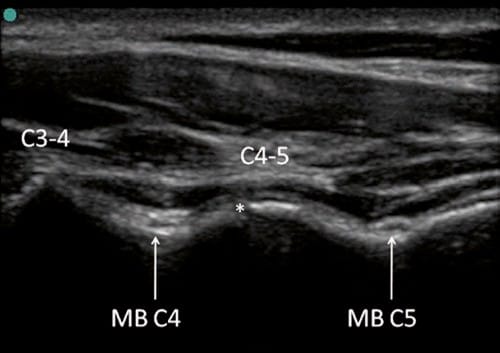
Fig.7 आर्टिकुलेशन C3-C4 और C4-C5 की बोनी सतहों का विशिष्ट सफेद (हाइपरेचोइक) प्रतिवर्त। औसत दर्जे की शाखा C4 (MB C4) को हड्डी के संपर्क में लगभग C3-C4 और C4-C5 जोड़ों के बीच सबसे गहरे बिंदु पर देखा जा सकता है। औसत दर्जे की शाखा C5 (MB C5) हड्डी की सतह के सबसे गहरे बिंदु पर C4-C5 के आर्टिक्यूलेशन की अधिक सावधानी से देखी जाती है।
7. सही स्तर की पहचान करना: विधि 2
विशेष रूप से निचली ग्रीवा रीढ़ में, यह इंटरस्केलेन क्षेत्र में जड़ों को गिनने और पहचानने का एक अच्छा विकल्प है और फिर उन्हें संबंधित ऑसियस सरवाइकल स्तर तक फॉलो करता है। यदि जड़ों का दृश्य कठिन है, तो पहले C5, C6, और C7 की अनुप्रस्थ प्रक्रियाओं की पहचान करने से जड़ों को खोजने के लिए एनाटॉमिक लैंडमार्क के रूप में मदद मिल सकती है और फिर उनका अधिक दूर से पालन किया जा सकता है। आमतौर पर, C6 अनुप्रस्थ प्रक्रिया सबसे प्रमुख होती है, जो हड्डी से प्रभावशाली पूर्वकाल और पश्च ट्यूबरकल (U- आकार) और पृष्ठीय छाया दिखाती है। दो ट्यूबरकल के बीच तंत्रिका जड़ का अग्र भाग देखा जा सकता है। इस रूट का दूर से अनुसरण करने पर इंटरस्केलेन क्षेत्र की पहचान की जा सकती है, भले ही अल्ट्रासाउंड द्वारा दो इंटरस्केलेन मांसपेशियों की पहचान मुश्किल से की गई हो।
C7 के स्तर पर, पूर्वकाल ट्यूबरकल अनुपस्थित है और कशेरुका धमनी आमतौर पर जड़ के थोड़ा पूर्वकाल में देखा जाता है। चित्रा 8 रूट C7 और वर्टेब्रल आर्टरी की अल्ट्रासाउंड छवि प्राप्त करने के लिए ट्रांसड्यूसर की स्थिति दिखाता है (चित्र १ अ). वर्टिब्रल आर्टरी (अंजीर। 9बी). यह सही कशेरुक स्तर और संबंधित तंत्रिका जड़ की पहचान करने में मदद करेगा, लेकिन किसी को संभावित शारीरिक भिन्नता के बारे में पता होना चाहिए।
कार्य क्षेत्र और ट्रांसड्यूसर की बाँझ तैयारी के बाद संरचनाओं की सफल पहचान में सुधार के लिए त्वचा को ब्याज के स्तर पर चिह्नित करना मददगार हो सकता है।
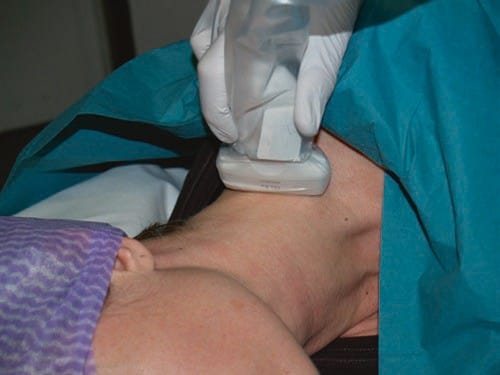
Fig.8 रूट C7 को स्कैन करने के लिए ट्रांसड्यूसर की स्थिति जैसा कि Fig.9a, b में दिखाया गया है, कशेरुक स्तर की पहचान के लिए
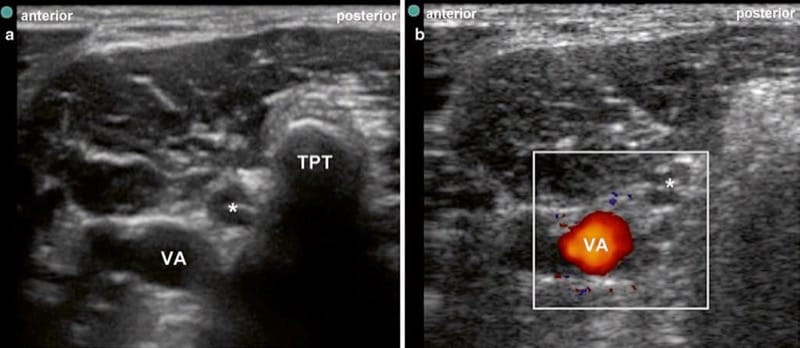
Fig.9 (ए) जड़ C7 की अल्ट्रासाउंड छवि और जड़ के कुछ मिलीमीटर पूर्व कशेरुका धमनी। तारांकन जड़ सी 7, वीए कशेरुका धमनी, सी 7 की अनुप्रस्थ प्रक्रिया के टीपीटी पश्च ट्यूबरकल। (बी) डॉपलर अल्ट्रासाउंड के उपयोग के साथ चित्र ए के समान अल्ट्रासाउंड छवि
8. ब्लॉक का व्यावहारिक प्रदर्शन
गर्दन को स्कैन करने और लक्षित नसों की पहचान करने के बाद, त्वचा को कीटाणुरहित किया जाता है, ट्रांसड्यूसर को बाँझ प्लास्टिक कवर में लपेटा जाता है, और बाँझ अल्ट्रासाउंड कपलिंग जेल का उपयोग किया जाता है। सुई को तुरंत अल्ट्रासाउंड जांच के पूर्वकाल से पेश किया जाता है और धीरे-धीरे बीम ("लघु अक्ष") के लंबवत उन्नत किया जाता है जैसा कि चित्र में दिखाया गया है चित्र .10. हम एक छोटी सी बेवेल 24-जी सुई का उपयोग एक विस्तार रेखा पर एक सिरिंज से जुड़ा हुआ है। इंजेक्शन सिरिंज रखने वाले दूसरे व्यक्ति द्वारा किया जाता है। सुई की नोक तब तक उन्नत होती है जब तक कि यह तंत्रिका के ठीक बगल में पड़ी हुई दिखाई न दे। इस बिंदु पर, स्थानीय संवेदनाहारी (एलए) के 0.1 मिलीलीटर की वृद्धि तब तक इंजेक्ट की जाती है, जब तक कि यह पर्याप्त रूप से तंत्रिका तक नहीं पहुंच जाती। यदि आवश्यक हो, तो सुई की नोक को थोड़ा बदल दिया जाता है। TON ब्लॉक के लिए पारंपरिक, फ्लोरोस्कोपिक रूप से निर्देशित तकनीक में तीन लक्ष्य बिंदुओं पर सुई लगाने की आवश्यकता होती है, प्रत्येक को LA के 0.3 मिली (कुल 0.9 मिली) के साथ इंजेक्ट किया जाता है। हमारे अनुभव से पता चला है कि TON को ब्लॉक करने के लिए अल्ट्रासाउंड मार्गदर्शन 0.5 मिली का उपयोग करना पर्याप्त है। अन्य औसत दर्जे की शाखाओं को अवरुद्ध करने के लिए, आमतौर पर एलए का 0.3 मिली पर्याप्त होता है। आवश्यक कुल मात्रा एलए के प्रसार पर निर्भर है। हम अनुशंसा करते हैं कि प्रत्येक तंत्रिका में एलए के 0.5 मिली से अधिक इंजेक्शन न लगाएं, क्योंकि अधिक मात्रा में औसत दर्जे की शाखा के पास अन्य दर्द संबंधित संरचनाओं के संभावित संज्ञाहरण के कारण ब्लॉक की विशिष्टता कम हो जाएगी।
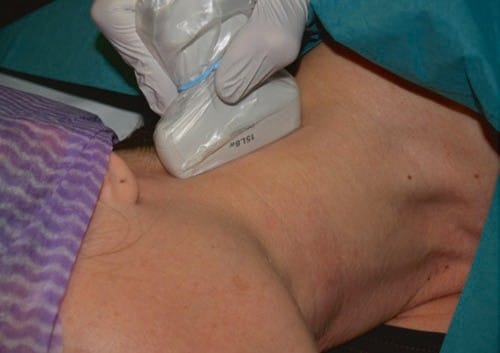
Fig.10 C4-C5 के स्तर पर एक अल्ट्रासाउंड-निर्देशित सर्वाइकल मेडियल ब्रांच ब्लॉक करने के लिए सुई और ट्रांसड्यूसर संबंध। ट्रांसड्यूसर को गर्दन के अनुदैर्ध्य रूप से तैनात किया जाता है, और सुई को अल्ट्रासाउंड जांच के तुरंत पूर्व पेश किया जाता है और धीरे-धीरे आगे बढ़ाया जाता है
हम हमेशा सुई को पूर्वकाल से पीछे की ओर पेश करते हैं क्योंकि सभी कमजोर संरचनाएं पहलू संयुक्त रेखा (यानी, कशेरुका धमनी और न्यूरोफोरमेन) के पूर्वकाल में स्थित होती हैं। सुई की नोक की सही पहचान नहीं होने की स्थिति में यह इन संरचनाओं के अनजाने पंचर के जोखिम को कम करता है। फिर भी, यह प्रक्रिया उन लोगों के लिए अनुशंसित नहीं है जिन्हें अल्ट्रासाउंड-निर्देशित इंजेक्शन का अनुभव नहीं है और केवल पर्याप्त सुई मार्गदर्शन अनुभव और प्रशिक्षण के बाद ही किया जाना चाहिए। जैसा कि हम अल्ट्रासाउंड द्वारा नसों के पाठ्यक्रम की पहचान करने में अधिक अनुभव प्राप्त करते हैं, अल्ट्रासाउंड-निर्देशित रेडियोफ्रीक्वेंसी एब्लेशन (RFA) संभव हो जाएगा, और इससे घावों की आवश्यक संख्या कम हो सकती है। इसके अलावा, एक्स-रे छवि लेने से पहले अल्ट्रासाउंड मार्गदर्शन के साथ आरएफ जांच को तंत्रिका के करीब लाना संभव है, इस प्रकार विकिरण जोखिम को कम करता है।
9। निष्कर्ष
यह सिंहावलोकन अल्ट्रासाउंड के संभावित उपयोगी अनुप्रयोग को दिखाता है और TON और सर्वाइकल मेडियल ब्रांच ब्लॉक की तकनीक का वर्णन करता है। फ्लोरोस्कोपी और सीटी के विपरीत, अल्ट्रासाउंड अधिकांश रोगियों में गर्भाशय ग्रीवा की औसत दर्जे की शाखाओं के दृश्य की अनुमति देता है, और इस प्रकार स्थानीय संवेदनाहारी को लक्षित तंत्रिका के जितना संभव हो उतना करीब इंजेक्ट किया जा सकता है। हालाँकि, अल्ट्रासाउंड की सीमाएँ हैं। रोगियों की आदत के आधार पर, सभी मामलों में बहुत छोटी नसों की कल्पना करना संभव नहीं है, खासकर C7 स्तर पर।
गर्भाशय ग्रीवा की औसत दर्जे की शाखाओं जितनी छोटी नसों की अल्ट्रासोनोग्राफी के लिए उत्कृष्ट शारीरिक ज्ञान और अनुभव की आवश्यकता होती है। नसों की पहचान अक्सर मुश्किल होती है। इसलिए, इस प्रक्रिया के लिए अल्ट्रासाउंड का उपयोग करने से पहले पर्याप्त प्रशिक्षण अनिवार्य है। प्रशिक्षण का अभाव प्रक्रिया को अप्रभावी और असुरक्षित बना सकता है, विशेष रूप से गर्दन के क्षेत्र में जो कई महत्वपूर्ण आस-पास की संरचनाओं से भरा होता है।
क्षेत्र में आगे के शोध से यह सबूत मिलना चाहिए कि नैदानिक या चिकित्सीय ग्रीवा पहलू तंत्रिका हस्तक्षेप की प्रभावशीलता और सुरक्षा के मामले में अल्ट्रासाउंड फ्लोरोस्कोपी या सीटी के रूप में कम से कम समकक्ष या पारंपरिक इमेजिंग तकनीकों से बेहतर है।