कार्लो डी. फ्रेंको, ब्रैम बाइलूस, और इलवाना हसनबेगोविच
परिचय
सुप्राक्लेविकुलर ब्लॉक ब्रेकियल प्लेक्सस को एनेस्थेटाइज करने के लिए इस्तेमाल की जाने वाली कई तकनीकों में से एक है। ब्लॉक को ब्रैकियल प्लेक्सस ट्रंक के स्तर पर किया जाता है जहां ऊपरी छोर की लगभग पूरी संवेदी, मोटर और सहानुभूतिपूर्ण पारी केवल तीन तंत्रिका संरचनाओं में एक बहुत ही छोटे सतह क्षेत्र तक सीमित होती है। नतीजतन, यह तकनीक आम तौर पर तेजी से शुरुआत के साथ एक अनुमानित, घने ब्लॉक प्रदान करती है। 1911 में, जॉर्ज हिर्शेल ने एक्सिला में ब्रेकियल प्लेक्सस के लिए एक सर्जिकल दृष्टिकोण का वर्णन किया। कुछ महीने बाद, जर्मनी में डिएड्रिच कुलेनकैम्फ ने कथित तौर पर खुद पर पहला पर्क्यूटेनियस सुप्राक्लेविकुलर दृष्टिकोण किया। तकनीक को 1928 में कुलेनकैम्फ और पर्स्की द्वारा प्रकाशित किया गया था। जैसा कि उन्होंने इसका वर्णन किया, तकनीक को रोगी के साथ बैठने की स्थिति ("एक नियमित कुर्सी पर्याप्त होगी") या कंधों के बीच एक तकिया के साथ लापरवाह स्थिति में किया गया था। ऑपरेटर मरीज के बगल में एक स्टूल पर बैठ गया। सुई को हंसली के मध्य बिंदु के ऊपर डाला गया था जहां उपक्लावियन धमनी की नाड़ी को महसूस किया जा सकता था और इसे टी 2 या टी 3 की स्पिनस प्रक्रिया की ओर औसत दर्जे का निर्देशित किया गया था। ब्रैकियल प्लेक्सस एनाटॉमी के साथ कुलेनकैम्फ की परिचितता ने उन्हें यह पहचानने की अनुमति दी कि "चड्डी तक पहुंचने का सबसे अच्छा तरीका पहली पसली पर सबक्लेवियन धमनी के पड़ोस में था।" उनकी तकनीक भी सरल थी: "जाल की सभी शाखाओं को एक इंजेक्शन के माध्यम से संवेदनाहारी किया जा सकता था।" ये दो दावे आज भी मान्य हैं। दुर्भाग्य से। सुई की दिशा पर उनकी सलाह में न्यूमोथोरैक्स का स्वाभाविक रूप से उच्च जोखिम था। सुप्राक्लेविकुलर ब्लॉक की लोकप्रियता 20 वीं शताब्दी के पूरे पहले भाग के दौरान द्वितीय विश्व युद्ध के बाद तक बेजोड़ रही। इस समय के दौरान तकनीक में कई संशोधन हुए, उनमें से अधिकांश का उद्देश्य न्यूमोथोरैक्स के जोखिम को कम करना था। 1949 में Accardo और Adriani द्वारा और 10 में Burnham1958 द्वारा अक्षीय तकनीकों की शुरूआत ने सुप्राक्लेविकुलर ब्लॉक के लिए उत्साह में गिरावट की शुरुआत को चिह्नित किया।
RSI अक्षीय ब्लॉक 1961 में रूडोल्फ डी जोंग द्वारा एनेस्थिसियोलॉजी पत्रिका में एक प्रकाशन के बाद विशेष रूप से लोकप्रिय हुआ था। यह पेपर कैडेवर विच्छेदन पर आधारित था और इसमें 42 एमएल की अब प्रसिद्ध गणना शामिल थी क्योंकि 6 सेमी लंबे (एक्सिलरी म्यान) सिलेंडर को भरने के लिए आवश्यक मात्रा। ; डी जोंग के अनुसार, यह खुराक "ब्रेकियल प्लेक्सस की सभी शाखाओं को पूरी तरह से स्नान करने के लिए पर्याप्त होनी चाहिए।" लेख सुप्राक्लेविकुलर दृष्टिकोण का भी आलोचनात्मक था। संयोग से, उसी पत्रिका ने ब्रांड और पैपर द्वारा एक पेपर प्रकाशित किया, जिसने एक्सिलरी और सुप्राक्लेविकुलर तकनीकों की तुलना की और सुप्राक्लेविकुलर ब्लॉक के लिए अक्सर उद्धृत न्यूमोथोरैक्स की 6.1% दर की चेतावनी दी। सुप्राक्लेविकुलर ब्लॉक के अधिक आधुनिक संशोधनों में एलोन विनी और विंसेंट कॉलिन्स की सबक्लेवियन पेरिवास्कुलर तकनीक और ब्राउन और सहयोगियों की "प्लंब-बॉब" तकनीक शामिल हैं। पूर्व एक मौलिक रूप से अलग तकनीक की तुलना में एक अवधारणा है, जिसमें कहा गया है कि प्लेक्सस एनेस्थीसिया एक मुख्य पोत (पेरिवास्कुलर) के आसपास और एक म्यान की सीमा के भीतर किया जाता है। अन्यथा, उनकी तकनीक मर्फी के समान है, जिन्होंने 1944 में, एक एकल-इंजेक्शन तकनीक का वर्णन किया था जो सुई पुच्छ को निर्देशित करने वाली पूर्वकाल स्केलीन पेशी के ठीक पार्श्व में की जाती थी।
1993 में प्रकाशित प्लंब-बॉब तकनीक, स्वयंसेवकों पर किए गए कैडेवर विच्छेदन और चुंबकीय अनुनाद इमेजिंग पर आधारित है। इस तकनीक में, सुई को हंसली के ऊपर पेश किया जाता है, स्टर्नोक्लेडोमैस्टॉइड (एससीएम) पेशी के लिए केवल पार्श्व और ऐन्टेरोपोस्टीरियर दिशा में प्लेक्सस को लंबवत रूप से उन्नत किया जाता है। यदि सुई जाल से चूक जाती है, तो फुफ्फुस गुंबद में प्रवेश किया जा सकता है। कई जांचकर्ता सुप्राक्लेविकुलर ब्लॉक को जटिल मानते हैं और न्यूमोथोरैक्स के एक महत्वपूर्ण जोखिम से जुड़े हैं। हालांकि, इसकी तीव्र शुरुआत, सघन और पूर्वानुमेय संज्ञाहरण, और उच्च सफलता दर इसे एक बहुत ही उपयोगी दृष्टिकोण बनाती है, जो ब्राउन और सहयोगियों के अनुसार, अन्य तकनीकों द्वारा "बेजोड़" है। वास्तव में, हमारे अभ्यास में, सुप्राक्लेविकुलर दृष्टिकोण डिस्टल अपर एक्सट्रीम रीजनल एनेस्थेसिया की आधारशिला है, और हम इसे बहुत कम जटिलताओं के साथ बड़े पैमाने पर उपयोग करते हैं।
संकेत
सुप्राक्लेविक्युलर ब्लॉक कंधे के नीचे के ऊपरी छोर तक एनेस्थीसिया और एनाल्जेसिया प्रदान करता है। कोहनी और हाथ की सर्जरी के लिए यह एक बेहतरीन विकल्प है।
मतभेद
इस तकनीक के उपयोग के लिए सामान्य contraindications वे हैं जो किसी भी क्षेत्रीय ब्लॉक पर लागू होते हैं, जैसे कि स्थानीय संक्रमण, महत्वपूर्ण जमावट असामान्यताएं, और ब्लॉक प्लेसमेंट या सर्जरी के दौरान सहयोग करने में असमर्थता। पसंद करना इंटरस्केलीन ब्लॉक, न्यूमोथोरैक्स या फ़्रेनिक नर्व ब्लॉक के संभावित जोखिम के कारण सुप्राक्लेविकुलर ब्लॉक का उपयोग द्विपक्षीय रूप से या श्वसन समझौता वाले रोगियों में नहीं किया जाता है।
हंसली के ऊपर ब्रैचियल प्लेक्सस का एनाटॉमी
RSI बाह्य स्नायुजाल C5 के उदर विभाजन से T1 के माध्यम से उत्पन्न होने वाली पांच जड़ों से बनता है। जड़ें पूर्वकाल और मध्य स्केलीन मांसपेशियों के बीच स्थित होती हैं (चित्रा 1) पूर्वकाल स्केलीन पेशी C3 से C6 की अनुप्रस्थ प्रक्रियाओं के पूर्वकाल ट्यूबरकल से निकलती है और पहली पसली की ऊपरी सतह के स्केलीन ट्यूबरकल पर सम्मिलित होती है। मध्य स्केलीन पेशी C2 से C7 की अनुप्रस्थ प्रक्रियाओं के पीछे के ट्यूबरकल में उत्पन्न होती है और सबक्लेवियन खांचे के पीछे पहली पसली की ऊपरी सतह पर सम्मिलित होती है। पांच जड़ें एक-दूसरे की ओर तीन चड्डी बनाने के लिए अभिसरण करती हैं - ऊपरी, मध्य और निचला - जो एक के ऊपर एक खड़ी होती हैं क्योंकि वे पूर्वकाल और मध्य स्केलीन मांसपेशियों के बीच गठित त्रिकोणीय इंटरस्केलीन नाली को पार करते हैं। यह स्थान ऐन्टेरोपोस्टीरियर प्लेन में चौड़ा हो जाता है क्योंकि मांसपेशियां पहली पसली पर अपने सम्मिलन के करीब पहुंचती हैं। उपक्लावियन धमनी निचले ट्रंक के पूर्वकाल के अंतःस्रावी खांचे में ब्रेकियल प्लेक्सस के साथ होती है। यद्यपि जाल की जड़ें लंबी होती हैं, चड्डी लगभग उतनी ही छोटी होती हैं जितनी चौड़ी होती हैं, जल्द ही हंसली तक पहुंचने पर पूर्वकाल और पीछे के विभाजन को जन्म देती हैं।
चित्रा 1 सुप्राक्लेविकुलर क्षेत्र में ब्रेकियल प्लेक्सस और आसपास की संरचनाओं की नैदानिक शरीर रचना को दर्शाता है। सुप्राक्लेविक्युलर ब्लॉक के दौरान फुफ्फुस संभावित रूप से दो स्थानों पर घायल हो सकता है; फुफ्फुस गुंबद और पहला इंटरकोस्टल स्पेस। फुफ्फुस गुंबद पार्श्विका फुस्फुस का आवरण का शीर्ष है, जो पहली पसली से घिरा हुआ है। पहली पसली एक छोटी, चौड़ी और चपटी हड्डी है जो अक्षर C के आकार की है। इसकी औसत दर्जे की सीमा फुफ्फुस गुंबद की बाहरी सीमा बनाती है। पूर्वकाल स्केलीन, पहली पसली की इस सीमा में डालने से, फुफ्फुस गुंबद के साथ मध्य में संपर्क में आता है। पूर्वकाल स्केलीन पेशी के पार्श्व में कोई फुफ्फुस गुंबद नहीं है। दूसरी ओर पहला इंटरकोस्टल स्पेस, अधिकांश भाग इन्फ्राक्लेविक्युलर के लिए है (देखें चित्रा 1) और इसके परिणामस्वरूप जब एक सुप्राक्लेविकुलर ब्लॉक ठीक से किया जाता है तो उस तक नहीं पहुंचा जाना चाहिए।
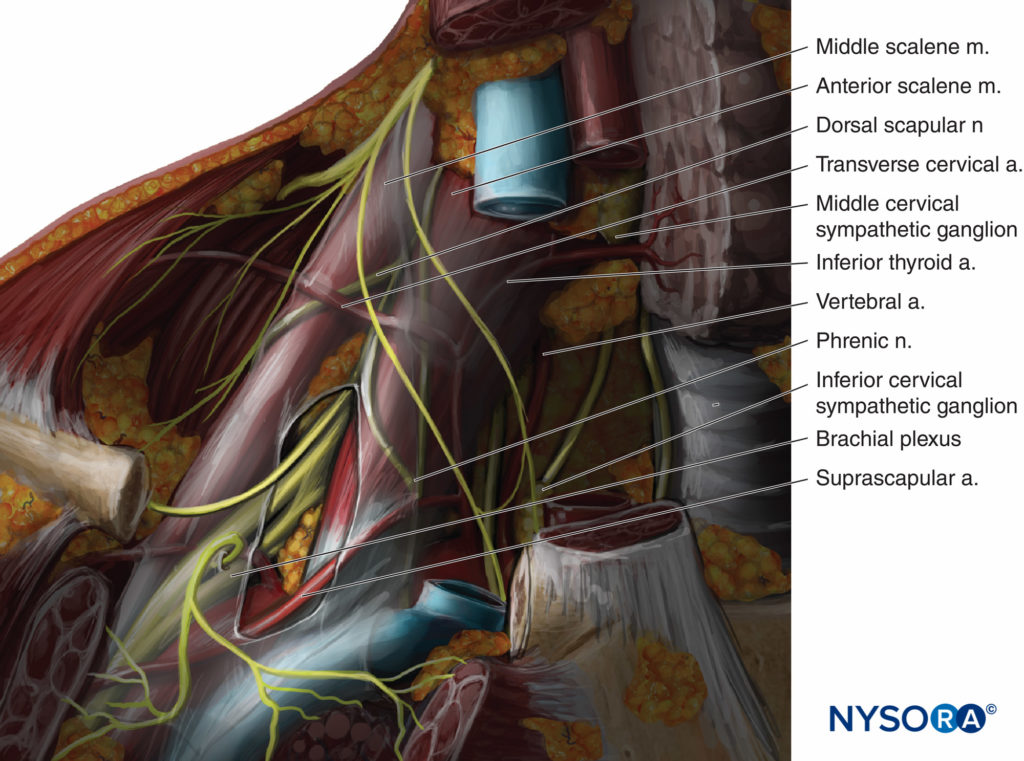
फिगर 1। कम इंटरस्केलीन स्पेस और सुप्राक्लेविकुलर क्षेत्र में ब्रेकियल प्लेक्सस का एनाटॉमी।
न्यासोरा युक्तियाँ
- कंधे नीचे खींचे जाने के साथ, ब्राचियल प्लेक्सस की तीन चड्डी हंसली के ऊपर स्थित होती हैं; इसलिए, सुप्राक्लेविक्युलर ब्लॉक के दौरान ब्लॉक सुई को हंसली के नीचे तक पहुंचने की आवश्यकता नहीं होनी चाहिए।
- पहला इंटरकोस्टल स्पेस हंसली के नीचे स्थित होता है, इस प्रकार ठीक से निष्पादित सुप्राक्लेविकुलर ब्लॉक के दौरान इसकी पैठ की संभावना नहीं होती है।
- न्यूमोथोरैक्स के जोखिम के कारण सुई को कभी भी पैरासिजिटल प्लेन मेडियल को पूर्वकाल स्केलीन पेशी से पार नहीं करना चाहिए।
- SCM पेशी हंसली के औसत दर्जे के तीसरे भाग पर और इसके पार्श्व तीसरे पर ट्रेपेज़ियस पेशी को सम्मिलित करती है, मध्य तीसरे को न्यूरोवस्कुलर बंडल के लिए छोड़ देती है। रोगी के आकार की परवाह किए बिना इन अनुपातों को बनाए रखा जाता है।
- चूंकि ब्रेकियल प्लेक्सस नीचे उतरते ही औसत दर्जे से पार्श्व की ओर बढ़ता है, सुप्राक्लेविकुलर क्षेत्र में जितना अधिक होता है, उतना ही अधिक औसत दर्जे का (एससीएम के करीब) प्लेक्सस स्थित होता है।
स्थलों
इस अध्याय में वर्णित तकनीक महत्वपूर्ण संरचनात्मक सिद्धांतों के साथ मूल एकल-इंजेक्शन कुलेनकैम्फ तकनीक की सादगी को जोड़ती है, जो मूल विवरण की तुलना में तकनीक को सुरक्षित बनाना चाहिए। इस ब्लॉक के लिए मुख्य स्थल हंसली, हंसली में ही एससीएम पेशी का पार्श्व सम्मिलन और रोगी की मध्य रेखा हैं। अधिकांश रोगियों में इन तीन स्थलों को आसानी से पहचाना जा सकता है।
उपकरण
- दस्ताने
- त्वचा कीटाणुशोधन के लिए एंटीसेप्टिक समाधान
- अंकन कलम
- जालीदार कपड़े की पट्टी को जीवाणु - मुक्त बनायें
- स्थानीय संवेदनाहारी समाधान के लिए दो 20-एमएल सीरिंज
- स्किन व्हील के लिए 1-गेज सुई के साथ एक 25-एमएल सिरिंज
- एक 5-सेमी, शॉर्ट-बेवेल्ड, 22-गेज इंसुलेटेड सुई
- सतह इलेक्ट्रोड
- तंत्रिका उत्तेजक
- इंजेक्शन दबाव मॉनिटर
इस बारे में अधिक जानें क्षेत्रीय संज्ञाहरण के लिए उपकरण.
तकनीक
आदर्श रूप से, ब्लॉक को अमेरिकन सोसाइटी ऑफ एनेस्थेसियोलॉजिस्ट (एएसए) मानक के साथ क्षेत्रीय संज्ञाहरण के लिए समर्पित कमरे में किया जाता है पर नज़र रखता है, एक ऑक्सीजन स्रोत, सक्शन, और पुनर्जीवन उपकरण और लिपिड इमल्शन सहित दवाएं। किसी भी आपात स्थिति से सुरक्षित और शीघ्रता से निपटने के लिए आपात स्थिति के लिए एक आकस्मिक योजना होनी चाहिए। यदि contraindicated नहीं है, तो इस ब्लॉक को पूर्व-दवा के बाद सबसे अच्छा प्रदर्शन किया जाता है (उदाहरण के लिए, औसत वयस्क के लिए मिडाज़ोलम 1 मिलीग्राम प्लस फेंटेनल 50 एमसीजी IV)। युवा और स्वस्थ रोगियों में, इस खुराक को आवश्यकतानुसार दोहराया जा सकता है। रोगी को सबसे अच्छा शांत रखा जाता है लेकिन सहयोगात्मक और दर्द या किसी भी अनुचित परेशानी से संबंधित होने में सक्षम होता है। ब्लॉक को रोगी के साथ अर्ध-बैठने की स्थिति में किया जाता है, जिसमें सिर को विपरीत दिशा में घुमाया जाता है जैसा कि दिखाया गया है चित्रा 2A. अर्ध-बैठने की स्थिति रोगी और ऑपरेटर दोनों के लिए लापरवाह स्थिति की तुलना में अधिक आरामदायक होती है। चूंकि क्षेत्रीय संज्ञाहरण में रोगी की स्थिति बहुत महत्वपूर्ण है, ऑपरेटर को किसी भी स्थलचिह्न को पहचानने की कोशिश नहीं करनी चाहिए जब तक कि रोगी ने वांछित स्थिति को अपनाया न हो। रोगी को कंधे को नीचे करने और कोहनी को मोड़ने के लिए कहा जाता है, ताकि अग्रभाग गोद पर टिका रहे। कलाई को झुकाया जाता है ताकि हाथ की हथेली रोगी के चेहरे का सामना कर सके, जैसा कि दिखाया गया है चित्रा 2B. यह पैंतरेबाज़ी तंत्रिका उत्तेजना द्वारा उत्पन्न किसी भी सूक्ष्म उंगली आंदोलन का पता लगाने की अनुमति देती है। यदि रोगी अपनी कलाई को ऊपर नहीं उठा सकता है, तो उसके नीचे एक रोल रखा जाता है ताकि उंगलियां चलने के लिए स्वतंत्र हों। ऑपरेटर आमतौर पर अवरुद्ध होने के लिए किनारे पर खड़ा होता है, इसलिए बाएं तरफ के ब्लॉक के लिए, बाएं हाथ से तालमेल किया जाता है और सुई को दाएं से जोड़ दिया जाता है (देखें चित्रा 2B) दाएं तरफ के ब्लॉक के लिए, ऑपरेटर बाएं हाथ से सुई में हेरफेर करता है और दाएं से तालमेल करता है। हालांकि, ब्लॉक पक्ष की परवाह किए बिना ऑपरेटर अपने पसंदीदा हाथ से सुई में हेरफेर करना चुन सकता है।
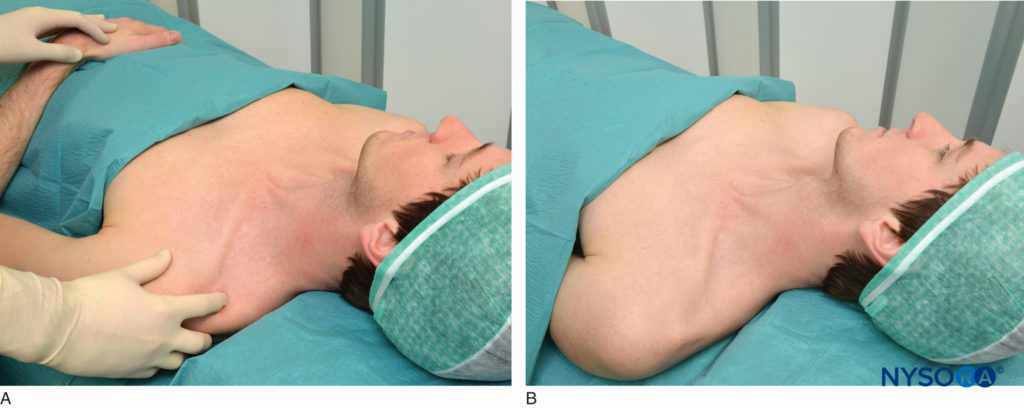
चित्र 2 ए: रोगी की स्थिति। रोगी अर्ध-बैठने या लापरवाह स्थिति में लेटा होता है और सिर को बगल से मोड़कर अवरुद्ध कर दिया जाता है। B: कंधा नीचे है, कोहनी मुड़ी हुई है, और हाथ की हथेली रोगी की गोद पर टिकी हुई है, जबकि वह उसके चेहरे की ओर है।
सुई प्रवेश का बिंदु
वर्णित अर्ध-बैठने की स्थिति और कंधे के नीचे रोगी के साथ, एससीएम पेशी की पार्श्व (पीछे की) सीमा की पहचान की जाती है और उस बिंदु तक दूर से पीछा किया जाता है जहां यह हंसली से मिलता है। यह विशेष बिंदु हंसली के ऊपर की त्वचा पर अंकित है, जैसा कि दिखाया गया है चित्रा 3. एससीएम की पार्श्व सीमा आमतौर पर उस स्तर पर स्पष्ट रूप से दिखाई देती है जहां बाहरी गले की नस इसे पार करती है। इस स्तर से, सीमा को सावधानी से उस बिंदु तक खोजा जा सकता है जहां यह हंसली से मिलती है। इस स्तर पर एक पैरासिजिटल लाइन (मिडलाइन के समानांतर) खींची जाती है ताकि उस क्षेत्र को औसत दर्जे का पहचाना जा सके जो न्यूमोथोरैक्स के लिए जोखिम में है। सुई के प्रवेश का बिंदु इस पैरासिजिटल प्लेन के पार्श्व में पाया जाता है, जिसे एक दूरी से अलग किया जाता है जिसे हम "सुरक्षा का मार्जिन" कहते हैं। यह दूरी लगभग 1 इंच (2.5 सेमी) पार्श्व है जो हंसली पर एससीएम के सम्मिलन के लिए है, जैसा कि में दिखाया गया है चित्रा 4. सुरक्षा के मार्जिन को वैकल्पिक रूप से एससीएम के क्लैविक्युलर हेड की चौड़ाई के बराबर दूरी का उपयोग करके स्थापित किया जा सकता है जब इसे हंसली पर डाला जाता है। स्पर्श करने वाली तर्जनी को इस स्थान पर रखा गया है जैसा कि में दिखाया गया है चित्रा 5. हम परंपरागत रूप से इस स्थान पर एक दूसरे की ओर इशारा करते हुए दो तीर खींचते हैं। समीपस्थ तीर, उंगली के ऊपर, सुई के प्रवेश बिंदु को स्थानीयकृत करने के लिए उपयोग किया जाता है, बाहर का तीर सुई पथ की दिशा दिखाता है। सुई को तुरंत सेफलाड को पल्पेटिंग उंगली में डाला जाता है और पहले 2-5 मिमी (रोगी के चमड़े के नीचे के ऊतक की मात्रा के आधार पर) के लिए त्वचा के लिए लंबवत रूप से उन्नत किया जाता है और फिर इसे समानांतर दिशा में आगे बढ़ने के लिए पल्पिंग उंगली के नीचे सावधानी से घुमाया जाता है। मध्य रेखा तक, जैसा कि में दिखाया गया है चित्रा 5. ब्लॉक को हंसली के ऊपर, तालु की उंगली के नीचे होना चाहिए। एक लक्ष्य के रूप में हम सभी अंगुलियों में एक अलग मांसपेशी चिकोटी को या तो फ्लेक्सन या विस्तार में प्राप्त करना पसंद करते हैं ताकि प्लेक्सस के निचले चड्डी के लिए सुई की निकटता की पुष्टि हो सके। किसी भी अन्य प्रतिक्रिया में काफी कम सफलता दर होती है। यदि सुई का स्थान बदलना आवश्यक है, तो सुई को वापस ले लिया जाता है और कोण को अपरोपोस्टीरियर तल में समायोजित किया जाता है, लेकिन हमेशा मध्य रेखा के समानांतर और कभी भी मध्य दिशा में निर्देशित नहीं किया जाता है।
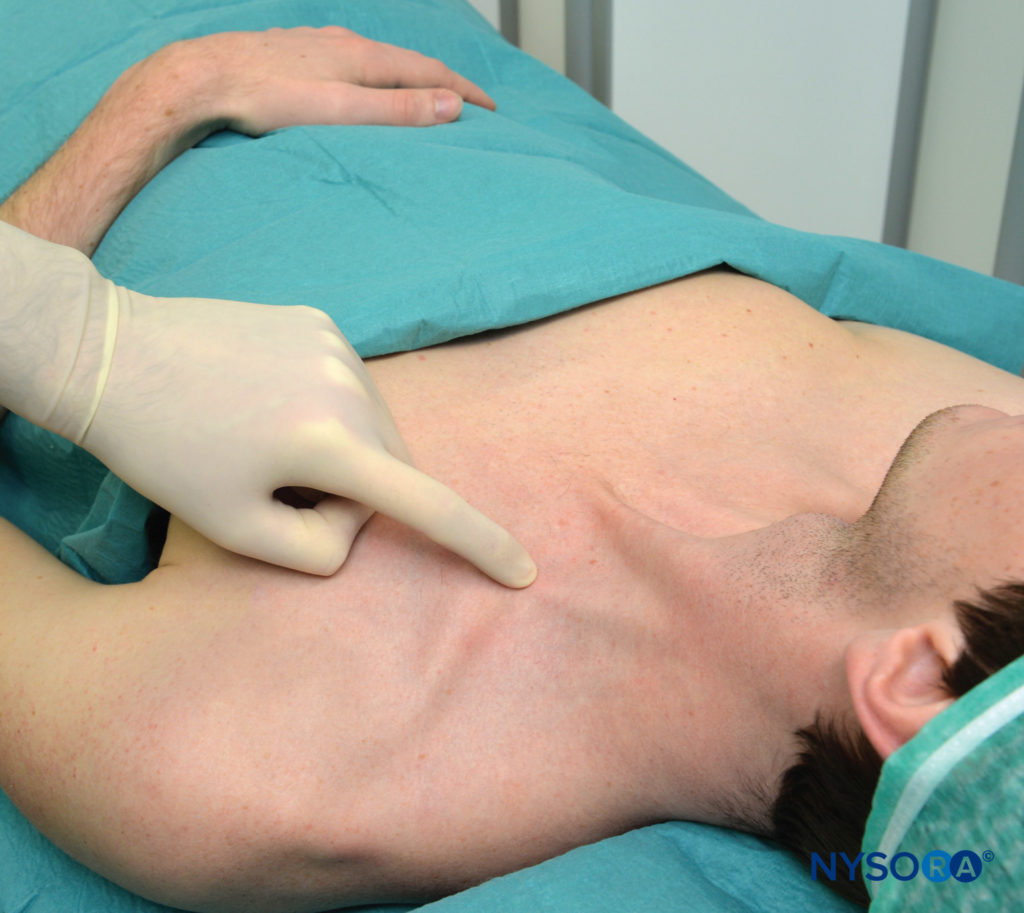
आंकड़ा 3. स्थलचिह्न। हंसली में एससीएम का पार्श्व सम्मिलन, तालुमूलक उंगली के नीचे दिखाया गया है।
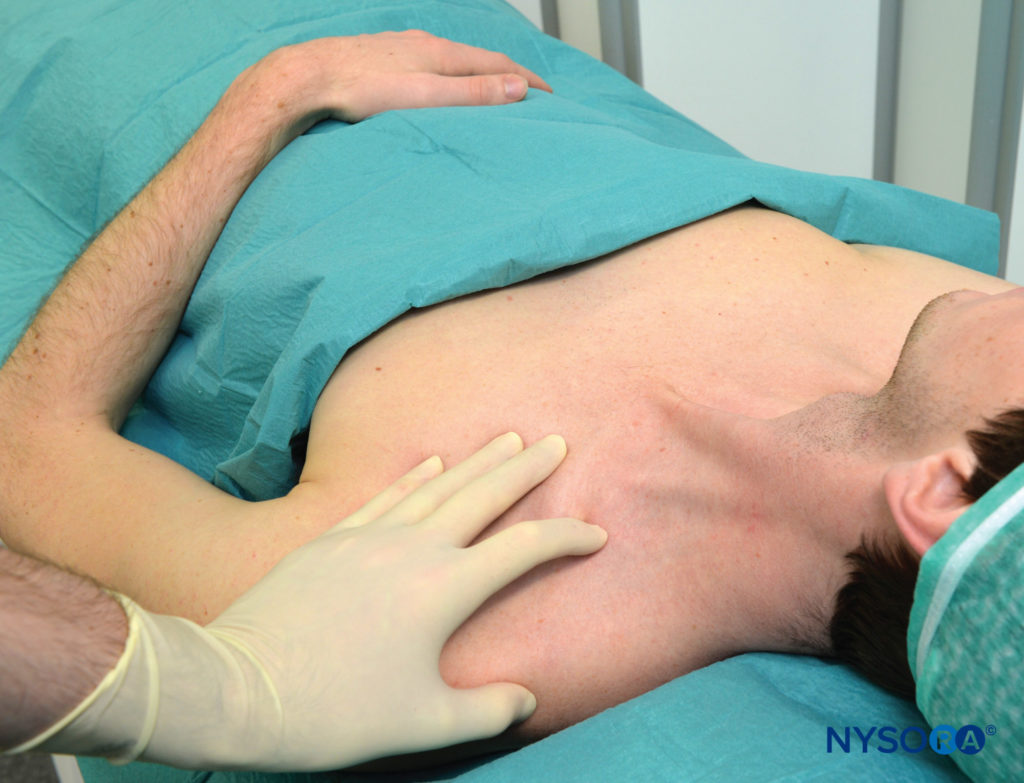
फिगर 4। सुरक्षा का मापदंड। लगभग 1 इंच (2.5 सेमी) की दूरी को एससीएम से बाद में मापा जाता है, ताकि फुफ्फुस गुंबद से सुई की नियुक्ति को सुनिश्चित किया जा सके।
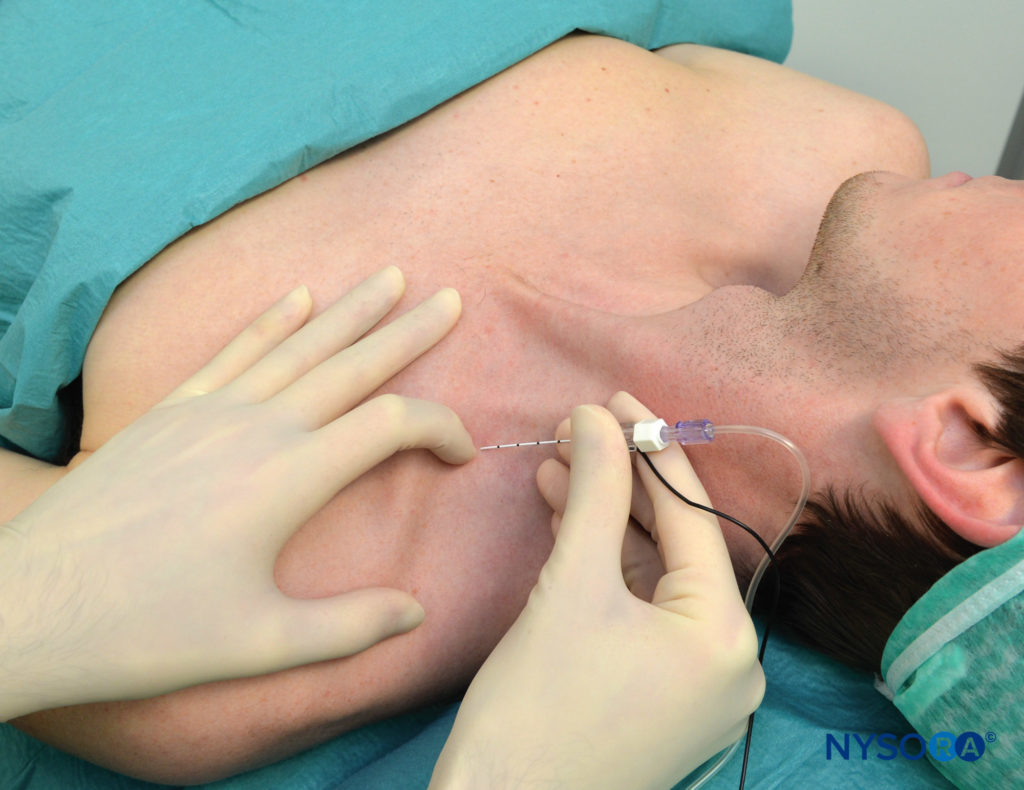
फिगर 5। सुई प्रवेश और दिशा का बिंदु। सुई के प्रवेश द्वार का बिंदु सिर्फ सेफलाड से तालुमूल तक और हंसली के ऊपर एक अंगुली की चौड़ाई में स्थित होता है। सुई को पहले त्वचा के लंबवत पेश किया जाता है और फिर इसे घुमाया जाता है और मध्य रेखा के समानांतर आगे बढ़ाया जाता है।
तंत्रिका उत्तेजक सेटिंग्स
RSI तंत्रिका उत्तेजक प्रारंभ में लगभग 0.8 mA की वर्तमान तीव्रता और 100 μs की पल्स चौड़ाई पर सेट किया गया है। एक बार जब वांछित प्रतिक्रिया प्राप्त हो जाती है (अर्थात, उंगलियों की एक मांसपेशी मरोड़) इंजेक्शन तंत्रिका उत्तेजक धारा को कम किए बिना शुरू किया जाता है। यह सुप्राक्लेविकुलर ब्लॉक की एक अनूठी विशेषता है। एक अध्ययन से पता चला है कि सुप्राक्लेविकुलर ब्लॉक के साथ शुरुआत, अवधि और सफलता की दर तंत्रिका उत्तेजक को 0.9 mA या उससे कम करने से अप्रभावित रहती है।18 Supraclavicular और काठ का जाल ब्लॉक एकमात्र परिधीय तंत्रिका ब्लॉक हैं जिसमें 0.5 एमए से अधिक वर्तमान में इंजेक्शन लगाने की सिफारिश की जाती है।
न्यासोरा युक्तियाँ
- एससीएम पेशी की पार्श्व सीमा मास्टॉयड से हंसली तक एक सीधी रेखा का अनुसरण करती है।
- सुई को उस दिशा में डाला जाता है जो मध्य रेखा के समानांतर होती है।
- रोगी के वजन के आधार पर, स्पर्श करने वाली उंगली को गहरे ऊतकों पर अलग-अलग मात्रा में दबाव डालने की आवश्यकता होती है। यह पैंतरेबाज़ी प्लेक्सस को त्वचा के करीब लाने में मदद करती है और सुई के प्रक्षेपवक्र को छोटा बनाती है।
- सुई को कभी भी 1 इंच (2.5 सेमी) से अधिक गहरा नहीं डाला जाना चाहिए, यदि ब्रेकियल प्लेक्सस से कोई चिकोटी मौजूद नहीं है।
- क्योंकि चड्डी सन्निहित हैं, एक ट्रंक से निकली हुई चिकोटी बिना किसी रुकावट के दूसरे का अनुसरण करती है। यदि निचली सूंड तक पहुंचने से पहले ही मरोड़ गायब हो जाते हैं, तो सुई को पिछली चिकोटी के बिंदु पर वापस ले लिया जाता है और सम्मिलन के एंटेरोपोस्टीरियर कोण में थोड़े से बदलाव के साथ आगे बढ़ता है।
- हंसली पर एससीएम के सम्मिलन के लिए लगभग 1 इंच (2.5 सेमी) पार्श्व की सुरक्षा का मार्जिन सुई के यात्रा के लिए फुफ्फुस गुंबद की बाहरी सीमा के लिए एक सुरक्षित दूरी पार्श्व प्रदान करता है। चड्डी के नीचे की ओर खड़ी दिशा के कारण, इस दूरी को बाद में बढ़ाना सुई को हंसली के ऊपर के जाल से संपर्क करने से रोक सकता है या छोटी चड्डी को पूरी तरह से याद कर सकता है।
- सुप्राक्लेविकुलर ब्लॉक में, 0.8 एमए का एक प्रारंभिक तंत्रिका उत्तेजक प्रवाह जाल में मार्गदर्शन उत्पन्न करने के लिए पर्याप्त है, लेकिन सफल ब्लॉक के लिए पर्याप्त निकटता सुनिश्चित करने के लिए पर्याप्त कम है।
- कम इंजेक्शन दबाव और सावधानीपूर्वक तकनीक का उपयोग करके इंट्रान्यूरल इंजेक्शन के जोखिम को कम किया जाता है।
- रोगी को ध्यान से देखते हुए इंजेक्शन धीरे-धीरे लगातार आकांक्षाओं के साथ किया जाता है।
- यदि इंजेक्शन के दौरान किसी भी बिंदु पर दर्द या असामान्य दबाव महसूस होता है, तो सुई को 1-2 मिमी वापस ले लिया जाना चाहिए, जिसके बाद एक नया मूल्यांकन किया जाता है।
सतत तकनीक
परंपरागत रूप से, सुप्राक्लेविकुलर तकनीक को कैथेटर लगाने के लिए इष्टतम विकल्प नहीं माना गया है। इस स्थान पर गर्दन की महान गतिशीलता कैथेटर विस्थापन के लिए जोखिम उठाती है। कैथेटर को सुरंग में डालना इन्फ्राक्लेविक्युलर स्तर कैथेटर को अधिक स्थिर बनाने में मदद कर सकता है; हालांकि; इस विषय पर वर्तमान में बहुत कम आंकड़े उपलब्ध हैं।
एकल-शॉट और कैथेटर तकनीकों के लिए स्थानीय संवेदनाहारी विकल्प
ऊपरी छोर की अधिकांश सर्जरी क्षेत्रीय संज्ञाहरण के तहत पिछले 1-3 घंटों में की जाती हैं। नतीजतन, हम आमतौर पर 30 एपिनेफ्रीन के साथ 1.5% मेपिवाकाइन के 1 एमएल का उपयोग करते हैं, जो लगभग 200,000-3 घंटे संज्ञाहरण प्रदान करता है। एपिनेफ्रीन के बिना एक ही संवेदनाहारी समाधान लगभग 4-2 घंटे संज्ञाहरण प्रदान करता है। ब्लॉक की शुरुआत को गति देने के लिए, प्रत्येक 3 एमएल मेपिवाकाइन घोल में 2% सोडियम बाइकार्बोनेट का 8.4 एमएल जोड़ा जा सकता है। लेवोबुपिवाकेन, रोपिवाकाइन या बुपीवाकाइन के समाधान आवश्यकता पड़ने पर लंबे समय तक काम करने वाला एनेस्थीसिया (20-5 घंटे) प्रदान करते हैं। हाल के अध्ययनों ने सुझाव दिया है कि का उपयोग अल्ट्रासाउंड मार्गदर्शन एक सफल ब्लॉक के लिए आवश्यक मात्रा को कम कर सकता है। निरंतर तकनीकों के लिए, स्थानीय संवेदनाहारी समाधान के लगभग 10-15 एमएल की एक बोलस खुराक दी जा सकती है, इसके बाद an आसव 8-10 एमएल/घंटा की दर से। इसके लिए 0.2% रोपाइवाकेन का घोल इस्तेमाल किया जा सकता है। रोगी द्वारा नियंत्रित हर 3-5 मिनट में 30-60 लीटर का बोल्ट जोड़ा जा सकता है, बेसल जलसेक लगभग 5 एमएल/घंटा तक कम हो जाता है। निर्णायक दर्द का इलाज स्थानीय संवेदनाहारी के एक बोल्ट के साथ किया जाना चाहिए क्योंकि केवल जलसेक की दर को बढ़ाने से प्रभाव होने में कई घंटे लग सकते हैं।
समय-समय पर प्रबंधन
एकल-शॉट ब्लॉक प्राप्त करने वाले रोगी को रोगी के आराम के लिए अंतःशिरा बेहोश करने की क्रिया के तहत शल्य चिकित्सा से गुजरना पड़ सकता है। बेहोश करने की क्रिया रोगी से रोगी में भिन्न होती है और मिडाज़ोलम या फेंटेनाइल के छोटे आंतरायिक बोलस से लेकर 25-50 एमसीजी / किग्रा / मिनट पर प्रोपोफोल जलसेक तक, सामान्य संज्ञाहरण को हल्का करने के लिए होती है।
जटिलताओं
इस तकनीक से जुड़े आम दुष्प्रभावों में डायाफ्रामिक पक्षाघात के साथ फ्रेनिक तंत्रिका ब्लॉक और हॉर्नर सिंड्रोम के विकास के साथ सहानुभूति तंत्रिका ब्लॉक शामिल हैं। ये आम तौर पर आत्म-सीमित होते हैं और हस्तक्षेप की आवश्यकता नहीं होती है। कथित तौर पर फ्रेनिक तंत्रिका ब्लॉक लगभग 50% समय होता है, हालांकि इसे अल्ट्रासाउंड मार्गदर्शन के उपयोग से कम किया जा सकता है। के साथ इंट्रावास्कुलर इंजेक्शन प्रणालीगत स्थानीय संवेदनाहारी विषाक्तता और रक्तगुल्म गठन भी हो सकता है। जोखिम को कम करने के लिए, सुप्राक्लेविक्युलर क्षेत्र की समृद्ध संवहनी के कारण उच्च स्तर की सतर्कता की आवश्यकता होती है। सुप्राक्लेविकुलर ब्लॉक के मामले में, यह सबक्लेवियन, अनुप्रस्थ ग्रीवा या पृष्ठीय स्कैपुलर धमनियों के पंचर के कारण हो सकता है, जो सभी इस स्तर पर प्लेक्सस के पास स्थित होते हैं। न्यूमोथोरैक्स अक्सर 6.1% के रूप में होता है, जो कि 1961 में रिपोर्ट की गई एक घटना थी जिसमें 230 लगातार अक्षीय ब्लॉकों के साथ 246 लगातार सुप्राक्लेविकुलर ब्लॉकों की तुलना की गई थी। हालांकि, तुलना को न तो अंधा किया गया और न ही यादृच्छिक किया गया, और अध्ययन में कई अलग-अलग तकनीकों का इस्तेमाल किया गया। इसके विपरीत, आधुनिक साहित्य में यह जटिलता दुर्लभ है। यह अक्सर उल्लेख किया जाता है कि सुप्राक्लेविक्युलर ब्लॉक को जटिल करने वाले न्यूमोथोरैक्स की शुरुआत में देरी होती है। यद्यपि ऐसे मामलों को साहित्य में प्रकाशित किया गया है, रिपोर्ट किए गए अधिकांश न्यूमोथोरेस का निदान प्रक्रिया के कुछ घंटों के भीतर और रोगी के निर्वहन से पहले किया गया है। उपलब्ध साहित्य के आधार पर, सुप्राक्लेविकुलर ब्लॉक से जुड़ा न्यूमोथोरैक्स असामान्य है, आमतौर पर छोटा होता है, और यह प्रक्रिया के बाद कुछ घंटों के भीतर प्रस्तुत होता है। कुछ मामलों में इसकी प्रस्तुति में 12 घंटे तक की देरी हो सकती है।
सारांश
सुप्राक्लेविकुलर ब्लॉक ब्रेकियल प्लेक्सस एनेस्थीसिया के लिए एक विश्वसनीय, तेजी से शुरू होने वाला दृष्टिकोण है। ब्रैकियल प्लेक्सस की शारीरिक रचना, इसकी तीन चड्डी एक बहुत कम सतह क्षेत्र तक सीमित है, कंधे के नीचे ऊपरी छोर में संज्ञाहरण प्राप्त करने के लिए एक उच्च सफलता दर प्रदान करती है। निरंतर सफलता दर और जटिलताओं के लिए इसकी क्षमता को सीमित करने के लिए अच्छे शारीरिक ज्ञान, सरल स्थलों और सूक्ष्म तकनीक का संयोजन सर्वोपरि है।
संदर्भ
- मूर डी: ब्रेकियल प्लेक्सस के ब्लॉक के लिए सुप्राक्लेविकुलर दृष्टिकोण। मूर डी (ईडी) में: क्षेत्रीय ब्लॉक। चिकित्सा और शल्य चिकित्सा के नैदानिक अभ्यास में उपयोग के लिए एक पुस्तिका, चौथा संस्करण। थॉमस, स्प्रिंगफील्ड, आईएल: 4, पीपी 1981–221।
- लैंज़ ई, थीस डी, जानकोविक डी: द लिमिट ऑफ ब्लॉक फॉलोइंग ब्रॉकियल प्लेक्सस ब्लॉक की विभिन्न तकनीकें। एनेस्थ एनाल्ग 1983; 62: 55-58।
- उर्मे डब्ल्यू: ऊपरी छोर ब्लॉक। ब्राउन डी (ईडी) में: क्षेत्रीय संज्ञाहरण और एनाल्जेसिया। फिलाडेल्फिया, पीए: सॉन्डर्स, 1996; पीपी 254-278।
- कुलेनकैम्फ डी, पर्स्की एम ; ब्राचियल प्लेक्सस एनेस्थीसिया। इसके संकेत, तकनीक और खतरे। एन सर्ज 1928;87:883-891।
- लैबैट जी: रीजनल एनेस्थीसिया। इसका तकनीकी और नैदानिक अनुप्रयोग। फिलाडेल्फिया, पीए: सॉन्डर्स, 1922।
- पैट्रिक जे: ब्रेकियल प्लेक्सस ब्लॉक एनेस्थीसिया की तकनीक। ब्र जे सर्ज 1940; 27:734-739।
- मर्फी डी। ब्राचियल प्लेक्सस ब्लॉक एनेस्थीसिया: एक बेहतर तकनीक। एन सर्ज 1944; 119:935-943।
- विनी ए: प्लेक्सस एनेस्थीसिया। ब्रेकियल प्लेक्सस ब्लॉक की पेरिवास्कुलर तकनीक। फिलाडेल्फिया, पीए: सॉन्डर्स, 1993।
- अकार्डो एन, एड्रियानी जे ब्रैचियल प्लेक्सस ब्लॉक: एक्सिलरी रूट का उपयोग करके एक सरलीकृत कला। साउथ मेड जे 1949; 42:920।
- बर्नहैम पी: ऊपरी बांह की बड़ी नसों का क्षेत्रीय संज्ञाहरण। एनेस्थिसियोलॉजी 1958; 19:281-284।
- डी जोंग आर: ब्रेकियल प्लेक्सस का एक्सिलरी ब्लॉक। एनेस्थिसियोलॉजी 1961; 22: 215-225।
- ब्रांड एल, पैपर ई: ब्राचियल प्लेक्सस ब्लॉकों के लिए सुप्राक्लेविकुलर और एक्सिलरी तकनीकों की तुलना। एनेस्थिसियोलॉजी 1961; 22: 226–229।
- विनी ए, कोलिन्स वी। ब्रैकियल प्लेक्सस एनेस्थीसिया की सबक्लेवियन पेरिवास्कुलर तकनीक। एनेस्थिसियोलॉजी 1964; 25: 353–363।
- ब्राउन डीएल, काहिल डी, ब्रिडेनबॉघ डी सुप्राक्लेविकुलर तंत्रिका ब्लॉक: न्यूमोथोरैक्स को रोकने के लिए एक विधि का शारीरिक विश्लेषण। एनेस्थ एनाल्ग 1993; 76: 530-534।
- फ्रेंको सी, विएरा जेड: 1,001 सबक्लेवियन पेरिवास्कुलर ब्राचियल प्लेक्सस ब्लॉक: एक तंत्रिका उत्तेजक के साथ सफलता। रेग एनेस्थ पेन मेड 2000; 25:41-46।
- फ्रेंको सीडी: सबक्लेवियन पेरिवास्कुलर ब्लॉक। टेक रेग एनेस्थ पेन मैनेज 1999; 3:212–216।
- हलीम, शाहला; सिद्दीकी, अहसान के.; मोवाफी, हनी ए। तंत्रिका उत्तेजक एक सफल सुप्राक्लेविकुलर ब्राचियल प्लेक्सस ब्लॉक की भविष्यवाणी करते हुए मोटर प्रतिक्रिया विकसित की; अधिक संज्ञाहरण और एनाल्जेसिया। 110(6):1745-1746, जून 2010।
- फ्रेंको सी, डोमाशेविच वी, वोरोनोव जी, एट अल तंत्रिका उत्तेजक के साथ सुप्राक्लेविक्युलर ब्लॉक: कम करने के लिए या कम करने के लिए नहीं, यही सवाल है। एनेस्थ एनाल्ग 2004; 98: 1167-1171।
- कांत ए, गुप्ता पीके, ज़ोहर एस, एट अल: क्षेत्रीय संज्ञाहरण में खुराक-खोज अध्ययन के लिए निरंतर पुनर्मूल्यांकन विधि का अनुप्रयोग: अल्ट्रासाउंड-निर्देशित सुप्राक्लेविकुलर ब्लॉक के लिए 95% बुपीवाकेन के लिए ईडी 0.5 खुराक का अनुमान। एनेस्थिसियोलॉजी। 2013; 119:29-35।
- नील जे, मूर जे, कोपाकज़ डी, एट अल: सुप्राक्लेविकुलर ब्लॉक के बाद श्वसन टोरी, मोटर और संवेदी कार्य का मात्रात्मक विश्लेषण। एनेस्थ एनाल्ग 1998; 86: 1239-1244।
- रेनेस एसएच, स्पूरमैन्स एचएच, गिलेन एमजे, एट अल अल्ट्रासाउंड-निर्देशित सुप्राक्लेविक्युलर ब्राचियल प्लेक्सस ब्लॉक में हेमिडियाफ्राग्मैटिक पैरेसिस से बचा जा सकता है। रेग एनेस्थ दर्द मेड। 2009;34:595-599
- मुराता एच, सकाई ए, हैडज़िक ए, सुमिकावा के.: तीन अल्ट्रासाउंड जांच स्थितियों पर अनुप्रस्थ ग्रीवा और पृष्ठीय स्कैपुलर धमनियों की उपस्थिति आमतौर पर सुप्राक्लेविकुलर ब्राचियल प्लेक्सस ब्लॉक में उपयोग की जाती है। एनेस्थ एनाल। 2012;115:470-473।
- ग्रीनग्रास आर, स्टील एस, मोरेटी जी, एट अल: परिधीय तंत्रिका ब्लॉक। इन राज पी (एड): टेक्स्टबुक ऑफ रीजनल एनेस्थीसिया। न्यूयॉर्क, एनवाई: चर्चिल लिविंगस्टोन, 2002, पीपी 325-377
- नील जे, हेबल जे, गेरांचर जे, एट अल: ब्राचियल प्लेक्सस एनेस्थीसिया: हमारी वर्तमान समझ की अनिवार्यता। रेग एनेस्थ पेन मेड 2002; 27:402-428
- हार्ले एन, जीजेसिंग जे: सुप्राक्लेविक्युलर ब्राचियल प्लेक्सस ब्लॉक का एक महत्वपूर्ण मूल्यांकन। संज्ञाहरण 1969; 24:564-570।

