Sam Van Boxstael, Catherine Vandepitte, Philippe E. Gautier et Hassanin Jalil
FACTS
- Indications : Soulagement des contractions douloureuses des muscles adducteurs, pour éviter l'adduction de la cuisse lors d'une chirurgie transurétrale de la vessie, analgésie supplémentaire après une intervention chirurgicale majeure. genou chirurgicale, et peut fournir une analgésie postopératoire après le prélèvement du tendon des ischio-jambiers pour la reconstruction du ligament croisé antérieur (LCA) (Figure 1).
- Position du transducteur : face médiale de la partie proximale de la cuisse.
- But : L'anesthésique local se propage dans le plan interfascial où se trouvent les nerfs ou autour des branches antérieure et postérieure du nerf obturateur.
- Anesthésique local : 5 ml dans chaque espace interfascial ou autour des branches du nerf obturateur.
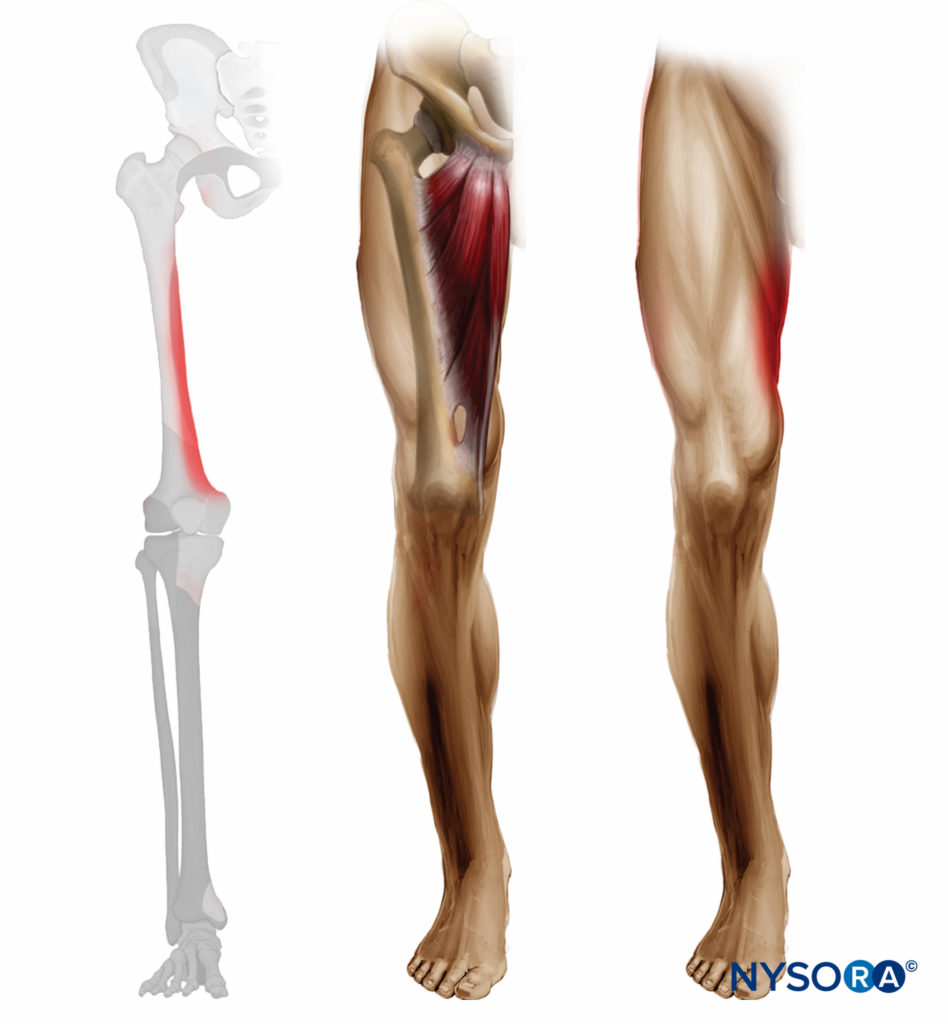
FIGURE 1. Distribution attendue du bloc sensitif et moteur du nerf obturateur.
CONSIDÉRATIONS GÉNÉRALES
Obturateur guidé par échographie (US) bloc nerveux est plus simple à réaliser et plus fiable que les techniques basées sur des repères de surface. Il existe deux approches pour réaliser un bloc nerveux obturateur guidé par échographie. La technique d'injection interfasciale repose sur l'injection d'une solution anesthésique locale dans les plans fasciaux qui contiennent les branches du nerf obturateur. Avec cette technique, il n’est pas important d’identifier les branches du nerf obturateur sur l’échographie, mais plutôt d’identifier les muscles adducteurs et les limites fasciales à l’intérieur desquelles se situent les nerfs. Son concept est similaire à celui d'autres blocs de plan fascial (par exemple, le plan transverse de l'abdomen bloc [TAP] dans lequel une solution anesthésique locale est injectée entre les muscles oblique interne et transverse de l'abdomen sans qu'il soit nécessaire d'identifier les nerfs). Alternativement, les branches du nerf obturateur peuvent être visualisées par imagerie échographique et bloquées après avoir provoqué une réponse motrice.
ANATOMIE ÉCHOGRAPHIQUE
Le nerf obturateur se forme dans plexus lombaire du rami primaire antérieur des racines L2-L4 et descend vers le bassin sur le côté médial du muscle psoas. Chez la plupart des individus, le nerf se divise en une branche antérieure et une branche postérieure avant de sortir du bassin par le foramen obturé. A la cuisse, au niveau du pli fémoral, la branche antérieure se situe entre le fascia des muscles pectiné et court adducteur. La branche antérieure se situe plus caudad entre les muscles long adducteur et court adducteur. La branche antérieure fournit des fibres motrices aux muscles adducteur longus, brevis et gracilis; et des branches cutanées à la face médiale de la cuisse. La branche antérieure présente une grande variabilité dans l'étendue de l'innervation sensorielle de la cuisse médiale.
La branche postérieure se situe entre les plans fasciaux des muscles court adducteur et grand adducteur (Chiffres 2 et 3). La branche postérieure est avant tout un nerf moteur des adducteurs de la cuisse ; cependant, il peut également fournir des branches articulaires à la face médiale de l'articulation du genou. Les branches articulaires de l'articulation de la hanche proviennent généralement du nerf obturateur, à proximité de sa division et seulement occasionnellement des branches individuelles (Figure 4). Chez 8 à 30 % des patients, un nerf obturateur accessoire naît de L3 et L4, chemine avec le nerf fémoral et donne des branches à l'articulation de la hanche.
Un moyen mnémotechnique utile pour se souvenir de l'ordre des muscles adducteurs, d'avant en arrière, est le suivant : Alabama : Adductor Longus, Adductor Brevis, Adductor MAgnus.
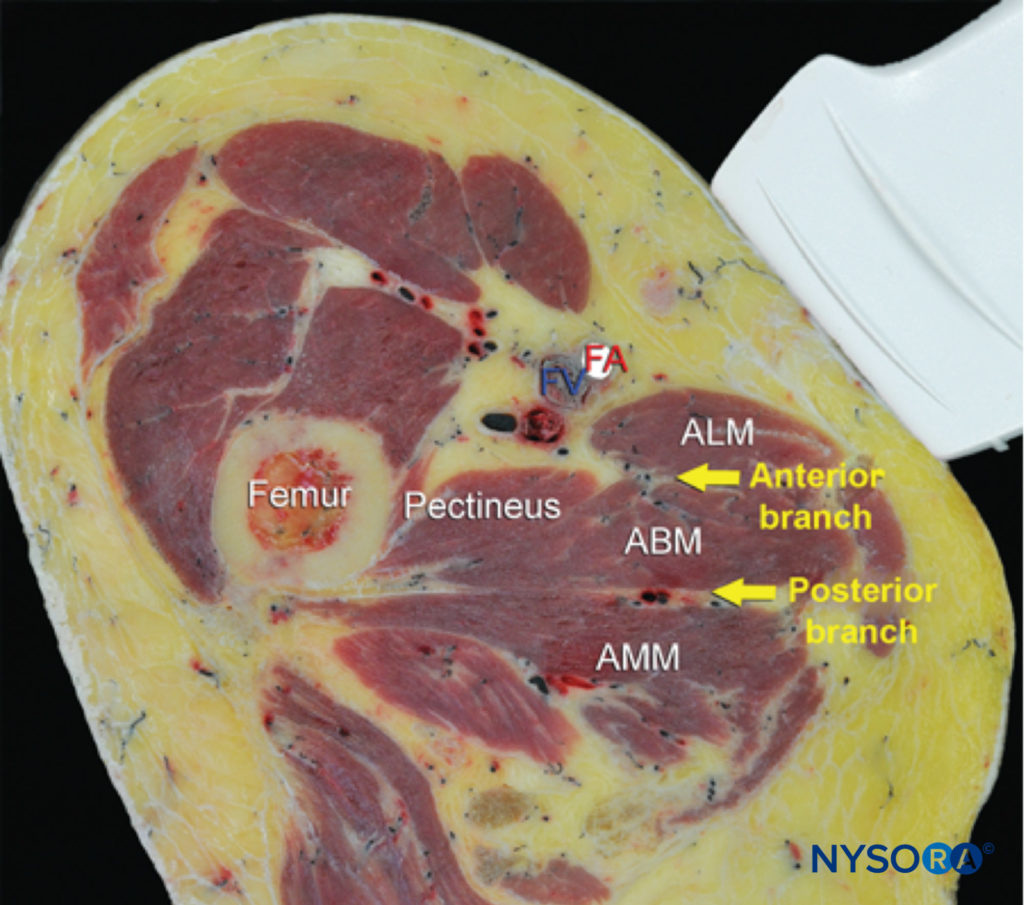
FIGURE 2. Anatomie en coupe pertinente pour le bloc nerveux obturateur. Sont représentés les vaisseaux fémoraux (la veine fémorale [FV] et l'artère fémorale [FA]), le muscle pectiné, le muscle long adducteur (ALM), le muscle court adducteur (ABM) et le muscle grand adducteur (AMM). La branche antérieure du nerf obturateur est vue entre l'ALM et l'ABM, tandis que la branche postérieure est vue entre l'ABM et l'AMM. (Reproduit avec la permission de Hadzic A : Hadzic's Peripheral Nerve Blocks and Anatomy for Ultrasound-Guided Regional Anesthesia, 2e éd. New York : McGraw-Hill, 2011.)
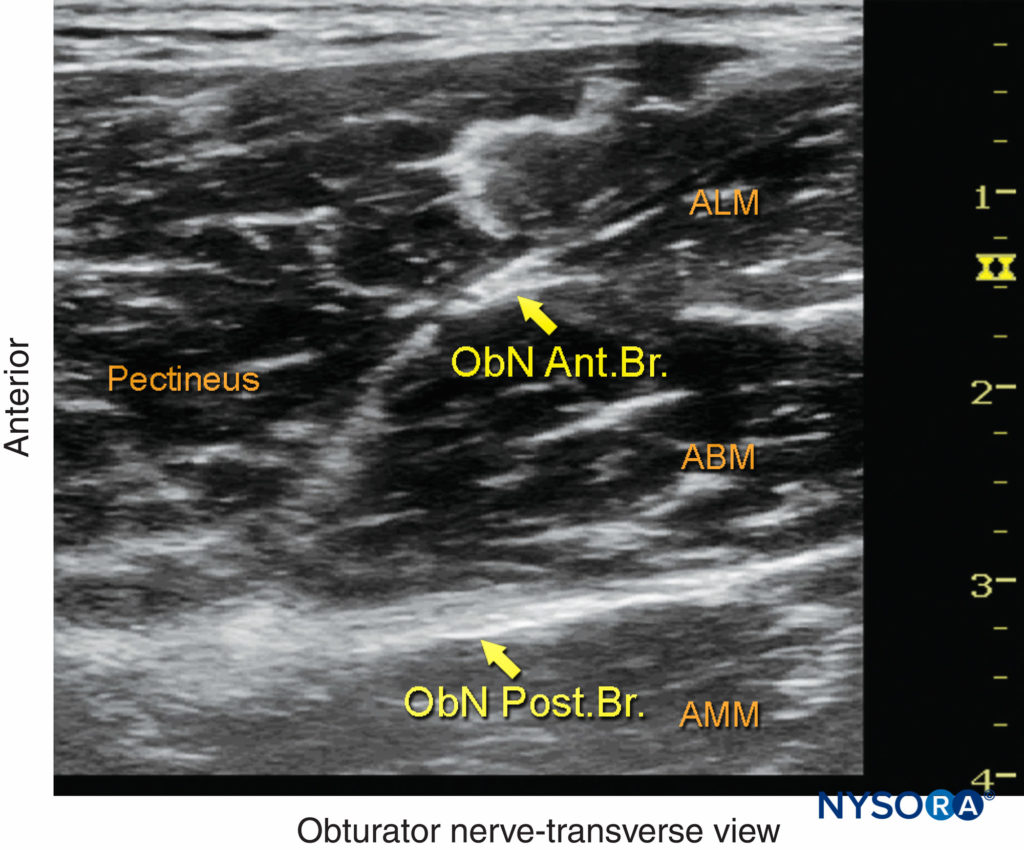
FIGURE 3. La branche antérieure (ant. br.) du nerf obturateur (ObN) est vue entre le muscle long adducteur (ALM) et le muscle court adducteur (ABM), tandis que la branche postérieure (post. br.) est vue entre l'ABM et le muscle grand adducteur (AMM). (Reproduit avec la permission de Hadzic A : Hadzic's Peripheral Nerve Blocks and Anatomy for Ultrasound-Guided Regional Anesthesia, 2e éd. New York : McGraw-Hill, Inc. ; 2011.)
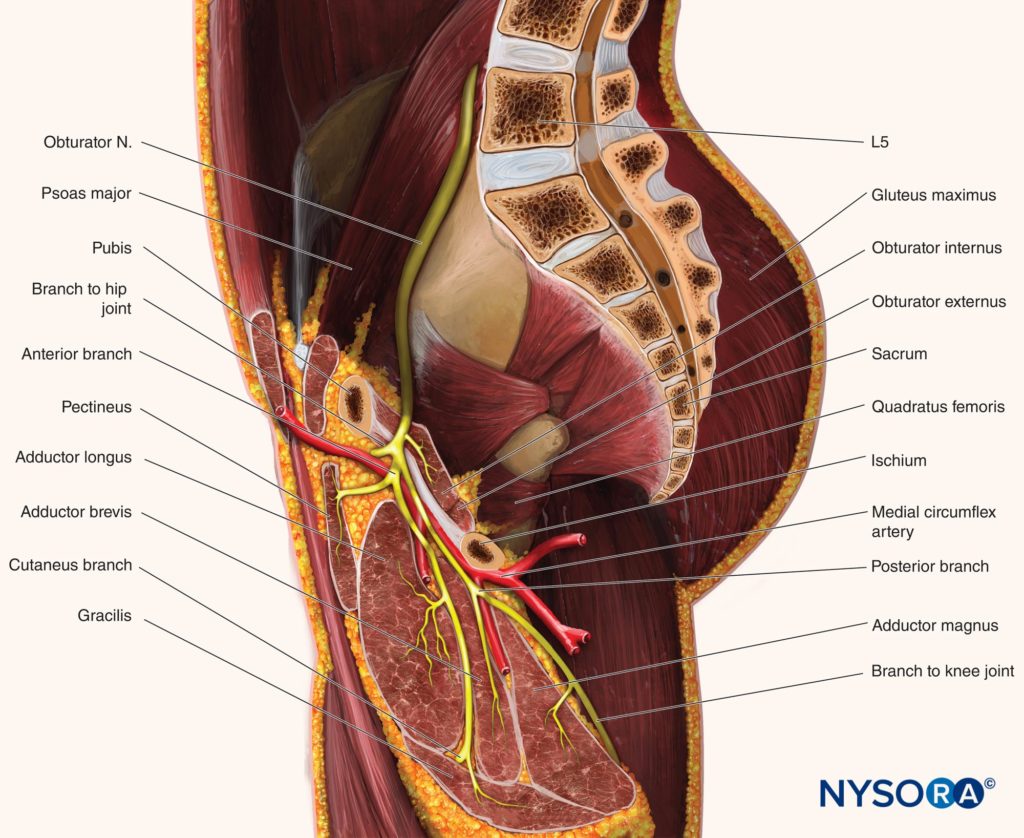
FIGURE 4. Le parcours et les divisions du nerf obturateur et sa relation avec les muscles adducteurs.
Conseils NYSORA
Un bloc du compartiment du psoas (plexus lombaire) est nécessaire pour bloquer de manière fiable les branches articulaires du nerf obturateur à l'articulation de la hanche, car elles partent généralement à proximité du niveau auquel le bloc du nerf obturateur est effectué dans la partie proximale de la cuisse.
Pour un examen plus complet du plexus lombaire, voir Anatomie de l'anesthésie régionale fonctionnelle
DISTRIBUTION D'ANESTHÉSIE
En raison de la grande variabilité de l'innervation cutanée de la partie médiale de la cuisse, la faiblesse démontrée de la force des muscles adducteurs est la seule méthode fiable pour documenter un bloc nerveux obturateur réussi (Figure 1).
Cependant, les muscles adducteurs de la cuisse peuvent avoir une co-innervation du nerf fémoral (pectineus) et du nerf sciatique (adducteur magnus).
La force motrice des adducteurs est diminuée d'environ 25 % après bloc nerveux fémoral et 11% suivant bloc du nerf sciatique. Pour cette raison, la perte complète de la force des muscles adducteurs est rare malgré un bloc nerveux obturateur réussi.
Conseils NYSORA
Une méthode simple d'évaluation de la force des muscles adducteurs (bloc moteur) consiste à demander au patient d'adduire la jambe bloquée à partir d'une position d'abduction contre résistance. Une faiblesse ou une incapacité à adduire la jambe indique un bloc nerveux obturateur réussi.
LES MEILLEURS ÉQUIPEMENTS
L'équipement recommandé pour un bloc nerveux obturateur comprend les éléments suivants :
- Appareil à ultrasons avec transducteur linéaire (ou courbe) (5–13 MHz), manchon stérile et gel
- Plateau de bloc standard
- Une seringue de 10 ml contenant une solution anesthésique locale
- Une aiguille isolée de 10 cm, de calibre 21 à 22, à biseau court
- Stimulateur nerveux périphérique (facultatif)
- Gants stériles
En savoir plus sur Équipement pour blocs nerveux périphériques
REPÈRES ET POSITIONNEMENT DU PATIENT
Le patient étant en décubitus dorsal, la cuisse est légèrement enlevée et tournée latéralement. Le bloc peut être réalisé soit au niveau du pli fémoral (inguinal) en dedans de la veine fémorale, soit 1 à 3 cm en dessous du pli inguinal sur la face médiale (compartiment des adducteurs) de la cuisse (Figure 5).
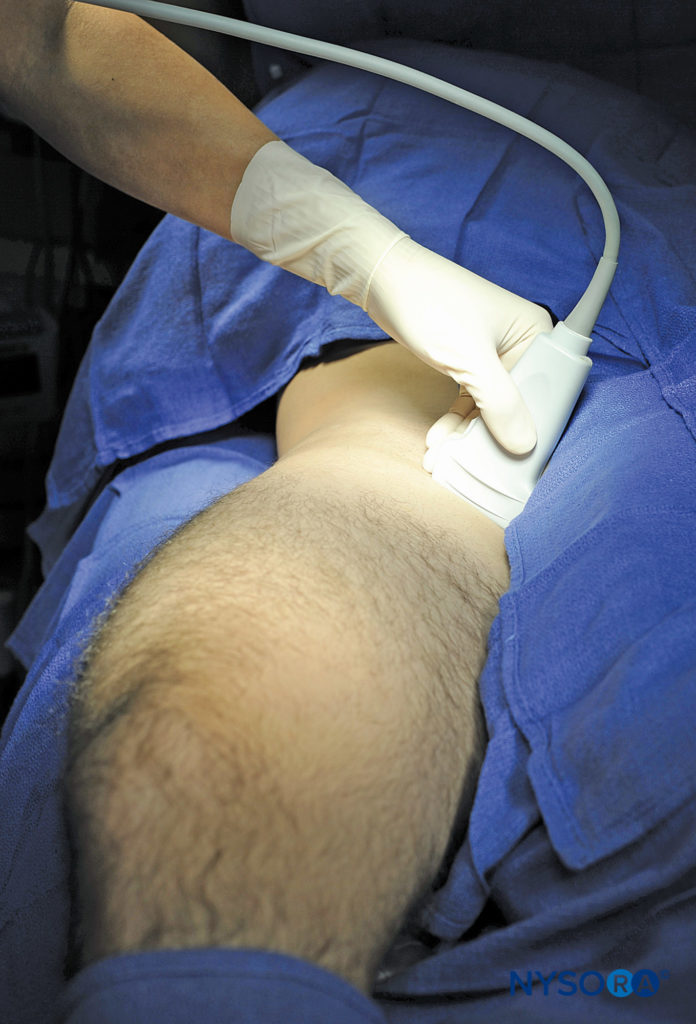
FIGURE 5. Position du transducteur pour imager le nerf obturateur. Le transducteur est positionné en dedans de l'artère fémorale, légèrement en dessous du pli fémoral. (Reproduit avec la permission de Hadzic A : Hadzic's Peripheral Nerve Blocks and Anatomy for Ultrasound-Guided Regional Anesthesia, 2e éd. New York : McGraw-Hill, Inc. ; 2011.)
BUT
Le but de la technique d'injection interfasciale pour bloquer le nerf obturateur est d'injecter une solution anesthésique locale dans l'espace interfascial entre les muscles pectiné et court adducteur pour bloquer la branche antérieure et les muscles court adducteur et grand adducteur pour bloquer la branche postérieure.
Lors de l'utilisation du guidage américain avec stimulation nerveuse, les branches antérieure et postérieure du nerf obturateur sont identifiées et stimulées pour provoquer une réponse motrice avant d'injecter une solution anesthésique locale autour de chaque branche.
TECHNIQUE
L'abord interfascial est réalisé au niveau du pli fémoral. Avec cette technique, il est important d'identifier les muscles adducteurs et les plans fasciaux dans lesquels les nerfs individuels sont enveloppés. Doppler couleur permet de visualiser les artères obturatrices situées à proximité des branches nerveuses afin d'éviter de les perforer, bien qu'elles ne soient pas toujours visibles.
Le transducteur US est placé pour visualiser les vaisseaux fémoraux. Le transducteur est avancé médialement le long du pli pour identifier les muscles adducteurs et leurs fascias. La branche antérieure est prise en sandwich entre les muscles pectiné et court adducteur, tandis que la branche postérieure est située dans le plan fascial entre les muscles court adducteur et grand adducteur. L'aiguille du bloc est avancée pour positionner initialement la pointe de l'aiguille entre le pectiné et le court adducteur (Figure 6a).
À ce stade, 5 à 10 ml de solution anesthésique locale sont injectés.
L'aiguille est avancée plus loin pour positionner la pointe de l'aiguille entre les muscles court adducteur et grand adducteur, et 5 à 10 ml supplémentaires de solution anesthésique locale sont injectés (Figure 6b). Il est important que la solution anesthésique locale se répande dans l'espace interfascial et ne soit pas injectée dans les muscles. L'injection correcte de la solution anesthésique locale dans l'espace interfascial entraîne une accumulation de l'injectat entre les muscles cibles. L'aiguille peut devoir être repositionnée pour permettre une injection interfasciale précise.
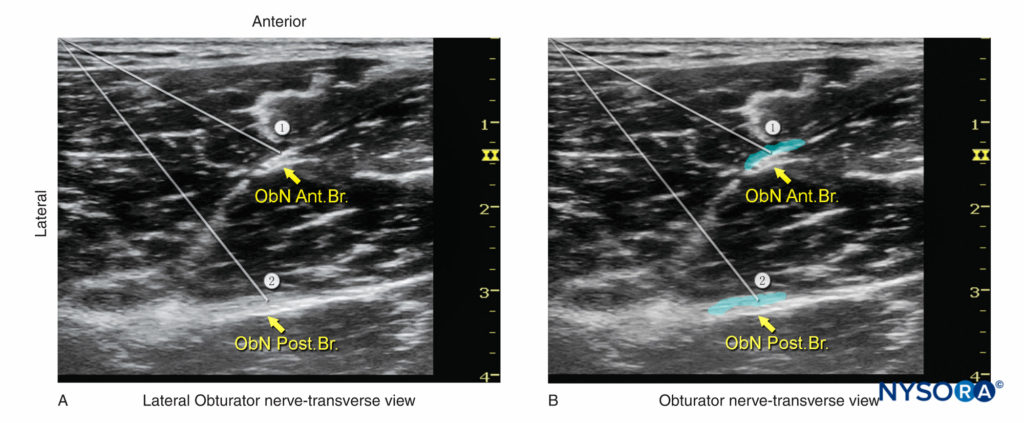
FIGURE 6. (A) Chemins d'aiguille (1, 2) nécessaires pour atteindre la branche antérieure (ant. br.) et la branche postérieure (post. br.) du nerf obturateur (ObN). (B) Dispersion simulée d'anesthésique local (zones bleutées) pour bloquer les branches antérieure et postérieure du nerf obturateur. Dans les deux exemples, une insertion d'aiguille dans le plan a été utilisée. (Reproduit avec la permission de Hadzic A : Hadzic's Peripheral Nerve Blocks and Anatomy for Ultrasound-Guided Regional Anesthesia, 2e éd. New York : McGraw-Hill, Inc. ; 2011.)
Alternativement, l'image en coupe transversale des branches du nerf obturateur peut être obtenue en scannant 1 à 3 cm en aval du pli inguinal sur la face médiale de la cuisse. Les nerfs apparaissent comme des structures hyperéchogènes, plates, minces, de forme fusiforme investies dans le fascia des muscles adducteurs. La branche antérieure est située entre les muscles long adducteur et court adducteur, tandis que la branche postérieure est située entre les muscles court adducteur et grand adducteur. Une aiguille de bloc isolée attachée au stimulateur nerveux est avancé vers le nerf avec une trajectoire hors plan ou dans le plan. Après avoir provoqué la contraction des muscles adducteurs, 5 à 7 ml d'anesthésique local sont injectés autour de chaque branche du nerf obturateur (voir Figure 6b).
Continuer la lecture: Bloc nerveux obturateur – Repères et technique de stimulation nerveuse
Références
- Sakura S, Hara K, Ota J, Tadenuma S : Blocs nerveux périphériques guidés par ultrasons pour la reconstruction du ligament croisé antérieur : effet du bloc nerveux obturateur pendant et après la chirurgie. J Anesth 2010;24:411–417.
- Akkaya T, Comert A, Kendir S, et al : Anatomie détaillée du bloc nerveux obturateur accessoire. Minerva Anestesiol 2008;74:119–122.
- Akkaya T, Comert A, Kendir S, et al : Anatomie détaillée du bloc nerveux obturateur accessoire. Minerva Anestesiol 2008;74:119–122.
- Akkaya T, Ozturk E, Comert A, et al. Bloc nerveux obturateur échoguidé : une étude sonoanatomique d'une nouvelle approche méthodologique. Anesth Analg 2009;108:1037–1041.
- Anagnostopoulou S, Kostopanagiotou G, Paraskeuopoulos T, Chantzi C, Lolis E, Saranteas T : Variations anatomiques du nerf obturateur dans la région inguinale : implications dans les techniques d'anesthésie régionale conventionnelles et ultrasonores. Reg Anesth Pain Med 2009;34:33–39.
- Bouaziz H, Vial F, Jochum D, et al : Une évaluation de la distribution cutanée après bloc nerveux obturateur. Anesth Analg 2002;94:445–449.
- Macalou D, Trueck S, Meuret P, et al. Analgésie postopératoire après prothèse totale de genou : effet d'un bloc nerveux obturateur ajouté au bloc nerveux fémoral 3 en 1. Anesth Analg 2004;99:251–254.
- Marhofer P, Harrop-Griffiths W, Willschke H, Kirchmair L : Quinze ans de guidage échographique en anesthésie régionale : partie 2 — développements récents des techniques de bloc. Br J Anaesth 2010;104:673–683.
- McNamee DA, Parks L, Milligan KR : Analgésie post-opératoire après arthroplastie totale du genou : une évaluation de l'ajout d'un bloc nerveux obturateur au bloc combiné fémoral et sciatique. Acta Anaesthesiol Scand 2002;46:95–99.
- Sakura S, Hara K, Ota J, Tadenuma S : Blocs nerveux périphériques guidés par ultrasons pour la reconstruction du ligament croisé antérieur : effet du bloc nerveux obturateur pendant et après la chirurgie. J Anesth 2010;24:411–417.
- Sinha SK, Abrams JH, Houle T, Weller R : Bloc nerveux obturateur guidé par ultrasons : une approche d'injection interfasciale sans stimulation nerveuse. Reg Anesth Pain Med 2009;34:261–264.
- Snaith R, Dolan J : injection interfasciale guidée par ultrasons pour le bloc du nerf obturateur périphérique dans la cuisse. Reg Anesth Pain Med 2010;35 : 314–315.
- Soong J, Schafhalter-Zoppoth I, Gray AT : Imagerie échographique du nerf obturateur pour bloc régional. Reg Anesth Pain Med 2007;32 : 146–151.
- Taha AM : Rapports succincts : bloc nerveux obturateur échoguidé : une technique interfasciale proximale. Anesth Analg 2012;114:236–239.

