Thomas B. Clark, Ana M. Lopez, Daquan Xu et Catherine Vandepitte
FACTS
- Indications : Analgésie postopératoire pour chirurgie de la hanche, méralgie paresthésique et biopsie musculaire de la partie latérale proximale de la cuisse
- Position du transducteur : Transversal, inférieur à l'épine iliaque antéro-supérieure ; le bord latéral du muscle sartorius doit être visualisé par échographie
- Objectif : diffusion de l'anesthésique local autour du LFCN entre le tenseur du fascia lata et les muscles sartorius
- Anesthésique local : 5 ml (adultes)
CONSIDÉRATIONS GÉNÉRALES
Le nerf cutané fémoral latéral (LFCN) se divise en plusieurs branches innervant les faces latérale et antérieure de la cuisse. Il est à noter que chez 45 % des patients, l'innervation du LFCN s'étend même jusqu'à la partie antérieure de la cuisse. L'anatomie variable du nerf cutané fémoral latéral rend difficile la réalisation d'un bloc efficace basé sur un point de repère. Conseils américains, cependant, permet une insertion plus précise de l'aiguille dans le plan fascial approprié à travers lequel passe le LFCN.
ANATOMIE ÉCHOGRAPHIQUE
Le LFCN est généralement visualisé entre le muscle tenseur du fascia lata (TFLM) et le muscle sartorius (SaM), 1 à 2 cm médian et inférieur à l'épine iliaque antéro-supérieure (ASIS) et 0.5 à 1.0 cm de profondeur à la surface de la peau (Figure 1). Imagerie par ultrasons (États-Unis) du LFCN donne une petite structure hypoéchogène ovale avec un bord hyperéchogène qui peut être facilement vu dans le fond hypoéchogène. Le LFCN peut être tracé de manière proximale, car il s'étend du bord latéral au bord médial du fascia superficiel du SaM. Le bord latéral du SaM constitue un repère utile et, à ce titre, on peut s’y fier tout au long de la procédure. La branche postérieure du LFCN peut parfois être vue à travers la marge antérieure du TFLM.
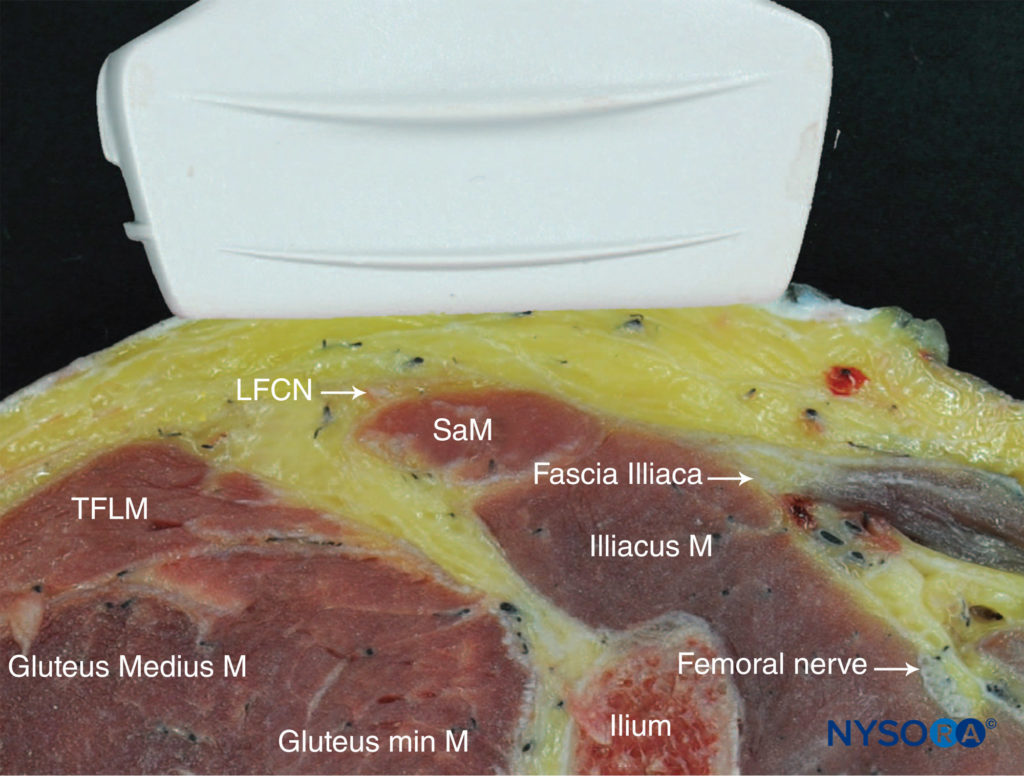
FIGURE 1. Anatomie en coupe du nerf cutané fémoral latéral (LFCN). Sont représentés le LFCN, le muscle sartorius (SaM) et le muscle tenseur du fascia latae (TFLM). (Reproduit avec la permission de Hadzic A : Hadzic's Peripheral Nerve Blocks and Anatomy for Ultrasound-Guided Regional Anesthesia, 2e éd. New York : McGraw-Hill, 2011.)
DISTRIBUTION D'ANESTHÉSIE
Le bloc du LFCN fournit une anesthésie ou une analgésie dans la cuisse antérolatérale. Il existe une grande variation dans la zone de couverture sensorielle entre les individus en raison du parcours très variable du LFCN et de ses branches (Figure 2).
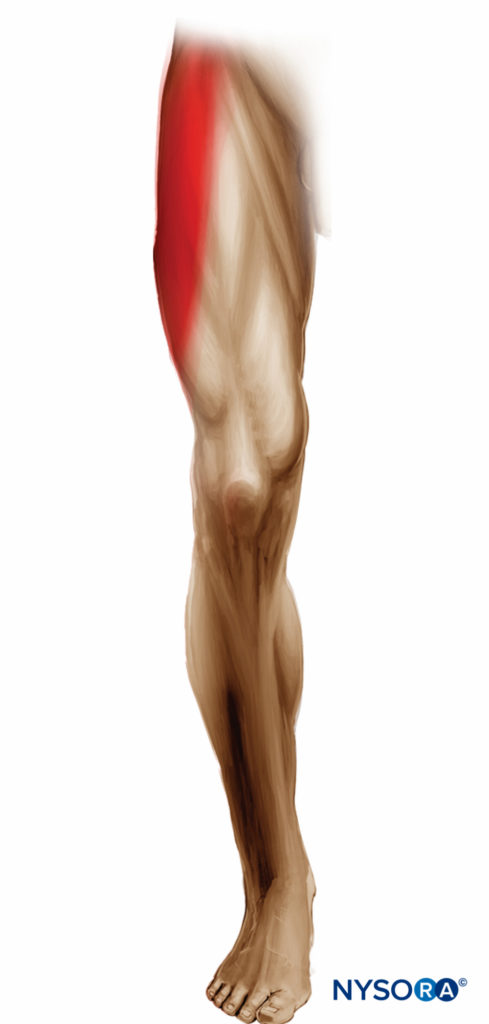
FIGURE 2. Distribution attendue du bloc sensitif du nerf fémorocutané latéral.
LES MEILLEURS ÉQUIPEMENTS
L'équipement recommandé pour un bloc LFCN est le suivant :
- Échographe avec transducteur linéaire (18-6 MHz), manchon stérile et gel
- Standard bloc nerveux plateau
- Seringue(s) avec 10 ml d'anesthésique local
- 3–5 cm, aiguille de calibre 22 à 24
- Gants stériles
En savoir plus sur Équipement pour l'anesthésie régionale.
REPÈRES ET POSITIONNEMENT DU PATIENT
Le bloc du LFCN est réalisé avec le patient en décubitus dorsal ou latéral. La palpation de la colonne antéro-supérieure fournit le point de repère initial pour le placement du transducteur ; le transducteur est d'abord positionné à 2 cm en dessous et en dedans de l'ASIS et ajusté en conséquence. En règle générale, le nerf est identifié un peu plus distalement dans son trajet. Une confirmation supplémentaire de l'identification correcte du LFCN peut être faite en provoquant une sensation de picotement sur le côté latéral de la cuisse à l'aide d'un stimulateur nerveux.
BUT
L'objectif est d'injecter un anesthésique local dans le plan entre le TFLM et le SaM, généralement 1 à 2 cm médian et inférieur à l'ASIS.
TECHNIQUE
Le patient étant en décubitus dorsal, la peau est désinfectée et le transducteur placé immédiatement sous l'ASIS, parallèlement au ligament inguinal (Figure 3). Le TFLM et le SaM sont alors identifiés. Le nerf doit apparaître comme une petite structure ovale hypoéchogène avec un rebord hyperéchogène entre le TFLM et le SaM dans une vue à petit axe ou superficielle au SaM (Figure 4a).
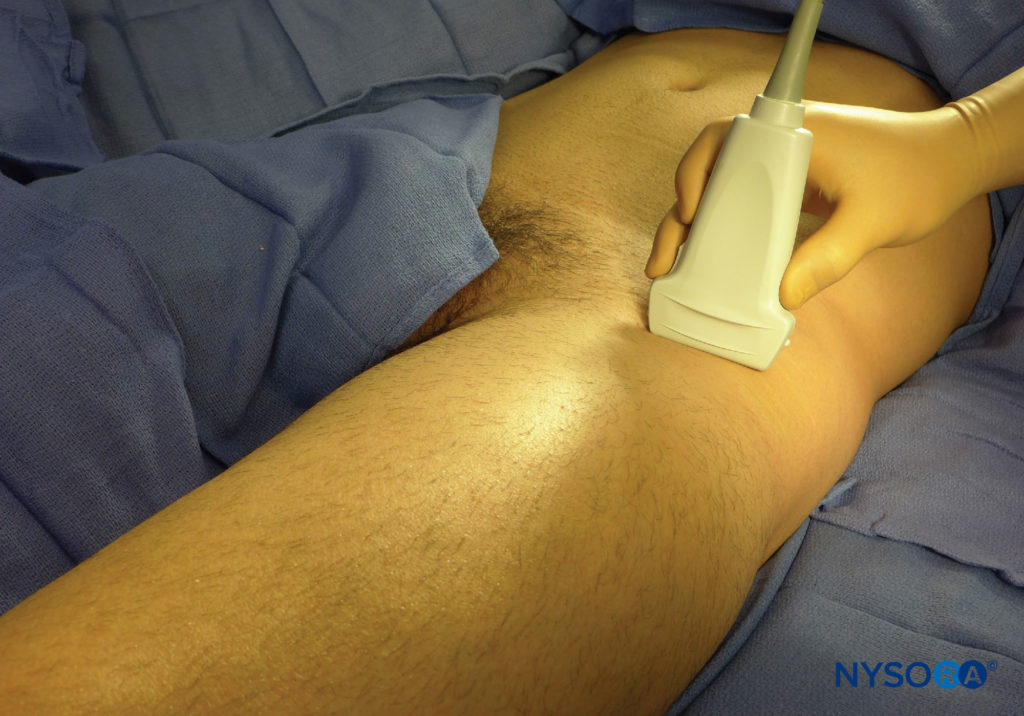
FIGURE 3. Position du transducteur pour réaliser un bloc du nerf cutané fémoral latéral (LFCN).
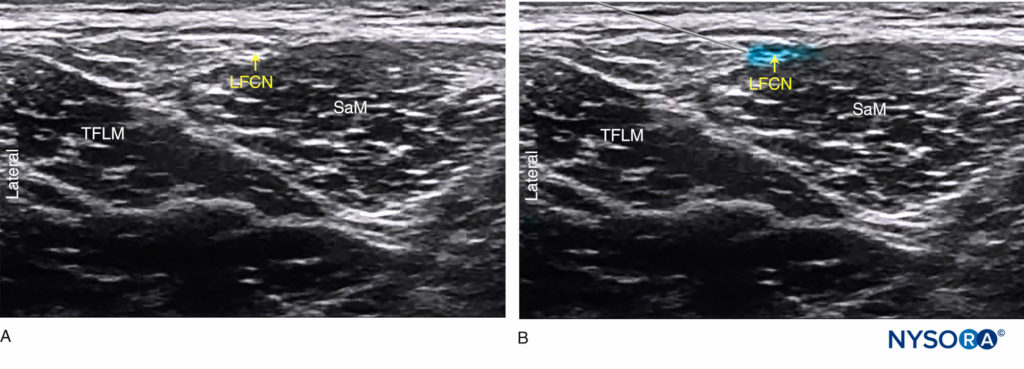
FIGURE 4. (A) Anatomie échographique du nerf cutané fémoral latéral (LCFN). (B) Chemin d'aiguille simulé et propagation de l'anesthésique local (zone ombragée en bleu) pour anesthésier le LFCN.
L'aiguille est insérée dans le plan dans une orientation latérale à médiane, à travers le tissu sous-cutané. Un « pop » ou un « clic » fascial peut être ressenti lorsque la pointe de l'aiguille entre dans le plan entre le TFLM et le SaM. Un volume de 1 à 2 ml d'anesthésique local est injecté pour vérifier la position de la pointe de l'aiguille. La position correcte est obtenue en visualisant la propagation de l'anesthésique local dans le plan décrit entre le TFLM et le SaM ou autour du LFCN superficiel au SaM (Figure 4b).
CONSEILS
- Une technique "sous-inguinale" a également été décrite, dans laquelle la sonde US chevauche l'ASIS et l'épine iliaque antéro-inférieure (AIIS). L'anesthésique local est injecté sous le ligament inguinal, 1 à 2 cm en dedans de l'ASIS, sans nécessairement tenter de visualiser le nerf.
- Chez un patient adulte, 5 ml d'anesthésique local sont généralement suffisants. Chez les enfants, un volume de 0.15 ml/kg par côté est suffisant pour une analgésie efficace.
Pour un examen plus complet, continuez à lire Bloc de fascia iliaque guidé par ultrasons
Références
- Corujo A, Franco CD, Williams JM : Le territoire sensoriel du nerf cutané latéral de la cuisse tel que déterminé par des dissections anatomiques et des blocs guidés par ultrasons. Reg Anesth Pain Med 2012;37:561–564.
- Moritz T, Prosch H, Berzaczy D, et al : Variation anatomique commune chez les patients atteints de méralgie paresthésique idiopathique : une étude cas-témoin à haute résolution par ultrasons. Médecin de la douleur 2013;16:E287–293.
- Hara K, Sakura S, Shido A : Bloc nerveux cutané fémoral latéral échoguidé : comparaison de deux techniques. Anaesth Intensive Care 2011;39:69–72.
- Bodner G, Bernathova M, Galiano K, Putz D, Martinoli C, Felfernig M : Échographie du nerf cutané fémoral latéral : résultats normaux chez un cadavre et chez des volontaires. Reg Anesth Pain Med 2009;34:265–268.
- Carai A, Fenu G, Sechi E, Crotti FM, Montella A : Variabilité anatomique du nerf cutané fémoral latéral : résultats d'une série chirurgicale. Clin Anat 2009;22:365–370.
- Damarey B, Demondion X, Boutry N, Kim HJ, Wavreille G, Cotten A : Évaluation échographique du nerf cutané fémoral latéral. J Clin Ultrasound 2009;37:89–95.
- Hara K, Sakura S, Shido A : Bloc nerveux cutané fémoral latéral échoguidé : comparaison de deux techniques. Anaesth Intensive Care 2011;39 : 69–72.
- Hebbard P, Ivanusic J, Sha S : bloc de fascia iliaca supra-inguinal guidé par ultrasons : une évaluation cadavérique d'une nouvelle approche. Anesthésie 2011 ; 66 : 300–305.
- Hurdle MF, Weingarten TN, Crisostomo RA, Psimos C, Smith J : Bloc échoguidé du nerf cutané fémoral latéral : description technique et examen de 10 cas. Arch Phys Med Rehabil 2007;88:1362–1364.
- Ng I, Vaghadia H, Choi PT, Helmy N : L'imagerie par ultrasons identifie avec précision le nerf cutané fémoral latéral. Anesth Analg 2008;107:1070–1074.
- Ropars M, Morandi X, Huten D, Thomazeau H, Berton E, Darnault P : étude anatomique du nerf cutané fémoral latéral avec une référence particulière à l'approche antérieure mini-invasive pour le remplacement total de la hanche. Surg Radiol Anat 2009;31:199–204.
- Sürücü HS, Tanyeli E, Sargon MF, Karahan ST : Une étude anatomique du nerf cutané fémoral latéral. Surg Radiol Anat 1997;19:307–310.
- Tumber PS, Bhatia A, Chan VW : bloc nerveux cutané fémoral latéral guidé par ultrasons pour la méralgie paresthésique. Anesth Analg 2008;106:1021–1022.

