NYSORA Volume 10 Mars 2009
Le but de cette étude était de tester l'utilité clinique de l'abord latéral du bloc poplité et de comparer son efficacité et son acceptation par la patiente à celle de l'abord postérieur.
|
Importance
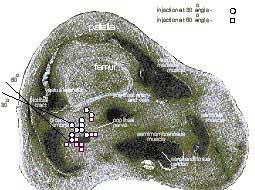
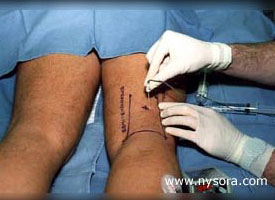
Figure 1. Un modèle cadavérique pour l'approche latérale du bloc poplité : une anatomie en coupe de la fosse poplitée. Les lignes inclinées représentent deux angles différents d'insertion de l'aiguille. Les cercles représentent les injectats à un angle de 30 degrés et les carrés les injectats à un angle de 60 degrés. La nécessité de positionner le patient en décubitus ventral est le principal inconvénient de l'abord postérieur du bloc du nerf sciatique dans le creux poplité (bloc poplité). Cela peut exclure l'utilisation du bloc poplité chez les patients qui pourraient bénéficier le plus de cette technique (grossesse avancée, obésité morbide, instabilité rachidienne et hémodynamique, ventilation mécanique). Une étude récente sur un modèle de cadavre humain a démontré que le nerf sciatique dans la fosse poplitée peut également être accessible de manière fiable en position couchée en utilisant l'approche latérale, Figure 1 (1). Une aiguille insérée à sept cm au-dessus du genou dans la rainure entre les muscles biceps fémoral et vaste latéral, et avancée à un angle de 30 degrés vers le bas par rapport au plan horizontal, a permis d'obtenir une approximation fiable de la pointe de l'aiguille par rapport au nerf poplité. Bien que l'étude sur des cadavres ait fourni des orientations pour la conception de l'approche latérale du bloc poplité, sa facilité et son efficacité n'ont pas encore été examinées en pratique clinique. Le but de cette étude était de tester l'utilité clinique de l'abord latéral du bloc poplité et de comparer son efficacité et son acceptation par la patiente à celle de l'abord postérieur. Méthodologie Cinquante patients subissant une chirurgie de la jambe inférieure ont été randomisés pour recevoir un bloc poplité par voie latérale ou postérieure. Tous les patients ont reçu du midazolam 10 à 30 µcg/kg et du fentanyl 1 à 2 µcg/kg par voie intraveineuse avant l'introduction de l'anesthésique. Des doses supplémentaires de midazolam et de fentanyl par incréments de 1 mg et 50 µcg, respectivement, ont été administrées selon les besoins pendant la réalisation du bloc et la chirurgie, afin d'apaiser toute anxiété et tout inconfort qui l'accompagnaient. La nature et l'origine exacte de l'inconfort ont été obtenues auprès des patients avant l'administration de tout sédatif ou analgésique supplémentaire. Lorsqu'il a été déterminé que les patients ressentaient de la douleur sur les instruments chirurgicaux, une infiltration supplémentaire avec un anesthésique local par le chirurgien a été mise en œuvre ou un anesthésique alternatif a été envisagé. 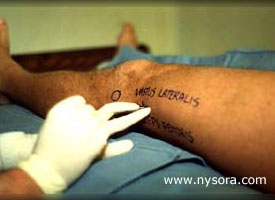 Figure 2: Une aiguille stimulante de 100 mm de long est insérée dans un plan horizontal entre le biceps fémoral et le muscle vaste latéral jusqu'au contact du fémur. Technique Du Bloc Poplité Par Voie Latérale :
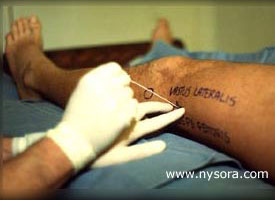 Figure 3. L'aiguille est insérée postérieurement à un angle de 30 degrés par rapport au plan horizontal. Technique Du Bloc Poplité Par Voie Postérieure :
Alors que les techniques du bloc poplité différaient entre l'abord latéral et postérieur, la préparation du bloc, la solution anesthésique locale utilisée pour les blocs et la technique de stimulation nerveuse étaient similaires. Dans les deux techniques, la procédure suivante a été suivie :
Les données recueillies comprenaient : les données démographiques des patients, le temps écoulé entre la première insertion de l'aiguille et la localisation réussie du nerf (temps nécessaire à la réalisation du bloc), le nombre de tentatives de localisation du nerf poplité (défini comme le nombre de ponctions cutanées). La présence d'un bloc sensoriel dans la distribution des nerfs péronier et tibial a été vérifiée en utilisant la méthode de la piqûre d'épingle toutes les 5 minutes après l'injection de l'anesthésique local, jusqu'à 30 minutes. La présence d'un bloc moteur a été évaluée en testant la capacité du patient à effectuer une flexion plantaire ou dorsale du pied 30 minutes après l'injection. Un bloc réussi a été défini comme un bloc sensoriel complet affectant les deux divisions du nerf poplité sciatique dans les 30 minutes et l'absence de douleur sur l'instrumentation chirurgicale. La chirurgie a commencé une fois que l'anesthésie sensorielle dans le champ opératoire a été documentée en pinçant la peau par le chirurgien à l'aide d'une pince hémostatique. Les évaluations de la douleur postopératoire ont été effectuées par des infirmières de l'unité de soins post-anesthésie (USPA) ignorant le but de l'étude. Les patients ont été évalués toutes les 15 minutes à partir du moment de l'admission à l'USPA (récupération de phase 1) jusqu'à leur retour à la maison ou leur transfert à l'étage. Le délai de la première administration d'analgésiques n'a été évalué que chez les patients hospitalisés, car les données n'ont pas pu être obtenues de manière fiable chez tous les patients qui ont été renvoyés à leur domicile. Tous les patients ont été interrogés par un anesthésiste (en aveugle à la technique du bloc poplité) en personne (patients hospitalisés) ou par téléphone (patients ambulatoires) 24 heures après l'opération. Au cours de l'entretien, les réponses des patients aux questions relatives à l'inconfort et à la douleur lors de la mise en place du bloc et à la satisfaction vis-à-vis de la technique d'anesthésie ont été enregistrées. La douleur et l'inconfort lors de la mise en place du bloc ont été évalués comme suit : pas de douleur, légèrement douloureux, modérément douloureux, douloureux et extrêmement douloureux. La satisfaction des patients vis-à-vis de la technique d'anesthésie a été évaluée en leur demandant s'ils choisiraient la même technique d'anesthésie pour une éventuelle chirurgie ultérieure ou s'ils recommanderaient la technique du bloc poplité à leurs amis. Analyses statistiques Les données sont présentées sous forme de moyenne +/- écarts-types pour les variables continues et sous forme de nombres et de pourcentages pour les données nominales. Les différences entre les patients recevant l'approche postérieure ou latérale en ce qui concerne les variables continues (âge, taille, poids, intensité du courant de stimulation, temps pour terminer le bloc, temps jusqu'à l'incision chirurgicale, durée de l'opération) ont été testées par le test t de Student pour des échantillons indépendants. Les différences de proportions de patients dans les deux groupes par rapport aux données nominales (sexe, type de chirurgie, chirurgie hospitalière vs ambulatoire, nombre de tentatives, nombre de réussites) ont été testées par P 2, ou par le test exact de Fisher lorsque les effectifs étaient petits . L'inconfort a été évalué par un P 2 pour la tendance. Toutes les analyses ont été effectuées à l'aide du package statistique pour les sciences sociales (SPSS pour Windows), version 5.02 (Chicago, IL, 1993). Les différences ont été considérées comme significatives au seuil de 0.05. Résultats Cinquante patients ont été inclus dans l'étude. Il n'y avait pas de différences significatives dans les données démographiques (âge, poids, taille), le statut ASA ou le type d'intervention chirurgicale entre les groupes (tableau 1).
Il n'y avait pas de différences significatives dans la démographie, les procédures chirurgicales ou l'utilisation de garrots entre les patients recevant le bloc poplité par voie postérieure ou par voie latérale. Légende : amputation trans-métatarsienne TMTA, incision I&D et drainage, réduction ouverte ORIF et fixation interne, amputation BKA sous le genou. Les deux techniques ont abouti à un blocage réussi chez tous les patients sauf un dans le groupe d'approche latérale, qui a subi une amputation transmétatarsienne du pied. Malgré une anesthésie adéquate lors de l'évaluation, l'incision osseuse s'est avérée douloureuse, ce qui a nécessité une perfusion de propofol (100-130 microgrammes/kg/min) pour terminer la procédure. Lors de son admission à l'USPA, cependant, le patient présentait un bloc sensitif et moteur complet et n'avait besoin d'aucun analgésique pendant 630 minutes après la chirurgie. Le délai avant le premier analgésique dans le groupe PNB postérieur était de 568 ± 159 minutes (intervalle 320-760 min) et de 595 ± 133 minutes (intervalle 365-780 min) dans le groupe PNB latéral ; p> 0.05. Cinq blocs du nerf saphène (deux dans le groupe postérieur et trois dans le groupe latéral) ont été jugés en échec. Bien que ces patients aient nécessité des injections supplémentaires d'anesthésiques locaux dans la distribution du nerf saphène, ainsi que des doses supplémentaires d'amputation intraveineuse midazo-MTA-trans-métatarsienne, d'incision et de drainage I&D, de réduction ORIF-open et de fixation interne, BKA-dessous amputation du genou. Les deux techniques ont abouti à un blocage réussi chez tous les patients sauf un dans le groupe d'approche latérale, qui a subi une amputation transmétatarsienne du pied. Malgré une anesthésie adéquate lors de l'évaluation, l'incision osseuse s'est avérée douloureuse, ce qui a nécessité une perfusion de propofol (100-130 microgrammes/kg/min) pour terminer la procédure. Lors de son admission à l'USPA, cependant, le patient présentait un bloc sensitif et moteur complet et n'avait besoin d'aucun analgésique pendant 630 minutes après la chirurgie. Le délai avant le premier analgésique dans le groupe PNB postérieur était de 568 ± 159 minutes (intervalle 320-760 min) et de 595 ± 133 minutes (intervalle 365-780 min) dans le groupe PNB latéral ; p> 0.05. Cinq blocs du nerf saphène (deux dans le groupe postérieur et trois dans le groupe latéral) ont été jugés en échec. Bien que ces patients aient nécessité des injections supplémentaires d'anesthésiques locaux dans la distribution du nerf saphène, ainsi que des doses supplémentaires de midazolam, de propofol ou de fentanyl par voie intraveineuse, aucun d'entre eux n'a nécessité l'induction d'un anesthésique alternatif. Il n'y avait pas de différence dans le taux de réussite du bloc poplité entre les deux techniques. Cependant, alors que la majorité des patients du groupe postérieur n'ont nécessité qu'une ou deux tentatives, la majorité des patients du groupe latéral ont nécessité une troisième ou quatrième tentative pour localiser le nerf (Tableau 2). Cette différence était statistiquement significative (p < 0.001). La réponse initiale à la stimulation nerveuse variait également de manière significative entre les deux techniques, la stimulation du nerf péronier commun étant la première réponse la plus fréquente (72 %) dans le groupe d'approche latérale, et la réponse du nerf tibial étant la plus fréquente (76 %) dans le groupe par voie postérieure (Tableau 2).
Seuls deux patients ont eu besoin d'analgésiques avant leur retour à domicile (104 et 140 minutes après la mise en place du bloc). Les deux patients, respectivement amputation de l'amétatarse et intervention sur la cheville médiale, se sont plaints de douleurs de la face médiale du pied avec persistance d'un bloc moteur du pied. L'intensité du stimulus nécessaire à la localisation nerveuse n'a montré aucune différence significative entre les groupes, la majorité des patients nécessitant un courant de 0.4 mA (tableau 2). Alors que la majorité des patients n'ont signalé qu'une douleur minime ou nulle lors de l'insertion de l'aiguille ( Tableau 3). Au cours des entretiens téléphoniques, tous les patients ont exprimé une grande satisfaction à l'égard des deux techniques et ont déclaré qu'ils la choisiraient pour une éventuelle intervention chirurgicale ultérieure et qu'ils la recommanderaient à leurs amis.
a lieu L'approche latérale du bloc poplité a toujours fourni une anesthésie chirurgicale fiable dans la distribution des deux divisions du nerf sciatique. La technique latérale a permis la réalisation du bloc bloc poplité chez les patients en décubitus dorsal, avec un délai et une qualité d'anesthésie, ainsi qu'un confort du patient lors de la mise en place du bloc comparable à celui de l'abord postérieur. Conformément à notre rapport précédent sur des cadavres humains [1], l'approche latérale du bloc poplité chez les patients a entraîné un rapprochement prévisible de la pointe de l'aiguille au nerf poplité. Alors que l'approche latérale différait de la postérieure en ce qui concerne le positionnement du patient, les repères anatomiques et la technique de réalisation du bloc, les exigences et les principes actuels de la localisation nerveuse étaient similaires. Il est à noter que le nerf péronier commun a été stimulé plus fréquemment par voie latérale que par voie postérieure. Ce n'est pas surprenant, puisque le nerf péronier est situé latéralement, figure 4. De plus, l'approche latérale a nécessité un plus grand nombre de tentatives et un temps légèrement plus long pour l'achèvement du bloc. Un facteur contributif possible était le manque d'expérience avec la nouvelle technique. Une aiguille 100G de 21 mm de long utilisée dans la technique latérale avait tendance à se plier plus lors de l'insertion que l'aiguille 50G de 22 mm de long utilisée dans l'approche postérieure, ce qui a peut-être contribué à allonger le temps de localisation nerveuse. Une aiguille plus courte (par exemple, 70 mm) ou une aiguille d'un diamètre plus grand (par exemple, 20G) pourrait entraîner un trajet d'aiguille plus cohérent et pourrait donc être préférable pour l'approche latérale. Bien qu'il soit possible que l'approche latérale puisse être associée à un inconfort un peu plus important du patient en raison du passage de l'aiguille à travers les muscles biceps et/ou vaste latéral (tendons), ainsi qu'à un plus grand diamètre de l'aiguille, cela n'a pas été observé sous conditions de cette étude. La prémédication au midazolam et l'infiltration locale de la peau avec un anesthésique local peuvent avoir altéré la perception de la douleur des patients, ce qui rend difficile de discerner toute différence d'inconfort lors de l'exécution du bloc. Les contractions locales du muscle biceps fémoral, fréquemment observées lors de l'avancement de l'aiguille, ont fourni une estimation utile de la profondeur d'insertion requise de l'aiguille dans l'approche latérale du bloc poplité. Comme à ce niveau le nerf sciatique est situé près de la face médiale du muscle biceps fémoral (Figure 4), la stimulation du nerf était généralement obtenue avec un avancement supplémentaire de l'aiguille de 3 à 5 mm après les secousses locales du muscle biceps fémoral. disparu. L'incapacité à localiser le nerf avec un avancement supplémentaire de l'aiguille après l'arrêt des secousses du muscle biceps fémoral indique que le plan d'insertion de l'aiguille est soit antérieur soit postérieur au nerf. Dans ce cas, l'aiguille doit être retirée jusqu'à la peau et réinsérée avec une légère angulation antérieure ou postérieure. L'utilisation d'un courant de stimulation initial plus élevé (environ 0.8 mA) était bénéfique lors de la localisation nerveuse par voie latérale en accentuant les contractions locales du muscle biceps fémoral, qui servait de guide supplémentaire lors de la pose du bloc. Bien que l'utilisation du bloc poplité dans la pratique clinique présente de nombreux avantages potentiels par rapport aux techniques neuraxiales chez les patients subissant une chirurgie des membres inférieurs (5), la technique est rarement utilisée par les anesthésiologistes aux États-Unis (6). En plus des milieux de pratique locaux défavorables (7), les explications possibles de l'utilisation clinique peu fréquente du bloc poplité comprennent une exposition inadéquate à cette technique pendant la formation en résidence (7), ainsi que l'incapacité des patients à se coucher en décubitus ventral, mandaté dans le bloc poplité par voie postérieure (2,8). Une autre technique d'abord latéral du bloc poplité (9,10) a décrit l'utilisation de la procédure pour la gestion de la douleur postopératoire. La technique consistait à insérer une aiguille horizontalement, en avant du tendon du muscle biceps fémoral, jambe légèrement fléchie dans l'articulation du genou, sur un oreiller. Bien que cette technique ait fourni un bon soulagement de la douleur postopératoire chez les patients après une chirurgie du pied, son échec fréquent à fournir une analgésie adéquate (9,10) la rend inadaptée à l'anesthésie chirurgicale. Le taux de réussite élevé du bloc poplité dans notre étude est probablement le résultat d'une localisation nerveuse précise à l'aide d'une stimulation nerveuse de faible intensité ( En résumé, le bloc poplité par voie latérale pour la chirurgie de la cheville et du pied a permis une anesthésie fiable, comparable à celle du bloc poplité par voie postérieure. La réalisation du bloc par abord latéral apparaissait simple lorsque la technique décrite était suivie, bien qu'il ait fallu plus de tentatives de localisation nerveuse. En plus d'utiliser le bloc poplité chez les patients qui ne peuvent pas assumer la position ventrale, cette technique offre la possibilité d'effectuer des blocs supplémentaires (c'est-à-dire des blocs nerveux saphènes ou fémoraux) et une intervention chirurgicale sans nécessiter de repositionnement du patient. RÉFÉRENCES: 1. Vloka JD, Hadzic A, Kitain E, Lesser JB, Kuroda MM, April EW, Thys DM. Considérations anatomiques pour le bloc du nerf sciatique dans la fosse poplitée par voie latérale. Reg Anesth 1996;21:414-418. 2. Singelyn FJ, Gouverneur JM, Gribomont BF. Le bloc du nerf sciatique poplité assisté par un stimulateur nerveux : une technique fiable pour la chirurgie du pied et de la cheville. Reg Anesth 1991;16:278-81. 3. Vloka JD, Hadzic A, Singson R, Koorn R, Thys DM. Le bloc nerveux poplité revisité : résultats d'une étude IRM. Anesth Analg 1997;84:S344. 4. Rorie DK, Byer DE, Nelson DO, Sittipong R, Johnson KA . Bilan d'un bloc du nerf sciatique dans le creux poplité. Anesth Analg 1980;59:371-6. 5. Vloka JD, Hadzic A, Mulcare R, Lesser JB, Koorn R, Thys DM. Blocs combinés du nerf sciatique au niveau de la fosse poplitée et du nerf cutané postérieur de la cuisse pour le stripping de la veine saphène externe en ambulatoire : une alternative à la rachianesthésie. J Clin Anesth 1997;9:618-22. 6. Hadzic A, Vloka JD, Kuroda MM, Koorn R, Birnbach DJ, Thys DM. L'utilisation du bloc nerveux périphérique dans la pratique de l'anesthésie. Une enquête nationale. Anesth Analg, 1997;84:S300. 7. Kopacz DJ, Bridenbaugh LD. Les programmes de résidence en anesthésie échouent-ils à l'anesthésie régionale ? Le passé, le présent et le futur. Reg Anesth 1993;18(2):84-7. 8. Anesthésie régionale d'Adriani J. Labat. Techniques et applications cliniques. Philadelphie, Pennsylvanie, WB Saunders Company 1967, pp 317-21. 9. McLeod DH, Wong DHW, Claridge RJ, Merrick PM. Bloc du nerf sciatique poplité latéral comparé à l'infiltration sous-cutanée pour l'analgésie après une chirurgie du pied. Can J Anaesth 1994;41(8):673-6. 10. McLeod DH, Wong DHW, Vaghadia H, Claridge RJ. Bloc du nerf sciatique poplité latéral comparé au bloc de la cheville pour l'analgésie après une chirurgie du pied. Can J Anaesth 1995;42 (9):765-9. 11. Braun DL. Bloc poplité. Dans Atlas d'anesthésie régionale. 1ère édition. WB Saunders 1992, pp 109-13. 12. Vloka JD, Hadzic A, Lesser JB, Kitain E, Geatz H, April EW, Thys DM. Une gaine épineurale commune pour les nerfs de la fosse poplitée et ses implications possibles pour le bloc du nerf sciatique. Anesth Analg 1997;84:387-90. |
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||