Hiroaki Murata, Tatsuo Nakamoto, Takayuki Yoshida y Manoj K. Karmakar
INTRODUCCIÓN
Tradicionalmente, bloqueo del plexo lumbar (LPB) se realiza utilizando puntos de referencia anatómicos superficiales para identificar el sitio de inserción de la aguja y provocar la contracción del músculo cuádriceps en respuesta a la electrolocalización del nervio, como se describe en el capítulo guiado por el estimulador nervioso. Los principales desafíos para lograr LPB se relacionan con la profundidad a la que se encuentra el plexo lumbar y el tamaño del plexo, que requiere un gran volumen de anestésico local para el éxito. Debido a la ubicación anatómica profunda del plexo lumbar, los pequeños errores en la estimación de puntos de referencia o los errores de cálculo del ángulo durante el avance de la aguja pueden provocar que la aguja se coloque lejos del plexo o en lugares no deseados. Por lo tanto, monitorear la trayectoria de la aguja y la colocación final de la punta de la aguja debe aumentar la precisión de la colocación de la aguja y la administración del anestésico local. Aunque la tomografía computarizada y la fluoroscopia se pueden usar para aumentar la precisión durante la LPB, estas tecnologías no son prácticas en el ajetreado entorno de la sala de operaciones, son costosas y están asociadas con la exposición a la radiación. Es lógico, entonces, que guiada por ultrasonido (US) LPB sea de interés debido a la disponibilidad cada vez mayor de máquinas portátiles y la mejora en la calidad de las imágenes obtenidas.
ANATOMÍA Y CONSIDERACIONES GENERALES
La LPB, también conocida como bloqueo del compartimento del psoas, comprende la inyección de anestésico local en el plano fascial dentro de la cara posterior del músculo psoas mayor, generalmente en el nivel L3-4 (ocasionalmente en los niveles L2-3 o L4-5). Debido a que las raíces del plexo lumbar están ubicadas en este plano, una inyección de un volumen suficiente de anestésico local en el compartimiento posteromedial del músculo psoas resulta en un bloqueo de la mayor parte del plexo (el nervio femoral, nervio cutáneo femoral lateraly nervio obturador). El límite anterior del plano fascial que contiene el plexo lumbar está formado por la fascia entre los dos tercios anteriores del compartimento del músculo psoas que se origina en la cara anterolateral del cuerpo vertebral y el tercio posterior del músculo que lo forma. Se origina en la cara anterior de los procesos transversos. Los bordes lateral y dorsal del músculo psoas mayor consisten en el quadratus lumborum músculo y el músculo erector de la columna, respectivamente. Teniendo en cuenta la rica vascularización del área paravertebral lumbar, como la rama dorsal de la arteria lumbar, es prudente el uso de agujas de menor calibre y evitar este bloqueo en pacientes anticoagulantes. LPB en pacientes con obesidad puede ser un desafío.
Para obtener información adicional, siga el enlace a Sonografía paravertebral lumbar
TÉCNICA TRANSVERSAL EN EL PLANO
Independientemente de la técnica, el paciente se coloca en decúbito lateral con el lado a bloquear hacia arriba. El operador debe identificar los procesos transversales en un sonograma longitudinal (Figura 1a, b, c). Una técnica consiste en identificar la superficie plana del sacro y luego escanear proximalmente hasta que el espacio intervertebral entre L5 y S1 se reconozca como una interrupción de la continuidad de la línea sacra.Figura 1b). Una vez que el operador identifica el proceso transverso L5, los procesos transversos de las otras vértebras lumbares se identifican fácilmente mediante un escaneo cefálico dinámico en orden ascendente (Figura 1c, d).
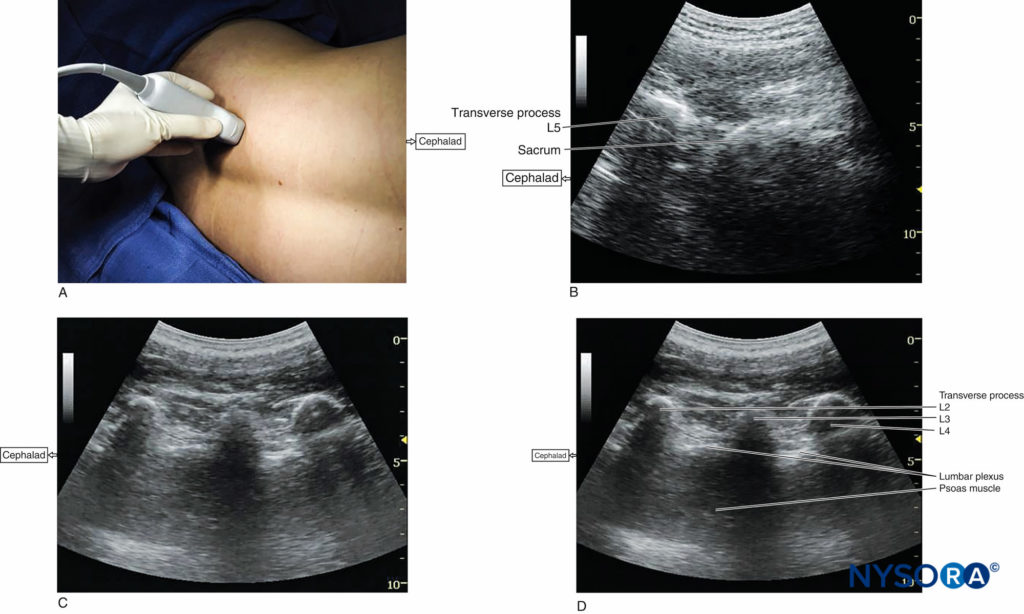
FIGURA 1. (A) Posición del transductor para obtener imágenes del espacio paravertebral lumbar longitudinal, incluidas las apófisis transversas. El bloqueo del plexo lumbar se puede realizar con esta posición del transductor utilizando enfoques tanto fuera del plano como dentro del plano (consulte también la figura 4a). (B) Imagen longitudinal de EE. UU. del espacio paravertebral lumbar que muestra el sacro y la apófisis transversa L5. Cuando desaparece la superficie del sacro, la siguiente estructura ósea es el proceso transverso L5. (C) Anatomía ecográfica del espacio paravertebral lumbar que muestra los procesos transversos a una profundidad de aproximadamente 3 cm. Las sombras acústicas de los procesos transversales parecen un tridente. Se utiliza un transductor de matriz curvo de baja frecuencia para optimizar la imagen en esta ubicación profunda y obtener una vista angular mayor. (D) Imagen de EE. UU. etiquetada de la Figura 1C.
Los siguientes ajustes se utilizan normalmente para iniciar el escaneo:
- Preajuste abdominal o preajuste de nervio si está disponible
- Profundidad: 9–12 cm
- Transductor de matriz curva (4–8 MHz)
- Funciones de imágenes armónicas de tejidos y de imágenes compuestas activadas cuando estén disponibles
- Ajuste de la ganancia global y compensación de ganancia de tiempo
Aprenda más sobre Optimización de una imagen de ultrasonido.
El transductor se coloca aproximadamente a 4 cm lateral de la línea media en el nivel justo cefálico a la cresta ilíaca y se dirige ligeramente en sentido medial para asumir una orientación oblicua transversal (Figura 2a). Este enfoque permite obtener imágenes de la región paravertebral lumbar con los músculos psoas mayor, erector de la columna y cuadrado lumbar; la lámina vertebral; y la superficie anterolateral del cuerpo vertebral (Figura 2b, c, d). En esta vista, el músculo psoas mayor aparece ligeramente hipoecoico con múltiples estrías hiperecoicas en su interior. La vena cava inferior en la exploración del lado derecho (Figura 2e) o la aorta abdominal en la exploración del lado izquierdo se puede ver en la profundidad del músculo psoas mayor, lo que proporciona información adicional sobre la ubicación del músculo psoas mayor, que se coloca superficial a estos vasos. Al escanear a nivel de L2-L4, el polo inferior del riñón puede verse como una estructura ovalada que asciende y desciende con la respiración (ver Figura 2e).
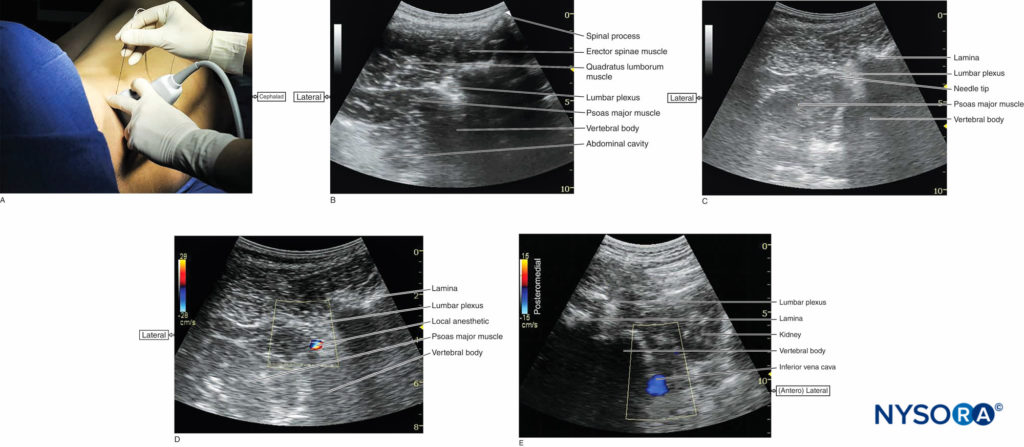
FIGURA 2. (A) Posición del transductor y punto de inserción de la aguja para realizar el bloqueo del plexo lumbar guiado por ecografía en la vista transversal oblicua mediante un abordaje en el mismo plano. (B) Anatomía ecográfica del espacio paravertebral lumbar en la vista oblicua transversal. La raíz del plexo lumbar se ve justo debajo de la lámina cuando sale del espacio interlaminar y entra en la cara posteromedial del músculo psoas mayor. (C) Trayectoria de la aguja en el bloqueo del plexo lumbar guiado por ecografía utilizando una vista oblicua transversal y un abordaje en el plano desde la dirección lateral a la medial. (D) Propagación de solución anestésica local con inyección de bloqueo de plexo lumbar. Debido a la ubicación profunda del plexo, es posible que no siempre se vea bien la propagación del anestésico local. Se pueden usar imágenes Doppler color para ayudar a determinar la ubicación del inyectado. (E) Imagen transversal del espacio paravertebral lumbar derecho. La ecografía Doppler color captura el flujo en la vena cava inferior. También se ve el riñón derecho.
La clave para obtener imágenes adecuadas del músculo psoas mayor y plexo lumbar con la exploración oblicua transversa es insonar entre dos procesos transversos adyacentes (el espacio intertransverso lumbar). Este método de exploración evita la sombra acústica de las apófisis transversas, que oculta el músculo psoas mayor subyacente y el agujero intervertebral (ángulo entre la apófisis transversa y el cuerpo vertebral), y también permite la visualización de la apófisis articular de la articulación facetaria. Debido a que el agujero intervertebral está ubicado en el ángulo entre el proceso articular de la articulación facetaria y el cuerpo vertebral, se pueden representar las raíces nerviosas lumbares. La aguja puede insertarse lateral o medialmente al transductor y avanzar hacia la cara posterior del músculo psoas mayor hasta que se vea el contacto de la aguja con el plexo lumbar o se produzca una contracción del músculo cuádriceps ipsolateral. La inyección de anestésico local en el área paravertebral lumbar debe realizarse sin fuerza excesiva porque alta presión de inyección puede provocar una diseminación epidural no deseada y/o una inyección intravascular rápida.
Recientemente, el "método del trébol" se ha convertido en uno de los enfoques estándar para LPB guiado por EE. UU. En este método, el transductor se coloca transversalmente en el flanco abdominal adyacente a la cresta ilíaca (Figura 3a). Se puede ver una forma similar a un trébol con tres hojas con el músculo psoas mayor en la parte anterior, el músculo erector de la columna en la parte posterior y el músculo cuadrado lumbar en el vértice del proceso transverso.Figura 3b). El plexo lumbar puede identificarse como una estructura ovalada hiperecogénica en el compartimiento posteromedial del músculo psoas mayor cerca del proceso transverso. Por inclinación el transductor caudalmente, el proceso transversal L3 desaparece de la imagen de EE. UU., lo que permite un abordaje posteroanterior con aguja en el plano (Figura 3c). El punto de inserción de la aguja se basa en el método guiado por puntos de referencia; es decir, aproximadamente 4 cm lateral a la línea media o en la unión del tercio lateral y los dos tercios mediales de una línea entre la apófisis espinosa de L4 y una línea paralela a la columna vertebral que pasa por la espina ilíaca posterosuperior. El punto de inserción de la aguja se puede decidir mediante una estimación ultrasonográfica de la distancia desde la parte inferior del transductor hasta el cuadrante posteromedial del músculo psoas mayor, donde se espera que se ubique el plexo lumbar. Luego, la aguja se avanza anteriormente bajo la guía de ultrasonido hasta que la punta de la aguja alcanza el plexo lumbar o se observa una contracción muscular apropiada. En esta vista, la vena cava inferior y la aorta abdominal pueden verse simultáneamente por delante del cuerpo vertebral (Figura 3d).
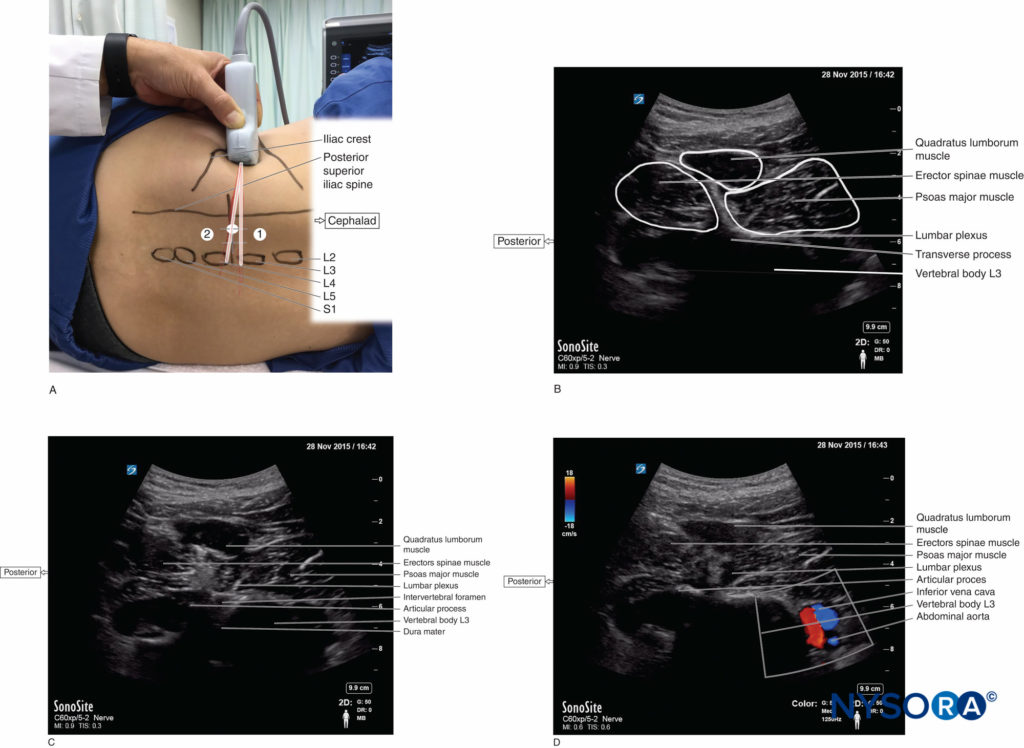
FIGURA 3. (A) Posición del transductor y punto de inserción de la aguja para realizar el bloqueo del plexo lumbar guiado por ecografía con el método del trébol utilizando un abordaje en plano. El transductor se coloca transversalmente en el lado izquierdo del flanco abdominal adyacente a la cresta ilíaca para obtener imágenes del "trébol" con el proceso transverso (1). Al inclinar el transductor (2), el proceso transversal desaparece de la imagen de EE. UU., lo que permite un enfoque posteroanterior de la aguja en el plano. (B) Anatomía ecográfica de la región paravertebral lumbar derecha a nivel del proceso transverso L3 en la vista de trébol. Una forma que parece un trébol con tres hojas consta de los músculos erector de la columna, el cuadrado lumbar y el psoas mayor y el proceso transverso. (Continuado) (C) Anatomía ecográfica de la región paravertebral lumbar derecha justo caudal a la apófisis transversa L3 (espacio intertransverso lumbar en la vista de trébol). La raíz del plexo lumbar se ve justo lateral al agujero intervertebral. La duramadre se confirma como una línea hiperecoica en el canal espinal a través del agujero intervertebral. (D) La aorta abdominal y la vena cava inferior se confirman mediante Doppler color anterior al cuerpo vertebral en el espacio intertransverso lumbar en la vista de trébol del lado derecho.
Se ha informado que el método del trébol tiene varias ventajas sobre la LPB guiada por ecografía mediante la exploración transversal paramediana. Primero, la trayectoria de la aguja es casi la misma que en el LPB tradicional guiado por puntos, lo que significa que este método simplemente agrega información ultrasonográfica al enfoque LPB guiado por puntos. En segundo lugar, la aguja se puede avanzar perpendicularmente al haz de ultrasonidos, lo que permite una visualización más clara de la aguja.
TÉCNICAS LONGITUDINAL FUERA DEL PLANO Y EN EL PLANO
En la imagen ecográfica longitudinal parasagital, la sombra acústica de la apófisis transversa tiene un aspecto característico, denominado "signo del tridente" (v. Figura 1c, d).
Una vez que se reconocen los procesos transversos a aproximadamente 4 cm lateral y paralelo a la columna lumbar, para producir un escaneo longitudinal de la región paravertebral lumbar (Figura 4a), se obtienen imágenes del músculo psoas mayor a través de la ventana acústica de las apófisis transversas.
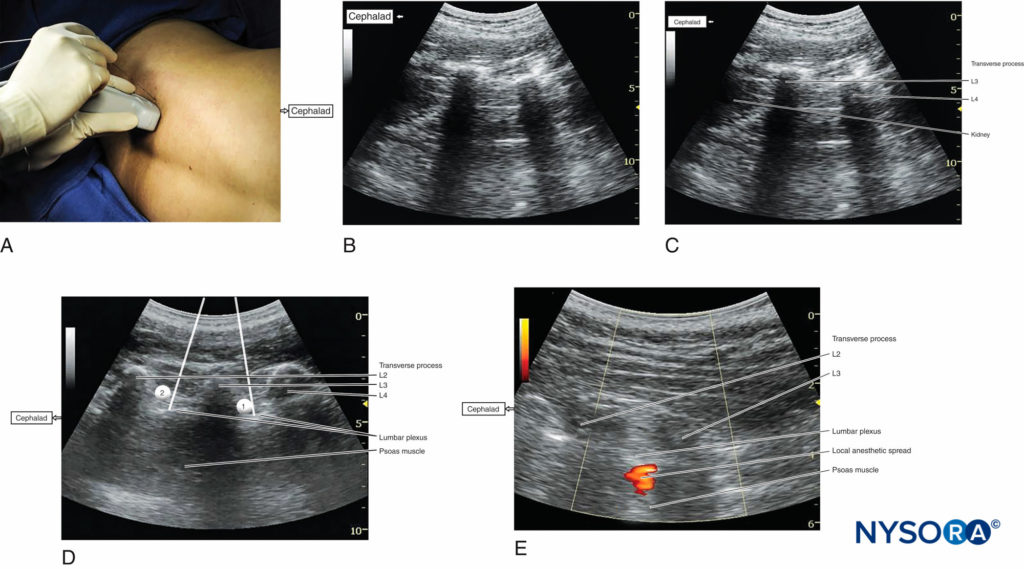
FIGURA 4. (A) Posición del transductor y punto de inserción de la aguja para realizar el bloqueo del plexo lumbar guiado por ecografía en la vista parasagital longitudinal mediante un abordaje fuera del plano. (B) Anatomía ecográfica del espacio paravertebral lumbar longitudinal en los niveles L2-L3 y L3-L4 que muestra el polo inferior del riñón en el lado izquierdo de la imagen a una profundidad de aproximadamente 5 cm. (C) Imagen estadounidense etiquetada de Figura 4b. (Continuado) (D) Rutas de inserción de agujas simuladas (1, 2) para inyectar anestésico local en dos niveles diferentes para lograr un bloqueo del plexo lumbar utilizando una técnica fuera del plano. (E) Disposición del anestésico local durante la inyección en el músculo psoas y el nivel L2-L3. La propagación del anestésico local a menudo no se visualiza bien mediante imágenes bidimensionales.
El músculo psoas aparece como una combinación de estrías longitudinales hiperecoicas dentro de una apariencia típica de músculo hipoecoico justo por debajo de las apófisis transversas (v. Figura 1c, d). Algunas estrías hiperecogénicas pueden parecer particularmente intensas y pueden inducir al operador a interpretarlas erróneamente como raíces del plexo lumbar; por lo tanto, la identificación de las raíces en un escaneo longitudinal no es confiable sin estimulación nerviosa. Esta falta de fiabilidad se debe en parte a que los tejidos conjuntivos intramusculares (p. ej., tabiques, tendones) dentro del músculo psoas son gruesos y pueden no distinguirse de las raíces nerviosas en una ubicación tan profunda.
A medida que el transductor se mueve progresivamente en sentido cefálico, el polo inferior del riñón a menudo se ve tan bajo como el nivel de L2-L4 (Figura 4b, c). El objetivo de la técnica es guiar la aguja a través de la ventana acústica entre los procesos transversales (entre los "dientes" del "tridente") de L3-L4 o L2-L3 hacia la parte posterior del músculo psoas mayor que contiene las raíces. del plexo lumbar.
Ambos fuera del plano (ver Figura 4a) y los enfoques en el plano se pueden emplear con la técnica longitudinal parasagital. Después de obtener las contracciones del músculo cuádriceps ipsilateral, se inyecta anestesia local (Figuras 4d) con visualización en tiempo real de la inyección en la parte posterior del músculo psoas mayor (Figura 4e).
Seguir leyendo: Sonografía paravertebral lumbar y consideraciones para el bloqueo del plexo lumbar guiado por ultrasonido.
Referencias
- Sauter AR, Ullensvang K, Niemi G, et al: El bloqueo del plexo lumbar Shamrock: un estudio de búsqueda de dosis. Eur J Anaesthesiol 2015;32:764–770.
- Doi K, Sakura S, Hara K: Un abordaje posterior modificado para bloquear el plexo lumbar utilizando una imagen de ultrasonido transversal y un abordaje desde el borde lateral del transductor. Anaesth Cuidados Intensivos 2010;38:213–214.
- Ilfeld BM, Loland VJ, Mariano ER: Imagen de ultrasonido prepunción para predecir el proceso transverso y la profundidad del plexo lumbar para el bloqueo del compartimiento del psoas y la inserción de un catéter perineural: un estudio observacional prospectivo. Anesth Analg 2010;110:1725–1728.
- Weller RS, Gerancher JC, Crews JC, Wade KL: Hematoma retroperitoneal extenso sin déficit neurológico en dos pacientes que se sometieron a un bloqueo del plexo lumbar y luego fueron anticoagulados. Anestesiología 2003;98:581–585.
- Narouze S, Benzon HT, Provenzano DA, et al: Procedimientos intervencionistas de columna vertebral y dolor en pacientes con medicamentos antiplaquetarios y anticoagulantes: pautas de la Sociedad Estadounidense de Anestesia Regional y Dolor
- Medicina, la Sociedad Europea de Anestesia Regional y Terapia del Dolor, la Academia Estadounidense de Medicina del Dolor, la Sociedad Internacional de Neuromodulación, la Sociedad Norteamericana de Neuromodulación y el Instituto Mundial del Dolor. Reg Anesth Pain Med 2015;40:182–212.
- Karmakar MK, Li JW, Kwok WH, Hadzic A: bloqueo del plexo lumbar guiado por ecografía mediante un escaneo transversal a través del espacio intertransverso lumbar: una serie de casos prospectivos. Reg Anesth Pain Med 2015;40:75–81.
- Karmakar MK, Li JW, Kwok WH, Soh E, Hadzic A: Sonoanatomía relevante para el bloqueo del plexo lumbar en voluntarios correlacionados con imágenes transversales anatómicas y de resonancia magnética. Reg Anesth Pain Med 2013;38:391–397.
- Gadsden JC, Lindenmuth DM, Hadzic A, Xu D, Somasundarum L, Flisinski KA: El bloqueo del plexo lumbar con inyección de alta presión conduce a la propagación contralateral y epidural. Anestesiología 2008;109:683–688.
- Lin JA, Lu HT, Chen TL: Estándar de ultrasonido para el bloqueo del plexo lumbar. Br J Anaesth 2014;113:188–189.Lin JA, Lu HT: Solución a la parte desafiante del método Shamrock durante el bloqueo del plexo lumbar. Hermano J Anaesth 2014;113:516–517.
- Lin JA, Lee YJ, Lu HT: Encontrar el borde abultado: un bloqueo del plexo lumbar de trébol modificado en pacientes de peso promedio. Hermano J Anaesth 2014;113: 718–720.
- Parkinson SK, Mueller JB, Little WL, Bailey SL: Extensión del bloqueo con varios abordajes al plexo lumbar. Anesth Analg 1989;68: 243–248.
- Capdevila X, Macaire P, Dadure C, et al: Bloqueo continuo del compartimento del psoas para la analgesia posoperatoria después de la artroplastia total de cadera: nuevos hitos, pautas técnicas y evaluación clínica. Anesth Analg 2002;94:1606–1613, índice.
- Karmakar MK, Ho AM, Li X, Kwok WH, Tsang K, Ngan Kee WD: bloqueo del plexo lumbar guiado por ultrasonido a través de la ventana acústica del tridente de ultrasonido lumbar. Hermano J Anaesth 2008;100:533–537.

