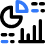Catherine Vandepitte, Ana M. Lopez und Hassanin Jalil
FACTS
- Indikationen: Ellbogen-, Unterarm- und Handchirurgie
- Schallkopfposition: kurze Achse zum Arm, gerade distal zum Ansatz des großen Brustmuskels
- Ziel: Ausbreitung des Lokalanästhetikums um die Arteria axillaris
- Lokalanästhetikum: 15–20 ml
ALLGEMEINE ÜBERLEGUNGEN
Die axilläre Plexus-brachialis-Blockade ist relativ einfach durchzuführen und kann im Vergleich dazu mit einem geringeren Komplikationsrisiko verbunden sein interskalenär (z. B. Punktion des Rückenmarks oder der Wirbelarterie) und supraklavikuläre Blockaden des Plexus brachialis (z. B. Pneumothorax). In klinischen Szenarien, in denen der Zugang zu den oberen Teilen des Plexus brachialis schwierig oder unmöglich ist (z. B. lokale Infektion, Verbrennungen, Venenverweilkatheter), kann die Fähigkeit, den Plexus auf einer distaleren Ebene zu betäuben, wichtig sein. Obwohl in der Regel einzelne Nerven erkennbar sind, ist dies nicht zwingend erforderlich, da für eine wirksame Blockade bereits die Ablagerung von Lokalanästhetikum um die A. axillaris herum ausreicht.
ULTRASCHALL-ANATOMIE
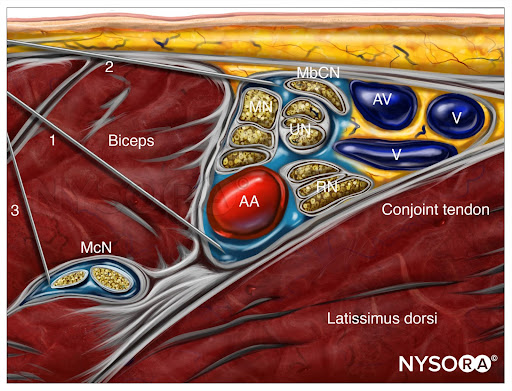
Die interessierenden Strukturen sind oberflächlich (1–3 cm unter der Haut), und die A. axillaris ist leicht innerhalb eines Zentimeters der Hautoberfläche auf der medialen Seite des proximalen Arms zu identifizieren (Abbildung 1-A). Die Arterie wird von einer oder mehreren Achselvenen begleitet, die sich oft medial der Arterie befinden. Wichtig ist, dass übermäßiger Druck mit dem Schallkopf während der Bildgebung die Venen komprimieren kann, wodurch die Venen unsichtbar und anfällig für Punktionen mit der Nadel werden. Um die Arteria axillaris herum, drei der vier Hauptäste der Plexus brachialis Zu sehen sind: der mediane (oberflächlich und lateral der Arterie), der ulnare (oberflächlich und medial der Arterie) und der radiale (hinter und lateral oder medial der Arterie) Nerv. Die Nerven erscheinen als runde echoreiche Strukturen (Abbildung 1-B). Mehrere Autoren haben über die anatomischen Variationen der Nerven relativ zur A. axillaris berichtet; Figure 2 zeigt die gängigsten Muster.
Drei Muskeln umgeben das neurovaskuläre Bündel: der Bizeps (anterior und oberflächlich), der keilförmige Coracobrachialis (anterior und tief) und die verbundene Sehne des Teres major und Latissimus dorsi (medial und posterior). Der N. musculocutaneus befindet sich in den Faszienschichten zwischen den Bizeps- und Coracobrachialis-Muskeln, obwohl seine Lage variabel ist und in jedem Muskel gesehen werden kann. Es wird normalerweise als echoarme, abgeflachte ovale Struktur mit einem hellen echoreichen Rand gesehen. Wenn der Wandler proximal und distal entlang der Längsachse des Arms bewegt wird, scheint sich der Nervus musculocutaneus in der Faszienebene zwischen den beiden Muskeln auf das neurovaskuläre Bündel zu oder von diesem weg zu bewegen. Variationen werden durch die Position des Nervus musculocutaneus relativ zum Nervus medianus und durch die Position des Nervus ulnaris relativ zur Achselvene bestimmt. Weitere Informationen siehe Anatomie der funktionellen Regionalanästhesie.
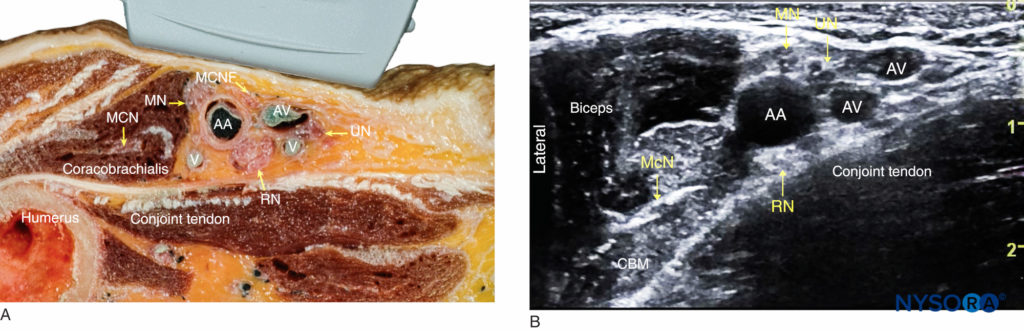
ABBILDUNG 1. (A) Querschnittsanatomie der Achselgrube und Ultraschallbild (B) der Endnerven des Plexus brachialis. Der BP ist um die Axillararterie verstreut und innerhalb des Fettgewebekompartiments eingeschlossen, das die Axillararterie (AA) und die Achselvenen (AV) enthält. MCN, muskulokutaner Nerv. MN, N. medianus; RN, N. radialis; UN, N. ulnaris; MACN, medialer antebrachialer Hautnerv; CBM, Coracobrachialis-Muskel.
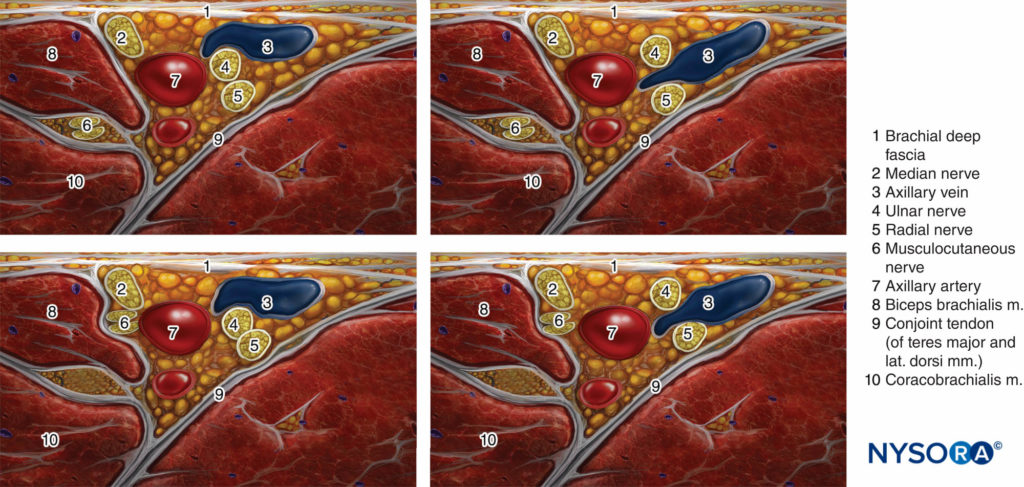
ABBILDUNG 2. Die häufigsten Muster der Nervenlokalisation um die A. axillaris bei ultraschallgeführter Blockade des axillären Plexus brachialis.
Aus dem Kompendium der Regionalanästhesie: Kognitives Priming für eine axilläre Plexus-Brachialis-Blockade.
VERTEILUNG DER ANÄSTHESIE
Die axilläre Blockade des Plexus brachialis (einschließlich des Nervus musculocutaneus) führt zu einer Anästhesie der oberen Extremität von der Mitte des Arms bis einschließlich der Hand. Wichtig ist, dass die Blockade ihren Namen vom Ansatz und nicht vom N. axillaris hat, der selbst nicht blockiert ist, weil er weiter proximal in der Axilla vom hinteren Rückenmark abgeht. Daher wird die Haut über dem Deltamuskel nicht betäubt (Figure 3). Mit Nervenstimulator und Orientierungspunkt-basiert TechnikenDie Blockade des Nervus musculocutaneus ist oft unzuverlässig. Der Nervus musculocutaneus lässt sich jedoch durch eine separate Injektion unter Ultraschallführung gut darstellen und zuverlässig anästhesieren. Bei Bedarf kann die mediale Haut des Oberarms (Nerv intercostobrachialis, T2) durch eine zusätzliche subkutane Injektion knapp distal der Achselhöhle blockiert werden.
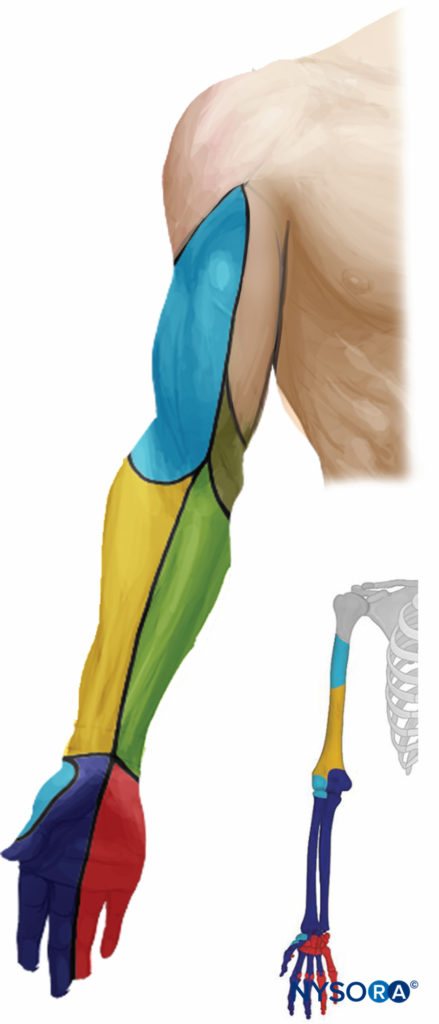
ABBILDUNG 3. Sensorische Verteilung nach axillärer Plexus-brachialis-Blockade.
AUSRÜSTUNG
- Ultraschallgerät mit Linearschallkopf (8–14 MHz), steriler Hülle und Gel
- Standardschublade für Nervenblockaden
- Spritzen mit Lokalanästhetikum (20 ml)
- 5 cm lange, 22 Gauge, kurz abgeschrägte, isolierte Stimulationsnadel
- Peripherer Nervenstimulator
- Einspritzdrucküberwachungssystem öffnen
- Sterile Handschuhe
Erfahren Sie mehr darüber Ausrüstung für periphere Nervenblockaden
WAHRZEICHEN UND PATIENTENPOSITIONIERUNG
Eine Abduktion des Arms um 90 Grad ist erforderlich, um die Platzierung des Schallkopfs und das Vorschieben der Nadel zu ermöglichen (Figure 4). Es sollte darauf geachtet werden, den Arm nicht zu stark abzuspreizen, da dies zu Beschwerden des Patienten sowie zu Zug am Plexus brachialis führen kann, wodurch er theoretisch anfälliger für Verletzungen durch Nadeln oder Injektionen wird. Der Musculus pectoralis major wird bei seinem Ansatz am Humerus palpiert, und der Wandler wird unmittelbar distal von diesem Punkt senkrecht zur Achse des Arms auf der Haut platziert. Der Ausgangspunkt sollte sein, dass der Schallkopf sowohl über den Bizeps- als auch den Trizepsmuskeln liegt (dh auf der medialen Seite des Arms). Gleitend der Wandler proximal bringt die A. axillaris, die Conjoint-Sehne und die Endäste des Plexus brachialis in Sicht, wenn sie nicht ohne weiteres sichtbar sind.
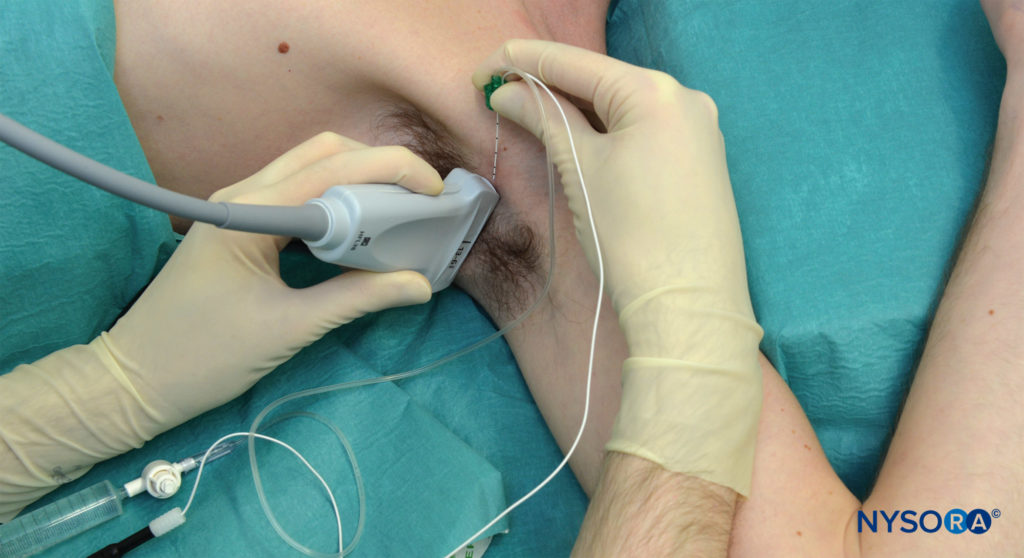
ABBILDUNG 4. Patientenposition und Nadeleinführung für die ultraschallgeführte (in-plane) axilläre Plexus-brachialis-Blockade. Alle Nadelumleitungen erfolgen über dieselbe Nadeleinstichstelle.
ZIEL
Ziel ist es, ein Lokalanästhetikum um die A. axillaris zu deponieren. Typischerweise sind zwei oder drei Injektionen erforderlich. Zusätzlich sollte ein Aliquot des Lokalanästhetikums um den N. musculocutaneus injiziert werden.
Aus dem Kompendium der Regionalanästhesie: Reverse Ultrasound Anatomy für eine axilläre Plexus-brachialis-Blockade mit Nadeleinführung in der gleichen Ebene und Ausbreitung des Lokalanästhetikums (blau). Die Abbildung zeigt 3 Nadelinjektionen. AA, Axillararterie; AV, Achselvene; McN, musculokutaner Nerv; MN, N. medianus; UN, N. ulnaris; RN, N. radialis; MbCN, N. cutaneus brachialis medialis.
TECHNISCH
Die Haut wird desinfiziert und der Schallkopf in der Kurzachsenausrichtung positioniert, um die Achselarterie etwa 1–3 cm von der Hautoberfläche entfernt zu identifizieren. Sobald die Arterie identifiziert ist, wird versucht, die echoreichen N. medianus, ulnaris und radialis zu identifizieren (Figure 5). Diese sind jedoch mit Ultraschall nicht immer gut sichtbar. Häufig vorhanden, ein akustisches Verbesserungsartefakt tief in der Arterie wird oft als Radialnerv fehlinterpretiert. Das Vorabscannen sollte auch die Position des Nervus musculocutaneus zeigen, in der Ebene zwischen den Coracobrachialis- und Bizepsmuskeln oder innerhalb eines der Muskeln (häufig ist eine leichte Bewegung des Schallkopfs von proximal nach distal erforderlich, um diesen Nerv sichtbar zu machen) (Figure 6).
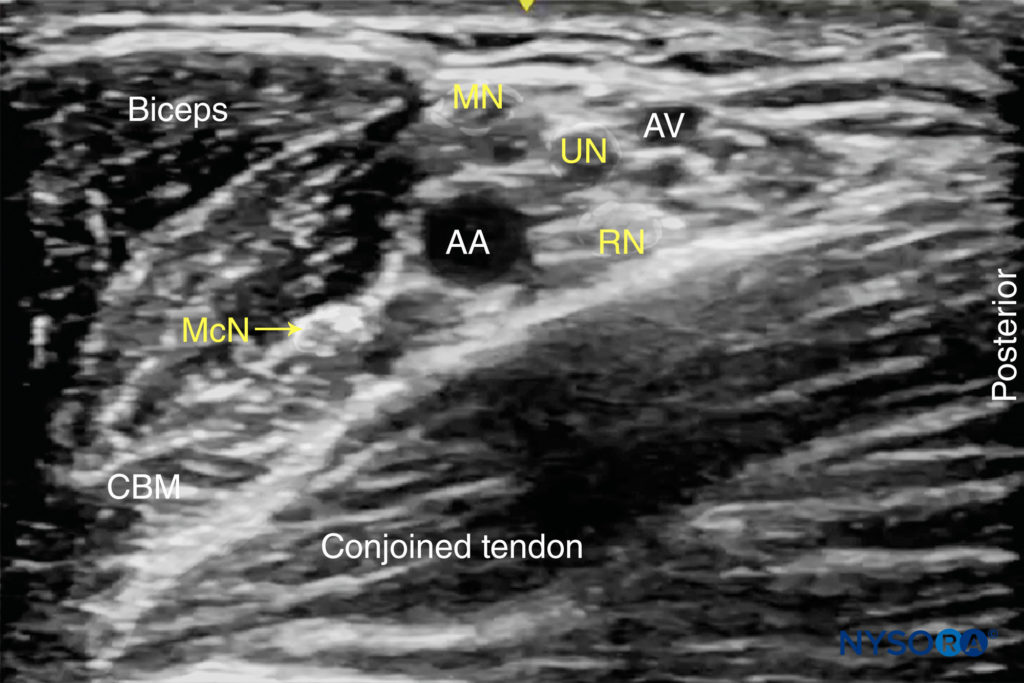
ABBILDUNG 5. Die medianen (MN), ulnaren (UN) und radialen (RN) Nerven sind verstreut um die A. axillaris (AA) zu sehen. Der Musculocutaneus (MCN) ist zwischen dem Bizeps und dem Coracobrachialis-Muskel (CBM) zu sehen, weg vom Rest des Plexus brachialis. AV, Achselvene.
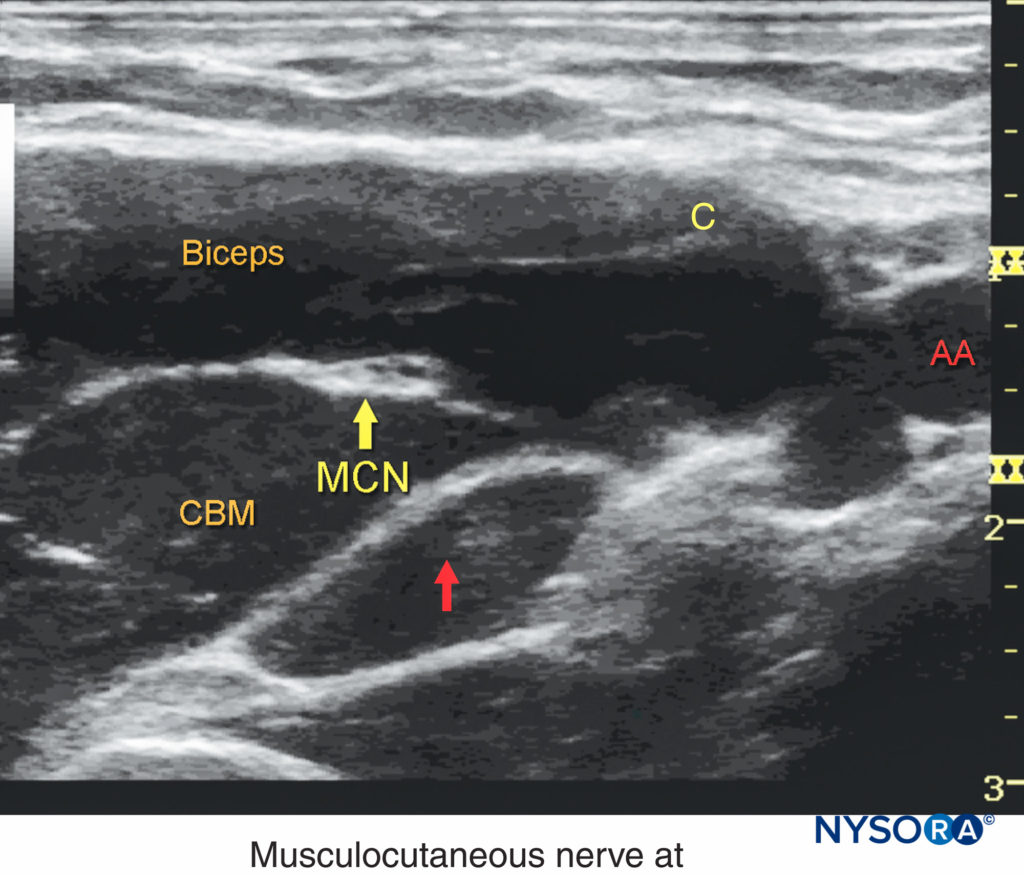
ABBILDUNG 6. Der N. musculocutaneus (MCN) befindet sich wenige Zentimeter entfernt von der A. axillaris (AA) zwischen dem Bizeps und dem M. coracobrachialis. Der Verlauf des MCN entlang des Oberarms weist häufige anatomische Variationen auf. Für eine erfolgreiche Blockade des axillären Plexus brachialis sind in der Regel ein systematisches Scannen zur Identifizierung des Nervs und eine separate Injektion eines Lokalanästhetikums erforderlich.
Die Nadel wird in der gleichen Ebene von anterior eingeführt und auf die posteriore Seite der A. axillaris gerichtet (Figure 7). Da Nerven und Gefäße im neurovaskulären Bündel durch benachbarte Muskulatur eng beieinander positioniert sind, kann das Vorschieben der Nadel eine vorsichtige Hydrodissektion mit einer kleinen Menge Lokalanästhetikum oder anderen Injektionsmitteln erfordern. Bei dieser Technik werden 0.5–2 ml injiziert, die die Ebene angeben, in der sich die Nadelspitze befindet. Die Nadel wird dann vorsichtig schrittweise um jeweils wenige Millimeter vorgeschoben. Die Verwendung von Nervenstimulation wird empfohlen, um das Risiko einer Verletzung des Nadelnervs während des Nadelvorschubs zu verringern. Das Lokalanästhetikum sollte zuerst hinter der Arterie aufgebracht werden, um zu vermeiden, dass die interessierenden Strukturen tiefer verschoben und die Nerven verdeckt werden, was auftreten kann, wenn zuerst Injektionen für die N. medianus oder ulnaris durchgeführt werden.
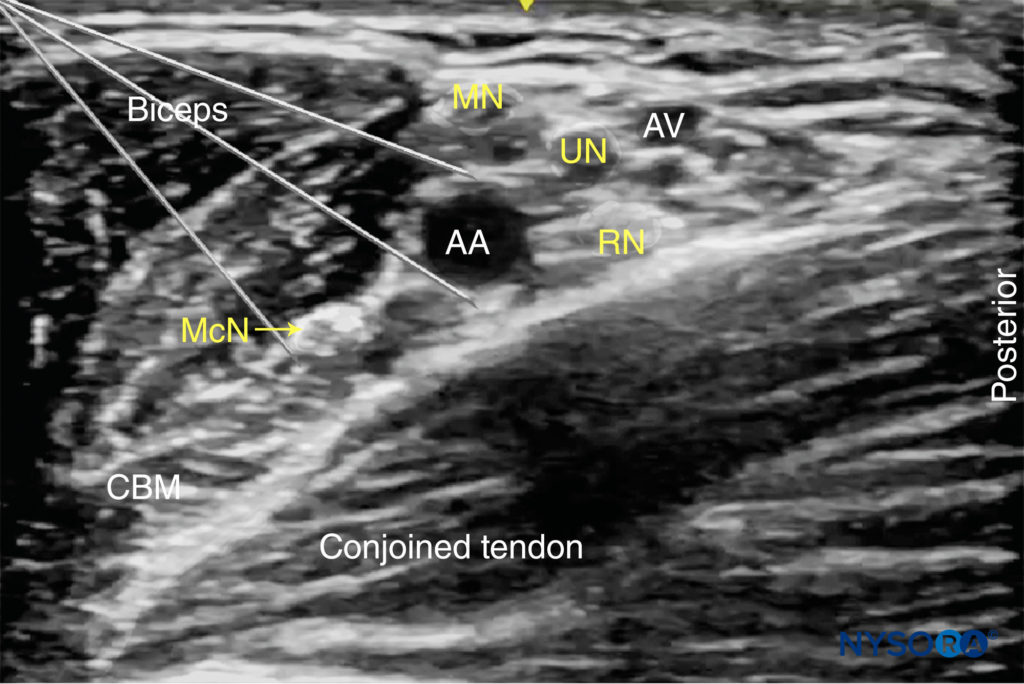
ABBILDUNG 7. Nadelinsertionen für die axilläre Plexus-brachialis-Blockade. Die axilläre Blockade kann durch zwei bis vier separate Injektionen erreicht werden, abhängig von der Anordnung der Nerven um die A. axillaris (AA) und der Qualität des Bildes. MCN, muskulokutaner Nerv; MN, N. medianus; RN, N. radialis; UN, N. ulnaris. AA, Achselvene, AV, Achselvene.
Der posterior gelegene N. radialis ist oft deutlicher sichtbar, wenn er mit Lokalanästhetikum umgeben ist. Sobald 5–7 ml verabreicht wurden, wird die Nadel fast bis auf Hautniveau zurückgezogen, in Richtung der N. medianus und ulnaris umgelenkt und weitere 7–10 ml in diese Bereiche injiziert, um die Ausbreitung um die Nerven herum zu vervollständigen. Der beschriebene Injektionsablauf ist in demonstriert Figure 8.
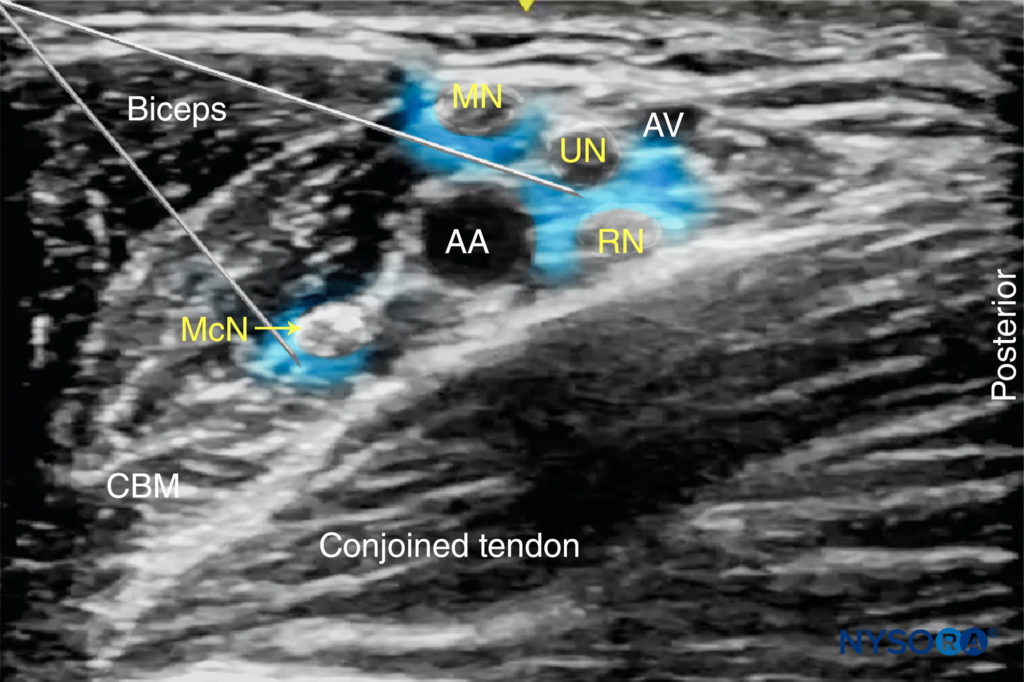
ABBILDUNG 8. Dieses Bild zeigt das ideale Verteilungsmuster des Lokalanästhetikums. Bei dieser besonderen Anordnung der Nerven ermöglicht eine einzelne Nadel, die oberflächlich zur Arterie geführt wird, zwei Injektionen: eine für die Median (MN) und eine zweite zwischen Ulnar (UN) und Radial (RN). Der muskulokutane (MCN) erfordert eine separate Injektion.
Ein alternativer, perivaskulärer Ansatz besteht darin, das Lokalanästhetikum einfach tief in die Arterie in der 6-Uhr-Position zu injizieren, anstatt die drei Nerven einzeln zu behandeln. Diese Technik kann die Dauer des Blockverfahrens verkürzen, aber auch die Zeit des Einsetzens verzögern, was zu keinem Unterschied in der Gesamtzeit von der Hautpunktion bis zum Einsetzen des chirurgischen Blocks führt. Als letzter Schritt des Verfahrens wird die Nadel zurückgezogen und zum Nervus musculocutaneus umgeleitet. Sobald der Nerv am Nerv anliegt (Stimulation führt zu einer Flexion des Ellbogens), werden 5–7 ml Lokalanästhetikum aufgetragen. Gelegentlich liegt der Nervus musculocutaneus in unmittelbarer Nähe des Nervus medianus, wodurch eine separate Injektion unnötig wird. Bei einem erwachsenen Patienten sind normalerweise 20 ml Lokalanästhetikum für eine erfolgreiche Blockade ausreichend, obwohl erfolgreiche Blockaden mit kleineren Volumina beschrieben wurden. Eine ausreichende Ausbreitung innerhalb der axillären Plexus-Brachialis-Scheide ist für den Erfolg erforderlich, wird jedoch selten mit einer einzigen Injektion gesehen. Dies wird mit zwei bis drei Umleitungen erreicht, und für eine zuverlässige Blockade sind normalerweise Injektionen von 5-7 ml erforderlich, sowie eine separate Injektion, um den Nervus musculocutaneus zu blockieren.
TIPPS
- Häufiges Absaugen und langsame Verabreichung des Lokalanästhetikums sind entscheidend, um das Risiko einer intravaskulären Injektion zu verringern. Fälle von systemische Toxizität wurden nach scheinbar unkomplizierten ultraschallgeführten axillären Plexus-brachialis-Blockaden berichtet.
- Wenn trotz Injektion des Lokalanästhetikums keine Ausbreitung auf dem Ultraschallbild zu sehen ist, befindet sich die Nadelspitze möglicherweise in einer Vene. In diesem Fall sollte die Injektion sofort abgebrochen und die Nadel leicht zurückgezogen werden. Der Druck auf den Schallkopf sollte verringert werden, bevor das Ultraschallbild erneut auf das Vorhandensein von Gefäßstrukturen untersucht wird.
- Anatomische Variationen in der Position des Nervus musculocutaneus wurden beschrieben. In 16 % der Fälle spaltet sich der N. musculocutaneus distal der Axilla vom N. medianus ab. In diesem Fall ist keine separate Injektion erforderlich, um den Nervus musculocutaneus zu blockieren, da er durch das Lokalanästhetikum blockiert wird, das um den Nervus medianus injiziert wird.
KONTINUIERLICHE ULTRASCHALLGEFÜHRTE AXILLARBLOCKIERUNG
Der axilläre Verweilkatheter ist eine nützliche Technik zur Analgesie und Sympathikusblockade. Das Ziel des kontinuierlichen Axillarblocks ist es, den Katheter in der Nähe der Äste des Plexus brachialis (dh innerhalb der „Hülle“ des Plexus brachialis) zu platzieren. Das Verfahren ist ähnlich dem zuvor beschriebenen in Ultraschallgeführter interskalenärer Plexus brachialis. Die Nadel wird typischerweise in einer Ebene von anterior nach posterior eingeführt, genau wie bei der Einzelinjektionstechnik). Nach einer anfänglichen Injektion eines Lokalanästhetikums zur Bestätigung der korrekten Position der Nadelspitze hinter der A. axillaris wird der Katheter 3–5 cm hinter der Nadelspitze eingeführt. Die Injektion wird dann durch den Katheter wiederholt, um eine ausreichende Ausbreitung des Lokalanästhetikums zu dokumentieren, wobei die Achselarterie umhüllt wird. Alternativ kann die A. axillaris im Längsschnitt dargestellt werden, wobei der Katheter in der Längsebene neben der A. axillaris eingeführt wird. Der longitudinale Zugang erfordert ein deutlich höheres Maß an sonographischem Geschick; Derzeit liegen keine Daten vor, die darauf hindeuten, dass ein Ansatz effektiver ist als der andere.
Weiterlesen: Axillärer Plexus-brachialis-Block – Orientierungspunkte und Nervenstimulationstechnik
Ein ergänzendes Video zu diesem Block finden Sie unter Video zur ultraschallgeführten Blockade des axillären Plexus brachialis
Dieser Text war ein Inhaltsbeispiel aus dem Kompendium der Regionalanästhesie auf dem NYSORA LMS.
NYSORAs Kompendium der Regionalanästhesie ist einfach der umfassendste und praktischste Lehrplan für Regionalanästhesie von A bis Z mit NYSORAs Premium-Inhalten. Im Gegensatz zu Lehrbüchern und E-Books wird das Kompendium kontinuierlich aktualisiert und enthält die neuesten Videos, Animationen und visuellen Inhalte von NYSORA.
Das Kompendium ist einer von mehreren Goldstandard-Bildungskursen im Lernsystem von NYSORA (das NYSORA LMS) und die Registrierung bei NYSORALMS.com ist gratis. Der VOLLSTÄNDIGE Zugriff auf das Kompendium basiert jedoch auf einem Jahresabonnement, da eine Armee von Illustratoren, Videoeditoren und ein Schulungsteam erforderlich sind, um es weiterhin zum BESTEN Werkzeug für die Schulung in allen Bereichen der Regionalanästhesie zu machen. Während Sie sich das Kompendium als E-Book über Steroide vorstellen können, wird Ihnen eine schnelle Probefahrt in Echtzeit ein Gefühl dafür geben, wie unglaublich das Kompendium wirklich ist. Ihr Abonnement wird die Art und Weise verändern, wie Sie über Regionalanästhesie lesen:
- Visuell lernen: Alles regional, einschließlich Wirbelsäule, Epidural und Nervenblockade Verfahren und Verwaltungsprotokolle
- Sehen Sie sich Schritt-für-Schritt-Techniken für über 60 Nervenblockaden an
- Greifen Sie auf die sagenumwobenen Illustrationen, Animationen und Videos von NYSORA zu (z. B. Reverse Ultrasound Anatomy)
- Greifen Sie über die Desktop-Plattform und die mobile App auf RA-Informationen auf jedem Gerät zu
- Erhalten Sie Echtzeit-Updates
- Review-Infografiken zur Prüfungsvorbereitung (z. B. EDRA)
- Verwenden Sie den Community-Feed mit echten Falldiskussionen, Bildern und Videos, die von Abonnenten und weltweit führenden Experten gleichermaßen gepostet und diskutiert werden.
Auch wenn Sie das Kompendium nicht abonnieren möchten, registrieren Sie sich doch beim NYSORA LMS, erfahren Sie als Erster, was es Neues in der Regionalanästhesie gibt, und beteiligen Sie sich an Fallbesprechungen.
Hier ist, wovon sich die Aktivität ernährt NYSORA LMS sieht aus wie:
Wir sind davon überzeugt, dass, sobald Sie das erleben Kompendium auf die NYSORA LMS, und Sie werden nie wieder zu Ihren alten Büchern zurückkehren, und Ihr Abonnement wird dazu beitragen, NYSORA.com für den Rest der Welt kostenlos zu halten.
Zusätzliche Lektüre
- SCOnceição DB, Helayel PE, Carvalho FA, Wollmeister J, Oliveira Filho GR: Imagens ultra-sonográficas do plexo braquial na região axilar [Ultrasound images of the brachial plexus in the axillary region]. Rev Bras Anestesiol 2007;57:684–689.
- Christophe JL, Berthier F, Boillot A, et al: Bewertung topografischer Variationen der Nerven des Plexus brachialis an der Achselhöhle mittels Ultraschall. Br. J. Anaesth 2009;103:606–612.
- Ustuner E, Yılmaz A, Özgencil E, Okten F, Turhan SC: Ultraschallanatomie der Brachialplexusnerven im neurovaskulären Bündel an der Achselhöhle bei Patienten, die sich einer Blockanästhesie der oberen Extremitäten unterziehen. Skeletal Radiol 2013;42:707–713.
- Silva MG, Sala-Blanch X, Marín R, Espinoza X, Arauz A, Morros C: Bloqueo axilar ecoguiado: variaciones anatómicas de la disposición de los 4 nervios terminales del plexo braquial en relación con la arteria humeral [Ultraschallgeführter Achselblock: anatomische Variationen der Endäste des Plexus brachialis in Bezug auf die A. brachialis]. Rev. Esp Anestesiol Reanim 2014;61:15–20.
- Bernucci F, Gonzalez AP, Finlayson RJ, Tran DQ: Ein prospektiver, randomisierter Vergleich zwischen perivaskulärer und perineuraler ultraschallgeführter axillärer Plexus-brachialis-Blockade. Reg Anesth Pain Med 2012;37: 473–477.
- B. O'Donnell, J. Riordan, I. Ahmad, G. Iohom: Kurzberichte: Eine klinische Bewertung der Blockierungseigenschaften unter Verwendung von einem Milliliter 2% Lidocain bei einer ultraschallgeführten axillären Plexus-Arm-Blockade. Anesth Analg 2010;111: 808–810.
- Robards C, Clendenen S, Greengrass R: Intravaskuläre Injektion während einer ultraschallgeführten Axillarblockade: negative Aspiration kann irreführend sein. Anesth Analg 2008;107:1754–1755.
- Orebaugh SL, Pennington S: Variante der Lokalisation des N. musculocutaneus während der Blockade des N. axillaris. J Clin Anesth 2006;18:541–544.
- Remerand F, Laulan J, Couvret C, et al: Befindet sich der Musculocutaneus-Nerv wirklich im Coracobrachialis-Muskel, wenn eine Achselblockade durchgeführt wird? Eine Ultraschalluntersuchung. Anesth Analg 2010;110:1729–1734.
- Aguirre J, Blumenthal S, Borgeat A: Ultraschallführung und Erfolgsraten der axillären Plexus-brachialis-Blockade – I. Can J Anaesth 2007;54:583.
- Alakkad H, Chin KJ: Die Bedeutung einer guten Nadelungstechnik bei der ultraschallgeführten Axillarblockade. Reg Anesth Pain Med 2013;38:166.
- Aveline C: Ultraschallgeführter axillärer perivaskulärer Zugang: Wirksamkeit und Sicherheit müssen noch nachgewiesen werden. Reg Anesth Pain Med 2013;38:74.
- Baumgarten RK, Thompson GE: Ist Ultraschall bei einer routinemäßigen Axillablockade notwendig? Reg Anesth Pain Med 2006;31:88–89.
- Berthier F, Lepage D, Henry Y, Vuillier F, et al: Anatomische Grundlagen für die ultraschallgeführte Regionalanästhesie am Übergang von Axilla und Oberarm. Surg Radiol Anat 2010;32:299–304.
- Bigeleisen PE: Eine Nervenpunktion und offensichtliche intraneurale Injektion während einer ultraschallgeführten Axillarblockade führt nicht immer zu einer neurologischen Verletzung. Anesthesiology 2006;105:779–783.
- S. Bloc, L. Mercadal, T. Garnier, B. Komly, P. Leclerc, B. Morel, C. Ecoffey, G. Dhonneur. Komfort des Patienten während der Platzierung von Axillarblöcken: ein randomisierter Vergleich der Neurostimulations- und der Ultraschallführungstechniken. Eur J Anaesthesiol. 2010 Jul;27(7):628-33. [PubMed:20299995]
- Bruhn J, Fitriyadi D, van Geffen GJ: Ein Gleiten zum Radialnerv während einer ultraschallgeführten Axillarblockade. Reg Anesth Pain Med 2009;34:623; Antwort des Autors 623–624.
- Campoy L, Bezuidenhout AJ, Gleed RD, et al: Ultrasound-guided approach for axillaris brachial plexus, femoral nerve, and ischiadicus Blocks in dogs. Tierarzt Anaesth Analg 2010;37:144–153.
- Casati A., Danelli G., Baciarello M. et al.: Ein prospektiver, randomisierter Vergleich zwischen Ultraschall- und Nervenstimulationsführung für die Blockierung des axillären Plexus brachialis mit mehreren Injektionen. Anesthesiology 2007;106:992–996.
- Chan VW, Perlas A, McCartney CJ, Brull R, Xu D, Abbas S: Ultraschallführung verbessert die Erfolgsrate der axillären Plexus-Brachialis-Blockade. Can J Anaesth 2007;54:176–182.
- Chin KJ, Alakkad H, Cubillos JE: Einzel-, Doppel- oder Mehrfachinjektionstechniken für nicht ultraschallgeführte axilläre Plexus brachialis-Blockade bei Erwachsenen, die sich einer Operation des Unterarms unterziehen. Cochrane Database Syst Rev 2013;8:CD003842.
- Cho S, Kim YJ, Baik HJ, Kim JH, Woo JH: Vergleich ultraschallgeführter Techniken zur Blockade des Plexus brachialis axillaris: perineurale Injektion versus einfache oder doppelte perivaskuläre Infiltration. Yonsei Med J 2015;56:838–844.
- Cho S, Kim YJ, Kim JH, Baik HJ: Doppelinjektion perivaskulärer ultraschallgeführter axillärer Plexus brachialis Blockierung gemäß Nadelpositionierung: 12-Uhr- gegenüber 6-Uhr-Position der A. axillaris. Korean J Anesthesiol 2014;66:112–119.
- Clendenen SR, Riutort K, Ladlie BL, Robards C, Franco CD, Greengrass RA: Dreidimensionaler ultraschallunterstützter axillärer Plexusblock in Echtzeit definiert Weichgewebeebenen. Anesth Analg 2009;108:1347–1350.
- Dibiane C, Deruddre S, Zetlaoui PJ: Eine muskulokutane Nervenvariation, die während einer ultraschallgeführten Axillarisblockade beschrieben wurde. Reg Anesth Pain Med 2009;34:617–618.
- Dolan J, McKinlay S: Früherkennung einer intravaskulären Injektion während einer ultraschallgeführten axillären Plexus-Brachialis-Blockade. Reg Anesth Pain Med 2009;34:182.
- Dufour E, Laloe PA, Culty T, Fischler M: Ultraschall- und neurostimulationsgeführter axillärer Plexus-brachialis-Block zur Resektion eines Hämodialyse-Fistel-Aneurysmas. Anesth Analg 2009;108:1981–1983.
- Errando CL, Pallardo MA, Herranz A, Peiro CM, de Andres JA: Bilateraler axillärer Plexus brachialis blockiert durch multiple Nervenstimulation und Ultraschall bei einem multiplen Traumapatienten [auf Spanisch]. Rev. Esp Anestesiol Reanim 2006;53:383–386.
- Ferraro LH, Takeda A, dos Reis Falcão LF, Rezende AH, Sadatsune EJ, Tardelli MA: Bestimmung des minimalen wirksamen Volumens von 0.5 % Bupivacain für die ultraschallgeführte axilläre Plexus-Arm-Blockade. Braz J Anesthesiol 2014;64:49–53.
- Forero CM, Gomez Lora CP, Bayegan D: Unerkannte intravaskuläre Injektion während einer ultraschallgeführten Achselblockade. Can J Anaesth 2013;60:329–30.
Fregnani JH, Macéa MI, Pereira CS, Barros MD, Macéa JR: Abwesenheit des Musculocutaneus: eine seltene anatomische Variation mit möglichen klinisch-chirurgischen Implikationen. Sao Paulo Med J 2008;126:288–290. - Frkovic V, Ward C, Preckel B, et al: Einfluss der Armposition auf die Ultraschallsichtbarkeit des axillären Plexus brachialis. Eur J Anaesthesiol 2015;32: 771–780.
- Gelfand HJ, Ouanes JP, Lesley MR, et al: Analgetische Wirksamkeit der ultraschallgeführten Regionalanästhesie: Metaanalyse. J Clin Anesth 2011;232:90–96.
- González AP, Bernucci F, Pham K, Correa JA, Finlayson RJ, Tran DQ: Effektives Mindestvolumen von Lidocain für die ultraschallgeführte Axillarblockade mit Doppelinjektion. Reg Anesth Pain Med 2013;38:16–20.
- Grey AT: Die gemeinsame Sehne von Latissimus dorsi und Teres major: ein wichtiger Orientierungspunkt für die ultraschallgeführte Axillarblockade. Reg Anesth Pain Med 2009;34:179–180.
- Grey AT, Schafhalter-Zoppoth I: „Bajonettartefakt“ bei ultraschallgesteuerter transarterieller Axillarblockade. Anesthesiology 2005;102:1291–1292.
- Hadžic A, Dewaele S, Gandhi K, Santos A: Volumen und Dosis des Lokalanästhetikums, das erforderlich ist, um den axillären Plexus brachialis unter Ultraschallführung zu blockieren. Anesthesiology 2009;111:8–9.
- Harper GK, Stafford MA, Hill DA: Mindestvolumen an Lokalanästhetikum, das erforderlich ist, um jeden der konstituierenden Nerven des axillären Plexus brachialis zu umgeben, unter Verwendung von Ultraschallführung: eine Pilotstudie. Br. J. Anaesth 2010;104:633–636.
- Imasogie N., Ganapathy S., Singh S., Armstrong K., Armstrong P.: Ein prospektiver, randomisierter, doppelblinder Vergleich von ultraschallgeführten axillären Plexus-brachialis-Blockaden mit 2 versus 4 Injektionen. Anesth Analg 2010;110:1222–1226.
- Jung MJ, Byun HY, Lee CH, Moon SW, Oh MK, Shin H: Mediale antebrachiale Hautnervenverletzung nach Plexus brachialis-Blockade: zwei Fallberichte. Ann Rehabil Med 2013;37:913–918.
- Kjelstrup T, Courivaud F, Klaastad Ø, Breivik H, Hol PK: Hochauflösende MRT demonstriert die detaillierte Anatomie des axillären Plexus brachialis. Eine Pilot Studie. Acta Anaesthesiol Scand 2012;56:914–919.
- Kjelstrup T, Hol PK, Courivaud F, Smith HJ, Røkkum M, Klaastad Ø: MRI of axillary brachial plexus blocks: a randomized controlled study. Eur J Anaesthesiol 2014;31:611–619.
- Kokkalis ZT, Mavrogenis AF, Saranteas T, Stavropoulos NA, Anagnostopoulou S: Ultraschallgeführte muskulokutane Nervenblockade der vorderen Axilla. Radiol Med 2014;119:135–141.
- Liu FC, Liou JT, Tsai YF, et al: Wirksamkeit der ultraschallgeführten axillären Plexus-Brachialis-Blockade: eine vergleichende Studie mit einer Nervenstimulator-geführten Methode. Chang Gung Med J 2005;28:396–402.
- Lo N., Brull R., Perlas A. et al.: Entwicklung der ultraschallgeführten Axillar-Brachialplexus-Blockade: Retrospektive Analyse von 662 Blockaden. Can J Anaesth 2008;55:408–413.
- López-Morales S, Moreno-Martín A, Leal del Ojo JD, Rodriguez-Huertas F: Bloqueo axilar ecoguiado frente a bloqueo infraclavicular ecoguiado para la cirugía de miembro superior ]. Rev. Esp Anestesiol Reanim 2013;60:313–319.
- Luyet C, Constantinescu M, Waltenspül M, Luginbühl M, Vögelin E: Übergang vom Nervenstimulator zur sonographisch gesteuerten axillären Plexus-Brachialanästhesie in der Handchirurgie: Blockqualität und Patientenzufriedenheit in der Übergangszeit. J Ultrasound Med 2013;32: 779–786.
- Luyet C, Schüpfer G, Wipfli M, Greif R, Luginbühl M, Eichenberger U: Different learning curves for axillary brachial plexus block: Ultraschallführung versus Nervenstimulation. Anesthesiol Res Pract 2010;2010:309462.
- Mannion S, Capdevila X: Ultraschallführung und Erfolgsraten der axillären Plexus-brachialis-Blockade – II. Can J Anaesth 2007;54:584.
- Marhofer P, Eichenberger U, Stockli S, et al: Ultrasonographisch geführte axilläre Plexusblöcke mit geringen Mengen an Lokalanästhetika: eine Crossover-Studie mit Freiwilligen. Anästhesie 2010;65:266–271.
- Morros C, Pérez-Cuenca MD, Sala-Blanch X, Cedó F: Bloqueo axilar del plexo braquial guiado por ecografía. Curva de aprendizaje y resultados [Ultraschallgeführte Blockade des Plexus brachialis axillaris: Lernkurve und Ergebnisse]. Rev. Esp Anestesiol Reanim 2011;58:74–79.
- Morros C, Perez-Cuenca MD, Sala-Blanch X, Cedo F: Beitrag der Ultraschallführung zur Leistung der axillären Plexus-brachialis-Blockade mit multipler Nervenstimulation [auf Spanisch]. Rev. Esp Anestesiol Reanim 2009;56:69–74.
- O'Donnell BD, Iohom G. Eine Schätzung des minimalen effektiven Anästhetikumvolumens von 2% Lidocain bei der ultraschallgeführten axillären Plexus-Brachialis-Blockade. Anästhesiologie 2009;111:25–29.
- O'Donnell BD, Ryan H, O'Sullivan O, Iohom G: Ultraschallgeführte Axillar-Plexus-Brachialis-Blockierung mit 20 Milliliter Lokalanästhetikum-Mischung versus Vollnarkose für die Traumachirurgie der oberen Extremitäten: eine beobachterblinde, prospektive, randomisierte, kontrollierte Studie. Anesth Analg 2009;109: 279–283.
- O'Sullivan O, Aboulafia A, Iohom G, O'Donnell BD, Shorten GD: Proaktive Fehleranalyse der ultraschallgeführten axillären Plexus-brachialis-Blockade. Reg Anesth Pain Med 2011;36:502–507.
- O'Sullivan O, Shorten GD, Aboulafia A: Determinanten des Erlernens einer ultraschallgeführten axillären Plexus-Brachialis-Blockade. Clin Teach 2011;8:236–240.
- Orebaugh SL, Williams BA, Vallejo M, Kentor ML: Unerwünschte Ergebnisse im Zusammenhang mit stimulatorbasierten peripheren Nervenblockaden mit versus ohne Ultraschallvisualisierung. Reg Anesth Pain Med 2009;34:251–255.
- Perlas A, Chan VW, Simons M: Untersuchung und Lokalisierung des Plexus brachialis mit Ultraschall und elektrischer Stimulation: eine Freiwilligenstudie. Anästhesiologie 2003;99:429–435.
- Perlas A, Niazi A, McCartney C, Chan V, Xu D, Abbas S: Die Empfindlichkeit der motorischen Reaktion auf Nervenstimulation und Parästhesie für die Nervenlokalisierung, wie durch Ultraschall bewertet. Reg Anesth Pain Med 2006;31:445–450.
- Porter JM, McCartney CJ, Chan VW: Nadelplatzierung und Injektion hinter der Axillararterie können eine erfolgreiche Blockade des infraklavikulären Plexus brachialis vorhersagen: ein Bericht über drei Fälle. Can J Anaesth 2005;52: 69–73.
- Ranganath A, Srinivasan KK, Iohom G: Ultraschallgeführte Blockade des axillären Plexus brachialis. Med Ultrason 2014;16:246–251.
- Russon K, Blanco R: Versehentliche intraneurale Injektion in den muskulokutanen Nerv, sichtbar gemacht mit Ultraschall. Anesth Analg 2007;105:1504–1505.
- Russon K, Pickworth T, Harrop-Griffiths W. Blockaden der oberen Extremitäten. Anästhesie 2010;65 (Ergänzung 1):48–56.
- Saranteas T, Anagnostopoulou S, Kostopanagiotou G: Ultraschallbildgebung in der Anästhesie: Welches ist der optimale anatomische Punkt, um den N. radialis in der Axilla zu blockieren? Anaesth Intensive Care 2009;37:328–329.
- Satapathy AR, Coventry DM: Blockade des axillären Plexus brachialis. Anesthesiol Res Pract 2011;2011:173796.
- Schoenmakers KP, Wegener JT, Stienstra R: Wirkung des Lokalanästhetikumvolumens (15 vs. 40 ml) auf die Dauer der ultraschallgeführten Single-Shot-Blockade des axillären Plexus brachialis: eine prospektive randomisierte, beobachterblinde Studie. Reg Anesth Pain Med 2012;37:242–247.
- Schwemmer U, Schleppers A, Markus C, Kredel M, Kirschner S, Roewer N: Operatives Management bei axillären Plexus-Brachialblockaden: Vergleich von Ultraschall und Nervenstimulation. Anaesthesist 2006;55: 451–456.
- Sites BD, Beach ML, Spence BC, et al: Ultraschallführung verbessert die Erfolgsrate einer perivaskulären Axillarplexusblockade. Acta Anaesthesiol Scand 2006;50:678–684.
- Spence BC, Sites BD, Beach ML: Ultraschallgeführte muskulokutane Nervenblockade: eine Beschreibung einer neuartigen Technik. Reg Anesth Pain Med 2005; 30:198–201.
- Strub B, Sonderegger J, Von Campe A, Grünert J, Osterwalder JJ: Welche Vorteile bietet die ultraschallgeführte Axillarblockade bei der Plexus-brachialis-Anästhesie gegenüber dem konventionellen blinden Vorgehen in der Handchirurgie? J Hand Surg Eur Bd. 2011;36:778–786.
- Sultan SF, Iohom G, Saunders J, Shorten G: Ein klinisches Bewertungstool für die ultraschallgeführte Blockade des axillären Plexus brachialis. Acta Anaesthesiol Scand 2012;56:616–623.
- Takeda A, Ferraro LH, Rezende AH, Sadatsune EJ, Falcão LF, Tardelli MA: Effektive Mindestkonzentration von Bupivacain für den axillären Plexus brachialis, geführt durch Ultraschall. Braz J Anesthesiol 2015;65:163–169.
- Tedore TR, YaDeau JT, Maalouf DB, et al: Vergleich der transarteriellen Achselblockade und der ultraschallgeführten infraklavikulären Blockade für die Chirurgie der oberen Extremitäten: eine prospektive randomisierte Studie. Reg Anesth Pain Med 2009;34:361–365.
- Tran DQ, Clemente A, Tran DQ, Finlayson RJ: Ein Vergleich zwischen ultraschallgeführter infraklavikulärer Blockade unter Verwendung des „Doppelblasen“-Zeichens und neurostimulationsgeführter Axillarblockade. Anesth Analg 2008;107: 1075–1078.
- Tran DQ, Pham K, Dugani S, Finlayson RJ: Ein prospektiver, randomisierter Vergleich zwischen ultraschallgeführter axillarer Plexus-Achsblockade mit doppelter, dreifacher und vierfacher Injektion. Reg Anesth Pain Med 2012;37: 248–253.
- Tran DQ, Russo G, Muñoz L, Zaouter C, Finlayson RJ: Ein prospektiver, randomisierter Vergleich zwischen ultraschallgeführten supraklavikulären, infraklavikulären und axillären Plexus-Blöcken. Reg Anesth Pain Med 2009;34:366–371.
- Veneziano GC, Rao VK, Orebaugh SL: Erkennung einer Lokalanästhesie-Fehlverteilung bei einer axillären Plexus-Brachialis-Blockade, geführt durch Ultraschall und Nervenstimulation. J Clin Anesth 2012;24:141–144.
- Wong DM, Gledhill S, Thomas R, Barrington MJ: Sonographische Lage des N. radialis bestätigt durch Nervenstimulation während axillärer Plexus-brachialis-Blockade. Reg Anesth Pain Med 2009;34:503–507.
- Wong MH, George A, Varma M: Ultraschallgeführte perivaskuläre Blockade des axillären Plexus brachialis: nicht so einfach. Reg Anesth Pain Med 2013;38:167.
- Yang ZX, Pho RW, Kour AK, Pereira BP: Der Nervus musculocutaneus und seine Äste zu den Bizeps- und Brachialismuskeln. J Hand Surg Am 1995;20: 671–675.
- Zetlaoui PJ, Labbe JP, Benhamou D: Die Ultraschallführung bei einer Blockade des Plexus axillaris verhindert nicht die intravaskuläre Injektion. Anästhesiologie 2008;108:761.