1. EINFÜHRUNG
Der Ellbogen ist in der Lage, ein breites Spektrum an Scharnier- und Rotationsbewegungen auszuführen, und ist daher von Natur aus prädisponiert für akute Verletzungen und degenerative Veränderungen. Obwohl die klinische Untersuchung und die routinemäßige Röntgenaufnahme für die Beurteilung von Ellbogenerkrankungen unerlässlich sind, gewinnt der Ultraschall zunehmend an Bedeutung bei der diagnostischen Untersuchung verschiedener Anomalien, die Sehnen und Muskeln, Gelenke, Bänder, Nerven und andere Weichteilstrukturen rund um das Ellbogengelenk betreffen. Nach der US-Untersuchung können CT- und MR-Bildgebung erforderlich sein, um den Zustand der Gelenkhöhle, des Gelenkknorpels und des Knochens weiter zu untersuchen.
2. KLINISCHE ANATOMIE
Eine kurze Beschreibung der komplexen Anatomie des Ellenbogens mit Betonung der anatomischen Merkmale, die einer US-Untersuchung zugänglich sind, einschließlich Gelenke und Bänderkomplexe, Muskeln und Sehnen, neurovaskuläre Strukturen und Schleimbeutel, ist hier enthalten.
3. GELENK- UND BANDKOMPLEXE
Der Ellbogen besteht aus drei Gelenken – radiocapitellar, proximal radio-ulnar und trochlea-ulna –, die sich eine gemeinsame Gelenkhöhle teilen und durch eine Reihe von Weichteilstrukturen stabilisiert werden, einschließlich der lateralen und medialen Kollateralbänder und des vorderen Teils des Gelenks Kapsel.
4. ELLENBOGENGELENK
Die Knochenstrukturen um das Ellbogengelenk umfassen die proximalen Enden der Ulna und des Radius und das distale Ende des Oberarmknochens (Abb.. 1). Der Radiusköpfchen artikuliert mit dem Humeruskapitellum in einem Schwenkmodus und die Ulna mit der Humerustrochlea in einem Scharniermodus. Das proximale Radio-Ulnar-Gelenk besteht aus dem Radiusköpfchen, das sich in der Kerbe sigmoideus (radial) der Ulna dreht und Pro- und Supinationsbewegungen ermöglicht. Diese Gelenke kooperieren bei komplexen Gelenkbewegungen und ermöglichen ein breites Maß an Beugung, Streckung und axialer Rotation. Die Kongruenz der aneinandergrenzenden Gelenkflächen variiert in verschiedenen Ellbogenpositionen und ist maximal, wenn der Ellbogen um 90° gebeugt ist und der Unterarm in der Mitte zwischen vollständiger Pronation und vollständiger Supination liegt. Die Humerustrochlea, die Trochlea-Kerbe der Ulna und das Radiusköpfchen sind mit Ausnahme ihres anterolateralen Anteils von etwa 2 mm dickem Gelenkknorpel bedeckt.
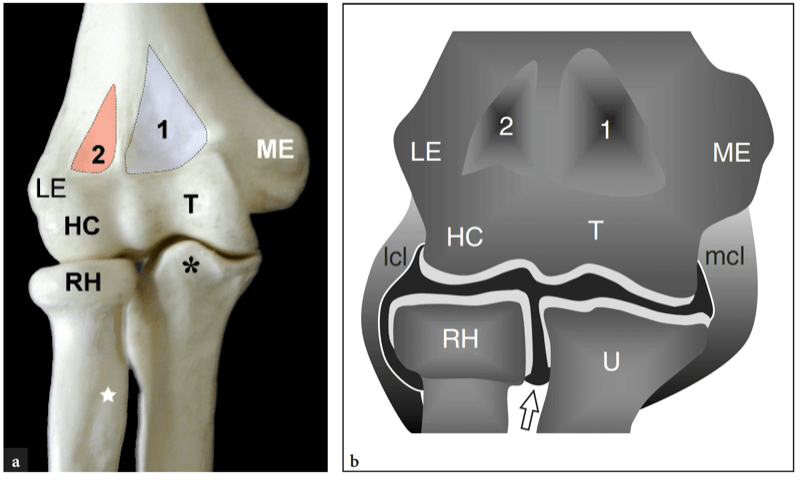
Abb. 1a,b. Ellenbogengelenk. Gelenkanatomie. a Anteriorer Aspekt der Ellenbogenknochen veranschaulicht die Beziehungen der Trochlea (T) und des Capitellum (HC) des distalen Humerus mit dem Processus coronoideus der Ulna (Sternchen) und dem Radiusköpfchen (RH). Das Capitellum des Humerus artikuliert mit der oberen Facette des Radiusköpfchens und bildet das Radio-Capitella-Gelenk, und die Trochlea des Humerus artikuliert mit der Trochlea-Kerbe der Ulna und bildet das Humero-Ulnar-Gelenk. Beobachten Sie die medialen (ME) und lateralen (LE) Epikondylen sowie die Fossae coronoidea (1) und radiale (2) des Humerus. Stern, radiale Tuberositas. b Schematische Darstellung einer koronalen Ansicht durch den Ellbogen zeigt die Ausdehnung der Gelenkhöhle (in schwarz). Beachten Sie die lateralen (lcl) und medialen (mcl) Kollateralbänder, die die Gelenkhöhle auf jeder Seite begrenzen, und die Tasche (Pfeil) des Ellenbogengelenks zwischen Speiche und Ulna, die das obere Radio-Ulnar-Gelenk bilden.
Der Ellbogen ist eines der stabilsten Gelenke des Körpers. In normalen Zuständen reicht die Bewegung des Ellbogengelenks ungefähr von 0° bis 150° Flexion und von 75° in Pronation bis 85° in Supination. Die Ellenbogenstreckung wird durch den Kontakt des Olekranons in der hinteren Humerusgrube und die Straffung des vorderen Bandes des medialen Kollateralbandes, der Gelenkkapsel und der Beugemuskeln begrenzt. Andererseits begrenzen die Masse der vorderen Armmuskulatur, die Spannung des Trizeps und der Kontakt des Processus coronoideus in der vorderen Humerusgrube die Ellenbogenflexion. Pronations- und Supinationsbewegungen werden hauptsächlich durch passive Muskelzwänge und nicht durch Bänder begrenzt.
Die Gelenkkapsel umfasst den gesamten Ellenbogen. Anterior wird es am Humerusschaft direkt über der Fossa coronoidea und radialis, an der Vorderseite des Processus coronoideus und am Ringband befestigt. Es ist straff in der Ellbogenstreckung und locker in der Ellbogenbeugung. Posterior setzt die Kapsel an der hinteren Seite des Humerus oberhalb der Fossa olecrani und an den oberen Rändern des Olecranons an. Die vordere Masse des Brachialis-Muskels, die hintere Masse des Trizeps und auf jeder Seite die medialen und lateralen Kollateralbänder verstärken die Kapsel. Die Synovialmembran des Ellenbogengelenks umhüllt die Innenfläche der Kapsel und des Ringbandes (Abb. 1b). Es faltet sich zwischen Radius und Ulna auf und erzeugt drei Hauptrezessionen der Synovia. Die größte Aussparung ist die Recessus olecranon (hinterer Humerus), die eine obere, mediale und laterale Tasche umfasst (Abb.. 2). Am vorderen Ellenbogen erstreckt sich der Recessus coronoideus (anteriorer Humerus) über die Fossae coronoideus und radialis des Humerus, während der Recessus coronoideus (periradial) den radialen Hals umgibt. Zwei kleine zusätzliche Aussparungen befinden sich tief an den medialen und lateralen Seitenbändern. Einige Fettpolster liegen zwischen der fibrösen Kapsel und der Synovialmembran an einer extrasynovialen, aber intraartikulären Stelle. Die größten füllen die Coronoid- und Radialfossae des Humerus unter dem Brachialis-Muskel und die Olecranon-Fossa bis tief zum Trizeps-Muskel (Abb.. 2). Jeder intraartikuläre dehnbare Prozess verursacht eine Verschiebung und Anhebung dieser Fettpolster. Eine sichelförmige Synovialfalte, die allgemein als „lateraler Synovialsaum“ bezeichnet wird, kann auf der Ebene des Radiokapitellargelenks gefunden werden. Ähnlich wie die Plicae am Knie stellt dieser Saum einen Septumüberrest dar (Clarke 1988) und kann aufgrund seiner Einklemmung im Radio-Capitellar-Gelenk Symptome wie Blockieren und Knacken des Ellbogens verursachen. Andere synoviale Plicae können vom vorderen Fettpolster in den Recessus humeri anterior und vom hinteren Fettpolster in den Recessus olecrani hineinragen, wobei letztere Lokalisation häufiger mit klinischen Symptomen assoziiert ist (Locking Elbow). Sie können selten einen intraartikulären lockeren Körper nachahmen (Awaya et al. 2001).
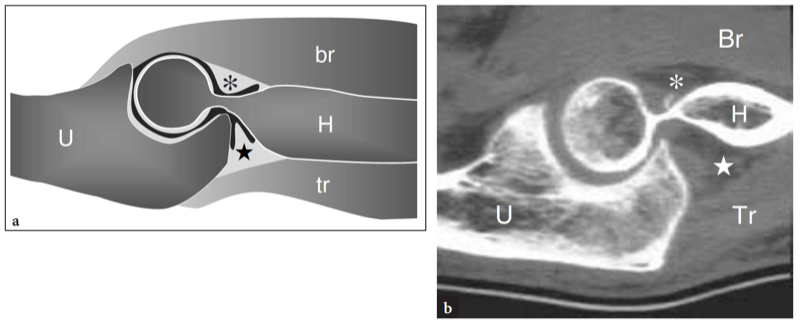
Abb. 2a,b. Ellenbogengelenk. Gelenkanatomie. a Schematische Darstellung einer midsagittalen Ansicht durch einen gestreckten Ellenbogen mit b CT-Scan-Korrelation zeigt die Gelenkbeziehung zwischen der Trochlea des Humerus (H) und der Trochlea-Nut der Ulna (U), was zu Beuge- und Streckgelenkbewegungen führt. Die extrasynovialen anterioren (Sternchen) und posterioren (Sternchen) Fettpolster werden dicht am distalen Ende des Humerus angelegt und liegen knapp oberflächlich zum Gelenkspalt (in schwarz). Beachten Sie den Ansatz des Brachialis (Br) und des Trizeps (tr), die die wichtigsten Beuge- bzw. Streckmuskeln des Ellbogens sind.
5. MEDIALES KOLLATERALBAND
Der mediale Seitenbandkomplex, auch als ulnares Seitenband bekannt, besteht aus drei Bändern in Kontinuität miteinander: anterior, posterior und schräg (Abb. 3a). Das vordere Band ist am auffälligsten und erstreckt sich vom medialen Epikondylus bis zum medialen Aspekt des Processus coronoideus, wodurch die Valgusbelastung am stärksten eingeschränkt wird. Das hintere Band entspringt dem hinteren Aspekt des medialen Epicondylus und fügt sich in den medialen Rand des Olekranons ein. Das schräge Band, allgemein als „Cooper-Band“ bezeichnet, ist das schwächste und überbrückt die Ansätze des vorderen und hinteren Bands an der Ulna.
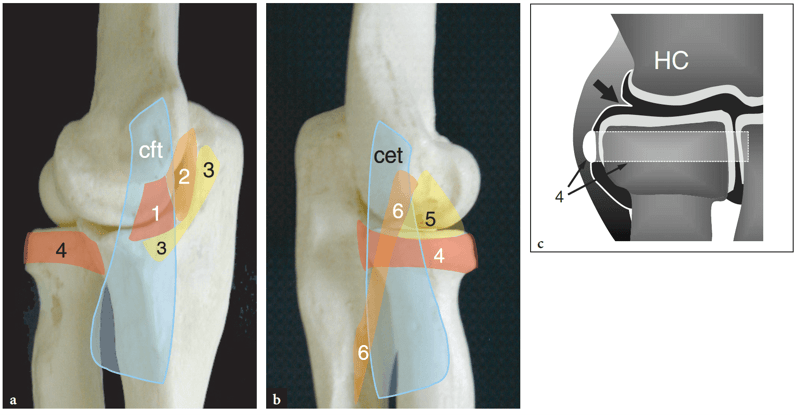
Abb. 3a–c. Seitenbänder des Ellenbogens. a Mediale Ansicht der Ellbogenknochen, die die Position des medialen Seitenbandes einschließlich seines vorderen Bandes (1), hinteren Bandes (2) und Querbandes (3) zeigt. Beachten Sie, dass der gemeinsame Beugesehnenursprung (cft) nur oberflächlich der medialen Bandstrukturen liegt. Auch die mediale Seite des Ringbandes (4) ist dargestellt. b Seitenansicht des Ellbogens mit Darstellung der Lage des lateralen Seitenbandkomplexes einschließlich des Ringbandes (4), des radialen Seitenbandes (5) und des lateralen ulnaren Seitenbandes (6) relativ zum gemeinsamen Strecksehnenursprung (cet) . In a und b umschließt das Ringband (4) das Radiusköpfchen und setzt an den Rändern der Radiuskerbe der Ulna an. c Schematische Darstellung einer koronalen Ansicht des lateralen Ellenbogens verdeutlicht die Lage des Ringbandes (4) relativ zu den artikulären Strukturen und der Gelenkhöhle (in schwarz). Beachten Sie den seitlichen Synovialsaum (Pfeil), der an die Gelenklinie angrenzt. HC, Capitellum des distalen Humerus.
6. SEITLICHES SICHERHEITSBAND
Der laterale Seitenbandkomplex ist variabler als der mediale. Es besteht aus dem radialen Seitenband, dem Ringband, dem lateralen ulnaren Seitenband und dem akzessorischen lateralen Seitenband (Abb. 3b). Das radiale Kollateralband ist ein dickes Band aus fibrösem Gewebe, das aus dem lateralen Epikondylus entsteht und an der radialen Kerbe der Ulna ansetzt und sich mit den Fasern des Ringbandes vermischt. Das Ringband ist ein starkes Band, das das Radiusköpfchen umgibt und es in Kontakt mit der Ulna hält, indem es an den vorderen und hinteren Rändern der radialen Kerbe dieses letzteren Knochens ansetzt (Abb.. 3). Das Ringband zeigt in seiner kurzen Achse ein halbmondförmiges Profil mit glattem Innenbild und ist von einer Synovialmembran bedeckt (Abb. 3c). Proximal verschmelzen die Fasern des Ringbandes mit der Gelenkkapsel und mit dem benachbarten radialen Kollateralband. Das Ringband hält den Radiusköpfchen in engem Kontakt mit der Ulna und verhindert, dass es sich aus seiner Pfanne zurückzieht oder nach unten verlagert. Das laterale ulnare Kollateralband entspringt dem lateralen Epikondylus und verschmilzt mit den Fasern des Lig. anulare tief bis zum Ursprung der gemeinsamen Strecksehne (Abb. 3b). Es bleibt über den gesamten Bereich der Flexions-Extensionsbewegungen des Ellbogens gestreckt und spielt eine wesentliche Rolle als lateraler Stabilisator des Trochlea-Ulna-Gelenks.

Abb. 3a–c. Seitenbänder des Ellenbogens. a Mediale Ansicht der Ellbogenknochen, die die Position des medialen Seitenbandes einschließlich seines vorderen Bandes (1), hinteren Bandes (2) und Querbandes (3) zeigt. Beachten Sie, dass der gemeinsame Beugesehnenursprung (cft) nur oberflächlich der medialen Bandstrukturen liegt. Auch die mediale Seite des Ringbandes (4) ist dargestellt. b Seitenansicht des Ellbogens mit Darstellung der Lage des lateralen Seitenbandkomplexes einschließlich des Ringbandes (4), des radialen Seitenbandes (5) und des lateralen ulnaren Seitenbandes (6) relativ zum gemeinsamen Strecksehnenursprung (cet) . In a und b umschließt das Ringband (4) das Radiusköpfchen und setzt an den Rändern der Radiuskerbe der Ulna an. c Schematische Darstellung einer koronalen Ansicht des lateralen Ellenbogens verdeutlicht die Lage des Ringbandes (4) relativ zu den artikulären Strukturen und der Gelenkhöhle (in schwarz). Beachten Sie den seitlichen Synovialsaum (Pfeil), der an die Gelenklinie angrenzt. HC, Capitellum des distalen Humerus.
7. MUSKELN UND SEHNEN
Die Muskeln und Sehnen rund um den Ellbogen lassen sich nach ihrer Lage in anterior, medial, lateral und posterior unterteilen.
8. ANTERIORER ELLENBOGEN
Die vordere Muskel- und Sehnengruppe umfasst den M. biceps brachii und den M. brachialis, die in der Kubitalregion zwischen dem M. brachioradialis lateral und dem M. pronator teres medial liegen. Der M. biceps brachii befindet sich oberflächlich des Brachialis und hat eine lange distale Sehne, die nicht von Muskeln umgeben ist, wodurch er anfälliger für Verletzungen ist als der Brachialis (Abb.. 4). Die distale Bizepssehne ist eine abgeflachte Sehne, die aus der Vereinigung der beiden Muskelbäuche, des langen und des kurzen Kopfes, des M. biceps brachii stammt, die sich im unteren Teil des Arms verbinden. Es ist ungefähr 7 cm lang und krümmt sich seitlich und tief, bevor es auf der medialen Seite des Tuber radialis eingeführt wird. Es hat auch eine abgeflachte aponeurotische Ausdehnung, die allgemein als „Lacertus fibrosus“ bezeichnet wird und sich von der myotendinösen Verbindung bis zur medialen tiefen Faszie des Unterarms erstreckt. Diese Aponeurose bedeckt den Nervus medianus und die A. brachialis und trägt dazu bei, dass die Bizepssehne in der richtigen Position bleibt (Fig. 4b, c). Der distale Teil der Bizepssehne ist von einem extrasynovialen Paratenon bedeckt und wird von der radialen Tuberositas durch eine dazwischen liegende Bursa, die bicipitoradiale Bursa, getrennt, die normalerweise im US nicht sichtbar ist, es sei denn, sie ist durch einen Flüssigkeitserguss aufgebläht. Der Bizeps ist ein starker Beuger des Ellbogens; Wenn der Unterarm supiniert ist, fungiert er auch als Supinator. Tief unter dem Bizeps brachii entspringt der M. brachialis von der Vorderfläche der distalen Hälfte des Oberarmknochens und den angrenzenden medialen und lateralen intermuskulären Septen und erstreckt sich entlang der vorderen Gelenkkapsel, um an der Vorderfläche des Processus coronoideus und des Tuberculum ulnaris anzusetzen . Ihre Sehne ist dünner als die Bizepssehne und wird bis zum Ansatz von den Muskelbäuchen umgeben. Der Brachialis wirkt im Wesentlichen als Beuger des Ellbogens, unabhängig von der Position des Unterarms.
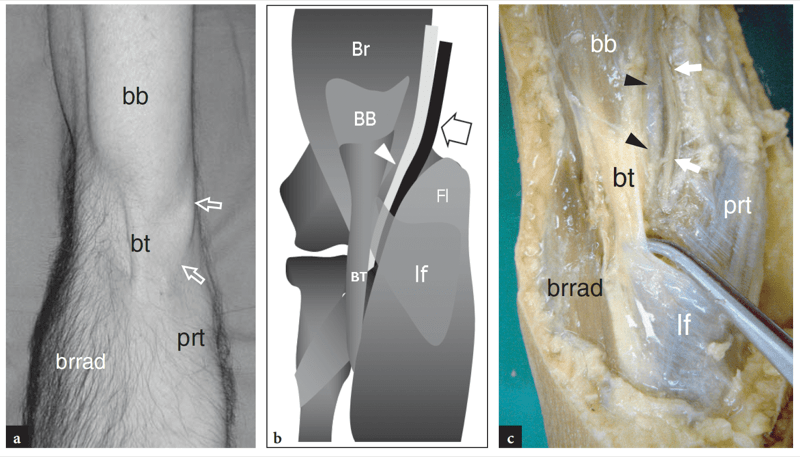
Abb. 4a–c. Anatomie der Ellenbeuge. a Fotografie des vorderen Teils des Ellbogens eines jungen Mannes, die die wichtigsten Oberflächenmerkmale zeigt, die während der Kontraktion des Bizepsmuskels gegen Widerstand sichtbar sind, während der Ellbogen gestreckt und die Hand supiniert bleibt. Während dieser Aktion wird die distale Sehne (bt) des Bizeps-Brachii-Muskels (bb) auf der Haut prominent und kann palpiert werden, wenn sie durch die Fossa antecubitalis in der Mitte verläuft, die zwischen den Massen der Streckmuskeln liegt – repräsentiert durch den Brachioradialis ( brrad) – und die Beugemuskeln – vertreten durch den Pronator teres (prt). Beachten Sie die Prominenz der Basilikumvene (Pfeile) im Verhältnis zur distalen Bizepssehne. b Schematische Darstellung einer koronalen Ansicht des Ellenbogens verdeutlicht die Lage der Bizepssehne (bt) und des Lacertus fibrosus (lf) relativ zur Flexor-Pronator-Muskelgruppe (fl ), der A. brachialis (Pfeilspitze) und dem Nervus medianus (Pfeil). br, Brachialis-Muskel. c Die makroskopische Präparation des vorderen Ellbogens zeigt die Fossa cubitalis, begrenzt durch die Musculus brachioradialis (brrad) und die Musculus pronator teres (prt). Beachten Sie, dass die A. brachialis (Pfeilspitzen) und der Nervus medianus (Pfeile) entlang des Bizepsmuskels (bb) und der Sehne (bt) und dann tief zum Lacertus fibrosus (of) verlaufen.
9. MEDIALER ELLENBOGEN
Das mediale Kompartiment umfasst den Pronator teres und die oberflächlichen Beugemuskeln des Handgelenks und der Hand, die als „gemeinsame Beugesehne“ aus dem medialen Epikondylus entspringen. Der Pronator teres ist der oberflächlichste und anteriorste der medialen Muskeln. Es hat zwei proximale Befestigungen: eine (Humeruskopf) unmittelbar proximal zum medialen Epicondylus und der gemeinsamen Beugesehne, die andere (Ulnarkopf) am medialen Aspekt des Processus coronoideus. Distal setzt der M. pronator teres entlang der lateralen Fläche des Radiusschaftes durch eine flache Sehne (Abb. 5a). Der N. medianus verläuft zwischen den beiden Bäuchen des M. pronator teres und ist durch den ulnaren Kopf dieses Muskels von der A. ulnaris getrennt (Abb.. 5). Bei der Pronation des Unterarms arbeitet der Pronator teres mit dem Pronator quadratus zusammen. Es gibt vier oberflächliche Beugemuskeln der Hand und des Handgelenks, die von der gemeinsamen Beugesehne ausgehen und von medial oder lateral als Flexor carpi radialis, Palmaris longus, Flexor digitorum superficialis und Flexor carpi ulnaris angeordnet sind. Der Flexor digitorum profundus hat einen separaten, mehr distalen Ursprung vom anteromedialen Aspekt der Ulna, dem Processus coronoideus und der vorderen Oberfläche der Membrana interossea. Die oberflächlichen und tiefen Beugemuskeln sind primäre Beuger des Handgelenks und der Finger. Darüber hinaus bietet die gemeinsame Beugesehne dem darunter liegenden ulnaren Kollateralband dynamische Unterstützung, um der Valgusbelastung zu widerstehen.
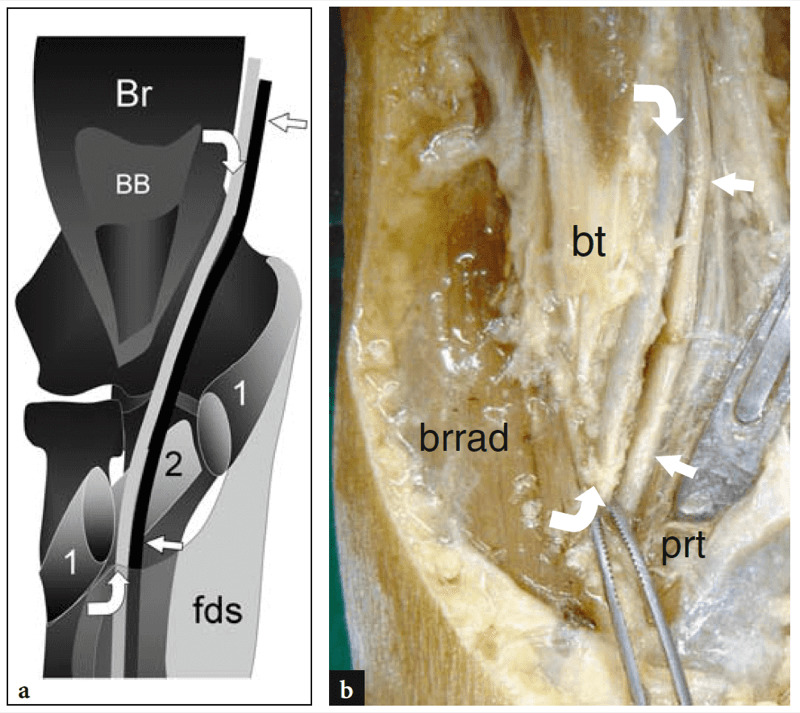
Abb. 5a,b. Arteria brachialis und Nervus medianus. a Dieselbe schematische Zeichnung wie Abb. 8.4b nach Entfernung der distalen Bizepssehne und des oberflächlichen Humerusbauchs des Musculus pronator teres (1) zeigt den Verlauf der A. brachialis (Pfeilspitzen) und des angrenzenden N. medianus (gerader Pfeil) im Pronatorbereich und unter der „Sublimisbrücke“ (gekrümmter Pfeil) des M. flexor digitorum superficialis (fds). Br, Brachialis-Muskel; BB, Bizepsmuskel; 2, tiefer (ulnarer) Bauch des Musculus pronator teres. b Die grobe Präparation der Ellenbeuge zeigt die A. brachialis (gekrümmte Pfeile) und den Nervus medianus (gerader Pfeil), wie sie sich in den Raum zwischen dem M. brachioradialis (brrad) und dem M. pronator teres (prt) entfalten. Die distale Bizepssehne (bt) wurde zuvor entfernt.
10. SEITLICHER ELLENBOGEN
Das laterale Kompartiment des Ellbogens umfasst die Streckmuskeln des Handgelenks und der Hand, die als „gemeinsame Strecksehne“ aus dem lateralen Epicondylus entspringen, den Brachioradialis, den M. extensor carpi radialis longus und die M. supinator. Die gemeinsame Strecksehne ist eine abgeflachte Sehne, die von der anterolateralen Oberfläche des lateralen Epicondylus ausgeht. Es erhält Faserbeiträge von vier oberflächlichen Streckmuskeln: Extensor carpi radialis brevis, Extensor digitorum communis, Extensor digiti minimi und Extensor carpi ulnaris. Der Extensor carpi radialis brevis macht den größten Teil der tiefen Gelenkfasern aus, während der Extensor digitorum zum oberflächlichen Anteil der gemeinsamen Strecksehne beiträgt (Connell et al. 2001). Der Extensor digiti minimi und der Carpi ulnaris liefern nur geringfügige Komponenten der gemeinsamen Strecksehne. Insgesamt wirken diese Muskeln als Strecker des Handgelenks und/oder der Finger und spielen auch eine Rolle bei der radialen (Extensor carpi radialis brevis) und ulnaren (Extensor carpi ulnaris) Abweichung des Handgelenks. Der gemeinsame Strecksehnenursprung wird durch das laterale ulnare Seitenband von der Gelenkkapsel getrennt. Kranial von und getrennt von der gemeinsamen Strecksehne entspringen der M. brachioradialis (anterior) und der Musculus extensor carpi radialis longus (posterior) aus dem suprakondylären Kamm des Oberarmknochens und dem lateralen intermuskulären Septum. Der Supinator ist der tiefste der seitlichen Muskeln. Es hat zwei Köpfe, zwischen denen der N. interosseus posterior, motorischer Ast des N. radialis, verläuft, um den hinteren Ellbogen zu erreichen (Abb. 6a). Der oberflächliche Kopf entsteht aus dem lateralen Epicondylus, den lateralen Kollateral- und Ringbändern und hinter dem Supinatorkamm und der Fossa der Ulna; der tiefe Kopf entspringt aus der Fossa supinator der Ulna. Dieser Muskel wickelt sich als Ganzes um den radialen Hals, um in den proximalen Aspekt des radialen Schafts einzudringen (Abb. 6b). Bei bis zu 35 % der Individuen vereinigen sich die Ansätze des oberflächlichen Kopfes zu einem faserigen Bogen, der allgemein als „Frohse-Arkade“ bekannt ist (Abb. 6c). Der Supinatormuskel wirkt in Synergie mit dem Bizeps, um den Unterarm zu supinieren, wenn der Ellbogen gestreckt ist.
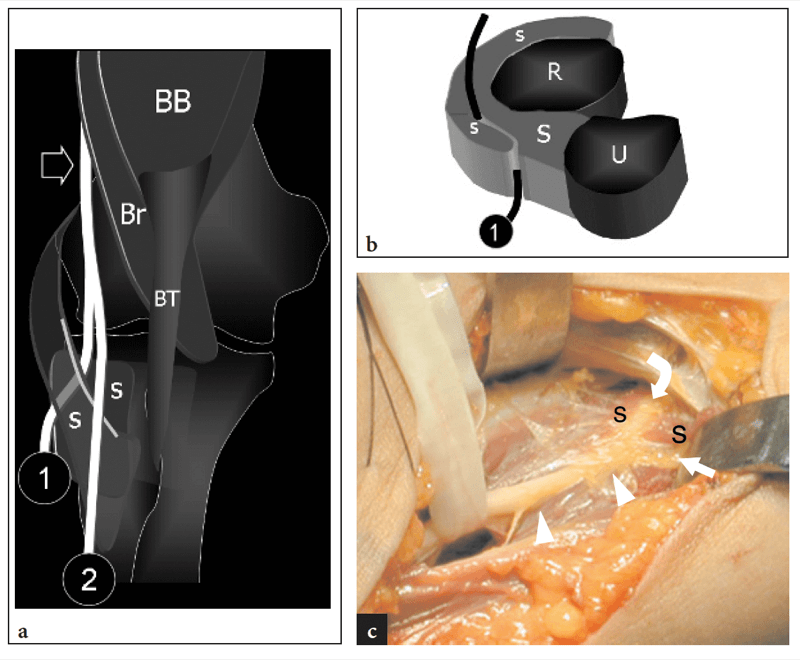
Abb. 6a–c. N. radialis und N. interosseus posterior. a Schematische Darstellung einer koronalen Ansicht des Ellenbogens zeigt den Verlauf des Hauptstammes des N. radialis (Pfeil), der lateral des Musculus brachialis (br) liegt und sich dann in seine Endäste, den N. interosseus posterior (1) und teilt der oberflächliche sensorische Ast (2). Am radialen Hals durchbohrt der N. interosseus posterior den/die Supinatormuskel(n), um das hintere Kompartiment des Ellbogens zu erreichen. bb, Bizepsmuskel; bt, Bizepssehne. b Querschnittszeichnung durch den proximalen Unterarm zeigt die Bäuche des M. supinator (s) und des dazwischen verlaufenden N. interosseus posterior (1). U, Elle; R, Radius. c Grobes operatives Erscheinungsbild des Supinatorbereichs. Beachten Sie den N. radialis (Pfeilspitzen), der sich in den N. cutaneus sensorius (gekrümmter Pfeil) und den N. interosseus posterior (gerader Pfeil) aufspaltet, kurz bevor dieser in den M. supinator (s) eintritt.
11. HINTERER ELLENBOGEN
Das hintere Kompartiment umfasst den Trizeps und die Anconeus-Muskeln. Der Trizeps ist ein großer Muskel, der aus drei Köpfen besteht – medial, lateral und lang –, von denen er seinen Namen ableitet. Die Muskelbäuche konvergieren zu einer einzigen dicken Sehne, die am hinteren Aspekt des Olecranon-Prozesses ansetzt. Um die Streckkraft des Ellbogengelenks zu erhöhen, setzt die Trizepssehne nicht an der Spitze des Olecranons an, sondern ca. 1 cm distal davon. Auf der lateralen Seite des Olekranons, gegenüber dem Kubitaltunnel, ist der Anconeus-Muskel ein kleiner dreieckiger Muskel, der aus dem hinteren Aspekt des lateralen Epikondylus entsteht, um weiter distal am oberen posterolateralen Aspekt des Ulnaschafts zu inserieren. Es trägt zur dorsolateralen Weichteilmasse des Ellbogens bei, unterstützt den Trizeps bei der Ellbogenstreckung und bietet dem darunter liegenden lateralen ulnaren Kollateralband dynamische Unterstützung beim Widerstand gegen Varusbelastung.
Der Anconeus epitrochlearis ist ein kleiner Hilfsmuskel (Prävalenz zwischen 1 % und 34 %), der das Dach des Kubitaltunnels bildet, das Osborne-Retinaculum ersetzt und den hinteren Teil des medialen Epicondylus mit dem medialen Teil des Olekranons verbindet. Dieser Muskel ist oft bilateral und kann eine ulnare Neuropathie verursachen, indem er Platz im Kubitaltunnel einnimmt und sein freies Volumen während der vollen Ellbogenflexion verringert. Etwas äquivalent zum Anconeus epitrochlearis kann auch ein anomaler myotendinöser Übergang des Trizeps über der posteromedialen Seite des Kubitaltunnels hervortreten.
12. NEUROVASKULÄRE STRUKTUREN
Der Ellbogen wird von den Ulnaris-, Medianus- und Radialisnerven durchquert, die durch seine posteromedialen, anterioren bzw. lateralen Seiten kreuzen. Im Ellbogenbereich wird der N. medianus von der A. brachialis begleitet, der N. radialis gibt einen motorischen Hauptast ab, den N. interosseus posterior, und der N. ulnaris wandert durch einen osteofibrösen Tunnel, den Kubitaltunnel.
13. Medianer Nerv und Brachialarterie
In der Ellenbeuge verläuft der N. medianus hinter dem Lacertus fibrosus und oberflächlich zum M. brachialis. Weiter distal vertieft er sich zunehmend, um bei mehr als 80 % der Personen zwischen den ulnaren und humeralen Köpfen des Musculus pronator teres zu verlaufen. Am Ellbogen gibt der Nervus medianus kleine Muskeläste zum Pronator teres, Palmaris longus, Flexor carpi radialis und Flexor carpi ulnaris ab. Dann verläuft er tief bis zur Sehnenbrücke, die den humero-ulnaren und den radialen Kopf des M. flexor digitorum superficialis verbindet, die sogenannte Sublimis-Brücke.
Am Ellenbogen ist die Brachialarterie oberflächlich und verläuft entlang der medialen Grenze des Bizepsmuskels und der Sehne, die über der Brachialis liegen. Dann verläuft sie zwischen dem N. medianus (medial) und der Bizepssehne (lateral) unter der Bizepsaponeurose, um sich am proximalen Unterarm in die A. radialis und die A. ulnaris zu teilen.
14. RADIALER NERV UND HINTERER INTEROSSÄUSLICHER NERV
Am proximalen Ellbogen befindet sich der N. radialis zwischen dem Brachialis und den Brachioradialis-Muskeln vor dem lateralen Epicondylus. Er teilt sich in einen tiefen rein motorischen Ast, den N. interosseus posterior, und einen oberflächlichen sensorischen Ast. Der N. interosseus posterior durchbohrt den Musculus supinator, indem er zwischen seinen oberflächlichen und tiefen Teilen verläuft, um Zugang zum hinteren Kompartiment des Ellbogens zu erhalten. Am proximalen Rand des Musculus supinator kann ein den Nerv überbrückender Faserbogen, der gemeinhin als „Frohse-Arkade“ bezeichnet wird, ein Impingement des Nervs verursachen.
15. ULNARNERV
Bei seinem Durchgang um den posteromedialen Aspekt des Ellbogens liegt der N. ulnaris in der Kondylenrille, einem osteofibrösen Ring, der zwischen dem Olecranon-Prozess und dem medialen Epicondylus gebildet wird und von einem Faszienblatt überbrückt wird, dem Cubitaltunnel-Retinaculum, das auch als Osborne-Retinaculum bezeichnet wird (Abb.. 7). Den Boden dieses Tunnels bildet das hintere Band des medialen Kollateralbandes. Etwa 1 cm distal dieses Tunnels tritt der N. ulnaris in den eigentlichen Kubitaltunnel ein, eine Lücke zwischen dem Ulnar- und dem Humeruskopf des Musculus flexor carpi ulnaris, die durch einen aponeurotischen Bogen, das „Bogenband“, verbunden sind (Abb.. 7). Dieses Band repräsentiert eine distale Erweiterung des Osborne-Retinakulums. In der Kubitalfurche ist der N. ulnaris sehr oberflächlich und kann unmittelbar hinter der Spitze des Epicondylus tastbar sein. Während der Beugung und Streckung des Ellbogens ändert der Kubitaltunnel aufgrund des exzentrischen Ursprungs des Retinakulums seine Form (von leicht eiförmig zu elliptisch) und sein Volumen. Zu beachten ist, dass es bei der Krümmung des N. ulnaris über den medialen Epicondylus normalerweise zu einer traktionsbedingten Abflachung und Verlängerung des Nervs bei der Ellbogenbeugung kommt; zusätzlich kommt es durch zunehmende Spannung des Retinaculums und Vorwölbung des medialen Seitenbandes zu einer bis zu 55 %igen Abnahme der Nervenquerschnittsfläche und einer 1998-fachen Erhöhung des interstitiellen Drucks des Kubitaltunnels (Gelberman et al. XNUMX ). Es ist vorstellbar, dass diese Bedingungen den Nerv für eine äußere Kompression auf dieser Ebene prädisponieren können. Innerhalb des Cubitaltunnels verlaufen die kleine Arteria recurrens posterior ulnaris und Venen zwischen dem N. ulnaris und dem Olecranon. Im Allgemeinen sind diese Gefäße viel kleiner als der Nerv.
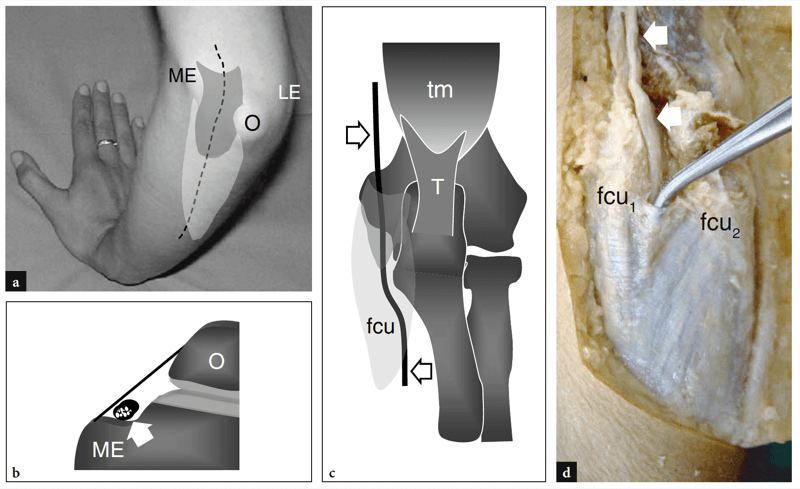
Abb. 7a–d. Ulnarnerv und Kubitaltunnel. a Foto des posteromedialen Aspekts des Ellenbogens zeigt den Verlauf des N. ulnaris (gestrichelte schwarze Linie) zwischen den knöchernen Vorsprüngen des medialen Epicondylus (ME) und dem Olecranon (O), die vom Retinaculum des Cubitaltunnels (dunkelgrau) bedeckt sind, und mehr kaudal, durch die Aponeurose und den Bauch des Musculus flexor carpi ulnaris (hellgrau). LE, lateraler Epikondylus. b Die schematische Darstellung des Kubitaltunnels im Querschnitt zeigt die Beziehungen des N. ulnaris (Pfeil) zum Epicondylus medialis (ME) und zum Olecranon (O). Beachten Sie das Osborne-Retinakulum, das den Kubitaltunnel als Dach bedeckt. c Schematische Darstellung des hinteren Aspekts eines gestreckten Ellbogens zeigt den N. ulnaris (Pfeile) beim Durchgang durch den Kubitaltunnel unter dem Retinaculum Osborne (dunkelgrau) und dem M. flexor carpi ulnaris (fcu, hellgrau). tm, Trizepsmuskel; T, distale Trizepssehne. d Die makroskopische Dissektion des Kubitaltunnels zeigt das dreieckige bogenförmige Ligament, das die Humerus- (fcu1) und Ulnarköpfe (fcu2) des Musculus flexor carpi ulnaris verbindet. Die Zange hebt das Band an und macht den Nervenverlauf (Pfeile) sichtbar.
16. BURSAE
Mehrere Synovialschleimbeutel um das Ellbogengelenk verringern die Reibung zwischen Knochen und der darüber liegenden Haut und den Weichteilstrukturen. Die wichtigsten sind die Bursa olecrani und die bicipitoradiale Bursa. Der Bursa olecrani ist ein großer subkutaner Bursa, der zwischen der Haut und dem Processus olecrani über dem hinteren Teil des Ellbogens eingreift. Der Bursa bicipitoradialis (Schleimbeutel cubitalis) liegt tief im vorderen Kompartiment des Ellenbogens zwischen der distalen Bizepssehne und dem Tuber radialis, um die Reibung zwischen ihnen zu verringern, insbesondere während der Pronation des Unterarms (Skaf et al. 1999). Tatsächlich dreht sich die radiale Tuberositas während der Pronation nach hinten und wickelt die Sehne um die radiale Kortikalis. Bei dieser Bewegung wird der Schleimbeutel zwischen Sehne und Knochen geführt (Abb.. 8). Bei Flüssigkeitsdehnung kann der Bursa bicipitoradialis die Bizepssehne vollständig umschließen und eine Massenwirkung auf die angrenzenden Äste des N. radialis verursachen.
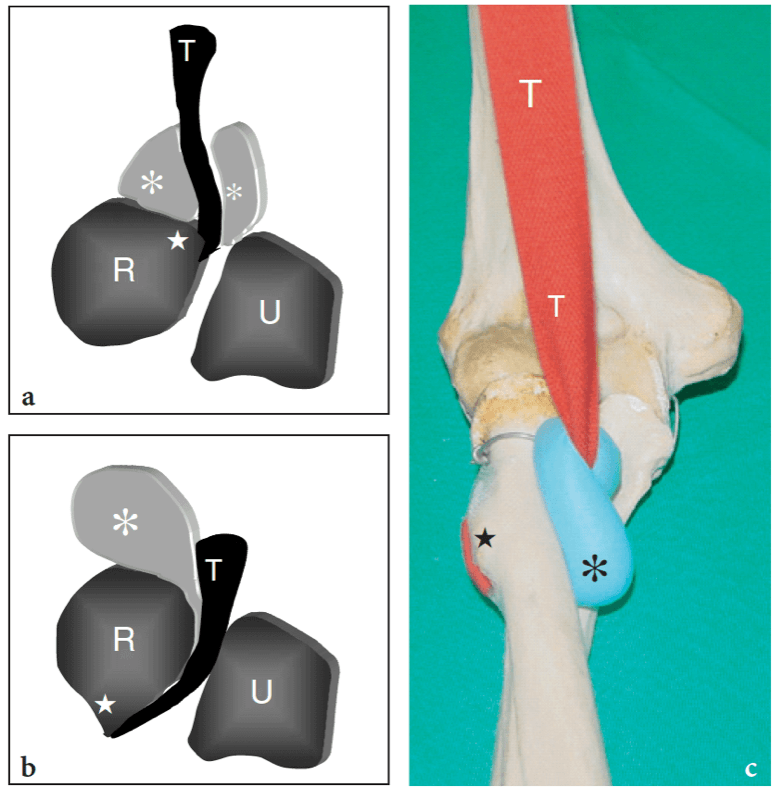
Abb. 8a–c. Bizipitoradiale Schleimbeutel. a,b Schematische Darstellungen veranschaulichen die Lage der bicipitoradialen Bursa (Sternchen) relativ zur distalen Bizepssehne (T) bei Supination und b Pronation. Bei Pronation rotieren die Längsachse des Radius (R) und der Tuber radialis (Stern) und komprimieren die Bursa zwischen der distalen Bizepssehne (T) und dem Knochen. U, Elle. (Zeichnungen modifiziert von Skaf et al. 1999.) c Skelettmodell, das die Beziehung der bicipitoradialen Bursa (Sternchen) zur distalen Bizepssehne (T) bei vollständiger Pronation zeigt. Beachten Sie die posteriore und laterale Position des Tuber radialis (Stern), an dem die Bizepssehne ansetzt.
17. GRUNDLAGEN DER KLINISCHEN ANAMNESE UND DER KÖRPERLICHEN UNTERSUCHUNG
In der Anamnese des Patienten, der über Ellenbogenschmerzen oder -funktionsstörungen klagt, muss der Untersucher an mögliche systemische Gelenkerkrankungen (rheumatoide Arthritis und ähnliche Erkrankungen), Berufskrankheiten (Bohrerkrankheiten, die Gelenkarthrose verursachen können) und Traumata (übersehene Radiusköpfchenfrakturen können a Ursache langanhaltender Beschwerden), auch wenn sie in der Vergangenheit anhielten. Sportliche Aktivitäten sind ebenfalls ein kritischer Teil der Geschichte: Tennis- und Golftraining können Mikrotraumen und Überbeanspruchungsverletzungen an den gemeinsamen Streck- und Beugesehnenursprüngen mit dem Beginn klar definierter klinischer Syndrome verursachen. Bei chronischen Beschwerden ist es wichtig, möglichst genau zu analysieren, wie der Schmerz ausstrahlt und wo er lokalisiert ist, sowie seine auslösenden Faktoren, denn diese Merkmale können helfen, die US-Untersuchung zu fokussieren und die richtige Diagnose zu stellen.
die richtige Diagnose. Bei der körperlichen Untersuchung müssen der Bewegungsbereich des Ellenbogens und der Bewegungsendpunkt sowohl auf Höhe des Radiocapellar- und des Trochlea-Ulnar-Gelenks (Flexion/Extension) als auch des proximalen Radio-Ulnar-Gelenks (Pronation) untersucht werden / Vermutung). Anschließend müssen vor Beginn der US-Untersuchung, falls vorhanden, frühere Standard-Röntgenaufnahmen überprüft werden, um Knochenanomalien auszuschließen, die beim US übersehen oder falsch interpretiert werden können, wie z. B. Gelenkerosionen, osteoarthritische Veränderungen und heterotope Verkalkungen. In einem posttraumatischen Umfeld sollte vor der US-Untersuchung eine sorgfältige Überprüfung der Röntgenbilder angefertigt werden, um subtile Frakturen auszuschließen, insbesondere mit Beteiligung des Radiusköpfchens, die bei der ersten Beobachtung übersehen werden könnten.
18. Sehnenanomalien
Bei Verdacht auf eine Sehnenläsion müssen spezifische Widerstandsbewegungen überprüft werden. Aufgrund ihrer oberflächlichen Position kann die distale Bizepssehne während der Flexion gegen Widerstand leicht palpiert werden, während der Ellbogen um 90° gebeugt und supiniert bleibt. Der Riss dieser Sehne ist typischerweise mit einer Retraktion des Muskels in den Arm verbunden, wo er als Klumpen wahrgenommen werden kann. Dennoch kann der eingezogene Muskelbauch bei adipösen Patienten schwer zu erkennen sein oder wenn lokale Schwellungen und Schmerzen eine angemessene körperliche Untersuchung einschränken. Die distale Trizepssehne lässt sich auch am hinteren Ellenbogen bei 90° Flexion des Gelenks problemlos palpieren. Seine Unversehrtheit kann beurteilt werden, indem der Patient aufgefordert wird, den Ellbogen gegen Widerstand zu strecken: Ein vollständiger Riss der distalen Trizepssehne führt zu einem vollständigen Verlust der Streckkraft. Bei einem Patienten mit Verdacht auf laterale Epicondylitis sollte der Untersucher den Ellenbogen des Patienten mit einer Hand ruhigstellen, während er den gemeinsamen Strecksehnenursprung mit den Fingern über dem lateralen Epicondylus komprimiert. Bei lateraler Epicondylitis löst dieses Manöver Schmerzen aus, die vom epicondylären Bereich nach unten durch den Unterarm ausstrahlen. Schmerzen werden typischerweise durch Strecken des Handgelenks gegen Widerstand verschlimmert. Bei medialer Epicondylitis können Schmerzen durch festen Druck auf die mediale gemeinsame Sehne oder durch Widerstand gegen die Flexion des Handgelenks ausgelöst werden.
19. BANDINSTABILITÄT
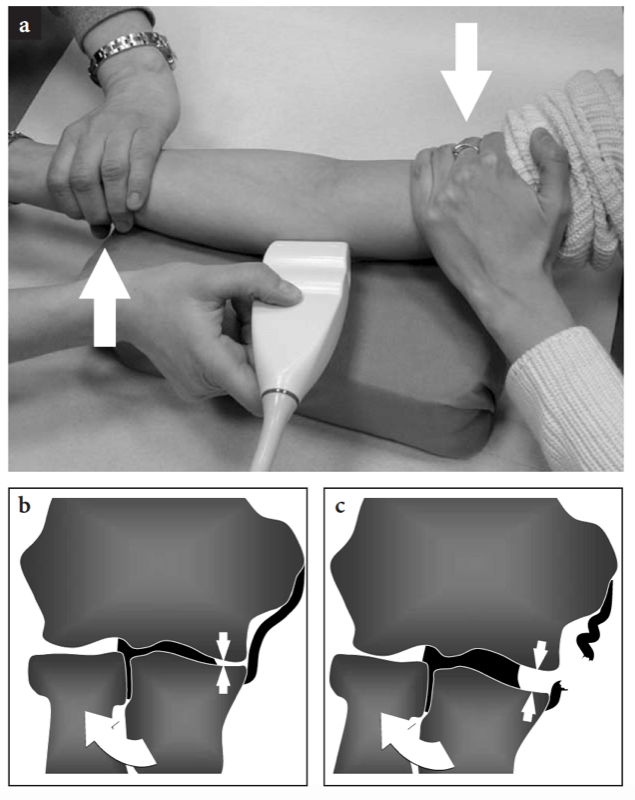
Spezifische klinische Tests können bei der Einstellung einer Bandinstabilität hilfreich sein. Um die Unversehrtheit der lateralen und medialen Kollateralbänder zu beurteilen, kann der Untersucher mit einer Hand den hinteren Teil des Ellbogens des Patienten und mit der anderen das Handgelenk des Patienten fassen. Während der Ellbogen arretiert wird, wird eine Valgus- oder Varusbelastung ausgeübt, um die Integrität der medialen bzw. lateralen Kollateralbänder zu beurteilen. Diese klinischen Manöver werden zuverlässiger durchgeführt, indem die Sonde über dem Band platziert wird, um auch geringfügige Erweiterungen des Gelenkspalts unter Belastung zu demonstrieren (Abb.. 9).
20. KUBITALTUNNEL-SYNDROM
Ein nützliches klinisches Manöver zur Beurteilung des Zustands des N. ulnaris ist der „Froment-Test“. Der Patient wird gebeten, ein Blatt Papier zwischen Daumen und Zeigefinger zu klemmen. Bei manifester ulnarer Neuropathie ergreift der Patient das Papier durch Beugen des Daumens (Aktivierung des median innervierten Flexor pollicis longus als Kompensation der Schwäche der dorsalen interossären Muskulatur). Bei Patienten mit Kubitaltunnelsyndrom kann die Palpation des N. ulnaris am Kubitaltunnel schmerzhaft sein und Symptome reproduzieren.
21. ULTRASCHALLANATOMIE UND SCANTECHNIK
Generell gilt der Ellbogen als eines der am leichtesten mit dem US zu untersuchenden Gelenke, selbst für Anfänger (Vanderschueren et al. 1998). Technische Hauptanforderung ist die Verfügbarkeit eines modernen Linear-Array-Wandlers mit einem Frequenzband von 5 bis 15 MHz. Angemessene Schallköpfe sollten nicht zu breit sein, um das Scannen um den Ellbogen herum in verschiedenen Beugungsgraden zu ermöglichen, ohne die Zugänglichkeit um hervorstehende Knochen herum einzuschränken. Mehr als an anderen Stellen der Gliedmaßen sind die anatomischen Strukturen des Ellbogens intrinsisch prädisponiert für anisotrope Effekte, wenn die Sonde über Knochengruben, krummlinige Oberflächen und Knochenvorsprünge streicht. Dies erfordert eine sorgfältige Scantechnik, insbesondere bei der Untersuchung von Sehnen, Bändern und Nerven. Als Standardeinstellungen sollten das Sichtfeld des US-Bildes und die Fokuszone für die Untersuchung kleiner oberflächlicher Teile angepasst werden, etwa so, wie sie derzeit für die Untersuchung des Handgelenks verwendet werden. Mit Ausnahme des Ansatzes der distalen Bizepssehne und der bicipitoradialen Bursa sind die meisten Weichteilstrukturen des Ellenbogens sehr oberflächlich und erfordern einen hohen Vergrößerungsmaßstab. Bei der Untersuchung des Kubitaltunnels kann ein Abstandspolster oder eine großzügige Menge Gel helfen, den Kontakt des Schallkopfs mit der Haut zu verbessern.
Im Allgemeinen sollte die US-Untersuchung des Ellenbogens direkt auf die entsprechende Struktur zugeschnitten werden, wie es der klinische Befund anzeigt. Die Fokussierung der US-Untersuchung auf eine bestimmte Region des Ellenbogens anstelle einer vollständigen Ellenbogenuntersuchung reduziert die Scanzeit und verbessert die Effektivität der Studie. Dementsprechend haben wir in diesem Kapitel den Ellbogen willkürlich in einen Vier-Quadranten-Zugang unterteilt, der aus seinem anterioren, lateralen, medialen und posterioren Aspekt besteht. In den meisten Fällen ist die Untersuchung der Gegenseite weder erwünscht noch erforderlich, außer um die Größe einer pathologischen Struktur mit der gesunden zu vergleichen. Nichtsdestotrotz kann dies für Anfänger hilfreich sein (und insbesondere bei leichter lateraler Epicondylitis), um festzustellen, ob geringfügige Veränderungen der Sehnen- oder Bänderdicke und der Echogenität real sind oder nicht.
Die dynamische Untersuchung ist besonders hilfreich für die Untersuchung der Seitenbänder, da sie bei Valgus- und Varusbelastungsmanövern eine Aufweitung des Gelenks zeigen und damit den Befund der statischen Untersuchung bestätigen kann. Die Untersuchung der Ellenbeuge während der Pronation und Supination kann Veränderungen zeigen, die in der Bursa bicipitoradialis auftreten. Die anteriore Instabilität des N. ulnaris kann leicht auf transversalen US-Scans beurteilt werden, die während der progressiven Beugung des Ellbogens erhalten werden. Bei Nerveninstabilität kann der N. ulnaris entweder über der Spitze des medialen Epikondylus subluxiert oder außerhalb des Tunnels disloziert werden. In Verbindung mit einem Synovialerguss können intraartikuläre lose Körper bei Gelenkbewegungen und Druckanwendung auf verschiedene Aspekte des Gelenks besser beurteilt werden, um die intraartikuläre Flüssigkeit zu verdrängen. Dies kann zu Positionsänderungen der losen Fragmente führen und ermöglicht eine sicherere Diagnose.
22. ANTERIORER ELLENBOGEN
Die US-Untersuchung des vorderen Ellbogens kann so durchgeführt werden, dass der Patient dem Untersucher zugewandt ist und der Ellbogen gestreckt auf einem Tisch ruht (Barr und Babcock 1991). Eine leichte Beugung des Körpers des Patienten zur untersuchten Seite erleichtert die vollständige Supination und die Beurteilung einiger Strukturen des vorderen Kompartiments, wie z. B. der distalen Bizepssehne. Eine vollständige Ellbogenstreckung kann erreicht werden, indem ein Kissen unter das Gelenk gelegt wird. Das Anheben des Tisches kann ebenfalls hilfreich sein und ermöglicht sowohl für den Patienten als auch für den Untersucher eine angenehmere Untersuchung. Wenn der Patient keine vollständige Ellbogenstreckung erreichen kann, können Längsscans schwierig durchzuführen sein, insbesondere wenn große Sonden verwendet werden. Alternativ kann bei älteren oder schwer traumatisierten Patienten der anteriore Teil des Ellenbogens auch in Rückenlage untersucht werden, wobei der Patient seinen Arm am Körper entlang hält.
Die wichtigsten anterioren Strukturen, die einer US-Untersuchung zugänglich sind, sind: der Brachialis-Muskel, der distale Bizeps-Muskel und die Sehne, die Brachialarterie, der Medianus- und Radialnerv, der vordere Synovial-Recessus mit dem vorderen Fettpolster und die Radio-Capitellar- und Trochlea-Ulna-Gelenke . Transversale US-Bilder werden zuerst erhalten, indem die Sonde von etwa 5 cm über bis 5 cm unter dem Trochlea-Ulna-Gelenk senkrecht zum Humerusschaft geführt wird. Kraniale US-Bilder der suprakondylären Region zeigen die beiden Hauptmuskeln des vorderen Teils des distalen Arms: den oberflächlichen Bizepsmuskel und den tiefen Brachialismuskel (Abb. 10a). Der Bizeps liegt knapp unter dem subkutanen Gewebe, das von der Fascia brachialis umgeben ist. Es hat ein doppelt gefiedertes Aussehen mit einer zentralen echoreichen Schicht, die die Aponeurose widerspiegelt. Der Brachialis-Muskel befindet sich zwischen dem Bizeps und der knöchernen Oberarmrinde und ist viel größer als der Bizeps. Neben diesen Muskeln verlaufen die A. brachialis und der Nervus medianus: Die Arterie liegt typischerweise lateral des Nervs (Abb. 10b). Wird der Schallkopf weiter distal verschoben, erscheint die distale Bizepssehne als echoreiche Struktur, die über dem Brachialis-Muskel liegt (Fig. 10b, c). Zur Abbildung dieser Sehne ist eine sorgfältige Scantechnik erforderlich. Die distale Bizepssehne wird am besten in Längsschnitten mit dem Unterarm des Patienten in maximaler Supination untersucht, um den Sehnenansatz am Tuber radialis sichtbar zu machen (Abb.. 11) (Miller und Adler 2000). Aufgrund eines schrägen Verlaufs von der Oberfläche in die Tiefe können Teile dieser Sehne artifiziell echoarm erscheinen, wenn die Sonde nicht parallel dazu gehalten wird (Abb. 12a,c). Dementsprechend muss die distale Hälfte der Sonde sanft gegen die Haut des Patienten gedrückt werden, um die Parallelität zwischen dem US-Strahl und der distalen Bizepssehne sicherzustellen und so eine vollständige Visualisierung ihres echogenen Fibrillärmusters zu ermöglichen (Abb. 12b,d). Bei dicken großen Ellbogen kann der distale Teil dieser Sehne jedoch aufgrund seiner tiefen Lage schwer zu untersuchen sein. Im Allgemeinen sind transversale Ebenen für die Untersuchung des distalen Teils der Bizepssehne weniger nützlich, da geringfügige Änderungen der Schallkopfausrichtung zu dramatischen Schwankungen der Echogenität der Sehne führen können, was zu einer Verwechslung zwischen der Sehne und den umgebenden Strukturen führen kann. Unter Bedingungen maximaler Anisotropie können die Sehne und die Arterie auf transversalen Scans die gleiche Größe und das gleiche echogene Muster aufweisen (Abb. 12e, f).
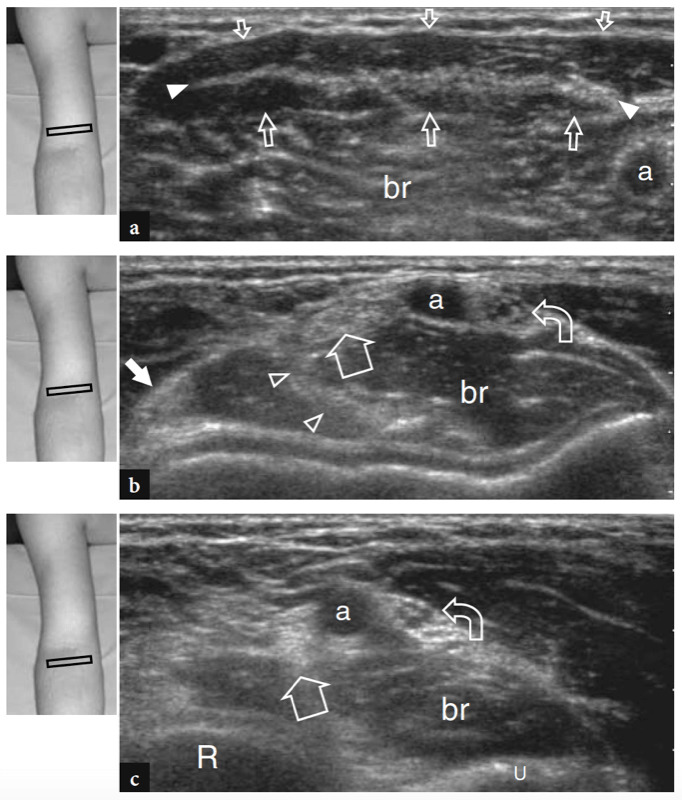
Abb. 10a–c. Normale distale Bizepssehne. Transversale 12-5-MHz-US-Bilder, die über dem vorderen Ellenbogen bei einem gesunden Probanden aufgenommen wurden, zeigen die distale Bizepssehne: a am myotendinösen Übergang, b auf Höhe der Trochlea humeri und c unterhalb der Gelenklinie, kurz vor ihrem Ansatz. In a entspringt die distale Bizepssehne einer breiten echogenen Aponeurose (Pfeilspitzen), die zentral im Muskel liegt (Pfeile). Beachten Sie den Brachialis-Muskel (br), der tief am Bizeps liegt. a, Arteria brachialis. In b und c erscheint die distale Bizepssehne (großer Pfeil) als ovale echoreiche Struktur, die oberflächlich zum Brachialis liegt (br). Nahe seiner medialen Seite sind die A. brachialis (a) und der N. medianus (gekrümmter Pfeil) zu sehen, während der N. radialis (kleiner Pfeil) weiter lateral zwischen den M. brachialis und brachioradialis liegt. Beachten Sie die Aponeurose (Pfeilspitzen) des Brachialis R, Radius; du, ulna. Die Einsätze oben links in den Abbildungen zeigen die Sondenpositionierung an.
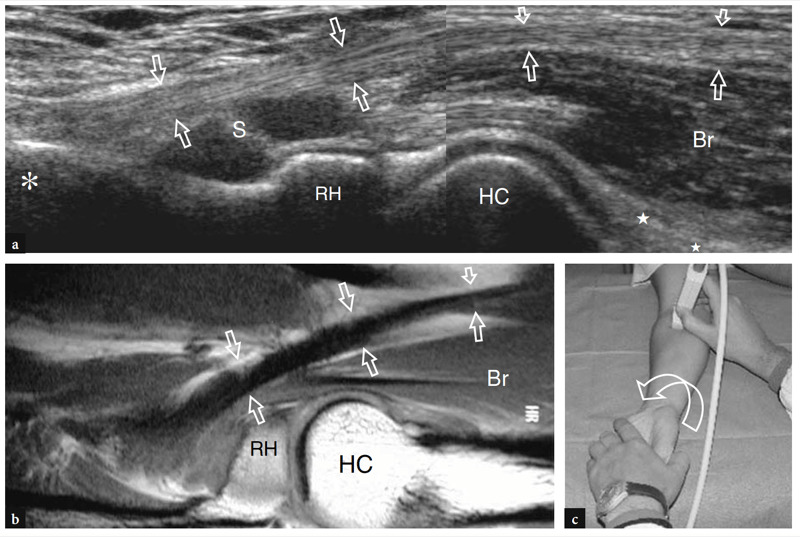
Abb. 11a–c. Normale distale Bizepssehne. a Längsachse 12−5 MHz US-Bild des vorderen Ellbogens mit b sagittaler T1-gewichteter (T1w) SE-MRT-Bildkorrelation zeigt das gekrümmte Aussehen der distalen Bizepssehne (Pfeile), die am Tuberculum bicipitalis (Sternchen) ansetzt Radius. Die Sehne hat ein fibrilläres Aussehen und verläuft oberflächlich zu den Brachialis- (Br) und Supinator- (S) Muskeln. Beachten Sie das quadratische Erscheinungsbild des Radiusköpfchens (RH), das abgerundete Humeruskapitellum (HC), das von einem Band aus echoarmem Knorpel bedeckt ist, und das vordere Fettpolster (Sterne). c Foto zur Veranschaulichung der Scantechnik zur Darstellung des distalen Anteils der Bizepssehne. Der Unterarm des Patienten wird in maximaler Supination gehalten (gekrümmter Pfeil) und die untere Kante des Schallkopfs wird gegen die Haut des Patienten gedrückt.
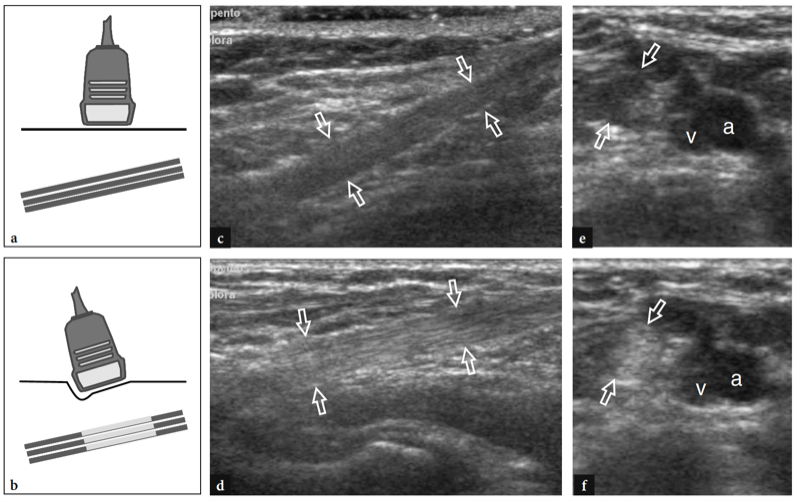
Abb.12a–f. Normale distale Bizepssehne und Anisotropie. a,b Schematische Zeichnungen und c,d entsprechende 12-5MHz-Langachsen-US-Bilder der Bizepssehne, die mit schrägem (a,c) oder senkrechtem (b,d) Einfall des US-Strahls erhalten wurden. e,f Entsprechende Kurzachsenscans. In c und e führt eine unzureichende Ausrichtung des US-Strahls aufgrund von Anisotropie zu einem echoarmen Erscheinungsbild der Sehne (Pfeile) relativ zum umgebenden Fett. Bei falscher Darstellung kann die Sehne nur schwer von der angrenzenden A. brachialis (a) und der V. cubitalis (v) unterschieden werden, da alle echoarm erscheinen.
Wie bereits erwähnt, verläuft der Nervus medianus auf der Innenseite der Arteria brachialis, während der Nervus radialis zwischen dem Brachioradialis und dem Musculus brachialis zu erkennen ist (Feigen. 10b,c; 13). Die Fossa coronoidea erscheint als eine Konkavität der Vorderfläche des Oberarmknochens, die mit echoreichem Gewebe gefüllt ist, das mit dem vorderen Fettpolster in Verbindung steht (Abb.. 14). Das Fettpolster hat eine dreieckige Form, wobei sich seine Basis anterior, tief am M. brachialis befindet. Auf dieser Ebene wird die vordere Kapsel uneinheitlich mit dem US abgebildet (Miles und Lamont 1989). Zwischen Fettpolster und Oberarmknochen ist im Normalzustand eine geringe Flüssigkeitsmenge zu erkennen (Abb.. 14). Auf transversalen US-Bildern erscheint der anteriore Aspekt der distalen Humerus-Epiphyse als wellenförmige echoreiche Linie, die von einer dünnen Schicht (2 mm dick) von echoarmem Gelenkknorpel bedeckt ist (Abb.. 15). Sein laterales Drittel entspricht dem Capitellum humeri, das eine typische konvexe Form aufweist und mit dem Radiusköpfchen artikuliert. Die medialen zwei Drittel der Humerus-Epiphyse beziehen sich auf die Humerus-Trochlea, die mit der Ulna artikuliert. Die Trochlea sieht aus wie eine von medialen und lateralen Facetten begrenzte Rinne (Abb. 15a, b). In mehr seitlich aufgenommenen Längsbildern zeigt der Radiusköpfchen ein quadratisches Erscheinungsbild. Seine Gelenkfacette ist von einem dünnen Knorpelrand bedeckt. In mittleren sagittalen anterioren Scans erscheint der Processus coronoideus der Ulna als markante dreieckige echoreiche Struktur, an der der kraniale Teil der Brachialis-Sehne ansetzt (Abb.. 16).
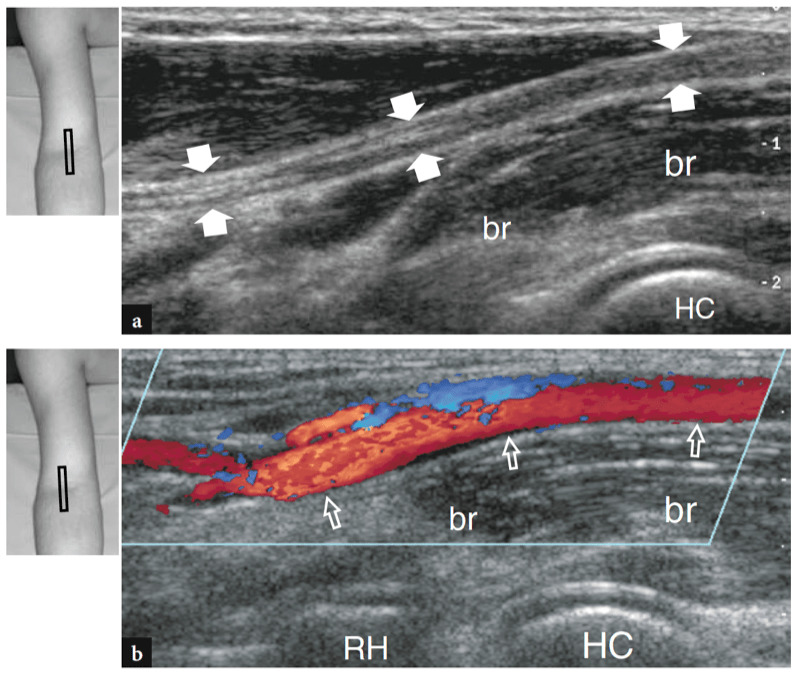
Abb. 13a,b. N. medianus und A. brachialis. Graustufen- (a) und Farbdoppler- (b) 12-5-MHz-US-Bilder über der Ellenbeuge zeigen das normale Erscheinungsbild des N. medianus (weiße Pfeile in a) und der A. brachialis (offene Pfeile in b). Beide liegen oberflächlich des M. brachialis (br). Beachten Sie das Humeruskapitellum (HC) und den Radiusköpfchen (RH). Die Einsätze oben links in den Abbildungen zeigen die Sondenpositionierung an.
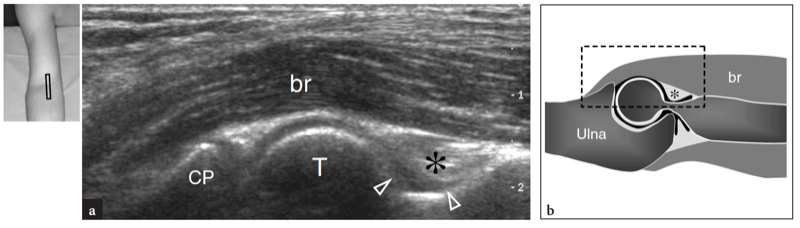
Abb. 14a,b. Aussparung des vorderen Gelenks. a 12−5 MHz US-Längsbild an der Vorderseite des Ellbogens mit b-Diagramm-Korrelation identifiziert die vordere Gelenkaussparung (Pfeilspitzen) kranial zu den echoreichen knöchernen Oberflächen des Coronoideus (CP) und der Trochlea (T) und tief zu den Brachialis-Muskel (br). Beachten Sie das vordere Fettpolster (Sternchen) als echoreiches Gewebe, das diese Aussparung anterior begrenzt. Der Einsatz oben links in der Abbildung zeigt die Sondenpositionierung an.
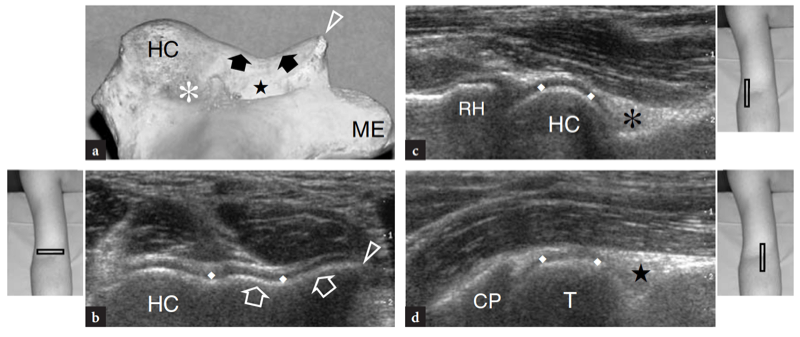
Abb. 15a–d. Ultraschallanatomie der Knochen. a Axiale Ansicht des anterioren Aspekts des distalen Humerus ergibt eine Projektion des Capitellum (HC) und der Trochlea (Pfeile), wie sie im Ultraschall sichtbar gemacht werden. Beachten Sie das abrupte mediale Ende (Pfeilspitze) der Trochlea und die radialen (Sternchen) und coronoiden (Stern) Fossae, die unmittelbar proximal der Gelenkflächen des Humerus liegen. ME, medialer Epikondylus. b Das entsprechende transversale 12-5-MHz-US-Bild des vorderen Ellenbogens zeigt den vorderen distalen Humerus als wellenförmige, durchgehende echoreiche Linie, die von einer echoarmen Knorpelschicht (Rauten) bedeckt ist, in der sich leicht das Capitellum (HC) und die Trochlea (Pfeile) befinden können ausgezeichnet. c,d Sagittal 12−5 MHz US-Bilder über den radialen (c) und Coronoidgruben (d) zeigen das echoreiche vordere Fettpolster (Stern und Stern), das diese Vertiefungen ausfüllt. Beachten Sie das quadratische Aussehen des Radiusköpfchens (RH) in c und die spitze Form des Processus coronoideus (CP) in d. T, Trochlea. Die Einsätze neben den Abbildungen geben die Sondenpositionierung an.
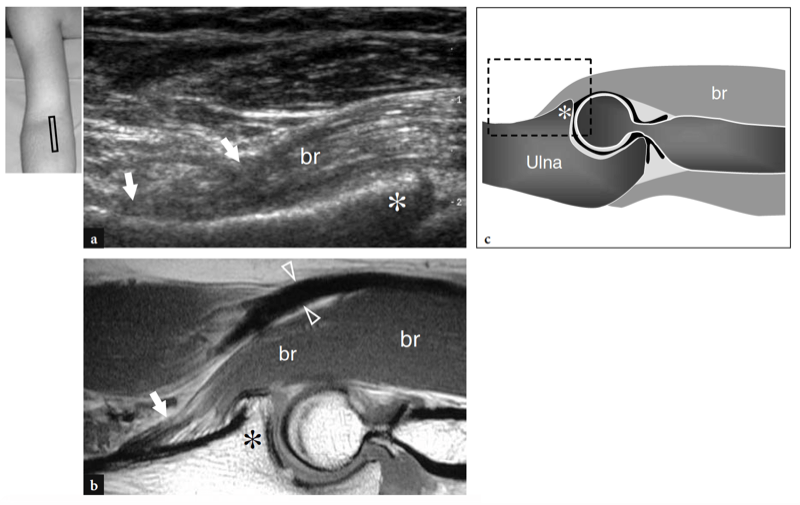
Abb. 16a,c. Brachialis-Sehne. a Mitt-sagittales 12-5-MHz-US-Bild der Fossa antecubitalis mit b T1w SE-MR-Bildgebung und c-Diagramm-Korrelation zeigt die Brachialis-Sehne (Pfeil) als kurze und dicke Struktur, die an der vorderen Ulna direkt kaudal des Apex (Sternchen) ansetzt ) des Processus coronoideus. br, Brachialis-Muskel; Pfeilspitzen, distale Bizepssehne. Der Einsatz oben links in der Abbildung zeigt die Sondenpositionierung an.
23. MEDIALER ELLENBOGEN
Der mediale Aspekt des Ellbogens wird bei gestrecktem Ellbogen untersucht, der auf einem Tisch ruht. Dann wird der Patient gebeten, sich mit dem Unterarm in kräftiger Außenrotation zur Seite zu lehnen (Barr und Babcock 1991). Auf der medialen Seite des Ellbogens gibt es zwei Hauptstrukturen, die einer US-Beurteilung zugänglich sind: die gemeinsame Beugesehne und das mediale Kollateralband.
Die gemeinsame Beugesehne lässt sich am besten in Längsschnitten untersuchen. Sie erscheint kürzer als der gemeinsame Strecksehnenursprung und setzt am medialen Aspekt der Epitrochlea an (Abb. 17a). Tief unter dieser Sehne erscheint das vordere Bündel des medialen Seitenbandes als schnurartige Struktur, die die Epitrochlea mit dem kranialen Teil der Ulna, dem sogenannten Tuberculum sublimis, verbindet (Abb. 17a, b). Die richtige Positionierung für die Untersuchung des vorderen Bündels des medialen Kollateralbandes wird erzielt, indem der Patient auf dem Rücken liegt, die Schulter abduziert und außenrotiert und den Ellbogen in 90° Flexion hält (Ward et al. 2003). Bei der US-Untersuchung weist die vordere Komponente des medialen Kollateralbandes ein fibrilläres Muster und eine fächerartige Form auf (Ward et al. 2003). Es sieht echoreich aus: Die Bandechogenität kann jedoch je nach Patient und Sondenpositionierung variieren (Abb. 17a, b). Der auf dem Untersuchungstisch liegende Ellenbogen des Patienten in Extensionsstellung erscheint im Vergleich zur darüber liegenden Beugesehne meist echoarm. In einer kürzlich durchgeführten US-Studie mit Leichenkorrelation wurde berichtet, dass die Banddicke im Bereich von etwa 2.6 bis 4 mm liegt, ohne signifikante Unterschiede in Seitenlage, Belastungsanwendung oder Handdominanz (Ward et al. 2003). Die anderen Bestandteile dieses Bandes, nämlich das hintere und das transversale Bündel, werden in der US-Untersuchung selbst mit hochauflösenden Schallköpfen nicht so genau dargestellt wie das vordere. Diese letzteren Teile sind jedoch eine weniger häufige Quelle von Morbidität und spielen eine untergeordnete Rolle bei der Stabilisierung des Ellbogens gegen Valgusstress.
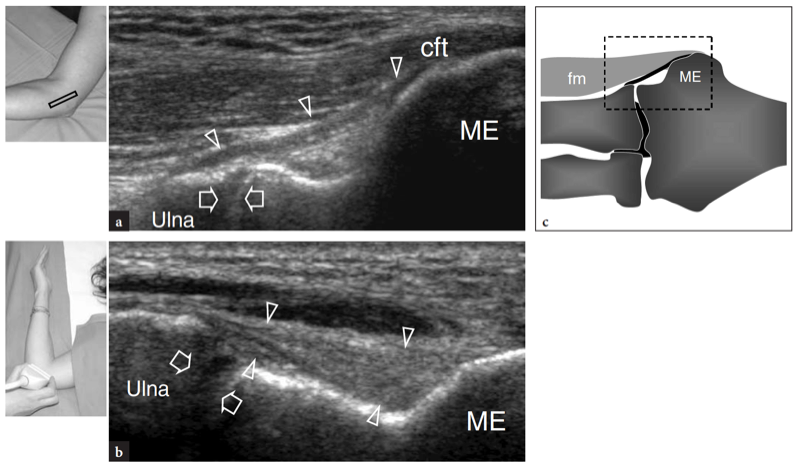
Abb. 17a–c. Vorderes Band des medialen Kollateralbandes. a,b Längsachsen-12-5-MHz-US-Bilder, die mit gestrecktem Ellbogen (a) und bei 90° Flexion (b) gemäß der in den Einsätzen oben links in den Abbildungen angegebenen Positionierung erhalten wurden, mit c-Diagrammkorrelation. Das vordere Band des medialen Kollateralbandes (Pfeilspitzen) ist als längliche Struktur dargestellt, die das Trochlea-ulna-Gelenk kreuzt (Pfeile). Bei gebeugtem Ellbogen ist das Band straff und sein Fasermuster wird besser wahrgenommen. In normalen Zuständen hat das Ligament eine gleichmäßige Dicke und Echotextur. ME, medialer Epikondylus; cft, gemeinsame Beugesehne; fm, Beugemuskeln.
24. SEITLICHER ELLENBOGEN
Der seitliche Aspekt des Ellbogens wird am besten untersucht, wenn beide Ellbogen gestreckt sind, die Daumen nach oben zeigen und die Handflächen zusammengelegt sind (Barr und Babcock 1991). Bei der Untersuchung des radialen Kollateralbandes und der Kapsel sollte der Ellbogen gestreckt und die Hand proniert bleiben. Entlang des lateralen Ellbogens können im hochauflösenden US die gemeinsame Strecksehne, das laterale ulnare Kollateralband, der N. radialis mit seinen oberflächlichen und tiefen (N. interosseus posterior) Ästen und das Radio-Capitellar-Gelenk dargestellt werden.
Der gemeinsame Strecksehnenursprung lässt sich am besten in Längsschnitten als schnabelförmige echoreiche Struktur darstellen, die zwischen dem subkutanen Gewebe und dem lateralen ulnaren Kollateralband liegt (Abb.. 18). Tief unter dieser Sehne erscheint der laterale Epicondylus als glatte, nach unten geneigte echoreiche Struktur. Die einzelnen Beiträge der Streckmuskeln zur gemeinsamen Strecksehne können mit dem US nicht diskriminiert werden, da sie miteinander verwoben sind. Die tiefen Sehnenfasern des Musculus extensor carpi radialis brevis liegen über dem lateralen ulnaren Kollateralband und können nicht ohne weiteres von diesem getrennt werden. Tatsächlich sind diese Strukturen eng miteinander verwandt und haben, obwohl sie in eine etwas andere Richtung verlaufen, das gleiche fibrilläre Aussehen (Connell et al. 2001). Auf transversalen US-Bildern hat der gemeinsame Strecksehnenursprung eine ovale Querschnittsform und befindet sich knapp oberflächlich des lateralen Epicondylus. Unmittelbar distal des myotendinösen Überganges erscheinen die muskulösen Bäuche des M. extensor carpi radialis brevis, des M. extensor digitorum, des M. extensor digiti minimi und des M. extensor carpi ulnaris als eine einzige Masse.
Vor dem lateralen Epikondylus verläuft der Hauptstamm des N. radialis zwischen M. brachialis und M. brachioradialis. Es wird zuverlässig anhand von transversalen US-Bildern untersucht, die zwischen diesen Muskeln als kleine abgerundete Struktur erhalten werden, die aus einigen verstreuten echoarmen Punkten besteht, die die Faszikel widerspiegeln (Abb. 19a) (Bodner et al. 2002). Die Arteria radialis recurrens ist neben dem Nerv zu sehen und sollte nicht mit einem seiner Faszikel verwechselt werden. Eine Farbdoppler-Bildgebung kann hilfreich sein, um sie genau zu identifizieren. Hochauflösender US ist in der Lage, den N. radialis sichtbar zu machen, während er sich in den oberflächlichen sensorischen Ast der Haut und den N. interosseus posterior teilt (Fig. 19b, c). Die Faszikel in diesen letztgenannten Nerven sind sehr klein, und für ihre Visualisierung ist eine sorgfältige Scantechnik erforderlich, die auf der Verfolgung des Nervenbündels gemäß seiner kurzen Achse basiert. Am lateralen Ellbogen kann US den N. interosseus posterior visualisieren, wenn er den M. supinator durchsticht und in die Frohse-Arkade eintritt, wobei er zwischen den oberflächlichen und tiefen Teilen dieses Muskels verläuft (Abb.. 20). Über den Supinator bewegt sich der Nerv in Richtung des hinteren Kompartiments. Dementsprechend sollte eine geeignete Scan-Technik eine Neupositionierung des Patienten mit halb gebeugtem Ellbogen umfassen, wobei der Unterarm nach vorne und mehr quer über dem Untersuchungstisch platziert wird. Während der Pronation kann der Nerv am proximalen Rand der Frohse-Arkade einen gewinkelten Verlauf nehmen. Man sollte dieses Erscheinungsbild nicht mit einem pathologischen Befund verwechseln. Innerhalb oder kurz nach Verlassen des M. supinator ist der N. interosseus posterior zu sehen, der sich weiter in einige subtile Äste unterteilt, die zu den Muskeln des hinteren Unterarms gerichtet sind. Diese letzteren Zweige sind schwierig zu untersuchen, da ihre Größe dem räumlichen Auflösungsvermögen gegenwärtiger US-Ausrüstung nahe kommt. Einmal vor dem lateralen Epicondylus abgegeben, setzt sich der oberflächliche sensorische Hautast des N. radialis in den vorderen Unterarm fort. Am proximalen Unterarm mündet sie in die A. radialis und verläuft zwischen dem M. extensor carpi radialis longus und dem M. brachioradialis.
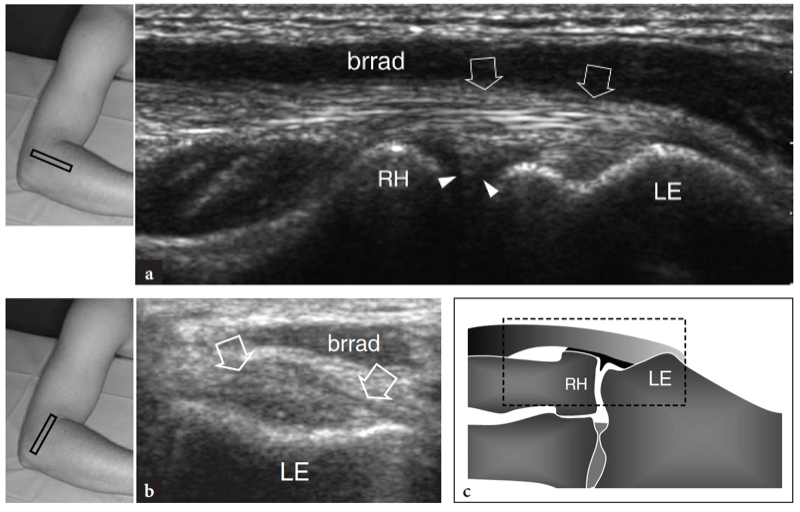
Abb. 18a–c. Normale gemeinsame Strecksehne. Ein 12−5 MHz-Langachsen-US-Bild, das über dem lateralen Ellbogen aufgenommen wurde, zeigt einen normalen gemeinsamen Strecksehnenursprung (Pfeile), der durch ein einheitliches Fibrillenmuster gekennzeichnet ist. Die Sehne liegt tief am Brachioradialis-Muskel (brrad) und oberflächlich am Radio-Capitellar-Gelenk und setzt am lateralen Epicondylus (LE) an. Der laterale Synovialsaum (Pfeilspitze) ist als dreieckige echoreiche Struktur dargestellt, die zwischen dem Capitellum und dem Radiusköpfchen (RH) interveniert. Beachten Sie das glatte, nach unten geneigte Erscheinungsbild der Kortikalis des lateralen Epicondylus und des Radiusköpfchens. b Kurzachsen-12−5-MHz-US-Bild über dem lateralen Epicondylus (LE) zeigt die ovale Querschnittsform des normalen gemeinsamen Extensorenursprungs (Pfeile). Brrad, Brachioradialis-Muskel. c Diagrammkorrelation. Die Einsätze oben links in den Abbildungen zeigen die Sondenpositionierung an.
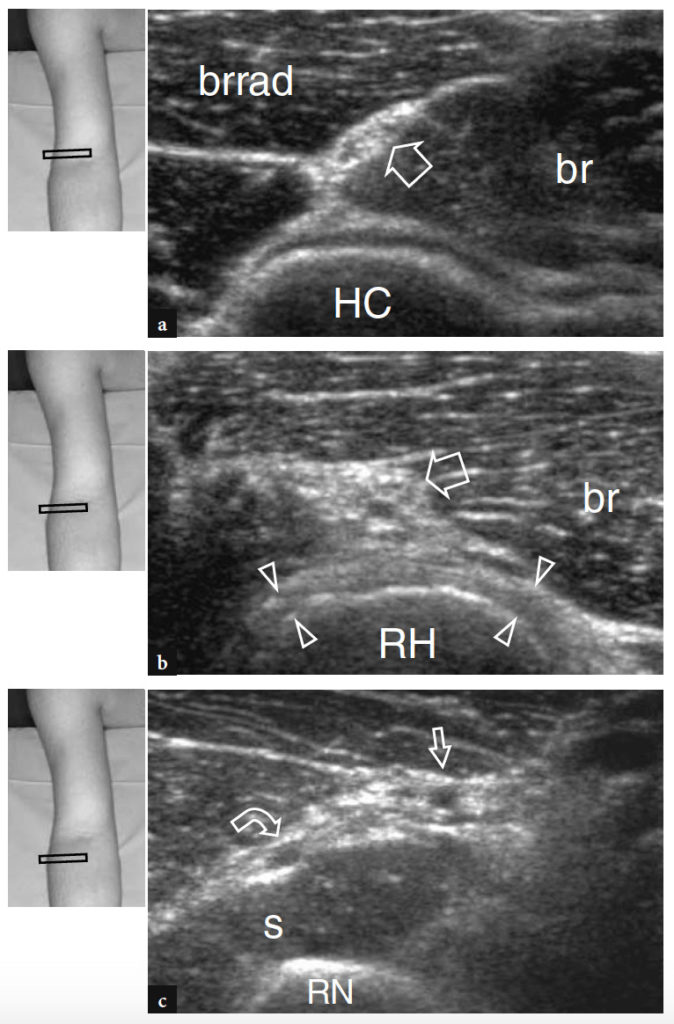
Abb. 19a–c. Radialnerv. Transversale 12-5-MHz-US-Bilder, die über dem anterolateralen Ellbogen aufgenommen wurden, zeigen den normalen N. radialis und seine Teilungsäste auf Höhe des Humeruskapitellums (a), des Radiusköpfchens (b) und des Radiushalses (c). In a liegt der Hauptstamm des Nervs (Pfeil) im echoreichen Raum zwischen den Musculus brachialis (br) und brachioradialis (brrad), oberflächlich des Capitellum humeri (HC). In b verläuft der N. radialis (Pfeil) über das Radiusköpfchen (RH) in enger Beziehung zum Ringband (Pfeilspitzen). Typischerweise erscheint dieses Band als gekrümmtes echoreiches Band, das das Radiusköpfchen wie ein Gürtel umgibt. In c sind der kutane sensorische Ast (gerader Pfeil) und der N. interosseus posterior (gekrümmter Pfeil) über dem/den M. RN, radialer Hals. Die Einsätze oben links in den Abbildungen zeigen die Sondenpositionierung an.
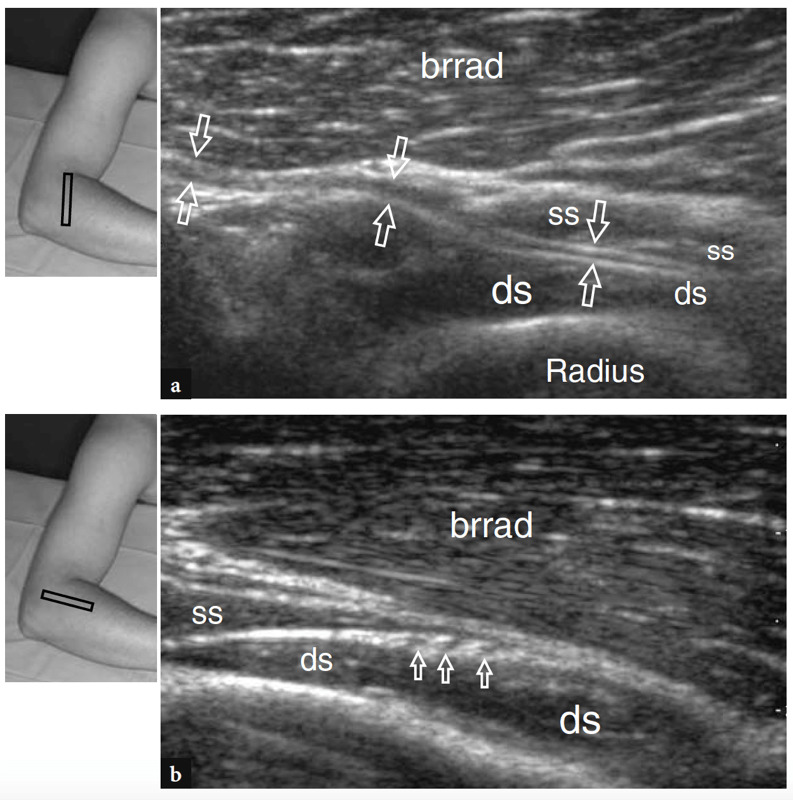
Abb. 20a,b. N. interosseus posterior. a Langachsen- und b-Kurzachsen-US-Bilder mit 12−5 MHz, die am proximalen Unterarm über dem Musculus brachioradialis (brrad) aufgenommen wurden, zeigen den normalen N. interosseus posterior, wenn er den Musculus supinator kreuzt. Innerhalb der Bäuche des M. supinator (ss, oberflächlicher Teil des M. supinator; ds, tiefer Teil des M. supinator) erscheint der Nerv als dünne echoarme Struktur, die aus einigen wenigen Faszikeln (Pfeile) besteht, die in eine echoreiche Fettschicht eingebettet sind. Die Einsätze oben links in den Abbildungen zeigen die Sondenpositionierung an.
Mit US (Abb. 18a). Eine dreieckige echoreiche Struktur ist normalerweise zu sehen, die den peripheren Teil des Gelenkrandes zwischen den beiden knöchernen Oberflächen ausfüllt. Diese Struktur entspricht einem Synovialvorsprung, etwas ähnlich einem Meniskus (seitlicher Synovialsaum) (Abb. 18a). Das Aussehen des Radiusköpfchens variiert mit unterschiedlichen Rotationsgraden des Unterarms: In Pronation hat das Radiusköpfchen ein quadratischeres Aussehen, während es in Supination eher eine glattere Kontur annimmt. Eine dynamische US-Untersuchung kann hilfreich sein, um den Status des Radiusköpfchens zu beurteilen und mögliche okkulte, nicht dislozierte Frakturen auszuschließen. Oberflächlich davon ist das Ringband als gürtelartige homogene echoreiche Struktur sichtbar (Abb. 19b). Am besten lässt es sich mit hochauflösenden Schallköpfen darstellen. Bei über dem Radiusköpfchen platzierter Sonde ermöglichen passive Supinations- und Pronationsbewegungen des Unterarms eine bessere Differenzierung des fixierten Ringbandes vom rotierenden Radiusköpfchen. An der radialen Metaphyse wird die ringförmige Aussparung nur dann mit US dargestellt, wenn sie durch Flüssigkeit aufgebläht ist.
25. HINTERER ELLENBOGEN
Der hintere Aspekt des Ellbogens kann untersucht werden, indem das Gelenk um 90° gebeugt gehalten wird und die Handfläche auf dem Tisch ruht (Barr und Babcock 1991). Diese Position ermöglicht eine einfache Demonstration der Hauptstrukturen des hinteren Ellenbogens: der Kubitaltunnel und der N. ulnaris, der Trizepsmuskel und die Sehne, die hintere Schädelgrube mit dem hinteren Fettpolster und der Bursa olecrani.
Kranial des Olekranons zeigt der US die echoarmen Bäuche des Trizepsmuskels und seiner Sehne, die exzentrisch und leicht medial in Bezug auf die Mittellinie (Abb.. 21). Die distale Trizepssehne erscheint echoreich und weist typischerweise Streifen auf, wenn sie sich in Richtung ihres Ansatzes am Olecranon auffächert, ein Muster, das dem Quadrizeps etwas ähnlich ist. Diese Streifen mit alternierenden echoarmen und echoarmen Bändern sind eher auf Fetteinlagerungen zwischen den Sehnenfasern zurückzuführen und sollten nicht als Tendinose oder Riss fehlinterpretiert werden (Abb.. 22). Bei voller Ellbogenstreckung kann auch die distale Trizepssehne wellig erscheinen, was möglicherweise eine Ruptur vortäuscht. Eine Sehnenschlaffheit ist besonders bei älteren Menschen ausgeprägt und stellt einen Normalbefund dar (Rosenberg et al. 1997). Außerdem können die präinsertionellen Fasern dieser Sehne aufgrund ihres schrägen Verlaufs echoarm erscheinen (Abb.. 22). Änderungen in der Ausrichtung der Sonde ermöglichen eine angemessene Korrektur anisotroper Effekte in diesem Bereich. Der am weitesten distal gelegene Anteil der Trizepssehne sollte immer sorgfältig untersucht werden, um Enthesenverkalkungen auszuschließen.
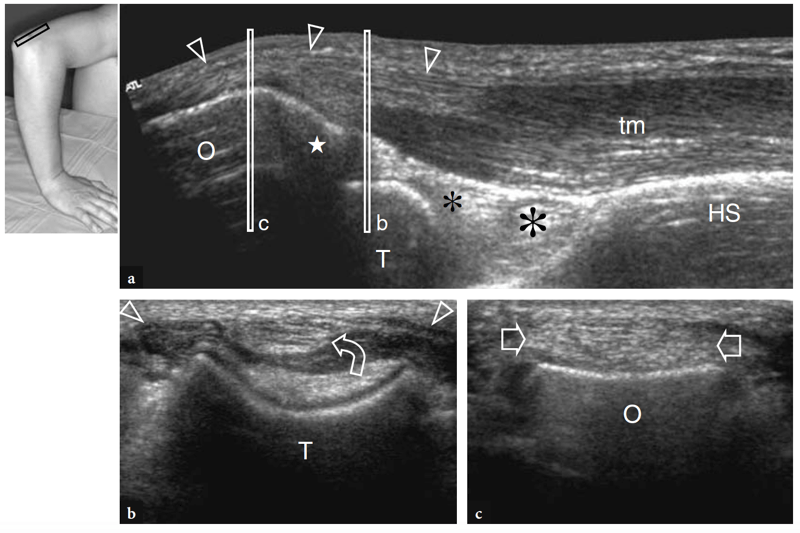
Abb. 21a–c. Normale distale Trizepssehne und Fossa olecrani. a Mittelsagittales 12-5-MHz-US-Bild mit erweitertem Sichtfeld, aufgenommen mit gebeugtem Ellbogen über dem Olecranon-Prozess (O) und dem posterioren Aspekt des distalen Humerus. Die distale Trizepssehne (Pfeilspitzen) erscheint als schnabelförmige echoreiche Struktur in Kontinuität mit den echoarmen Bäuchen des Trizepsmuskels™, der etwa 1 cm distal der Spitze (Stern) des Olekranons ansetzt. Die Fossa olecrani wird tief bis zum Trizeps durch die echoreiche, löffelförmige Kontur des Humerus und das echoreiche hintere Fettpolster (Sternchen) begrenzt. Beachten Sie das hintere abgerundete Aussehen der Trochlea (T) und das gerade Profil des Humerusschafts (HS) direkt über der hinteren Schädelgrube. b,c Transversale 12-5-MHz-US-Bilder, die bei den in a angegebenen Pegeln (vertikale weiße Balken) aufgenommen wurden. In b ist das Querschnittsbild des distalen myotendinösen Übergangs des Trizeps über der hinteren Trochlea (T) zu sehen. Beachten Sie, dass die Sehne (gekrümmter Pfeil) relativ zur Mittellinie und zum distalen Muskel (Pfeilspitzen) leicht exzentrisch entsteht. In c liegt die ovale Querschnittsform der distalen Trizepssehne (Pfeile) über dem Olecranon (O). Der Einsatz oben links in der Abbildung zeigt die Sondenpositionierung an.
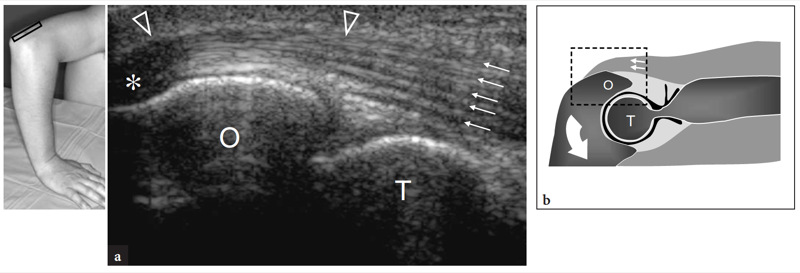
Abb. 22a,b. Distale Trizepssehne: normales Aussehen, das eine Krankheit imitiert. a Längsachse 12−5 MHz US-Bild der distalen Trizepssehne (Pfeilspitzen) mit b-Diagrammkorrelation zeigt ein gestreiftes intratendinöses Muster, das aus abwechselnd echoarmen und echoreichen Bändern (Pfeile) besteht, die mit zwischen den Sehnenfasern intervenierenden Fettgewebssträngen zusammenhängen . Beachten Sie auch das artifizielle echoarme Aussehen (Sternchen) der Sehne, wenn sie abgelenkt wird, um auf den Olecranon-Prozess (O) zu setzen. Dies liegt an der Anisotropie. T, Trochlea. Der Einsatz oben links in der Abbildung zeigt die Sondenpositionierung an.
Die Fossa olecrani erscheint als eine breite und tiefe Konkavität des hinteren Aspekts des Humerusschafts, die mit dem echoreichen hinteren Fettpolster gefüllt ist (Abb. 21a) (Miles und Lamont 1989). Auf beiden Seiten dieser Fossa ist auf transversalen Bildern der hintere Aspekt der medialen und lateralen Epikondylen zu sehen. Bei der Untersuchung des Gelenks bei 45° Flexion tendiert die intraartikuläre Flüssigkeit dazu, sich vom vorderen Synovialraum zum Recessus olecrani zu bewegen, wodurch die Identifizierung kleiner intraartikulärer Ergüsse erleichtert wird. Eine sanfte Schaukelbewegung des Ellbogens des Patienten während des Scannens kann hilfreich sein, um die Ellbogengelenkflüssigkeit in den Recessus olecrani zu verlagern. Weiter distal wird der Processus olecrani als eine echoreiche krummlinige Struktur dargestellt, die von der darüber liegenden Haut durch eine dünne Schicht lockeren Bindegewebes getrennt ist, die den synovialen Bursa olecrani enthält. Aufgrund ihrer dünnen Wände und des Fehlens von Flüssigkeit ist die normale Bursa olecrani im US nicht sichtbar. Bei der Beurteilung dieser Schleimbeutel sollte darauf geachtet werden, mit der Sonde keinen übermäßigen Druck auszuüben, da kleine Schleimbeutelergüsse weggedrückt werden können.
Zur Beurteilung des posteromedialen Aspekts des Gelenks, einschließlich des Kubitaltunnels und des N. ulnaris, sollte der Ellbogen des Patienten in eine kräftige Außenrotation gebracht werden, um die Visualisierung und Palpation des medialen Epicondylus und des Olekranons zu ermöglichen. Dies kann entweder bei sitzendem Patienten und gestrecktem und hyperproniertem Ellbogen mit dorsaler Seite zum Untersucher oder, zumindest für die rechte Seite, bei liegendem Patienten und abduziertem Arm in maximaler Außenrotation erreicht werden, der am Tisch hängt (Martinoli et al. 2000; Jacobson et al. 2001).
Zur Untersuchung des Cubitaltunnels sollte die Sonde in der Transversalebene mit einem Ende über dem Olecranon und dem anderen über dem medialen Epicondylus platziert werden (Jacobson et al. 2001). Ähnlich wie an anderen Stellen sind knöcherne Orientierungspunkte in der Routinepraxis gut geeignet, um die richtige Sondenpositionierung auszuwählen. Da der Nerv durch einen schmalen, von vorstehenden Knochen begrenzten Raum verläuft, sind kleine Schallköpfe bei der Beurteilung dieser Region überlegen. Scans mit langer Achse sind weniger nützlich als Scans mit kurzer Achse, um dem N. ulnaris zu folgen (Abb.. 23). Das systematische Scannen in Kurzachsenebenen beginnt an der Innenseite des Oberarms, wo der Nervus ulnaris relativ zum Trizeps oberflächlich verläuft. An der Humerusfurche befindet sich der N. ulnaris in der Nähe des Innenhangs des medialen Epicondylus. Es erscheint typischerweise als eiförmige Struktur in der Nähe der echoreichen knöchernen Rinde des Epicondylus (Abb. 24a, b). Im distalen Teil des Tunnels ist der N. ulnaris zwischen Humerus- und Ulnarköpfchen des Musculus flexor ulnaris carpi sichtbar (Fig. 24c, d). Im Normalzustand ist die Querschnittsfläche des N. ulnaris auf Höhe des Epikondylus (6.8 mm2) etwas größer als am distalen Arm (5.7 mm2) und am proximalen Unterarm (6.2 mm2) (Chiou et al. 1998) . Man sollte darauf achten, diese normale Zunahme der Nervengröße im Kubitaltunnel nicht mit einem Zeichen einer ulnaren Neuropathie zu verwechseln. In der Literatur gibt es einige Diskrepanzen darüber, welche Größe der N. ulnaris als normal anzusehen ist. Als Schwellenwert für das Kubitaltunnelsyndrom wurde zunächst eine Querschnittsfläche von 7.5 mm2 angegeben (Chiou et al. 1998). In jüngerer Zeit wurden 7.9 mm2 als Mittelwert für den normalen N. ulnaris auf Höhe des Kubitaltunnels gefunden (Jacob et al. 2004). Diese Diskrepanzen scheinen zumindest teilweise mit Unterschieden zwischen den Rassen und dem Studiendesign zusammenzuhängen. Im Kubitaltunnel können die Arteria recurrens ulnaris und die Venen in der Farbdoppler-Bildgebung gut vom angrenzenden Nerv unterschieden werden. In Fällen von Blutstau erweitern sich diese Venen und könnten geschwollene einzelne Nervenbündel imitieren. Die Doppler-Bildgebung kann helfen, diese Falle zu vermeiden. Das Retinaculum des Kubitaltunnels und das Ligamentum arcuatus bestehen aus einer dünnen Faszie und werden zumindest im Normalzustand nicht mit US dargestellt, selbst wenn sehr hochfrequente US-Schallköpfe verwendet werden. Eine dynamische Bildgebung des Kubitaltunnels wird während der gesamten Ellbogenbeugung durchgeführt, um die Position des N. ulnaris und des medialen Kopfes des Trizepsmuskels relativ zum medialen Epikondylus zu beurteilen (Abb.. 25). Dazu wird die Sonde in der Transversalebene über dem Epicondylus platziert, während der Patient aufgefordert wird, den Ellbogen langsam zu beugen (Jacobson et al. 2001). Es sollte betont werden, dass während dieses Manövers die Ausübung von festem Druck auf die Haut mit dem Schallkopf vermieden werden muss, da dies die Dislokation des Nervs aus dem Tunnel verhindern kann.
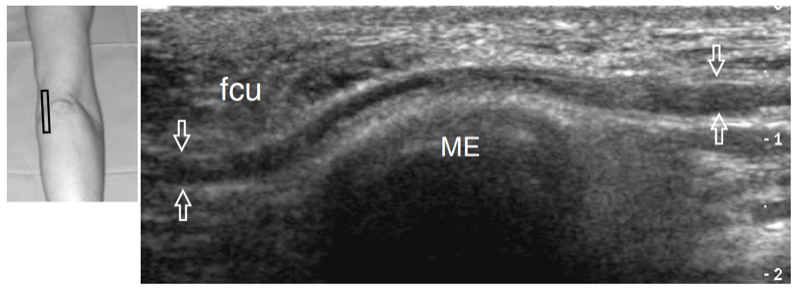
Abb. 23. Normaler N. ulnaris. Längsachse 12-5 MHz US-Bild des normalen N. ulnaris, aufgenommen über dem Kubitaltunnel mit gestrecktem Ellbogen. Dargestellt sind die Beziehungen des Nervs (Pfeile) zum medialen Epicondylus (ME) und zum Musculus flexor carpi ulnaris (fcu). Der N. ulnaris zeigt ein echoarmes Aussehen und eine ziemlich gleichmäßige Dicke im gesamten Tunnel. Der Einsatz oben links in der Abbildung zeigt die Sondenpositionierung an.
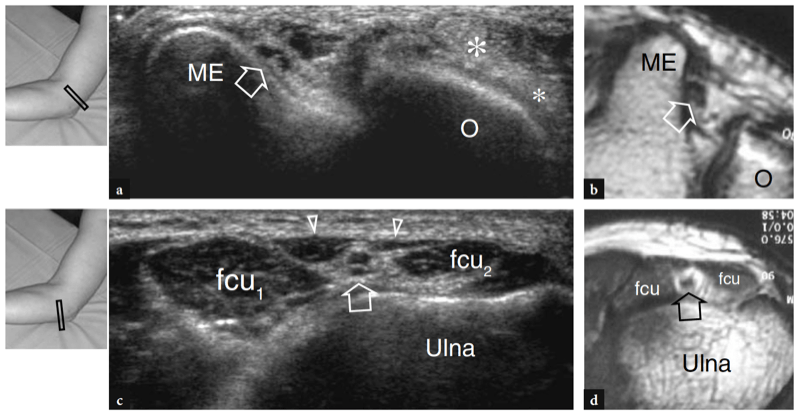
Abb. 24a–d. Normaler Kubitaltunnel. a Transversales 12-5-MHz-US-Bild auf Höhe des proximalen Kubitaltunnels (Kondylenfurche) mit b T1w SE-MR-Bildkorrelation zeigt die normale Beziehung des N. ulnaris (Pfeil) zum medialen Epicondylus (ME). Beobachten Sie die distale Trizepssehne (Sternchen) über dem Olecranon (O). c Transversales 12-5-MHz-US-Bild auf Höhe des distalen Kubitaltunnels (richtiger Kubitaltunnel) mit d T1w SE-MR-Bildkorrelation zeigt den Nerv (Pfeil) unter dem Ligamentum arcuatus (Pfeilspitzen), der den Humerus (fcu1) und den Ulnar (fcu2) verbindet ) Köpfe des Musculus flexor carpi ulnaris. Die Einsätze oben links in den Abbildungen zeigen die Sondenpositionierung an.
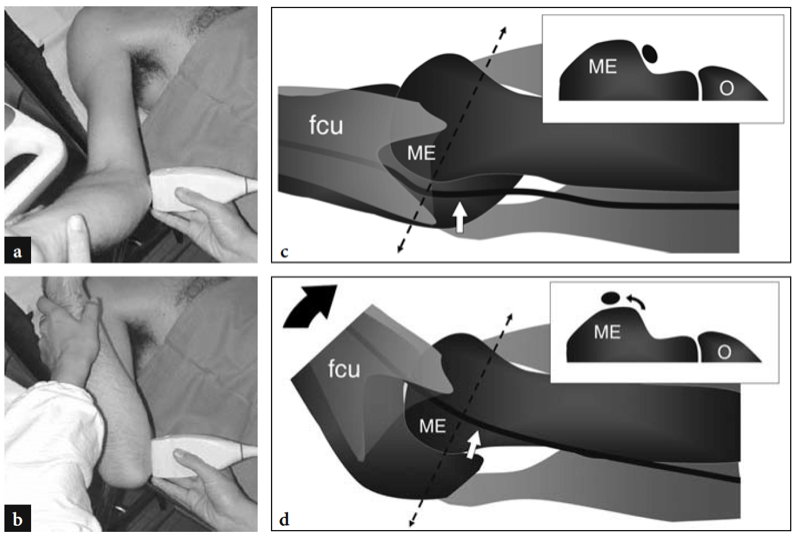
Abb. 25a–d. a,b Fotografien zur Veranschaulichung der Scantechnik zur Beurteilung der Position des N. ulnaris rechts relativ zum medialen Epicondylus bei Ellbogenstreckung (a) und bei fortschreitender Beugung des Ellbogens (b). Beachten Sie, dass die Sonde während der vollen Ellbogenbewegung auf der Querebene zwischen dem medialen Epicondylus und dem Olecranon stabilisiert bleibt. c,d Schematische Zeichnungen des medialen Ellbogens, untersucht in c-Extension und d-Flexion, veranschaulichen den Mechanismus der Instabilität des N. ulnaris am Kubitaltunnel. Beachten Sie das Fehlen des Osborne-Retinakulums (siehe zum Vergleich Abb. 8.7c). Wenn der Ellbogen gestreckt ist, befindet sich der N. ulnaris (weißer Pfeil) im Tunnel. Ellenbogenflexion (schwarzer Pfeil) disloziert den N. ulnaris anterior zum medialen Epicondylus (ME). fcu, Musculus flexor carpi ulnaris. Gestrichelte Linie, geeignete Sondenpositionierung während des Scannens.
26. ELLBOGEN-PATHOLOGIE
Eine Vielzahl von Erkrankungen kann die Weichteile des Ellenbogens betreffen. Mehrere Zustände im Zusammenhang mit bestimmten anatomischen Stellen können sich überschneidende Symptome aufweisen und klinisch leicht verwechselt werden.
27. PATHOLOGIE DES VORDEREN ELLENBOGENS: RISS DER DISTALEN BIZEPSSEHNE
Eine der häufigsten Ursachen für akute vordere Ellenbogenschmerzen ist ein Riss der distalen Bizepssehne. Diese Risse machen weniger als 5 % aller Bizepssehnenläsionen aus, wobei proximale Verletzungen weitaus häufiger sind (Agins et al. 1988). Sie treten typischerweise nach dem 40. Lebensjahr (im Mittel 55. Lebensjahr) bei Arbeitern auf, die versuchen, einen schweren Gegenstand zu heben (oder bei Gewichthebern und Bodybuildern) oder während einer kräftigen exzentrischen Kontraktion des Bizeps gegen Widerstand. Distale Bizepssehnenrisse können entweder bei einem Ausriss der Sehne durch die radiale Tuberositas (häufiger) oder bei einem Riss in der Mitte der Substanz oder einer Verletzung an ihrem myotendinösen Übergang auftreten. Ähnlich wie bei anderen Sehnen gibt es eine relativ hypovaskuläre Zone innerhalb der distalen Bizepssehne, etwa 10 mm von ihrem Ansatz am Tuber radialis entfernt (Seiler et al. 1995). Die wiederholte Belastung dieser Zone zwischen Radius und Ulna bei Pronationsbewegungen scheint ein prädisponierender Faktor zu sein, um den degenerativen Prozess in der Sehnensubstanz einzuleiten (Seiler et al. 1995). In den meisten Fällen ist die Ruptur der distalen Bizepssehne mit einem Riss des Lacertus fibrosus verbunden, aber diese letztere Struktur kann auch intakt bleiben. Klinisch zeigt sich ein kompletter Sehnenriss mit Schmerzen und einem tastbaren Defekt mit einer proximalen Beule im anterioren Teil des Arms im Zusammenhang mit dem retrahierten Muskel (Abb.. 26). Obwohl geschwächt, bleibt die Ellbogenflexion aufgrund der starken Aktion des Brachialis-Muskels erhalten; im Gegenteil, die Supination des Unterarms ist aufgrund der begrenzten Kraft des kleinen Supinatormuskels stärker beeinträchtigt. In den meisten Fällen ist die klinische Diagnose einfach und erfordert keine zusätzliche bildgebende Untersuchung. Okkulte Brüche sind jedoch häufiger als gedacht und werden in der täglichen Praxis auch einige Zeit nach dem Trauma immer häufiger mit US diagnostiziert. Eine verzögerte klinische Diagnose tritt hauptsächlich auf, wenn aufgrund eines intakten Lacertus fibrosus keine signifikante Muskelretraktion vorliegt oder wenn der zurückgezogene Muskel durch umgebende Ödeme und Blutungen nicht palpiert werden kann.
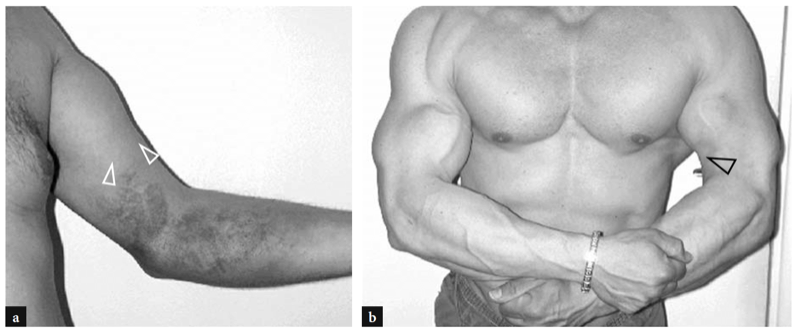
Abb. 26a,b. Distaler Bizepssehnenriss: körperlicher Befund. Fotografien von zwei verschiedenen Patienten, bei denen eine subakute und b eine chronisch vollständige Ruptur der distalen Bizepssehne erlitten wurde. In a verletzte sich der Patient beim Versuch, einen schweren Gegenstand zu heben, an der linken Sehne. Er stellte sich mit hämorrhagischer Haut über dem medialen Ellbogen und dem proximalen Unterarm und mit einer proximalen Beule (Pfeilspitzen) an der Vorderseite des Arms in Verbindung mit dem zurückgezogenen Muskel vor. In b war der Patient ein Wettkampf-Bodybuilder, der eine chirurgische Reparatur der gerissenen Sehne ablehnte. Beachten Sie den Defekt (Pfeilspitze) im vorderen linken Arm aufgrund des zurückgezogenen Muskels im Vergleich zur rechten Seite.
Eine frühzeitige Diagnose einer distalen Bizepssehnenruptur ist wichtig, da das chirurgische Ergebnis bei Patienten verbessert wird, die in den ersten Wochen nach einem Trauma behandelt werden, bevor Sehnenadhäsionen, degenerative Veränderungen und fettige Muskelinfiltration auftreten. Die wichtigsten US-Merkmale eines vollständigen Risses der distalen Bizepssehne umfassen die Nichtdarstellung der distalen Sehne, die proximal zurückgezogen zu sein scheint (bis zu mehr als 10 cm vom Tuber radialis entfernt), und den Nachweis von echoarmer Flüssigkeit im Sehnenbett im Zusammenhang mit einem Hämatom (Abb.. 27) (Lozano und Alonso 1995; Miller und Adler 2000). Der Erguss ist am besten um den Sehnenstumpf herum zu erkennen (Abb.. 28). Mit hochauflösenden Schallköpfen ist der US nicht empfindlich genug, um den normalen Lacertus fibrosus als ein sehr dünnes fibrilläres Band über dem Pronator teres darzustellen. Der Status des Lacertus fibrosus ist jedoch kein kritischer Punkt, da er nicht routinemäßig an der chirurgischen Reparatur einer gerissenen distalen Bizepssehne beteiligt ist. Darüber hinaus gibt es keine Hinweise darauf, dass der Grad der Sehnenretraktion an sich schon aussagekräftig für den Status des Lacertus fibrosus ist (Abb.. 29) (Miller und Adler 2000). Im Falle einer Ruptur kann der US jedoch perifasziale Flüssigkeit um die anterioren und lateralen Aspekte der Flexor-Pronator-Muskelgruppe und eine auffälligere Sehnenretraktion erkennen (Abb. 29b).
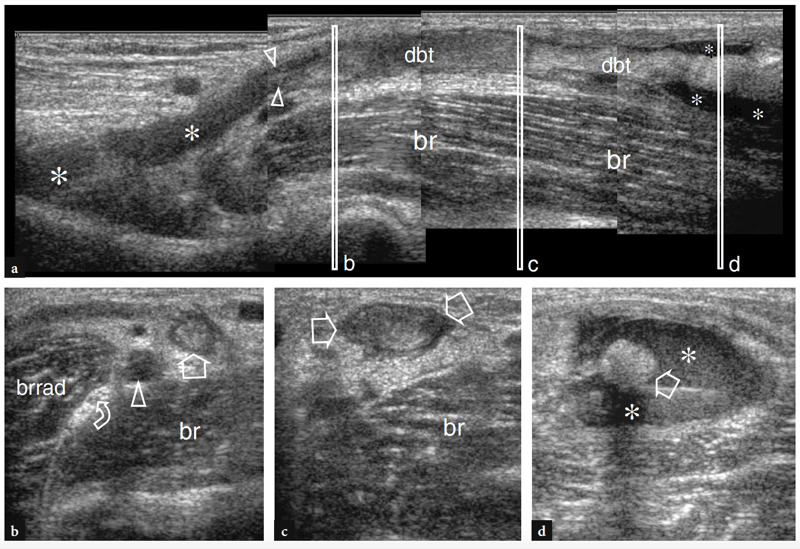
Abb. 27a–d. Vollständige Ruptur der distalen Bizepssehne. a 12-5-MHz-Langachsen-US-Bild über dem Brachialis-Muskel (br) zeigt echoarme Flüssigkeit (Sternchen), die das distale Bett der zurückgezogenen distalen Bizepssehne (dbt) füllt und ihren myotendinösen Übergang umgibt. In diesem speziellen Fall liegt der Sehnenrand (Pfeilspitzen) distal der Gelenklinie. b−d Kurzachsen-12-5-MHz-US-Bilder, die auf den in a angegebenen Ebenen (vertikale weiße Balken) aufgenommen wurden, zeigen das gerissene und zurückgezogene Sehnenende (gerader Pfeil), umgeben von einem echoarmen Hämatom (Sternchen). Die Beziehungen der gerissenen Sehne mit der Brachialarterie (Pfeilspitze), dem N. radialis (gekrümmter Pfeil), den Brachialis (br)- und Brachioradialis (brrad)-Muskeln sind gezeigt.
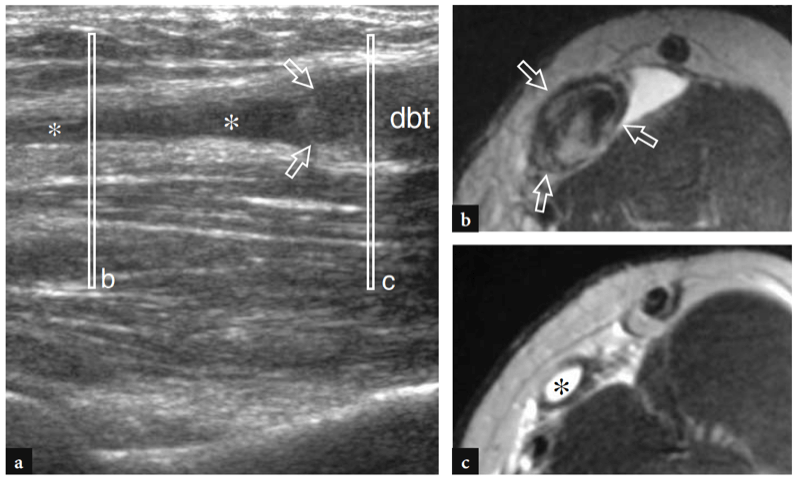
Abb. 28a–c. Vollständige Ruptur der distalen Bizepssehne. a Langachsiges 12-5-MHz-US-Bild, das proximal zum Ellbogengelenk aufgenommen wurde, mit b,c korrelierenden transversalen T2w-SE-MR-Bildern, die auf den in a angezeigten Ebenen (vertikale weiße Balken) aufgenommen wurden, zeigen den zurückgezogenen Rand (Pfeile) der distalen Bizepssehne (dbt) mit echoarmer Flüssigkeit (Sternchen), die die Lücke füllt.
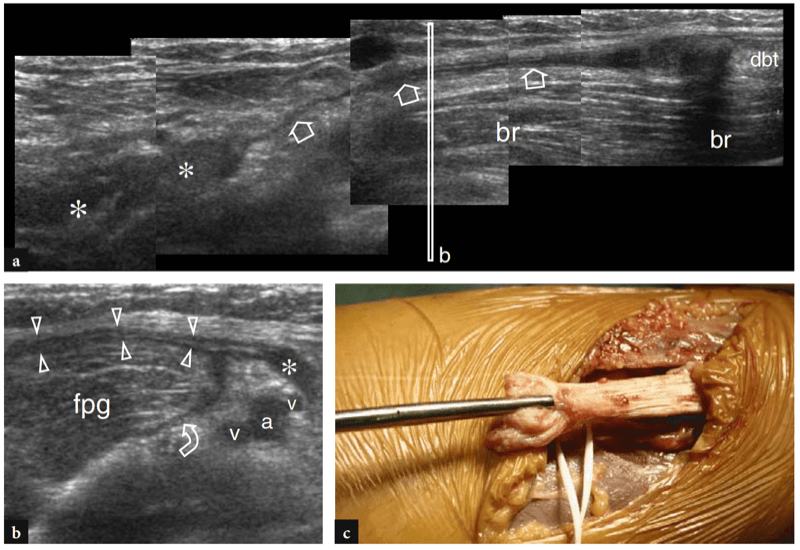
Abb. 29a–c. Akute komplette Ruptur der distalen Bizepssehne in Verbindung mit einer gerissenen Bizepsaponeurose. a Langachse 12−5 MHz US-Bild über dem Brachialis-Muskel (br) zeigt einen deutlich zurückgezogenen Sehnenrand (dbt), das Hämatom an der Rupturstelle (Sternchen) und das Fehlen der Sehne (Pfeile). b Kurzachsen-12−5-MHz-US-Bild, das auf der in a angezeigten Höhe (vertikaler weißer Balken) aufgenommen wurde, zeigt Flüssigkeit (Pfeilspitzen und gekrümmter Pfeil) in den Weichteilen, die die Flexor-Pronator-Gruppe (fpg) der Muskeln umgeben, was auf eine zufällige Verletzung hindeutet des Lacertus fibrosus. In diesem Fall wurde die Verletzung der Bizepsaponeurose chirurgisch bestätigt. a, Arteria brachialis; v, Kubitalvenen. c Grobe operative Ansicht desselben Falls.
Die weniger häufige Tendinitis und partielle Risse der distalen Bizepssehne treten mit lokalisierten Schmerzen und Empfindlichkeit über der Fossa antecubitalis auf. Diese Zustände folgen normalerweise auf wiederholte Mikrotraumen oder eine kräftige Aktivierung des Bizeps. Der Schmerz kann sich bei widerstandener Ellbogenbeugung oder Supination der Hand verschlimmern und wird durch direkte Palpation der Sehne verschlimmert. Im US erscheinen Teilrisse als echoarme Verdickung oder Verdünnung der Sehne und als Konturunregelmäßigkeiten oder Welligkeit ohne Sehnenunterbrechung (Abb.. 30) (Miller und Adler 2000). Die Beurteilung dieser Risse kann im US aufgrund der Anisotropie im Zusammenhang mit dem schrägen Verlauf der Sehne und ihrer tiefen Lage schwierig sein. Das US-Erscheinungsbild einer Bizeps-Tendinitis ist dem von Teilrissen sehr ähnlich, und die diagnostische Genauigkeit des US zur Differenzierung dieser Zustände hängt von der Verfügbarkeit eines hochwertigen Schallkopfs sowie von der Gesamterfahrung des Untersuchers ab. In Zweifelsfällen ist die MR-Bildgebung ein genaues Mittel, um die Diagnose von Teilrissen zu bestätigen (Falchook et al. 1994).
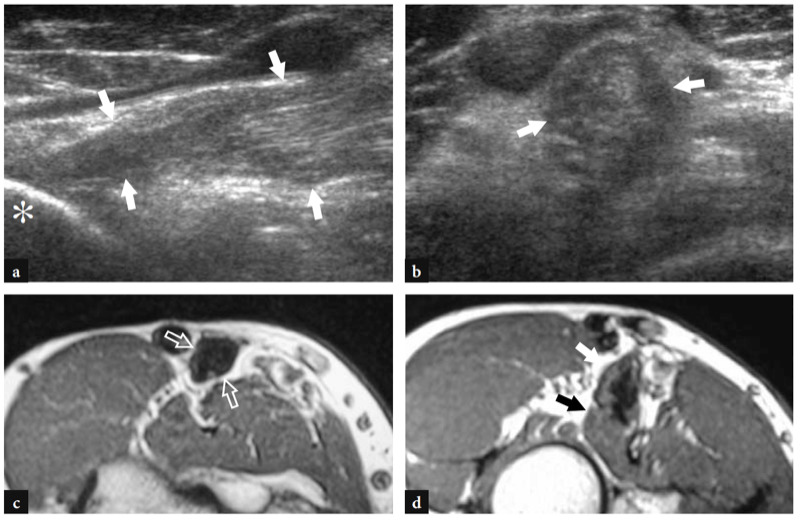
Abb. 30a–d. Partielle Ruptur der distalen Bizepssehne. a Langachsen- und b Kurzachsen-US-Bilder mit 12−5 MHz, aufgenommen auf Höhe distal des Ellbogengelenks mit c, d korrelativen transversalen T1w SE-MR-Bildern zeigen eine verdickte und heterogene Sehne (Pfeile), die am Tuber radialis (Sternchen) ansetzt .
Die chirurgische Behandlung bei vollständigen Sehnenrissen umfasst die Reparatur und Wiederbefestigung der zurückgezogenen Sehne am Tuber radialis oder alternativ am Musculus brachialis oder am Tuberculum ulnaris. Die erste Technik liefert bessere Ergebnisse bei der Wiederherstellung der Supination, birgt jedoch ein signifikant höheres Risiko einer Radialnervenverletzung. Nach der Operation erscheint die Sehne verdickt und echoarm mit inneren linearen echoreichen Bildern im Zusammenhang mit Nähten (Abb.. 31).
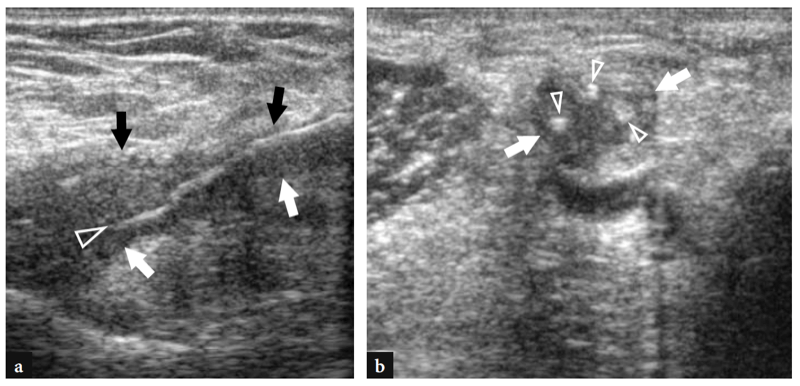
Abb. 31a,b. Postoperative distale Bizepssehne. Nach der chirurgischen Reparatur zeigen a-langachsige und b-kurzachsige 12-5-MHz-US-Bilder eine verdickte und wellige distale Bizepssehne (Pfeile). Verwachsungen und Unregelmäßigkeiten im peritendinösen Gewebe sind ebenfalls zu sehen. Beobachten Sie die Nähte, die als helle Echos (Pfeilspitzen) innerhalb der Sehnensubstanz erscheinen.
28. BICIPITORADIALE (CUBITALE) BURSITIS
Die distale Bizepssehne ist nicht von einer Synovialscheide umgeben, sondern von einem Paratenon bedeckt. Unmittelbar proximal des Sehnenansatzes steht sie in Kontakt mit der bicipitoradialen (cubitalen) Bursa. Dieser Schleimbeutel befindet sich zwischen der distalen Bizepssehne und dem Tuber radialis, um die Reibung während der Pronation des Unterarms zu verringern (Skaf et al. 1999). Bicipitoradiale Bursitis ist eine seltene Erkrankung, die aus mehreren Ursachen (Infektion, entzündliche Arthropathie, Amyloidose usw.) resultieren kann, aber am häufigsten sekundär zu wiederholten mechanischen Traumata sowie zu Tendinose und Riss des distalen Bizeps ist. Aus klinischer Sicht kann eine Schwellung der Bursa bicipitoradialis als unspezifische Raumforderung in der Fossa antecubitalis gewertet werden, die häufig mit antecubitalen Schmerzen einhergeht, insbesondere bei Ellbogenbewegungen und Unterarmrotationen. Da das klinische Bild einer Schleimbeutelentzündung ähnlich einer Tendinitis ist und die tiefe Lage des Schleimbeutels die Palpation erschwert, stützt sich die sichere Diagnose einer Schleimbeutelentzündung hauptsächlich auf bildgebende Befunde.
Wenn die bizipitoradiale Bursa nur leicht gedehnt ist, kann der US Schwierigkeiten haben, sie von der angrenzenden distalen Bizepssehne zu unterscheiden, die aufgrund der Anisotropie echoarm erscheint (Miller und Adler 2000). Normalerweise sind transversale Scans mit supiniertem Unterarm bei der Darstellung der Bursaform besser geeignet. Im US erscheint eine bizipitoradiale Bursitis als echoarme Raumforderung in der Nähe der distalen Bizepssehne (Liessi et al. 1996). Es kann Septen, dicke Wände und echogenen Inhalt haben. Reiskörper wurden in dieser Bursa mit US beschrieben (Spence et al. 1998). Der bizipitoradiale Schleimbeutel kann, wenn er durch eine große Flüssigkeitsmenge gedehnt wird, den distalen Anteil der distalen Bizepssehne vollständig umschließen und so eine Tenosynovitis vortäuschen (Abb.. 32). Bicipitoradiale Bursitis muss von Synovial- und Ganglionzysten und anderen Weichteilmassen unterschieden werden. Ganglien entstehen üblicherweise aus der vorderen Kapsel und können sich in einem variablen Abstand vom Gelenk ausdehnen, wobei sie die Weichteile des Unterarms präparieren (Steiner et al. 1996). Die Visualisierung eines Stiels, der die Zyste mit der Ellenbogengelenkhöhle verbindet, kann die Diagnose erleichtern. Eine kalzifizierte Bursitis kann bei Patienten mit renaler Osteodystrophie auftreten (Abb.. 33). Bei einer asymptomatischen Schleimbeutelentzündung ist keine Behandlung erforderlich, während die meisten symptomatischen Patienten erfolgreich mit Ruhe, Physiotherapie und entzündungshemmenden Medikamenten behandelt werden.
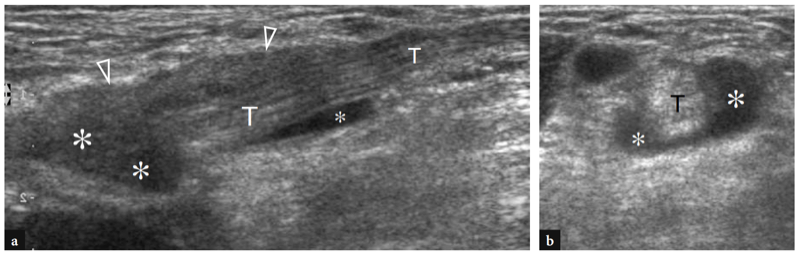
Abb. 32a,b. Bizipitoradiale Bursitis. a Längs- und b quer 12-5-MHz-US-Bilder über der Fossa antecubitalis auf Höhe distal der Gelenklinie zeigen eine Flüssigkeitsdehnung der bicipitoradialen Bursa (Sternchen), die die angrenzende normale distale Bizepssehne (T) fast vollständig umgibt und somit eine Sehnenscheidenentzündung vortäuscht Prozess.
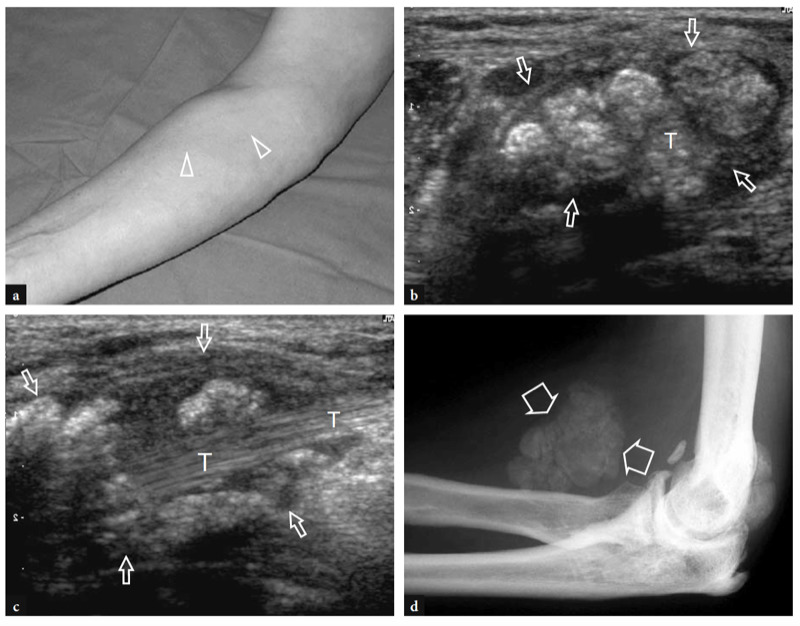
Abb. 33a–d. Verkalkte bicipitoradiale Bursitis bei einer Frau mit chronischer Niereninsuffizienz, die sich mit einer tastbaren Raumforderung in der Ellenbeuge und Schwierigkeiten bei der Pronation vorstellte. a Das Foto zeigt eine fokale Weichteilschwellung (Pfeilspitzen) über dem anterioren proximalen Unterarm. b Transversale und c longitudinale 12-5-MHz-US-Bilder zeigen ausgedehnte echoreiche Ablagerungen (Pfeile) mit schwacher posteriorer akustischer Abschattung im Zusammenhang mit Verkalkungen mit der bizipitoradialen Bursa. Die Bursa weist verdickte Wände auf und der distale Anteil der Bizepssehne (T) ist vollständig von Verkalkungen umgeben. d Die korrelative seitliche Röntgenaufnahme zeigt den Großteil der Verkalkungen (Pfeile) in der Fossa antecubitalis.
29. PATHOLOGIE DES MEDIALEN ELLBOGENS: MEDIALE EPICONDYLITIS (EPITROCHLEITIS)
Mediale Epicondylitis, allgemein als „Golferellenbogen“, „medialer Tennisellenbogen“ oder „Pitcher’s Ellenbogen“ bezeichnet, tritt weitaus seltener auf als laterale Epicondylitis und zeigt sich in der Regel durch Schmerzen und Empfindlichkeit über dem vorderen Teil des medialen Epicondylus, die durch Greifen verstärkt werden und durch widerstandene Pronation des Unterarms. Einige sportliche Aktivitäten, die eine wiederholte Valgusbelastung des Ellbogengelenks erfordern, wie Golf, Speerwerfen und Squash, können für diesen Zustand prädisponieren. Mediale Epicondylitis wird durch Degeneration und Reißen der gemeinsamen Beugesehne im Zusammenhang mit einer Überbeanspruchung der Flexor-Pronator-Muskelgruppe erzeugt. Anstelle einer Tendinopathie wird häufig eine Enthesiopathie beobachtet. In diesem Zustand fehlt ein Gelenkerguss und der Ellbogen behält seinen vollen Bewegungsumfang. Das Erscheinungsbild der medialen Epicondylitis in den USA ähnelt dem Erscheinungsbild der anderen degenerativen Tendinopathien, bei denen Sehnen am Knochen anhaften, und umfasst echoarme Veränderungen der Sehnensubstanz als Folge von Tendinose oder partiellen Rissen (Abb.. 34) (Ferrara und Marcelis 1997). Ein vollständiger Riss der gemeinsamen Beugesehne ist selten. In diesem klinischen Umfeld kann der US helfen, eine Tendinopathie von einer Läsion des darunter liegenden medialen Kollateralbandes zu unterscheiden. Eine ulnare Neuropathie kann mit einer Tendinose der gemeinsamen Beugesehne einhergehen.
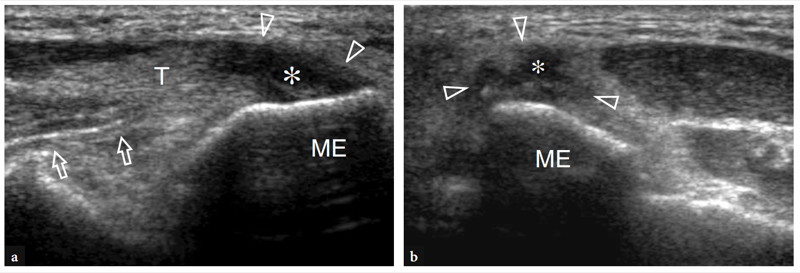
Abb. 34a,b. Mediale Epicondylitis. a Längs- und b quer 12-5 MHz US-Bilder am medialen Ellenbogen bei einem Golfspieler mit chronischen Ellenbogenschmerzen zeigen eine geschwollene gemeinsame Beugesehne (Pfeilspitzen) mit einem echoarmen Bereich in voller Dicke (Sternchen), der mit einer schweren Tendinose kompatibel ist. Ein normal erscheinendes mediales Seitenband (Pfeile) liegt dem abnormen Sehnenursprung zugrunde. ME, medialer Epikondylus; T, proximaler Teil der gemeinsamen Beugesehne.
30. MEDIALE KOLLATERALBANDVERLETZUNG
Das mediale Seitenband ist stärker als das laterale Seitenband. Ihre Degeneration und Reißung mit oder ohne Verletzung der angrenzenden gemeinsamen Beugesehne kann sekundär zu einer akuten oder chronisch wiederholten Überdehnung bei Valgusbelastung während der Beschleunigungsphasen des Wurfs sein oder durch einen Sturz oder eine posteriore Luxation des Ellenbogens verursacht werden. Baseball-Pitching ist die sportliche Aktivität, die am häufigsten mit Verletzungen des medialen Seitenbandes und medialer Gelenkinstabilität in Verbindung gebracht wird. Wenn das vordere Band verletzt ist, zeigt der hochauflösende Ultraschall ein verdicktes echoarmes Band mit umgebendem Erguss etwas hinter und tief des medialen Epicondylus (Vanderschueren et al. 1998; Jacobson und van Holsbeeck 1998; Ward et al. 2003). Verkalkungen können auch mit Bänderrissen einhergehen (Nazarian et al. 2003). Im Falle einer vollständigen Ruptur kann die US-Untersuchung entweder eine Lücke oder fokale echoarme Bereiche im proximalen und distalen Abschnitt des Bandes zeigen (Abb.. 35) (de Smet et al. 2002). Um die diagnostische Sicherheit zu verbessern, kann eine Hochfrequenz-US-Untersuchung eine dynamische Beurteilung des Grads der medialen Gelenklaxität sowohl in neutralen als auch in valgusbelasteten Positionen liefern (de Smet et al. 2002). Bei einer Reihe asymptomatischer Baseball-Pitcher war der mediale Ellenbogengelenkspalt des Wurfarms während der Valgusbelastung signifikant breiter als der Gelenkspalt im Ellenbogen des nichtwerfenden Arms (Nazarian et al. 2003). Bei symptomatischen Patienten sprechen eine Aufweitung des Trochlea-Ulna-Gelenks und ein Fallen von Weichteilen in den distrahierten Gelenkspalt für eine mediale Kollateralbandverletzung (de Smet et al. 2002). Das dynamische US-Scannen kann besonders nützlich sein im Falle von Rissen in Teildicke, bei denen das Band durchgehend, aber lax ist. Es sollte eine Untersuchung des unverletzten Ellbogens durchgeführt werden, um das Ausmaß der Gelenkaufweitung zu vergleichen, die während der Valgusbelastung auftritt.
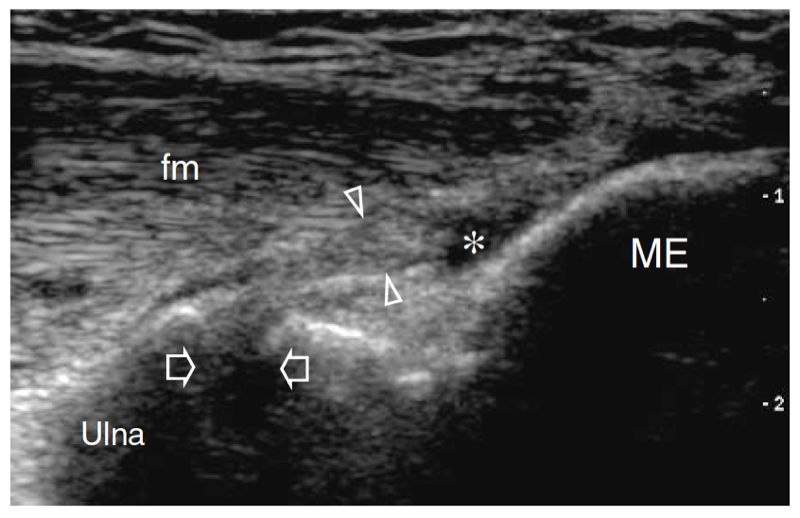
Abb. 35. Verletzung des medialen Seitenbandes. Das 12-5-MHz-Längs-US-Bild mit Valgusbelastung über dem vorderen Band des medialen Seitenbands (Pfeilspitzen) zeigt einen fokalen echoarmen Bereich im proximalen Band und eine leichte Verbreiterung des Ellbogengelenks (Pfeile), die mit einer Bandverletzung vereinbar ist. ME, medialer Epikondylus; fm, Beugemuskeln.
31. EPITROCHLEARE LYMPHADENOPATHIEN
Unmittelbar proximal zum Ellbogen und neben dem medialen Epicondylus und dem medialen neurovaskulären Bündel können sich kleine Lymphknoten als Folge einer reaktiven oder septischen Entzündung vergrößern (Barr und Kirks 1993). Eine der Hauptursachen der medialen epitrochleären regionalen Lymphadenopathie ist die „Katzenkratz“-Krankheit, eine Infektion, die durch ein gramnegatives Bakterium, Bartonella henselae, verursacht wird und normalerweise durch Kratzer an der Hand durch ein Tier übertragen wird (die meisten Patienten haben in der Vorgeschichte Kontakt mit eine Katze!). Vergrößerte Lymphknoten im epitrochlearen Bereich können jedoch auch von anderen Erkrankungen betroffen sein, einschließlich gutartiger und bösartiger Formen. US zeigt das Auftreten von reaktiven Lymphknoten, die aus ovalen echoarmen Massen mit einem echogenen Hilus bestehen, oft hypervaskulär in der Farbdoppler-Bildgebung (Abb.. 36). Dieses Erscheinungsbild ist typisch und eignet sich gut, um andere Weichteilmassen wie neurogene Tumore oder Sarkome auszuschließen. Die US-Untersuchung sollte bis in den axillären Bereich ausgedehnt werden, um eine mögliche Koexistenz axillärer Lymphadenopathien auszuschließen. Bei der Katzenkratzkrankheit können Lymphadenopathien vielfältig und zusammenhängend sein. Klinisch gehen sie mit schmerzhaften Weichteilschwellungen und systemischen Symptomen wie Fieber und Unwohlsein einher. Die betroffenen Lymphknoten zeigen in der Farb- und Power-Doppler-Bildgebung ein hypervaskuläres Muster und neigen zur Entwicklung zentraler Nekrosen und Verflüssigungen (Carcía et al. 2000; Gielen et al. 2003). Ein charakteristischer Befund (Abb. 37a). Vergrößerte Lymphknoten bilden sich meistens über Wochen bis Monate zurück. Unabhängig von der Ursache epitrochleärer Lymphadenopathien kann der Ultraschall eine lokale Weichteilmasse ausschließen, wodurch die Notwendigkeit einer Biopsie oder Resektion dieses Pseudotumors vermieden wird (Gielen et al. 2003). Mit der Zeit nach dem akuten Prozess und insbesondere bei älteren Menschen können die reaktiven Knoten einer diffusen, massiven Fettinfiltration unterliegen, die zu einer breiten und echoreichen Medulla und einer fortschreitenden Atrophie der äußeren Rinde führt (Abb. 37b). In diesen Fällen sollte der Untersucher darauf achten, diese atrophischen Knoten nicht mit Lipomen oder anderen echoreichen Weichteilmassen zu verwechseln. Der Nachweis eines dünnen durchgehenden echoarmen Randes im Zusammenhang mit der atrophischen Kortikalis des Knotens kann die Diagnose erleichtern (Abb. 37b).
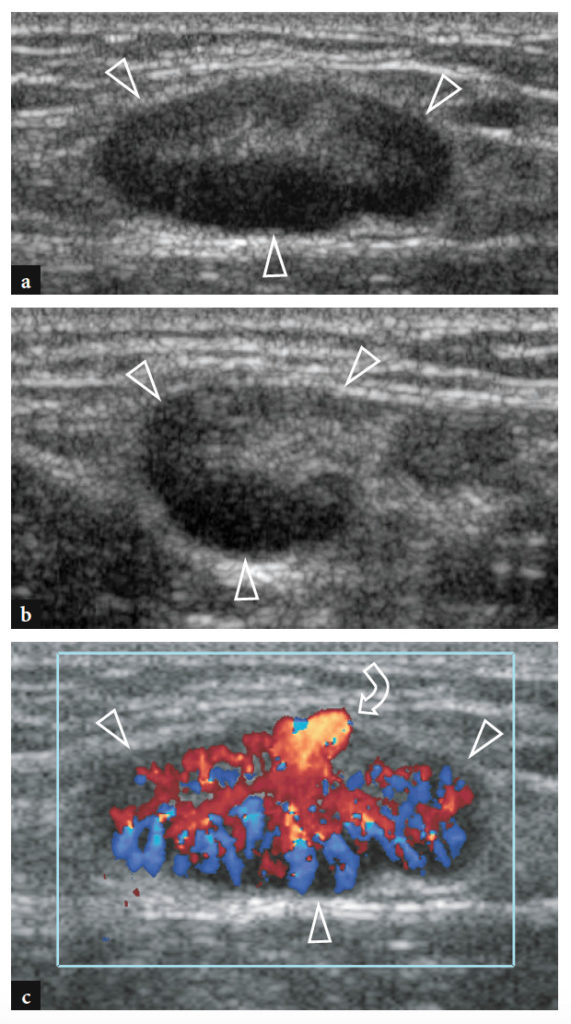
Abb. 36a–c. Epitrochleäre Lymphadenopathie. a Langachsen- und b Kurzachsen-US-Bilder mit 12−5 MHz über dem medialen Ellbogen bei einem Patienten mit einer schmerzhaften tastbaren Raumforderung im Zusammenhang mit dem medialen Epicondylus. US identifiziert eine ovale echoarme Masse mit echogenem Hilus, die mit einem oberflächlichen Lymphknoten übereinstimmt (Pfeilspitzen). c Die Farbdoppler-Bildgebung zeigt ein hypervaskuläres Muster des Knotens mit einem Gefäßstiel (Pfeil), der in den Hilus eintritt und sich durch den echoarmen Kortex verzweigt. Dieser Lymphknoten bildete sich 2 Wochen nach der medizinischen Behandlung zurück.
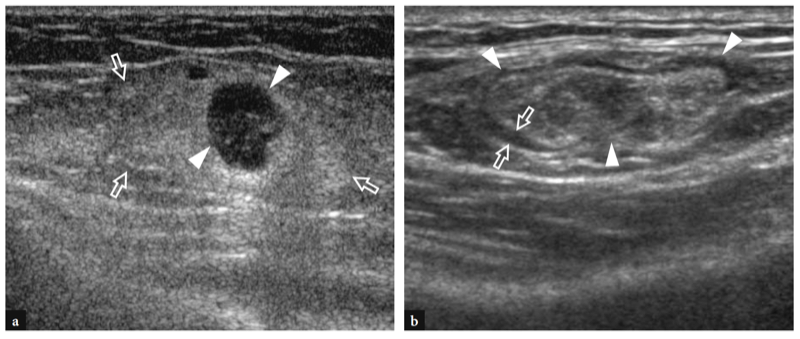
Abb. 37a,b. Epitrochleäre Lymphadenopathien bei zwei verschiedenen Personen mit einer aktiven Katzenkratzkrankheit und b ohne Anzeichen von infektiösen oder entzündlichen Anomalien. In a ist der entzündete Knoten vollständig echoarm (Pfeilspitzen) mit Verlust der Definition des echogenen Hilus und erscheint aufgrund einer perinodalen Cellulitis von abnormal echoreichem Fett (Pfeile) umgeben. In b kam es zu einer massiven Fettinfiltration in einem epitrochleären Lymphknoten (Pfeilspitzen), die zu einem breiten echoreichen Medulla führte. Der kortikale Anteil ist deutlich in der Dicke reduziert und erscheint als dünner echoarmer Rand (Pfeile).
32. LATERALE ELLENBOGEN-PATHOLOGIE
Die häufigste Erkrankung des lateralen Ellbogens ist die laterale Epicondylitis, auch „Tennisarm“ genannt, die durch wiederholten Zug am osteotendinösen Ansatz der gemeinsamen Strecksehne verursacht wird (Regan et al. 1992). Dieser Zustand kann das Ergebnis eines chronischen Mikrotraumas als Folge einer wiederholten Überbeanspruchung im Zusammenhang mit beruflichen oder Freizeitaktivitäten sein, die zu fortschreitender Degeneration und/oder teilweisen Rissen der gemeinsamen Strecksehne (Tendinopathie) oder zu einer Schädigung des Knochenansatzes (Enthesiopathie) führen. Der M. extensor carpi radialis brevis ist der am häufigsten betroffene Anteil der gemeinsamen Strecksehne. Obwohl eine laterale Epicondylitis typischerweise bei Tennisspielern auftritt, die diese Sehne verletzen – insbesondere während des Rückhandschlags, bei dem die Extensoren einer größeren Spannung ausgesetzt sind –, wird dieser Zustand weitaus häufiger bei Nichtsportlern beobachtet. Bei der Tendinopathie berichten die Patienten von lokalisierten Schmerzen über der gemeinsamen Strecksehne während oder kurz nach wiederholter Muskelaktivierung, während bei der Enthesiopathie der Schmerz auf den Ansatzbereich der Sehne beschränkt ist. Die körperliche Untersuchung zeigt lokalisierten Druckschmerz über der lateralen Seite des Ellbogens, der bis zum proximalen Unterarm ausstrahlt, bzw. gut lokalisiert über der lateralen Seite des Epicondylus. Ein intraartikulärer Erguss ist kein Begleitbefund. Bei chronischer langjähriger Erkrankung können Ruheschmerzen und Einschränkungen in der Gelenkstreckung festgestellt werden.
Die Diagnose basiert in der Regel auf klinischen Befunden und erfordert keine bildgebenden Untersuchungen. US kann nützlich sein, um die klinische Diagnose in zweifelhaften oder refraktären Fällen zu bestätigen, das Ausmaß und die Schwere der Erkrankung aufzudecken und das Ansprechen auf die Therapie zu überwachen. Die wichtigsten US-Merkmale der lateralen Epicondylitis sind eine echoarme Schwellung der Sehne vor der Insertion mit fokalen oder diffusen Bereichen mit vermindertem Reflexionsvermögen in der Sehnensubstanz und Verlust des fibrillären Musters im Zusammenhang mit Tendinose, Flüssigkeit neben der gemeinsamen Sehne und schlecht definierten Sehnenrändern (Feigen. 38, 39) ( Maffulli et al. 1990; Connell et al. 2001; Miller et al. 2002d; Levin et al. 2005). In einer neueren Serie betrug die mittlere Größe der fokalen echoarmen Bereiche 8.7 mm (Bereich 3–15 mm) (Connell et al. 2001). Obwohl frühe Sehnenanomalien auf die oberflächlichen Fasern beschränkt sein können (Abb. 38a, b), ist die Beteiligung der tiefen Fasern der Komponente des M. extensor carpi radialis brevis häufiger und kann sich sogar bis zur Gelenkkapsel erstrecken (Fig. 38c, d). Ebenso ist der anterolaterale und mittlere Anteil der gemeinsamen Strecksehne häufiger betroffen, während der hintere Anteil normalerweise nicht betroffen ist (Abb. 38b) (Connell et al. 2001). Bei hochgradiger Tendinose verursacht die angiofibroblastische Infiltration aufgrund der Migration von Fibroblasten und vaskulärem Granulationsgewebe innerhalb der Sehnensubstanz ein auffälliges hypervaskuläres Muster der intratendinösen echoarmen Bereiche in der Farb- und Power-Doppler-Bildgebung (Abb. 39b). Sporen am Ansatz der gemeinsamen Strecksehne und kortikale Unregelmäßigkeiten an der anterolateralen Oberfläche des lateralen Epicondylus können ebenfalls erkannt werden, obwohl knöcherne Veränderungen nicht mit der Krankheitsaktivität korrelieren. Intratendinöse Verkalkungen können auch als Teil von Kristallablagerungskrankheiten gesehen werden (Abb.. 40). Bei partiellen Rissen kann die gemeinsame Strecksehne im Vergleich zur Gegenseite ausgedünnt erscheinen. In der Praxis kann die Unterscheidung von Tendinoseherden und partiellen Rissen schwierig sein, und der US ist nur dann zuverlässig, um einen partiellen Riss zu erkennen, wenn diskrete echofreie Spaltungsebenen ohne intakte Fasern in der Sehnensubstanz sichtbar sind (Connell et al. 2001). Diese Risse erscheinen typischerweise als Längsrisse, die von der Knocheninsertion distal ausgerichtet sind (Abb.. 41). Auch eine Verdickung der peritendinösen Weichteile und eine dünne Schicht oberflächlicher Flüssigkeit über der Strecksehne werden häufiger bei partiellen Rissen beobachtet. Bei vollständigen Rissen identifiziert der US eine mit Flüssigkeit gefüllte Lücke, die die Sehne von ihrer knöchernen Befestigungsstelle trennt (Abb.. 42) (Jacobson und van Holsbeeck 1998; Connell et al. 2001). Insgesamt erweist sich der US als ebenso spezifisch, aber nicht so sensitiv wie die MRT zur Beurteilung der Epicondylitis (Miller et al. 2002). Andererseits hat der US der gemeinsamen Strecksehne eine hohe Sensitivität, aber eine geringe Spezifität bei der Erkennung symptomatischer Fälle (Levin et al. 2005).
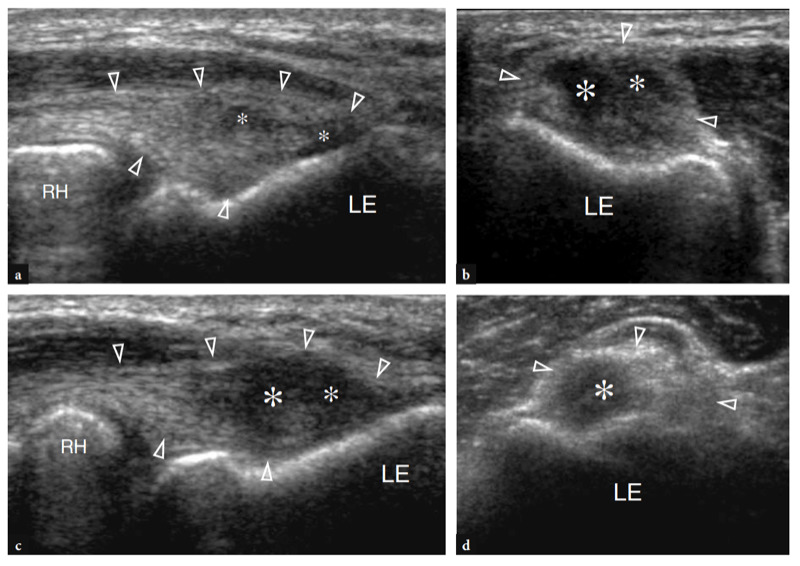
Abb. 38a–d. Laterale Epicondylitis: Spektrum der US-Erscheinungen bei einem Gewichtheber mit bilateralen lateralen Ellbogenschmerzen. a Längsachsen- und b Kurzachsen-US-Bilder mit 12−5 MHz über dem Ursprung der rechten gemeinsamen Strecksehne zeigen einen echoarmen Fokus (Sternchen) einer Tendinose in den oberflächlichen Fasern einer ansonsten normal erscheinenden Sehne (Pfeilspitzen). c Langachsen- und d Kurzachsen-US-Bilder mit 12−5 MHz über dem Ursprung der linken gemeinsamen Strecksehne zeigen einen großen echoarmen Bereich (Sternchen), der sowohl oberflächliche als auch tiefe Fasern der Sehne betrifft (Pfeilspitzen), was auf eine schwere Tendinopathie hinweist. Im Querschnitt sind die abnormalen echoarmen Bereiche mit Verlust der fibrillären Echotextur (Sternchen) zu sehen, die die gesamte Dicke der vorderen Hälfte der Sehne (Pfeilspitzen) betreffen. Beobachten Sie in beiden Ellbogen die Integrität der tiefsten Fasern in Bezug auf das laterale Kollateralband. LE, lateraler Epikondylus; RH, radialer Kopf.
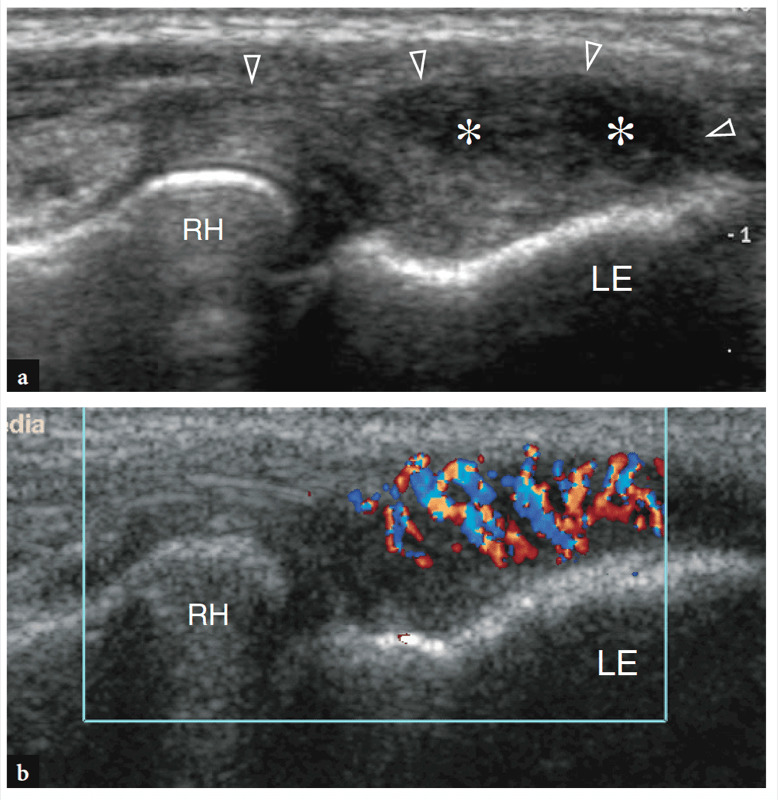
Abb. 39a,b. Laterale Epicondylitis bei einem professionellen Tennisspieler mit chronischen Schmerzen im rechten lateralen Ellbogen in der Vorgeschichte. a Langachsen-Graustufen-US-Bild mit 12–5 MHz zeigt einen echoarmen Fokus (Sternchen) in den oberflächlichsten Fasern des gemeinsamen Strecksehnenursprungs (Pfeilspitzen), während die tiefen Fasern erhalten bleiben. b Die Farbdoppler-Bildgebung zeigt ein auffälliges hypervaskuläres Muster, das aus einer Reihe winziger Gefäße in den intratendinösen echoarmen Bereichen besteht, was für eine Tendinose charakteristisch ist. LE, lateraler Epikondylus; RH, radialer Kopf.
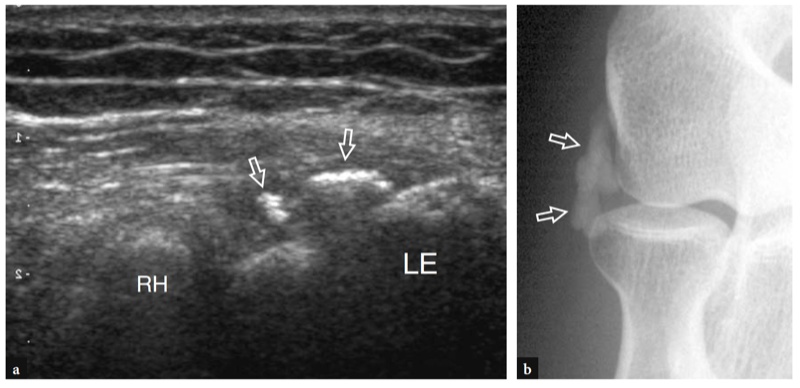
Abb. 40a,b. Verkalkende laterale Epicondylitis. a Langachsiges 12-5-MHz-US-Bild mit b-Röntgenkorrelation bei einem Patienten mit Calciumpyrophosphat-Kristallablagerungskrankheit und kürzlich aufgetretenen Schmerzen im seitlichen Ellenbogen zeigt große kalzifizierte Herde (Pfeile) innerhalb des gemeinsamen Strecksehnenursprungs. LE, lateraler Epikondylus; RH, radialer Kopf.
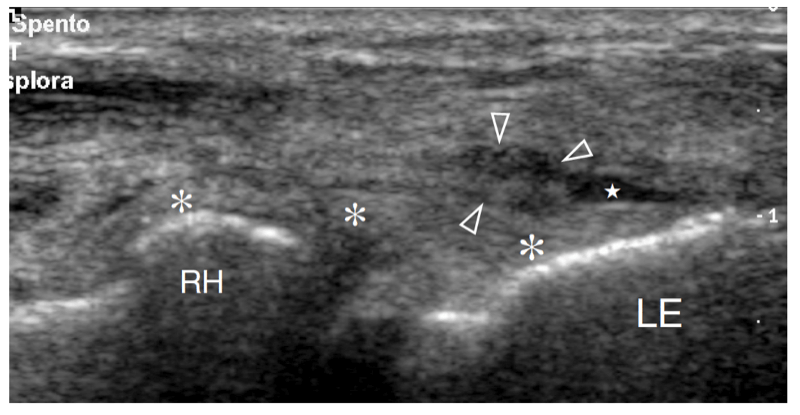
Abb. 41. Teilriss der gemeinsamen Strecksehne. Langachsiges 12−5 MHz US-Bild eines Arbeiters, der sich mit akut auftretenden lateralen Ellbogenschmerzen vorstellte, zeigt eine lineare echoarme Spaltung (Stern), die sich vom lateralen Epicondylus (LE) durch die Substanz des gemeinsamen Strecksehnenursprungs erstreckt. Die gerissenen tiefen Fasern (Pfeilspitzen) werden direkt distal des echoarmen Bereichs zurückgezogen. Beachten Sie die Integrität des darunter liegenden lateralen ulnaren Kollateralbandes (Sternchen). RH, radialer Kopf.
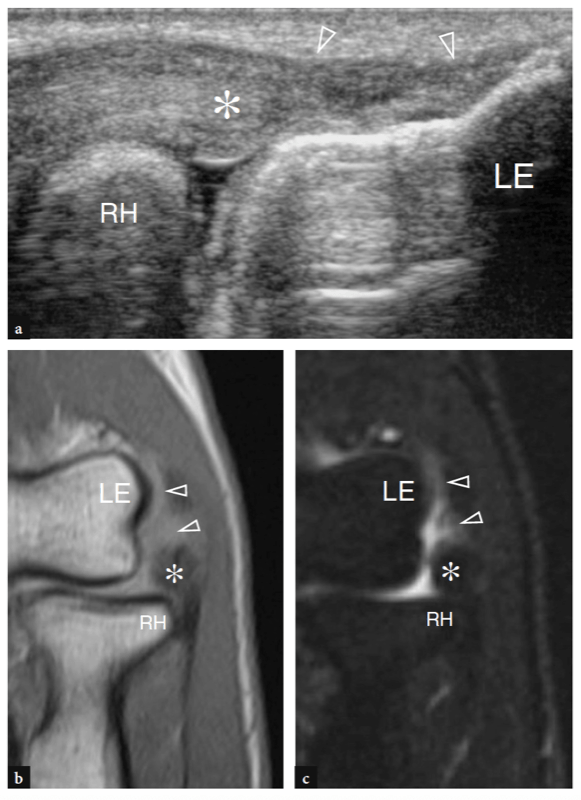
Abb. 42a–c. Vollständiger Riss der gemeinsamen Strecksehne. a Längsachse 12−5 MHz US-Bild eines Golfspielers, der über langanhaltende Ellbogenschmerzen mit koronaler b T1w SE und c fettunterdrückter T2w SE MR-Bildkorrelation klagte, zeigt eine zurückgezogene gemeinsame Strecksehne. Beachten Sie die Lücke (Pfeilspitzen) im Zusammenhang mit dem Riss, der die ausgerissene Sehnenkante (Sternchen) vom lateralen Epikondylus (LE) trennt. RH, radialer Kopf.
Eine konservative Behandlung mit Schonung, entzündungshemmenden Medikamenten, Physiotherapie und lokalen Steroidinjektionen führt in den meisten Fällen der Epicondylitis lateralis zu zufriedenstellenden Ergebnissen. In refraktären Fällen kann ein chirurgischer Eingriff mit Exzision des degenerierten Gewebes, Resektion der gemeinsamen Strecksehne und Débridement des Strecksehnenursprungs mit Lösen des Ringbandes empfohlen werden. Die Bestätigung der Krankheit und der Ausschluss anderer Ursachen für laterale Ellbogenschmerzen, die eine laterale Epicondylitis nachahmen oder begleiten können, wie z. B. Einklemmung des N. interosseus posterior oder laterale Kollateralbandverletzungen, sollten jedoch vor der Einreichung mit bildgebenden Verfahren und möglicherweise mit US sichergestellt werden der Patient zur Operation.
33. VERLETZUNG DES LATERALEN seitenbandes
Bei lateraler Epicondylitis sollte der Bandkomplex des lateralen Ellenbogens und insbesondere das laterale ulnare Seitenband routinemäßig untersucht werden, da dieses Band häufig in Verbindung mit Rissen der gemeinsamen Strecksehne infolge der gleichen Kräfte oder Überbeanspruchungsmechanismen auf benachbarte Strukturen verletzt wird (Bredella et al. 1999). Ein unerwarteter Riss dieses Bandes kann die Ursache für ein konservatives Therapieversagen bei Patienten mit Epicondylitis lateralis sein. Darüber hinaus kann, wenn das gerissene laterale ulnare Seitenband präoperativ nicht erkannt wird, die operative Lösung der gemeinsamen Strecksehne für die Verschlechterung der Symptome und den Beginn einer posterolateralen Rotationsinstabilität des Ellenbogens verantwortlich sein.
Wenn der oberflächlichere M. extensor carpi radialis brevis zerrissen ist, wird das tiefe laterale ulnare Kollateralband im US deutlicher als eine strangartige fibrilläre Struktur über dem Gelenkspalt erkennbar. Ein isolierter Bandriss erscheint als Diskontinuität der tiefsten Fasern des Strecksehnenursprungs, wohingegen Risse, die sowohl das Band als auch die gemeinsame Strecksehne betreffen, eine Unterbrechung der Fasern in voller Dicke über der lateralen Seite des Radiocapitellargelenks und ein Hämatom des Weichgewebes um das Gelenk herum verursachen proximaler Rand des Capitellum (Connell et al. 2001). Dynamisches Scannen bei vorsichtiger Varusbelastung kann eine Verletzung des lateralen ulnaren Seitenbandes aufdecken, indem eine Erweiterung des lateralen Ellenbogengelenkspalts im Vergleich zum gegenüberliegenden normalen Ellenbogen dargestellt wird (Abb.. 43).
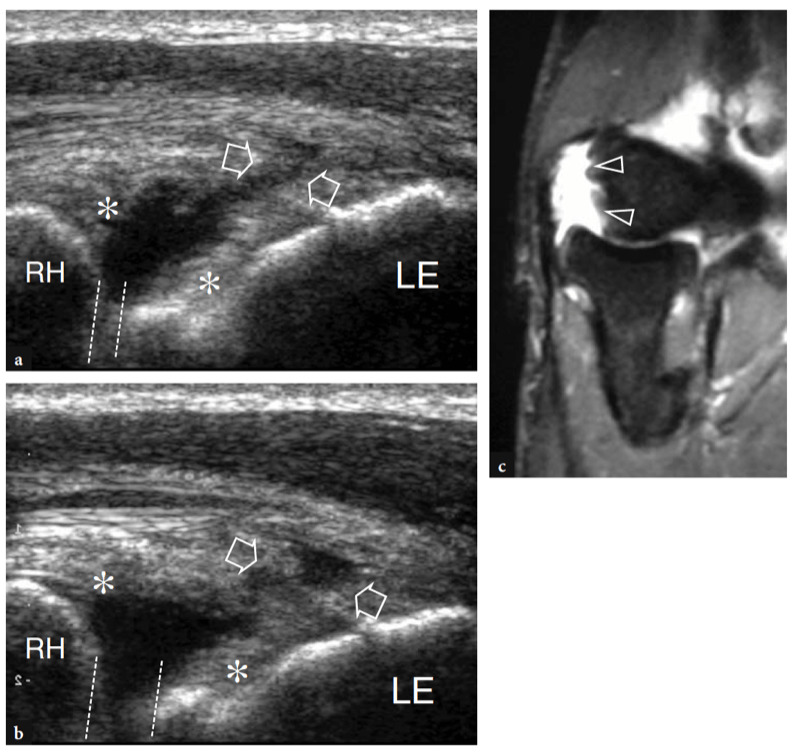
Abb. 43a–c. Vollständiger Riss der gemeinsamen Strecksehne und des lateralen ulnaren Seitenbandes. a, b 12−5 MHz US-Längsaufnahmen über dem gemeinsamen Strecksehnenursprung a in Neutralstellung und b mit Varusbelastung. In a identifiziert US eine große horizontale echoarme Spalte durch die gesamte Dicke des gemeinsamen Strecksehnenursprungs (Pfeile) und des lateralen ulnaren Kollateralbandes (Sternchen). In b zeigt die Varusbelastung am Ellbogen eine Erweiterung des radio-capellaren Gelenkspalts (gestrichelte Linien). RH, radialer Kopf; LE, lateraler Epikondylus. c Korrelatives STIR-MR-Bild bestätigt die vollständige Ruptur beider Strukturen (Pfeilspitzen).
Beim „gezogenen Ellbogen“, einer häufigen Verletzung bei Kindern durch Abrutschen des Ringbandes über das Radiusköpfchen nach gewaltsamer Pronation, kann US einen vergrößerten Abstand zwischen Radiusköpfchen und Humeruskapitellum darstellen, wahrscheinlich aufgrund des Impingements des Ringbandes (Kosuwon et al. 1993).
34. SUPINATOR-SYNDROM (POSTERIOR INTEROSSÄUSIGE NEUROPATHIE)
Das Supinator-Syndrom, auch als „posteriores interosseöses Syndrom“ oder „Radialtunnelsyndrom“ bezeichnet, ist eine seltene Kompressionsneuropathie der oberen Extremität, die den N. interosseus posterior direkt neben oder hinter dem M. supinator betrifft (Spinner 1968). Dieser Nerv ist anfällig für Verletzungen am proximalen Rand des oberflächlichen Bauches des Supinatormuskels, der einen freien, starken, faserigen Bogen bildet, die „Frohse-Arkade“. An dieser Stelle kann der N. interosseus posterior durch fibröse Bänder, fächerförmig wiederkehrende radiale Gefäße oder durch Enge des Durchgangs innerhalb der oberflächlichen und tiefen Schichten des M. supinator angebunden und eingeschlossen sein. Darüber hinaus kann es durch eine Vielzahl von Weichgewebemassen wie paraosteale Lipome und tiefe Ganglien komprimiert werden. Radiuskopf- und -halsfrakturen, einschließlich Monteggia-Fraktur-Dislokationen, können auch den N. interosseus posterior verschieben und mit Kallus umhüllen, wenn er durch den Supinatortunnel verläuft. Klinisch erzeugt die posteriore interossäre Neuropathie ein klinisches Bild, das sich von einer Läsion des N. radialis im Arm unterscheidet. Tatsächlich hat der Patient eher einen „Fingertropfen“ als den charakteristischen „Handgelenktropfen“ einer radialen Neuropathie, weil Muskelschwäche den M. extensor carpi radialis verschont (Abb.. 44). Die Streckung der Finger an den Metakarpophalangealgelenken ist beeinträchtigt und es besteht ein Defizit an Abduktion und Streckung des Daumens. Darüber hinaus kann eine posteriore interossäre Neuropathie brennende Schmerzen und Empfindlichkeit über dem lateralen Ellbogen verursachen, was möglicherweise eine „resistente laterale Epicondylitis“ vortäuscht.
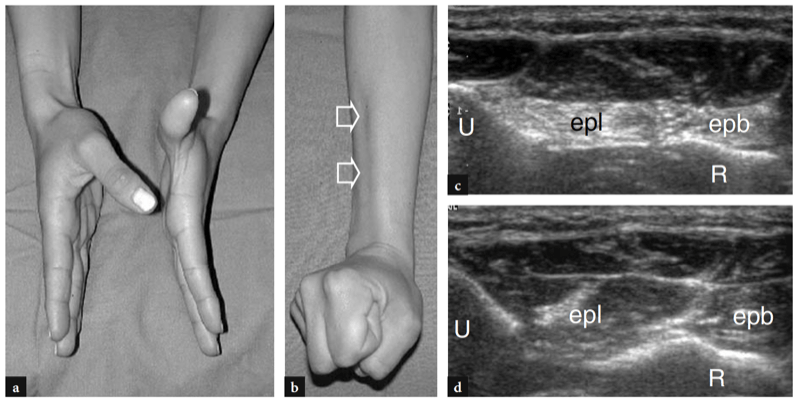
Abb. 44a–d. Posteriores Interosseus-Nerv-Syndrom bei einer jungen Frau mit starker Schwäche beim Strecken der rechten Finger, insbesondere bei Daumenbewegungen, und einer längsgerichteten Hautdepression (Pfeil) über dem Unterarmrücken nach Prellung des lateralen Ellbogens. c Transversales 12-5-MHz-US-Bild am mittleren dorsalen Unterarm zeigt Volumenverlust und ein echoreiches Erscheinungsbild der Mm. Die Operation bestätigte die traumatische Verletzung des N. interosseus posterior. d Normale kontralaterale Seite. U, Elle; R, Radius.
Hochauflösender US ist in der Lage, das Impingement des N. interosseus posterior im Supinatorbereich zu identifizieren. Der komprimierte Nerv erscheint typischerweise geschwollen und echoarm proximal oder innerhalb des Musculus supinator (Bodner et al. 2002). In posttraumatischen Situationen kann der Nerv durch einen falsch ausgerichteten Radiusköpfchen verschoben erscheinen und als mögliche Folge einer Dehnungsverletzung abwechselnd verdickte und verdünnte Segmente zwischen den oberflächlichen und tiefen Bäuchen des M. supinator aufweisen (Abb.. 45). Darüber hinaus kann der Nerv nach einer radialen Fraktur von echoarmem Narbengewebe umhüllt sein (Abb.. 46).
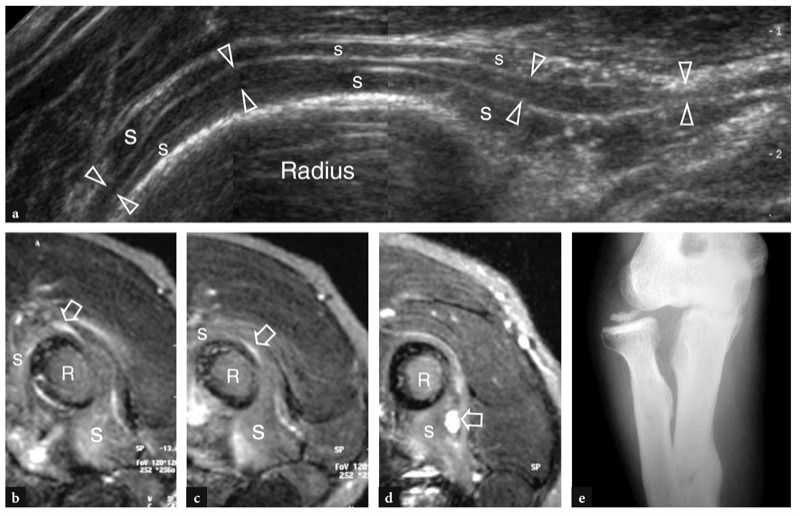
Abb. 45a–e. Syndrom des N. interosseus posterior bei einem Patienten mit fehlausgerichteter Monteggia-Luxationsfraktur (Typ IV). a Erweitertes Sichtfeld 12−5 MHz US-Bild, rekonstruiert gemäß der Längsachse des Supinatortunnels, zeigt den Nervus interosseus posterior (Pfeilspitzen), der abwechselnd verdickte und verdünnte Abschnitte durchquert, während er den Supinatormuskel (s) durchquert. b–d Serielle T2*GRE-MRT-Bilder zeigen eine leichte Hyperintensität im Supinator-Muskel (n) aufgrund eines Denervationsödems. Der Nerv (Pfeile) erscheint deutlich hyperintens. R, Radius. e Das Röntgenbild zeigt die Fehlstellung des Radius, der anterolateral subluxiert erscheint.
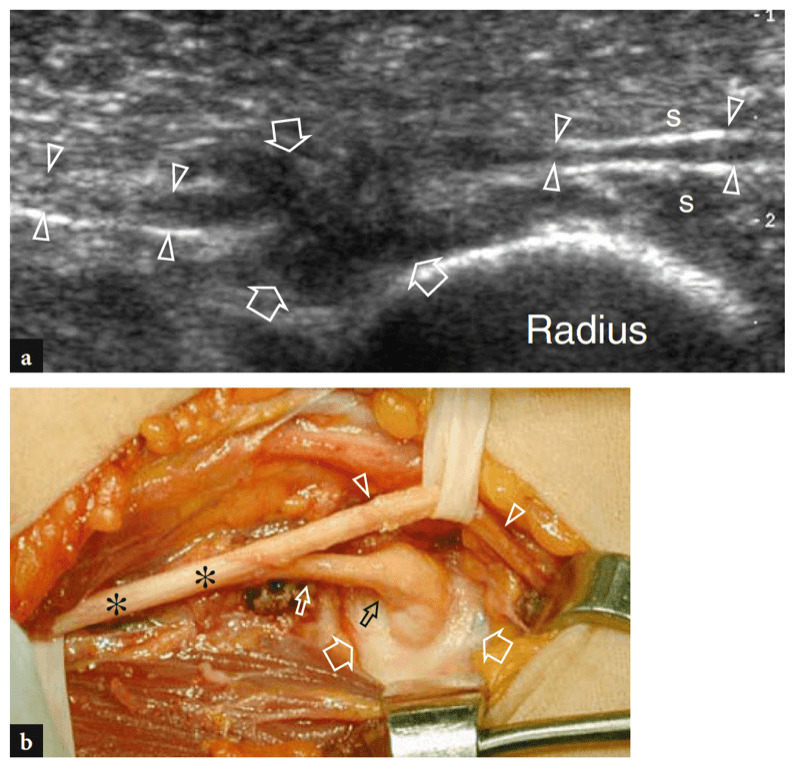
Abb. 46a,b. Syndrom des N. interosseus posterior. Ein transversales 12-5-MHz-US-Bild, das über dem Supinatorbereich bei einem Patienten mit einer früheren Radiusköpfchenfraktur und Radialnervenausfall aufgenommen wurde, zeigt den N. interosseus posterior (Pfeilspitzen), der in einer echoarmen Narbe (Pfeile) im Bereich des M. supinator eingeklemmt ist (s ). b Die makroskopische Ansicht zeigt den Hauptstamm des N. radialis (Sternchen), wie er sich in den oberflächlichen sensorischen Ast der Haut (Pfeilspitzen) und den tiefen N. interosseus posterior (schmale Pfeile) aufspaltet. Dieser letztere Nerv ist auf seinem Weg über den Knochen (große Pfeile) infolge der in a sichtbaren Narbenumhüllung unregelmäßig geschwollen.
Eine Dekompressionsoperation des N. interosseus posterior ist indiziert, wenn sich die Funktion innerhalb weniger Monate kontinuierlich verschlechtert oder nicht wiedererlangt.
35. PATHOLOGIE DES HINTEREN ELLENBOGENS: DISTALE TRIZEPSSEHNENRISS
Ein Riss der distalen Trizepssehne ist ein seltener Zustand, der meistens am oder in der Nähe des Olecranon-Prozesses der Ulna auftritt und oft mit einem Knochenfleck verbunden ist, der an der zurückgezogenen Sehne als Folge einer Ausrissfraktur haftet (Abb.. 47). Der Mechanismus beinhaltet entweder eine erzwungene Beugung des Ellbogens gegen einen kontrahierenden Trizeps, wie es bei einem Sturz auf einen ausgestreckten Arm auftritt, oder bezieht sich auf einen direkten Schlag auf den Olecranon-Prozess. Lokale Steroidinjektionen in den Bursa olecrani, Missbrauch von anabolen Steroiden und vorbestehende Tendinose können ebenfalls eine Rolle bei der Sehnenruptur spielen. In der Regel treten vollständige Risse häufiger auf als Teilrisse, während eine Verletzung entweder der Muskelbäuche oder des myotendinösen Überganges selten ist. Ein vollständiger Riss der distalen Trizepssehne zeigt sich klinisch mit der vollständigen Unfähigkeit, den Ellbogen zu strecken, da andere Muskeln fehlen, die diese Bewegung unterstützen können. In der Akutphase kann die klinische Diagnose jedoch durch lokale Weichteilschwellungen, entzündliche Ödeme und Schmerzen erschwert sein, die die körperliche Untersuchung einschränken. In solchen Fällen kann der Ultraschall sowohl zur Bestätigung der Sehnenverletzung als auch zur Unterscheidung zwischen vollständigen Rissen, die eine sofortige Operation erfordern, um eine Retraktion der Sehne zu vermeiden, und partiellen Rissen, die konservativ behandelt werden können, hilfreich sein. Bei akuten kompletten Rupturen zeigt der US die distale Trizepssehne als wellig, zurückgezogen und von Flüssigkeit umgeben (Abb.. 48) (Kaempffe und Lerner 1996). Die US-Untersuchung ist auch zuverlässig, um den Grad der Sehnenretraktion abzugrenzen, und kann bei der Diagnose atypischer Rupturen helfen, z. B. bei Rissen am myotendinösen Übergang (Abb.. 49). Aufgrund der engen anatomischen Beziehung der distalen Trizepssehne zum medialen Epikondylus und zum Kubitaltunnel kann es sekundär zu einem akuten N. ulnaris-Kompressionssyndrom nach einem distalen Trizepssehnenriss kommen (Duchow et al. 2000). Eine degenerative Tendinose kann als verdickte echoarme Sehne gewürdigt werden.
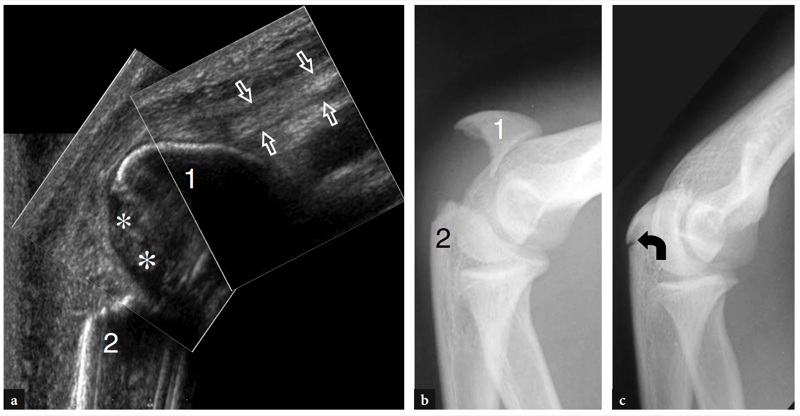
Abb. 47a–c. Ausrissfraktur des Olekranons bei einem Jungen nach einem Fahrradunfall. a Rekonstruiertes, mittsagittales 12-5-MHz-US-Bild über dem hinteren Ellbogen mit b lateraler Röntgenkorrelation zeigt die Abrissfraktur des Olecranon-Prozesses (1) vom Ulnarschaft (2) aufgrund eines Zugmechanismus durch die distale Trizepssehne (Pfeile). Beachten Sie den gleichzeitig vorhandenen Ausriss der knorpeligen Wachstumsfuge (Sternchen). c Seitliche Röntgenaufnahme der gesunden Gegenseite zeigt unvollständige Verknöcherung (gekrümmter Pfeil) zwischen Olekranon und Ulnaschaft.
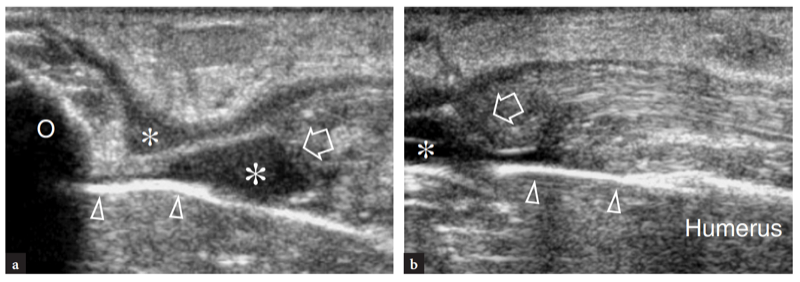
Abb. 48a,b. Komplette distale Trizepssehnenruptur bei einem Patienten, der sich einer Osteosynthese wegen einer suprakondylären Humerusfraktur unterzogen hatte. Mittelsagittale 12-5-MHz-US-Bilder über dem hinteren Ellbogen, die in einer Streckung und einer leichten Beugung aufgenommen wurden, zeigen einen großen Defekt (Sternchen) in der distalen Trizepssehne (Pfeil), die als Folge einer Desinsertion vom Olecranon (O) zurückgezogen erscheint. Der Riss resultierte aus der unteren Kante der internen Fixationsplatte (Pfeilspitzen), die in die hintere Schädelgrube ragte und einen Konflikt mit der darüber liegenden Sehne verursachte.
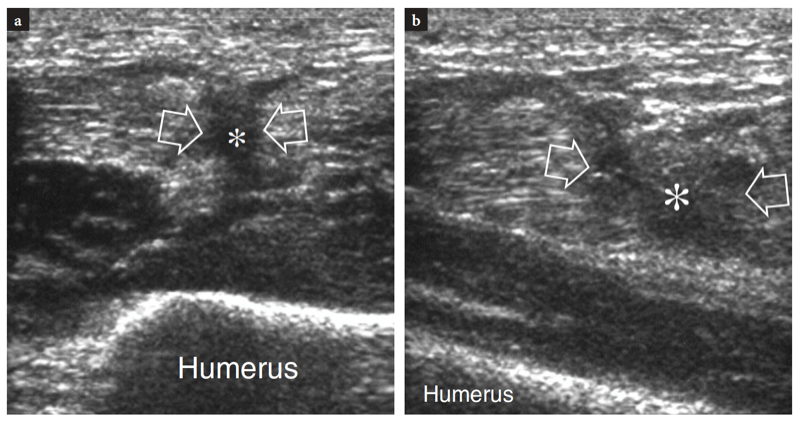
Abb. 49a,b. Teilriss am distalen myotendinösen Übergang des Trizeps. Langachsige 12-5-MHz-US-Bilder, die mit gestrecktem (a) und leicht gebeugtem Ellbogen (b) aufgenommen wurden, zeigen eine Lücke (Pfeile) in den hinteren Fasern des Trizeps, die mit einem echoarmen Hämatom (Sternchen) gefüllt ist. Der echoarme Spalt weitet sich bei Beugung des Ellbogens.
36. OLECRANON-BURSITIS
Olecranon-Bursitis, die häufigste oberflächliche Bursitis im Körper, erscheint klinisch als ein Knoten, der über dem Olecranon-Prozess aufgrund von Flüssigkeitsdehnung oder Hypertrophie der Synovialmembran liegt. Die häufigste Ursache einer Bursitis olecrani ist eine sich wiederholende lokale Prellung (Schülerellenbogen, Bergmannsellenbogen), die zu einer schmerzlosen lokalen Schwellung führt, die von normaler Haut bedeckt ist. Eine kalkhaltige Enthesiopathie der distalen Trizepssehne ist ein prädisponierender Faktor. Eine Schleimbeuteldehnung kann jedoch bei einer Vielzahl von systemischen Erkrankungen wie rheumatoider Arthritis, Gicht, Hydroxyapatit- und Calciumpyrophosphat-Ablagerungskrankheiten sowie bei septischen Zuständen (z. B. Staphylococcus, Tuberkulose) geschätzt werden; auch Patienten unter chronischer Hämodialysebehandlung können gelegentlich eine Bursitis olecrani haben. Wenn eine Bursitis sekundär zu einer Infektion oder Gicht auftritt, ist die Schleimbeutelschwellung typischerweise schmerzhaft und aufgrund lokaler entzündlicher Veränderungen mit Hautwärme und Erythem verbunden. Da bei einer septischen Bursitis häufig systemische Befunde fehlen, muss immer an die Wahrscheinlichkeit einer Schleimbeutelinfektion gedacht werden. In ähnlicher Weise sollte, wenn der Patient eine Vorgeschichte einer tuberkulösen Erkrankung hat, zunächst eine spezifische Ätiologie der Bursitis vermutet werden.
US zeigt Bursitis olecrani als lokalisierte Flüssigkeitsansammlung und/oder Hypertrophie der Synovialwand innerhalb des subkutanen Gewebes unmittelbar hinter dem Olecranon (Abb.. 50). Eine Weichteilhyperämie wird oft mit Farb- und Power-Doppler-Bildgebung als Begleitbefund erkannt (Lin et al. 2000). Das hypervaskuläre Muster verteilt sich typischerweise in einem randähnlichen peribursalen Muster. Bei Kristallablagerungskrankheiten ist das US-Erscheinungsbild der Bursaflüssigkeit eher echoreich und mit verdickten und echogenen Bursawänden verbunden (Abb.. 51). Bei hämorrhagischer und septischer Schleimbeutelentzündung kann die Flüssigkeit zu einem komplexen Erscheinungsbild führen: Ödeme der umgebenden Weichteile und Zellulitis sind häufig verbunden (Abb.. 52). Diese Merkmale sind jedoch zu subtil, um eine definitive Diagnose allein auf der Grundlage von US-Befunden zu ermöglichen, und für die Analyse und Kultur ist normalerweise eine Nadelaspiration von Flüssigkeit erforderlich, die möglicherweise unter US-Anleitung gewonnen wird. In extremen Fällen kann eine chronische synoviale Proliferation und Fibrose dazu führen, dass die Schleimbeutel von einem soliden Tumor nicht mehr zu unterscheiden sind. Verkalkte Bursitis kann bei Patienten mit chronischer Niereninsuffizienz auftreten (Abb.. 53). Bei rheumatoider Arthritis kann gelegentlich gesehen werden, wie die Schleimbeutelflüssigkeit nach einer Schleimbeutelruptur die oberflächlichen Weichteile des Unterarms durchtrennt. Bei solchen Patienten können subkutane Knötchen in der Olekranonregion und entlang der proximalen Ulna gesehen werden. Diese Knötchen sollten bei der Differentialdiagnose berücksichtigt werden, da sie eine Bursitis olecrani oder eine solide Neubildung vortäuschen können. In seltenen Fällen kann dieser Bursa von den gleichen Prozessen betroffen sein, die den größeren Olecranon betreffen (Abb. 54).
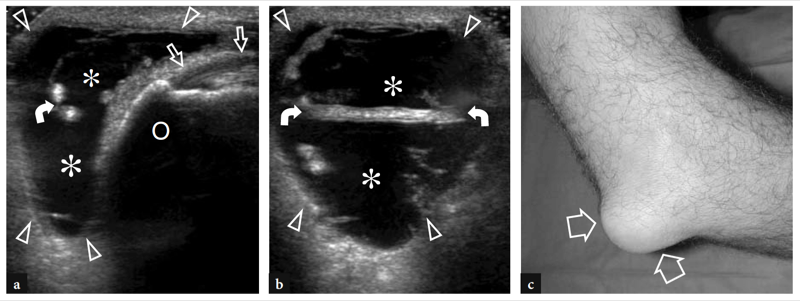
Abb. 50a–c. Chronisch traumatische Bursitis olecrani bei einem Arbeiter, der sich kurz zuvor mehrfach den hinteren rechten Ellbogen verletzt hatte. a Midsagittale und b transversale 12-5-MHz-US-Bilder über dem Processus olecrani (O) zeigen eine deutlich ausgedehnte Bursa olecrani (Pfeilspitzen) mit dicken Septen (gekrümmte Pfeile) und echofreiem Erguss (Sternchen). Gerade Pfeile, distale Trizepssehne. c Foto zeigt den Schleimbeutelknötchen (Pfeile) am hinteren Ellenbogen.
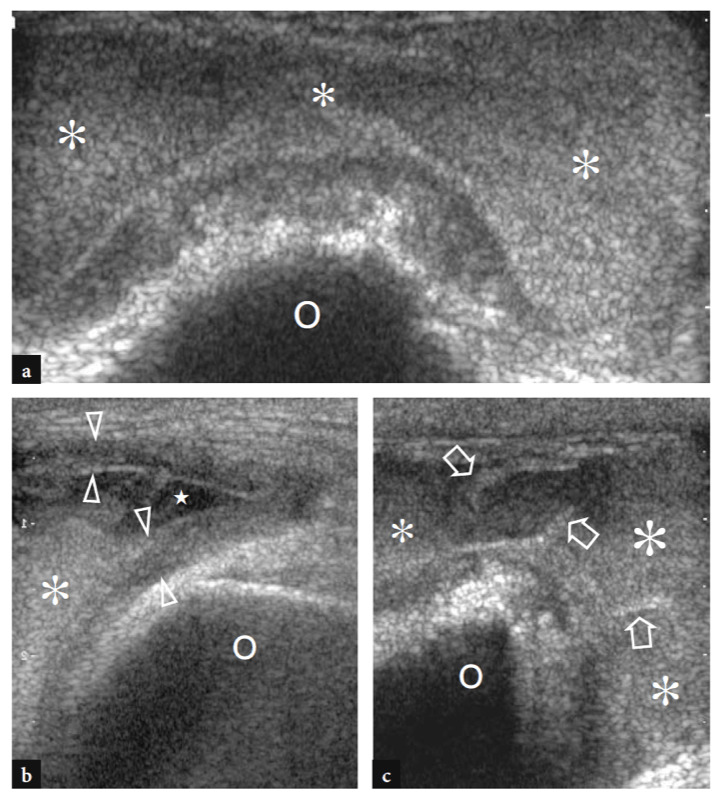
Abb. 51a–c. Hydroxyapatit-Olekranon-Bursitis. a Transversale und b, c longitudinale 12-5-MHz-US-Bilder einer schmerzhaften Weichteilmasse über dem Olecranon (O) zeigen die Bursa olecrani gefüllt mit homogener, stark echogener Flüssigkeit (Sternchen), die während der Sondenkompression fluktuieren konnte. Die Bursa weist verdickte Wände (Pfeilspitzen) und Septen (Pfeile) auf. In diesem Fall ergab eine Nadelaspiration der Bursaflüssigkeit Calciummilchlösung.
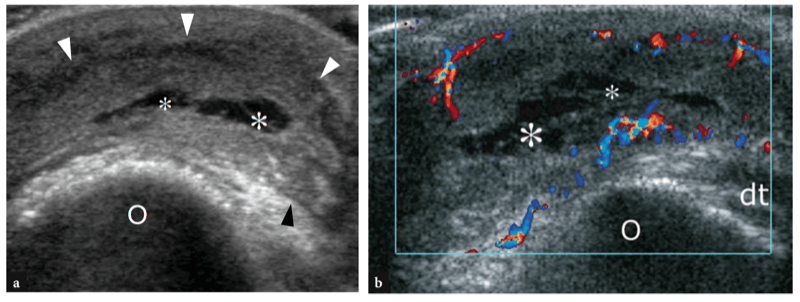
Abb. 52a,b. Tuberkulöse Bursitis olecrani. a Graustufen-Längsschnitt und b Farbdoppler 12−5 MHz US-Bilder bei einem Patienten mit schmerzhafter Weichteilschwellung über dem hinteren Ellenbogen. Die Bursa olecrani (Pfeilspitzen) zeigt eine unregelmäßige Wandverdickung und schlecht definierte Ränder aufgrund einer gleichzeitig bestehenden peribursalen Phlegmone. Es ist nur eine geringe Menge intrabursaler Flüssigkeit zu sehen (Sternchen). dt, distale Trizepssehne; Oh, Olekranon.
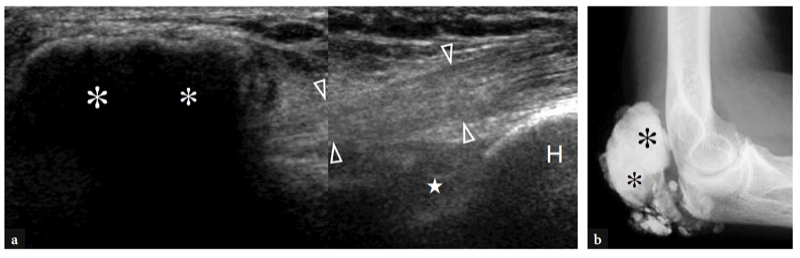
Abb. 53a,b. Verkalkte Bursitis olecrani bei einem Patienten mit renaler Osteodystrophie. a Posteriores, mittsagittales 12-5-MHz-US-Bild mit b-lateraler Röntgenkorrelation zeigt eine große Verkalkung (Sternchen), die oberflächlich zum Ansatz der distalen Trizepssehne (Pfeilspitzen) liegt und eine stark verkalkte Bursa widerspiegelt. Beachten Sie die Beziehung der Masse zur hinteren Fossa olecrani (Stern) und zum Humerusschaft (H).
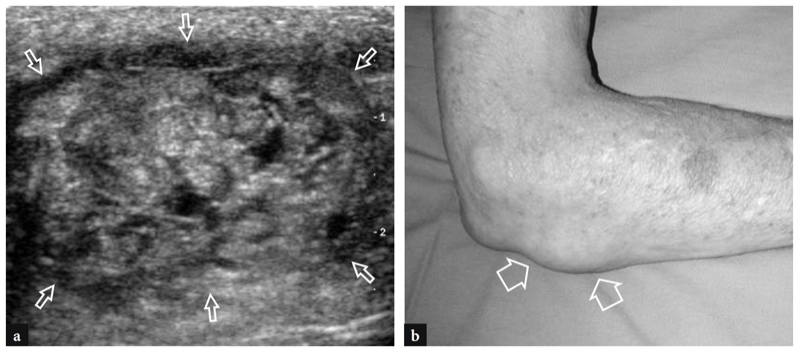
Abb. 54a,b. Bursitis subolecrani bei einem Patienten mit schwerer rheumatoider Arthritis. Ein transversales 12-5-MHz-US-Bild zeigt eine schmerzlose heterogene Weichteilmasse (Pfeile) mit gemischter Echotextur im subkutanen Gewebe über der proximalen hinteren Ulna, die mit einer Bursitis subolecrani kompatibel ist. b Foto des gleichen Falls wie in a.
37. KUBITALTUNNEL-SYNDROM
Ulnariskompression im Kubitaltunnel, das zweithäufigste Einklemmsyndrom der oberen Extremität nach dem Karpaltunnelsyndrom, kann entweder an der Kondylenrille oder am Rand des bogenförmigen Bandes (richtiger Kubitaltunnel) auftreten. Es gibt mehrere Ursachen für eine Schädigung des Nervus ulnaris, einschließlich direkter extrinsischer Kompression des Nervs gegen eine flache Kondylenrinne, Knochenanomalien (Cubitus valgus, Deformitäten von früheren Ellenbogenfrakturen, Osteoarthritis mit medialen Osteophyten und lockeren Körpern, heterotope Ossifikation) und eine Vielzahl von Platzverhältnissen -besetzende Weichteilläsionen, einschließlich Verdickung der Kapsel und des medialen Kollateralbandes, der Ganglien und der akzessorischen Muskulatur (Anconeus epitrochlearis) (Stewart 1993). Klinisch zeigt sich die Einklemmung des N. ulnaris am Ellenbogen schleichend mit Schmerzen im medialen Ellenbogen und einem Beschwerdespektrum, das von sensorischen Symptomen im Ring- und Kleinfinger bis hin zur Schwäche der ulnar innervierten Handmuskulatur reicht. Der Verlust der Handmuskulatur lässt sich am besten am ersten interossären Raum und am Hypothenar erkennen und verursacht eine typische Semiflexionsdeformität des Ring- und kleinen Fingers, die allgemein als „Klauenhand“ bezeichnet wird (Abb.. 55). Außerdem kann der kleine Finger leicht abduziert bleiben (Wartenberg-Zeichen).
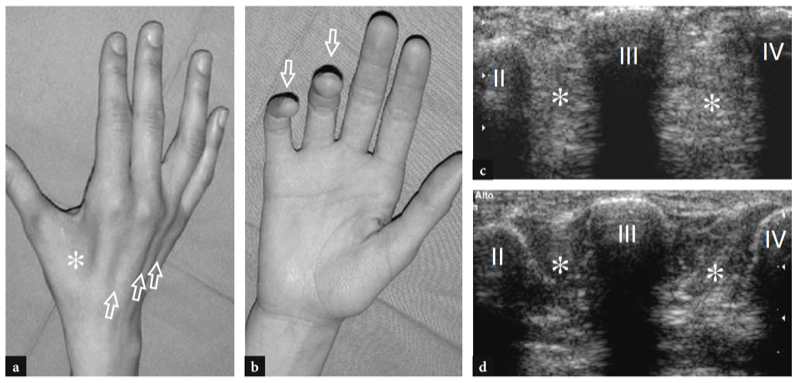
Abb. 55a–d. Krallenartige Deformität in der rechten Hand eines jungen Patienten mit schwerer ulnarer Neuropathie auf Höhe des Kubitaltunnels. a Fotografie der dorsalen Seite der Hand zeigt den Verlust eines Großteils der dorsalen interossären Muskeln (Pfeile), die in den Zwischenmetakarpalräumen liegen. Die Atrophie der ulnar-innervierten Handmuskulatur ist am ersten Intermetakarpalraum (Sternchen) deutlicher. b Foto der palmaren Seite der Hand zeigt den vierten und fünften Finger, die am Metakarpophalangealgelenk gestreckt und an den Interphalangealgelenken gebeugt sind. c Transversales 12-5-MHz-US-Bild auf der dorsalen Seite der Hand zeigt ein echoreiches Erscheinungsbild der dorsalen interossären Muskeln (Sternchen) im Zusammenhang mit einer neurogenen Fettatrophie. d Kontralaterale gesunde Seite. II–III–IV, Mittelhandknochen.
Die Diagnose basiert im Wesentlichen auf elektrophysiologischen Untersuchungen. Der US zeigt typischerweise eine abrupte Verengung und Verschiebung des Nervs innerhalb des Tunnels, möglicherweise in Verbindung mit einem verdickten Retinaculum oder einer raumfordernden Läsion (Abb.. 56) (Puig et al. 1999; Martinoli et al. 2000; Okamoto et al. 2000). Proximal davon erscheint der komprimierte Nerv geschwollen mit Verlust des faszikulären Musters und in einigen Fällen Hypervaskularität in der Farbdoppler-Bildgebung. Wie durch quantitative Analyse mit US festgestellt wurde, ist die Nervenquerschnittsfläche am Epicondylus bei Patienten mit Kubitaltunnelsyndrom signifikant größer als bei gesunden Probanden oder im entgegengesetzten normalen Ellenbogen (Okamoto et al. 2000; Chiou et al. 1998). Als Schwellenwert für das Kubitaltunnelsyndrom wurde ein Ulnarisareal ≥7.5 mm2 auf Höhe des Epicondylus angegeben (Chiou et al. 1998). Diese Daten stehen etwas im Widerspruch zu einer neueren Veröffentlichung, die 7.9 mm2 als mittlere Querschnittsfläche für den normalen N. ulnaris am Ellbogen angibt (Jacob et al. 2004). Neben der Beurteilung des N. ulnaris kann auch ein breites Spektrum extrinsischer Ursachen für Nerveneinklemmungen mit dem US erkannt werden, einschließlich angeborener Anomalien wie ein akzessorischer Anconeus epitrochlearis Muskel (Abb.. 57) und erworbene Krankheiten, die wiederum zu einem erhöhten Gehalt führen – z. B. Lipome (Abb.. 58) – oder eine verringerte Größe – dh Frakturreste (Abb.. 59)–des Tunnels.
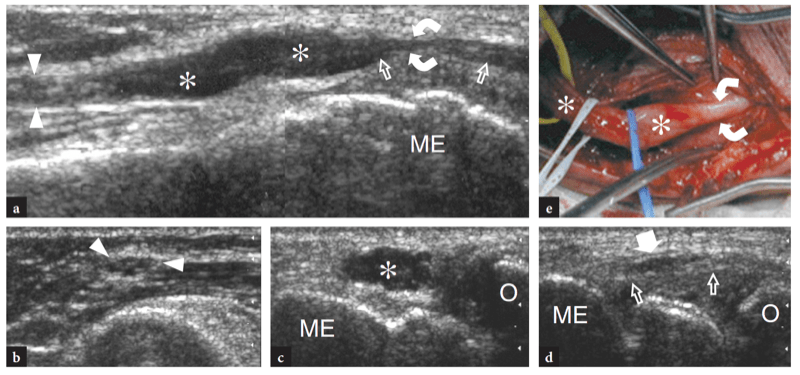
Abb. 56a–e. Kubitaltunnelsyndrom. a Längsachse 12-5 MHz US-Bild des Kubitaltunnels bei einem Patienten mit Cubitus valgus zeigt den N. ulnaris (Pfeilspitzen), der zunehmend geschwollen und echoarm mit fehlendem Faszikelmuster (Sternchen) erscheint, während er sich zum Kompressionspunkt bewegt (gekrümmt Pfeil). Beobachten Sie den erhöhten Boden des Tunnels relativ zur Verdickung der medialen Kapsel und des medialen Bandkomplexes (Pfeile). b–d Transversale 12-5-MHz-US-Bilder zeigen ba einen normal erscheinenden Nervus ulnaris (Pfeilspitzen) am distalen Arm, ca einen geschwollenen und echoarmen Nerv (Sternchen) unmittelbar proximal des Tunnels und d eine abrupte Verengung im Querschnitt Bereich des N. ulnaris (weißer Pfeil) unter dem Osborne-Retinaculum und oberflächlich zum verdickten Boden (leere Pfeile) des Tunnels. ME, medialer Epikondylus; Oh, Olekranon. e Grobe operative Ansicht des gleichen Falls.
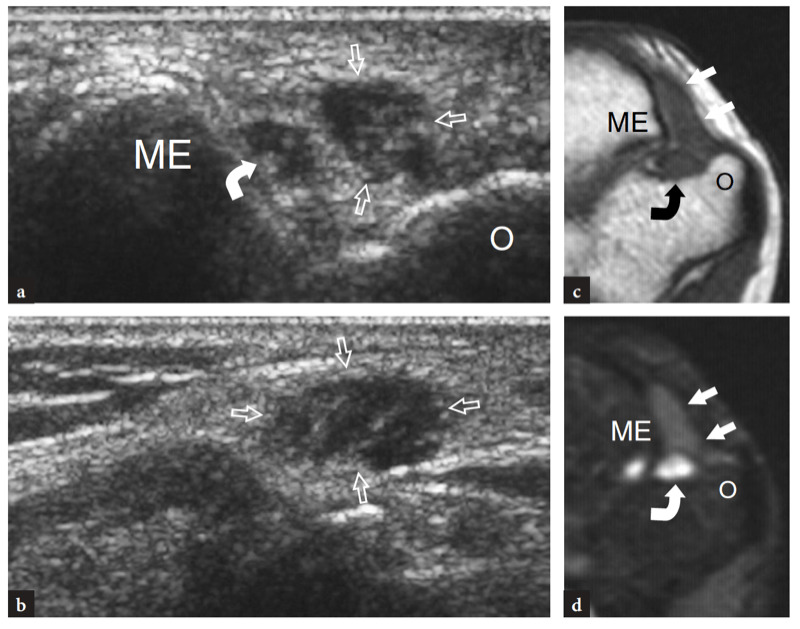
Abb. 57a–d. Kubitaltunnelsyndrom bei einem Patienten mit M. anconeus epitrochlearis. a Kurzachsen- und b Langachsen-12-5-MHz-US-Bilder des Kubitaltunnels zeigen den M. anconeus epitrochlearis (gerader Pfeil), der zwischen dem medialen Epicondylus (ME) und dem Olekranon (O) in enger Beziehung zu einer geschwollenen Ulnar liegt Nerv (gekrümmter Pfeil). Korrelierende transversale c T1w SE- und d fettunterdrückte T2w SE-MRT-Bilder zeigen den abweichenden Muskel (gerader Pfeil) innerhalb des Kubitaltunnels. In d erscheint der N. ulnaris (gekrümmter Pfeil) als Folge einer Kompressionsneuropathie deutlich hyperintens. ME, medialer Epikondylus; O Olekranon.
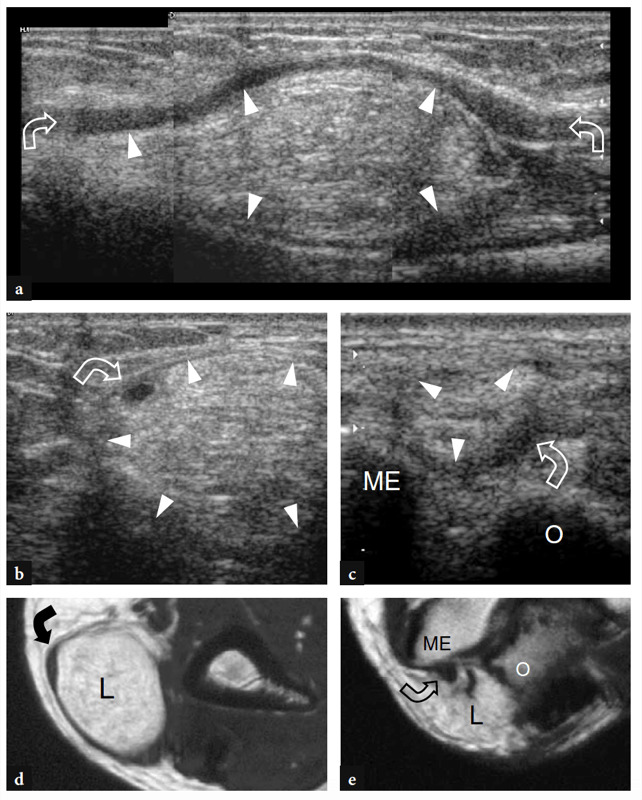
Abb. 58a–e. Kubitaltunnelsyndrom bei einem Patienten mit einer oberflächlichen Weichteilmasse am posteromedialen Ellenbogen. a Rekonstruierte longitudinale und b transversale 12-5-MHz-US-Bilder, die direkt proximal des Kubitaltunnels aufgenommen wurden, zeigen den N. ulnaris (gekrümmter Pfeil), der einen gebogenen Verlauf über einer ovalen soliden echoreichen Läsion (Pfeilspitzen) mit gut definierten Rändern zeigt, was mit a übereinstimmt Lipom. Beachten Sie die enge Beziehung der Masse zum Nerv. c Transversales 12-5-MHz-US-Bild, das auf Höhe des Kubitaltunnels aufgenommen wurde, zeigt das Lipom (Pfeilspitzen), das sich innerhalb des Tunnels einfaltet und zu einer Kompression des N. ulnaris führt (gekrümmter Pfeil). ME, medialer Epikondylus; Oh, Olekranon. d, e Korrelierte T1w SE-MRT-Bilder in Querrichtung, d am distalen Arm und e auf Höhe des Kubitaltunnels erhalten, bestätigen die lipomatöse Natur der Raumforderung (L). Gekrümmter Pfeil, N. ulnaris; ME, medialer Epikondylus; Oh, Olekranon.
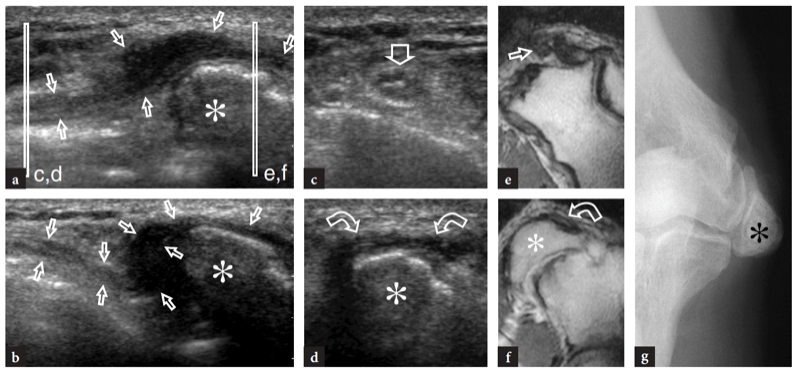
Abb. 59a–g. Kubitaltunnelsyndrom bei einem Patienten mit kürzlich aufgetretenen Symptomen im Zusammenhang mit einer rechtsulnaren Neuropathie, der sich als Jugendlicher eine Fraktur des medialen Epicondylus zugezogen hatte. a,b 12−5 MHz US-Längsbilder des Kubitaltunnels, aufgenommen a bei Beugung und b bei voller Streckung des Ellbogens. a Bei Flexion des Ellbogens kann ein anomaler Knochen (Sternchen) als echoreiches Bild wahrgenommen werden, das sich im Tunnel vorwölbt und einen geschwollenen und echoarmen N. ulnaris verdrängt (Pfeile). b Bei Streckung des Ellbogens bildet der Nerv (Pfeile) eine abnorme Schleife kranial des anomalen Knochens (Sternchen) und erscheint gegenüber seiner oberflächlichen Seite abgeflacht und komprimiert. c, d Transversale 12-5-MHz-US-Bilder mit e, f T1w SE-MRT-Bildkorrelation, die c, e am distalen Arm und d, f auf Höhe des medialen Epicondylus bei gestrecktem Ellbogen erhalten wurden, zeigen einen normal erscheinenden Nerv (gerader Pfeil ) kranial des Kompressionspunktes und ein abgeflachter echoarmer Nerv (gekrümmte Pfeile) über dem anomalen Knochen (Sternchen). g Röntgenaufnahme zeigt eine alte Fraktur des medialen Epikondylus (Sternchen) mit in Richtung Gelenklinie verschobenem Fragment.
Die chirurgische Dekompression des N. ulnaris am Ellbogen kann das Aufschlitzen der Osborne-Faszie und der Aponeurose des M. flexor carpi ulnaris umfassen, wobei der Nerv im Kubitaltunnel verbleibt. Alternativ kann der Nerv aus der Kondylenfurche und dem Kubitaltunnel transponiert werden, anterior zum medialen Epikondylus und oberflächlich zu den Beugemuskeln (Abb.. 60). Diese chirurgische Option wird bei ulnaren Neuropathien bevorzugt, die durch Knochen- und Gelenkerkrankungen verursacht werden. Nach der chirurgischen Transposition sind anhaltende Symptome in der Regel auf eine übermäßige Abwinklung des N. ulnaris bei seinem tiefen Übergang zum Ligamentum arcuatus oder auf eine unvollständige Stabilisierung des Nervs in seiner neuen Position zurückzuführen. US ist in der Lage, Narbengewebe entlang des Nervenverlaufs bei Patienten mit rezidivierenden Symptomen oder Rückfällen von kompressiven Ursachen zu identifizieren (Abb.. 61).
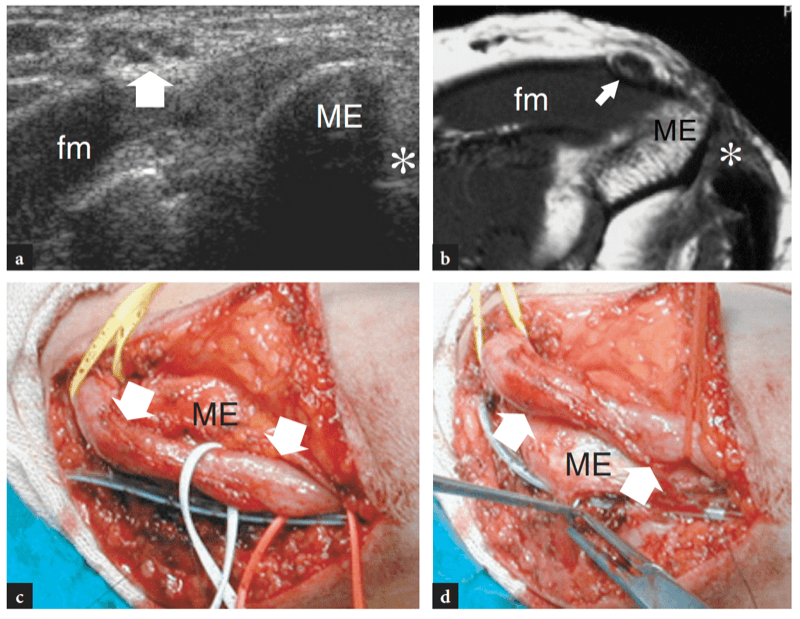
Abb. 60a–d. Postoperativer N. ulnaris. a Transversales 12-5-MHz-US-Bild über dem medialen Ellbogen mit b T1w SE-MR-Bildkorrelation zeigt eine anteriore Transposition des N. ulnaris (Pfeil) relativ zum medialen Epicondylus (ME). Der Nerv ist subkutan und liegt über den Beugemuskeln (fm). Beachten Sie die leere Kondylenrille (Sternchen). c, d Grobe operative Ansichten erhalten c vor und d nach anteriorer Transposition des N. ulnaris (Pfeile) relativ zum medialen Epikondylus (ME).
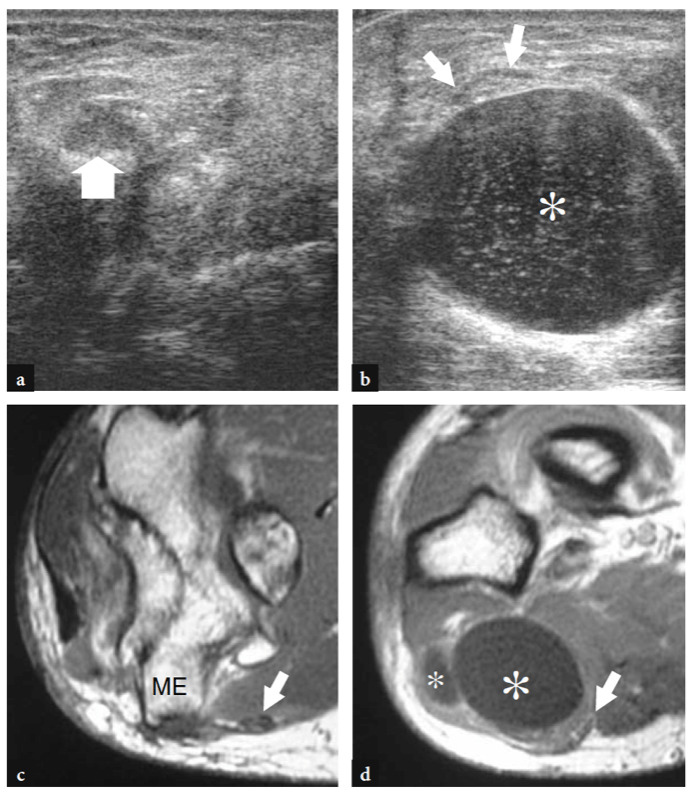
Abb. 61a–d. Postoperativer Patient mit Rezidiv der Symptome nach dekompressiver Operation des N. ulnaris am Kubitaltunnel wegen eines Ganglion. a,b Transversale 12-5-MHz-US-Bilder, die a in Höhe des Kubitaltunnels und b am proximalen Unterarm mit c,d T1w SE-MRT-Bildkorrelation aufgenommen wurden, zeigen eine rezidivierende Zyste (Sternchen), die den transponierten N. ulnaris einengt (Pfeil). Der Patient wurde erneut operiert und der postoperative Verlauf war schließlich komplikationslos. ME, medialer Epikondylus.
38. INSTABILITÄT DES ULNARNERVEN
Bei angeborenem teilweisem oder vollständigem Fehlen des Kubitaltunnel-Retinakulums kann der N. ulnaris über die Spitze des Epikondylus subluxieren oder sich mit einem vorübergehenden Schnappgefühl während der Beugung des Ellbogens nach vorne dislozieren, um in den Tunnel zurückzukehren, wenn das Gelenk gestreckt wird . Die Instabilität des N. ulnaris am Kubitaltunnel kann als normale Variante angesehen werden und wird von 16 % bis 47 % der asymptomatischen gesunden Menschen berichtet, wobei die Subluxation die häufigste Form ist (Childress 1975; Okamoto et al. 2000). Der Zustand ist in fast drei Viertel der Fälle bilateral und sowohl bei der klinischen Untersuchung als auch bei den Nervenleitungsstudien asymptomatisch. Gelegentlich klagen die Patienten über nur leichte Beschwerden mit Kribbeln und Parästhesien, wenn der gebeugte Ellbogen auf eine feste Oberfläche wie die Kante eines Schreibtisches trifft. In seltenen Fällen kann jedoch ein chronisches Mikrotrauma des Nervs über dem medialen Epicondylus aufgrund einer wiederholten Luxation eine Reibungsneuritis mit Symptomen und Anzeichen einer Beeinträchtigung des N. ulnaris verursachen. In solchen Fällen sollte die Nerveninstabilität mit einer operativen Transposition des Nervs behandelt werden, um schwerwiegendere Schäden zu vermeiden.
die Instabilität des N. ulnaris bei fortschreitender Ellenbogenflexion, um Nervenanomalien im Zusammenhang mit einer Reibungsneuritis zu erkennen sowie um festzustellen, ob eine Ulnarneuropathie durch kompressive Ursachen oder eine Instabilität aufgrund der Überschneidung klinischer Befunde verursacht wird (Jacobson und van Holsbeeck 1998; Jacobson et Al. 2001). Bei der Subluxation bewegt sich der Nerv bei voller aktiver Ellbogenflexion über die Spitze des medialen Epikondylus, aber nicht weiter. Bei einer Luxation kann der Nerv vollständig aus dem Kubitaltunnel herausbrechen und über den gemeinsamen Beugesehnenursprung wandern (Abb.. 62). Während des dynamischen Scannens kann der Untersucher das Schnappgefühl durch den Schallkopf spüren. Es ist eine sorgfältige Scantechnik erforderlich, um einen übermäßigen Druck mit der Sonde auf den Epikondylus zu vermeiden, der eine Luxation des Nervs verhindern kann. Bei symptomatischer Friktionsneuritis erscheint der N. ulnaris deutlich geschwollen und echoarm mit Verlust der faszikulären Echotextur, was wahrscheinlich auf ein lokalisiertes intraneurales Ödem und fibrotische Veränderungen zurückzuführen ist (Abb.. 63). Diese Anomalien können jedoch gelegentlich auch bei gesunden Probanden auftreten, ohne dass es sich um eine Krankheit handelt.
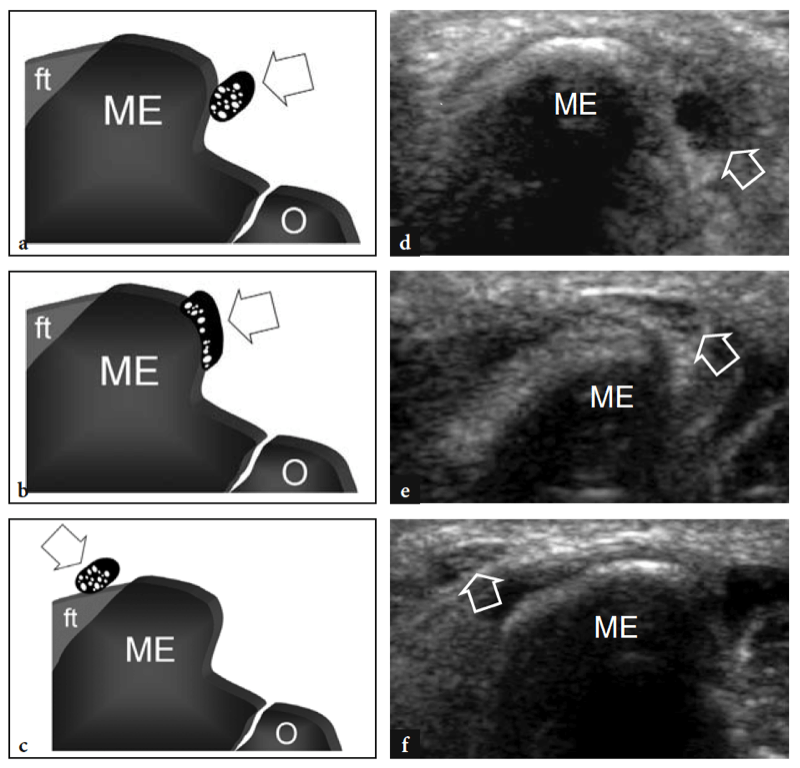
Abb. 62a–f. Dynamische Untersuchung des Kubitaltunnels bei Luxation des N. ulnaris. a–c Schematische Zeichnungen und d–f entsprechende Serien von transversalen 12-5-MHz-US-Bildern, die a,d mit gestrecktem Ellbogen und während fortschreitender Beugung des Ellbogens erhalten wurden (b,e und c,f). Bei Streckung des Ellbogens ist der N. ulnaris (Pfeil) im Tunnel enthalten. Die Ellbogenflexion schiebt den Nerv allmählich über den medialen Epicondylus (ME), bis er vollständig aus dem Kubitaltunnel herausspringt und oberflächlich zum Ursprung der gemeinsamen Beugesehne (ft) liegt. Oh, Olekranon.
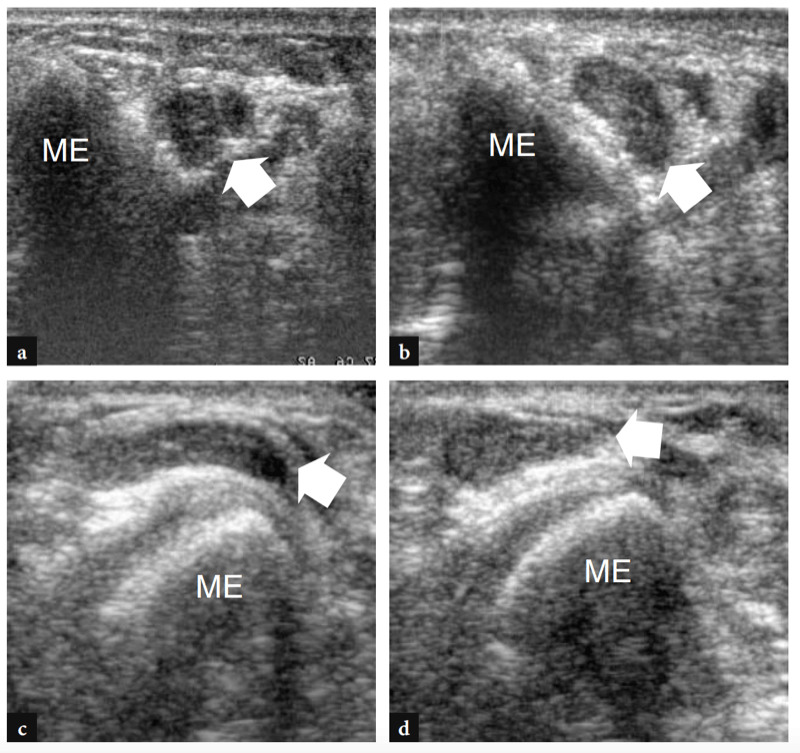
Abb. 63a–d. Dynamische Untersuchung des Kubitaltunnels bei einem Patienten mit rezidivierender Luxation des N. ulnaris und klinischen Symptomen einer ulnaren Neuropathie. a–d Serien von transversalen 13−8 MHz US-Bildern, die a bei gestrecktem Ellbogen und b–d während der gesamten Ellbogenbeugung aufgenommen wurden, zeigen einen deutlich geschwollenen und echoarmen Nerv (Pfeil), der sich während der Ellbogenbeugung über dem medialen Epicondylus (ME) abflacht und disloziert. Bei dem symptomatischen Patienten deutet dieser Befund auf eine ulnare Neuropathie hin, die auf einem Reibungsmechanismus beruht.
39. SNAPPING TRICEPS-SYNDROM
Bei Flexion des Ellbogens kann eine anteriore Dislokation des medialen Trizepskopfes relativ zum medialen Epicondylus in Kombination mit einer Luxation des N. ulnaris auftreten. Bei diesem als „Snapping Triceps Syndrome“ bezeichneten Zustand führt die Luxation des Muskels zu einer gleichzeitigen Luxation des angrenzenden N. ulnaris, da diese Strukturen zusammenhängen (Abb.. 64). Über dem medialen Ellbogen sind typischerweise zwei tastbare „Knöpfe“ zu erkennen, wobei der erste eine Dislokation des N. ulnaris und der zweite eine Dislokation des medialen Kopfes des Trizepsmuskels widerspiegelt. Die klinische Präsentation dieses Syndroms ist variabel und kann Schmerzen im medialen Ellbogen, Schnappgefühl, ulnare Neuropathie oder eine Kombination dieser Symptome beinhalten (Spinner und Goldner 1998). Ähnlich wie bei der isolierten Luxation des N. ulnaris kann der schnappende Trizeps jedoch asymptomatisch bleiben und wird wahrscheinlich in den meisten Fällen nicht erkannt. Obwohl die Ursache des reißenden Trizeps noch unbekannt ist, wurden einige mögliche angeborene und erworbene Zustände zur Erklärung dieses Syndroms vorgeschlagen, wie z knöcherne Anomalien. Die Unterscheidung zwischen dem Schnapp-Trizeps-Syndrom und einer isolierten Luxation des N. ulnaris als Ursache für das Schnappen des medialen Ellenbogens ist bei symptomatischen Patienten wichtig, da die chirurgischen Behandlungen unterschiedlich sind. Zu diesem Zweck ist das dynamische US-Scannen genau, da es eine direkte Visualisierung der vorübergehenden Dislokation beider Strukturen während der aktiven Flexion und Extension des Ellbogens ermöglicht (Abb.. 65) (Jacobson et al. 2001).
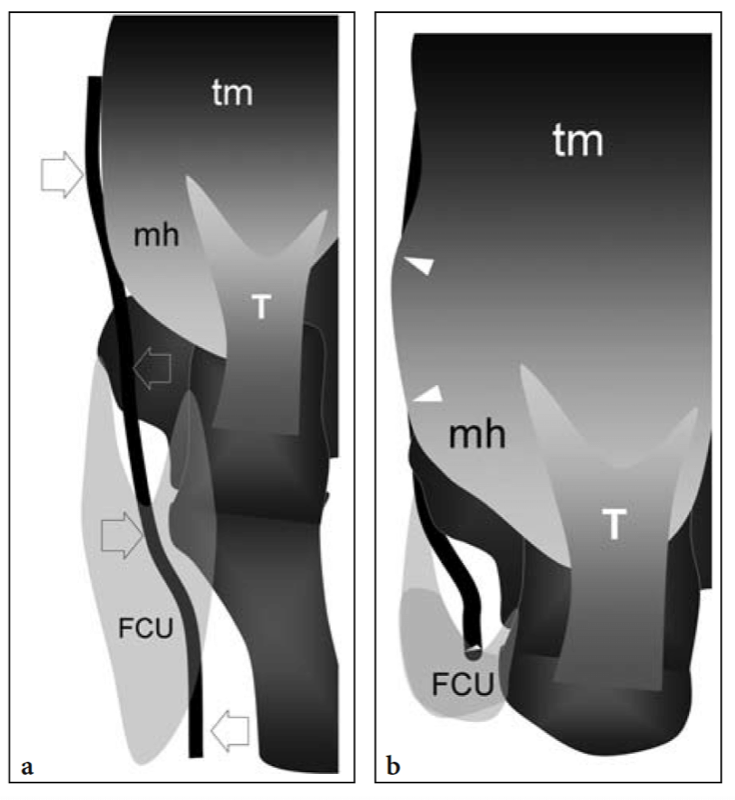
Abb. 64a,b. Snapping-Trizeps-Syndrom. Schematische Darstellungen der Ellenbogenrückseite in Streckung und b 90° Beugung zeigen den N. ulnaris (Pfeile) beim Durchtritt durch den Kubitaltunnel und einen prominenten medialen Kopf (mh) des M. triceps ™. Beachten Sie das Fehlen des Osborne-Retinakulums im Vergleich zu Abb. 7c. Bei Flexion des Ellbogens bewegen sich die mediale Kante des Trizeps (Pfeilspitzen) und der N. ulnaris anterior zur Spitze des Epicondylus. T, distale Trizepssehne; fcu, Beuger carpi ulnaris.
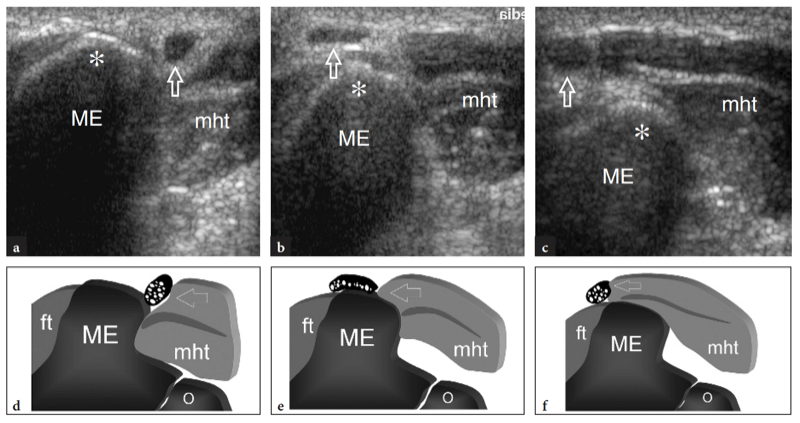
Abb. 65a–f. Dynamische Untersuchung des Kubitaltunnels beim Schnapp-Trizeps-Syndrom. a–c Serie von transversalen 12-5-MHz-US-Bildern mit d–f korrelierenden schematischen Zeichnungen, die (a, d) mit gestrecktem Ellbogen und (b, e und c, f) während der gesamten Ellbogenbeugung erhalten wurden. Bei gestrecktem Ellbogen sind der N. ulnaris (Pfeil) und der mediale Kopf des Trizepsmuskels (mht) im Kubitaltunnel enthalten. Bei fortschreitender Beugung des Ellbogens drückt der Trizeps den Nervus ulnaris über die Spitze (Sternchen) des medialen Epicondylus (ME), bis er aus dem Tunnel herausschnappt. Dann schnappt auch der Trizeps heraus. ft, gemeinsamer Beugesehnenursprung; Oh, Olekranon.
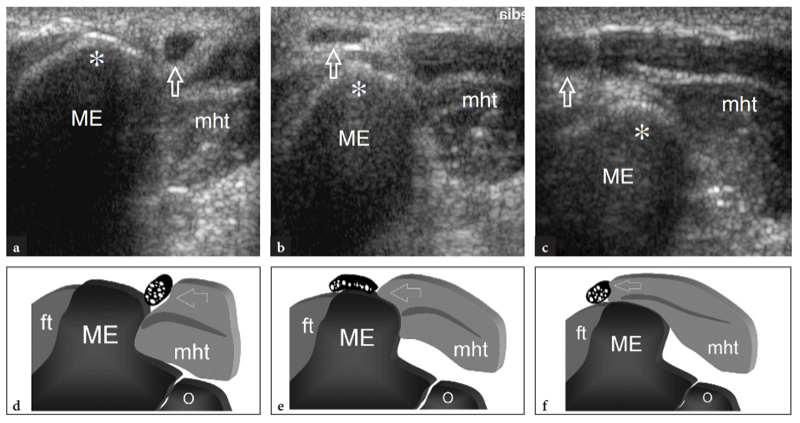
Abb. 66a,b. Ellbogengelenkerguss. a Schematische Darstellung einer sagittalen Mitte durch einen gestreckten Ellbogen zeigt Flüssigkeit im vorderen (1) und hinteren (2) Anteil des Gelenks. Tief zu den Muskeln Brachialis (br) und Trizeps (tr) werden die vorderen (Stern) und hinteren (Stern) Fettpolster durch intraartikuläre Flüssigkeit angehoben. b Die seitliche Röntgenaufnahme bei einem Patienten mit reichlich Gelenkerguss zeigt eine Erhebung der vorderen (Sternchen) und hinteren (Sternchen) Fettpolster von der Oberfläche des Oberarmknochens, was zu einem „positiven Fettpolsterzeichen“ und einer erhöhten Dichte (Pfeile) am Ebene der vorderen und hinteren Aussparungen, die eine Synovitis widerspiegeln.
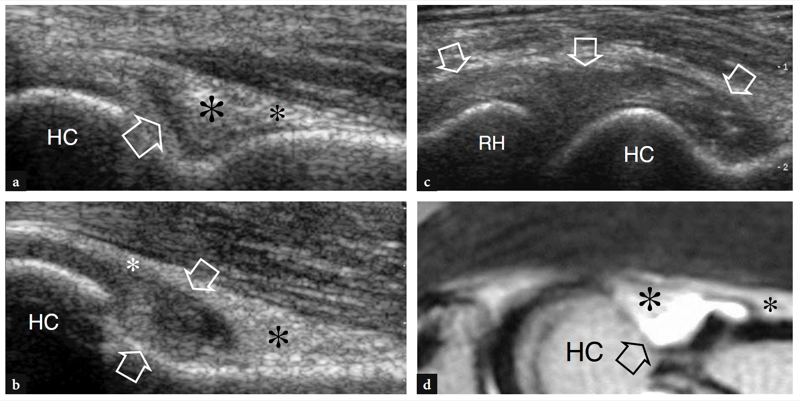
Abb. 67a–d. Synovitis des Ellbogengelenks: vordere Gelenkaussparung. 12−5 MHz US-Längsbilder über dem Recessus coronoideus anterior a im Normalzustand und b, c in zwei Fällen von Gelenksynovitis mit b leichter und c ausgeprägter Ausdehnung der vorderen Synovialräume durch Flüssigkeit und hypertrophierte Synovialis. Unter normalen Bedingungen kann eine dünne Flüssigkeitsschicht (Pfeil) im Recessus coronoideus anterior bis tief zum vorderen Fettpolster (Sternchen) angetroffen werden. Dies ist ein normaler Befund. Wenn sich Gelenkflüssigkeit in die vorderen Gelenkräume ausdehnt, wird das vordere Fettpolster (Sternchen) angehoben und nimmt ein typisches sichelförmiges oder „segelartiges“ Aussehen an. Bei stark gedehnten Gelenken ist die vordere Vorwölbung der Gelenkhöhle auffälliger und kann bis auf Gelenkniveau reichen. HC, Humeruskapitellum; RH, radialer Kopf. d Entsprechendes T2w SE-MR-Bild des in b dargestellten Falls.
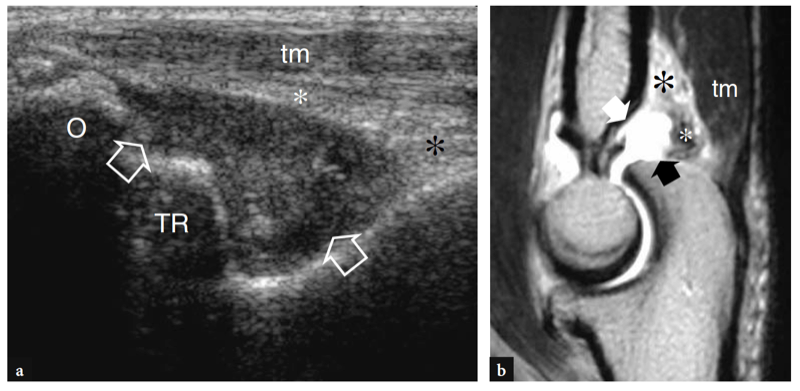
Abb. 68a,b. Synovitis des Ellbogengelenks: hinterer Gelenkausbau. a 12−5 MHz US-Längsbild über dem Recessus olecrani posterior mit b T2w SE-MR-Bildkorrelation bei einem Patienten mit rheumatoider Arthritis mit schmerzhaftem Ellbogen und Extensionsverlust. US zeigt eine Masse von echoarmem synovialem Pannus, der die Aussparung füllt (Pfeile). Tief unter dem Trizepsmuskel ™ wird das hintere Fettpolster (Sternchen) durch den Pannus angehoben. Beachten Sie die Hervorhebung der Spitze des Olekranons (O) und die Vorwölbung der Trochlea humeri (TR) in der Vertiefung.
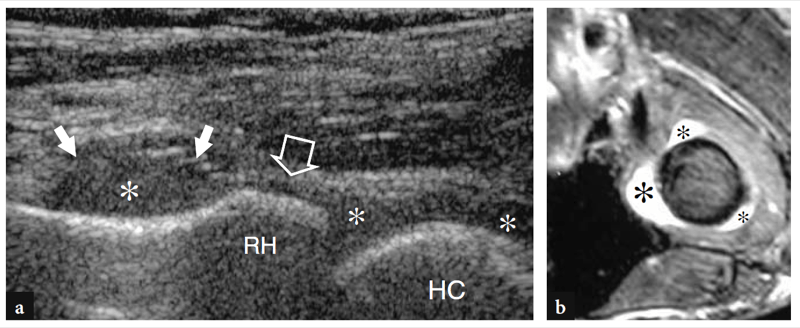
Abb. 69a,b. Synovitis des Ellenbogengelenks: ringförmige (periradiale) Aussparung. a 12−5 MHz US-Längsbild über den anterioren Anteil des Radiocapellalargelenks mit b transversaler T2w SE-MR-Bildkorrelation bei einem Patienten mit rheumatoider Arthritis zeigt die Füllung des Recessus anus (weiße Pfeile) durch echoarme Synovialflüssigkeit (Sternchen). Die ringförmige Aussparung liegt um die radiale Metaphyse herum und kommuniziert mit der Gelenkhöhle durch einen dünnen Durchgang (offener Pfeil) tief bis zum Ringband. Beachten Sie das abgerundete Profil des Humeruskapitellums (HC) und das quadratische Profil des Radiusköpfchens (RH).
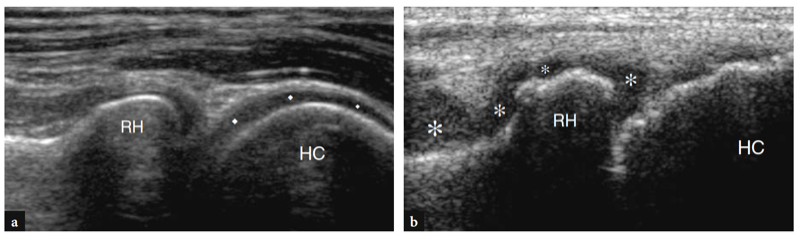
Abb. 70a,b. Rheumatoide Arthritis. a,b 12−5 MHz US-Längsbilder über den anterioren Aspekt des Radio-Capitellar-Gelenks a bei einem gesunden Probanden und b bei einem Patienten mit schwerer, langjähriger rheumatoider Arthritis. Beachten Sie in a den Gelenkknorpel (Rauten) und das regelmäßige Profil des subchondralen Knochens des Humeruskapitellums (HC) und des Radiusköpfchens (RH). In b ist ein vollständiger Verlust der Knorpelschicht und die Knochenoberfläche erscheint diffus unregelmäßig, was Erosionen widerspiegelt. Synovialer Pannus (Sternchen) ist im Gelenkspalt zu sehen und dehnt die ringförmige Vertiefung aus.
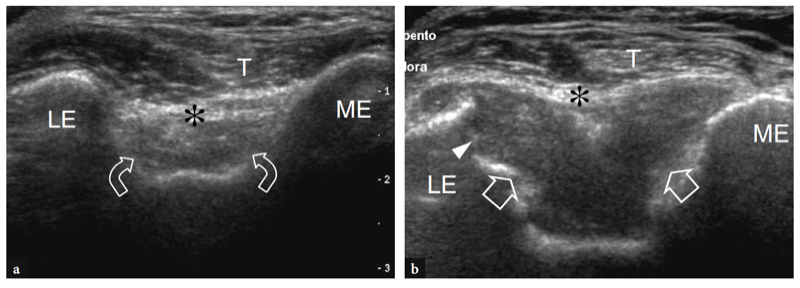
Abb. 71a,b. Synovitis des Ellenbogengelenks: Fallstrick. a,b Transversale 12-5-MHz-US-Bilder über dem hinteren Recessus olecrani a bei einem gesunden Probanden und b bei einem Patienten mit rheumatoider Arthritis, und ein Recessus olecrani (Pfeile) erscheint durch Flüssigkeit deutlich aufgebläht. In a ist das normale echoarme Fett enthalten. In b darf die Fossa olecrani zwischen lateralem (LE) und medialem (ME) Epicondylus nicht mit dem in b gezeigten Synovitisprozess verwechselt werden. In Zweifelsfällen kann eine sorgfältige dynamische Untersuchung mit Beuge- und Streckbewegungen des Ellbogens zur Diagnose hilfreich sein. Beachten Sie die Erosion (Pfeilspitze) auf dem posteromedialen Aspekt des lateralen Epicondylus. T, distale Trizepssehne.
41. OSTEOARTHRITIS UND OSTEOCHONDRALE SCHÄDEN
Arthrose des Ellenbogens ist grundsätzlich posttraumatischer Natur. Es wird typischerweise bei männlichen Patienten mit einer Vorgeschichte von körperlicher Arbeit (Vibrationswerkzeuge), sportbedingter Überbeanspruchung oder Frakturfehlstellung beobachtet. Die dominante Extremität ist häufiger betroffen. Aufgrund der physiologischen Einstellung des Ellbogengelenks zur Valgusstellung ist am häufigsten das äußere radiokapitellare Kompartiment betroffen. Klinische Befunde beziehen sich auf den degenerativen Prozess selbst (Steifigkeit und Bewegungsverlust, normalerweise Streckung, verbunden mit Spornen, Schwellung aufgrund von Synovitis, lokale Schmerzen), Kompression des N. ulnaris im Kubitaltunnel (lokale Schmerzen und Empfindlichkeit, Kribbeln der Ring- und kleiner Finger und bei chronischer Kompression Verkümmerung der ulnar-innervierten intrinsischen Handmuskulatur) sowie intraartikuläre Wackelkörper (intermittierende Gelenkblockade und -erguss).
Intraartikuläre lose Körper wandern häufig in die abhängigen Teile des Gelenks und in die Humerusvertiefungen oberhalb der Gelenklinie, insbesondere in die Fossa olecrani, was zu mechanischen Symptomen wie intermittierender Blockierung und Streckverlust führt. Bei Patienten ohne Synovialerguss kann die intraartikuläre Lage eines Fragments festgestellt werden, indem es zwischen dem Gelenkknorpel und den vorderen und hinteren intrakapsulären Fettpolstern demonstriert wird. Die kleine radiale ringförmige Aussparung ist selten von losen Körpern betroffen. Eine dynamische Untersuchung bei Beugung und Streckung des Ellbogens kann hilfreich sein, um die Gelenkflüssigkeit und kleine lose Körper zu mobilisieren und sie von lokalen heterotopen Ossifikationen und Sporen zu unterscheiden (Abb.. 72) (Bianchi und Martinoli 2000). Bei der primären synovialen Chondromatose weisen mehrere chondrale oder osteochondrale lose Körper typischerweise nahezu die gleiche Größe auf und können in ihrer Anzahl von wenigen bis zu Hunderten variieren (Abb.. 73). Eine fortgeschrittene Erkrankung kann zu einem Zerfall der Gelenkflächen führen. Wie bereits an anderen anatomischen Stellen beschrieben, umfasst die Behandlung in der Anfangsphase der Erkrankung die Entfernung der losen Körper und die Synovektomie, um ein Wiederauftreten zu verhindern. Ähnlich einem lockeren Körper ist das Os supratrochleare dorsale ein intraartikuläres Gehörknöchelchen in der Fossa olecrani, das mit Schmerzen und fortschreitendem Verlust der Ellbogenstreckung mit Verriegelungssymptomen einhergehen kann (Obermann und Loose 1983). Es wird allgemein angenommen, dass dieses akzessorische Gehörknöchelchen das Ergebnis einer angeborenen Anomalie und nicht die Folge eines früheren Traumas ist und eine Vertiefung und Umgestaltung der Fossa olecrani verursachen kann, wenn sie an Größe zunimmt. Die Unterscheidung zwischen einem Os supratrochleare dorsale und einem Loose Body ist klinisch nicht relevant, da beide Fragmente chirurgisch entfernt werden.
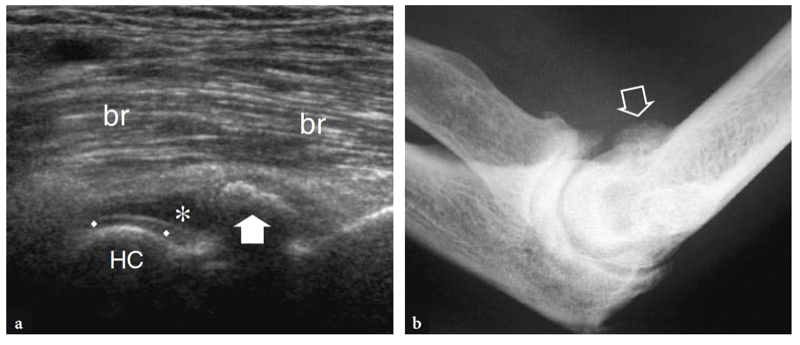
Abb. 72a,b. Vorderer Sporn imitiert einen lockeren Körper. a 12−5 MHz US-Längsbild mit b seitlicher Röntgenkorrelation zeigt einen markanten Sporn (Pfeil) über der Fossa coronoidea des Humerus. Der Sporn ist intrakapsulär lokalisiert und scheint von Flüssigkeit begrenzt zu sein (Sternchen). Bei Ellbogenbewegungen blieb es still. Beachten Sie die dünne echoarme Schicht aus Gelenkknorpel (Rauten), die das Humeruskapitellum (HC) bedeckt. Br, Brachialis-Muskel.
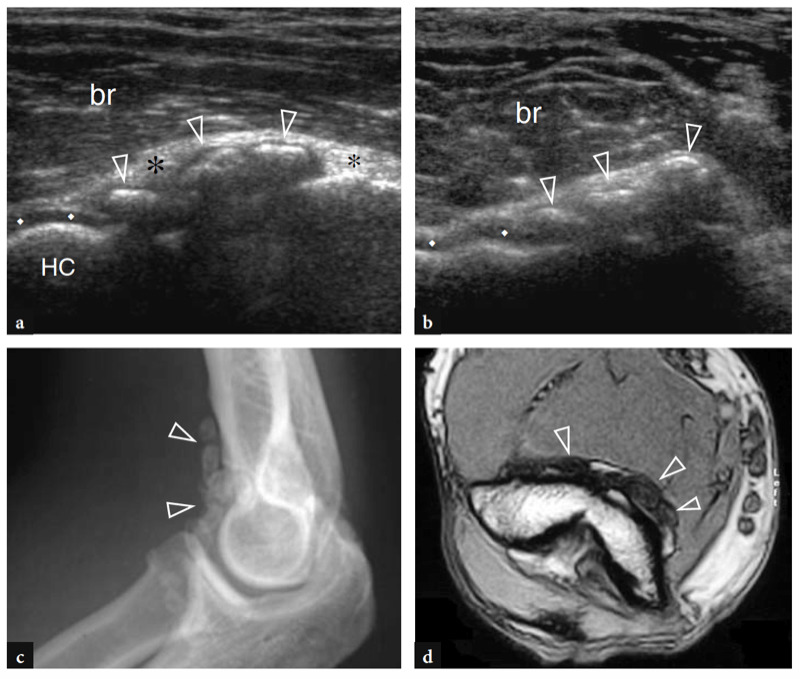
Abb. 73a–d. Primäre synoviale Chondromatose. a Längs- und b quer 12−5 MHz US-Bilder über dem Recessus coronoideus anterior zeigen mehrere intraartikuläre lose Körper als echoreiche Fragmente (Pfeilspitzen) ähnlicher Größe mit hinterer akustischer Abschattung, die innerhalb des Recessus liegen. Beachten Sie die Erhebung des vorderen Fettpolsters (Sternchen) über den Fragmenten und die dünne echoarme Schicht aus Gelenkknorpel (Rauten), die über dem Humeruskapitellum (HC) liegt. br, Brachialis-Muskel. c Seitliche Röntgenaufnahme und d transversale T1w GRE-MRT-Aufnahme des gleichen Falls, die die losen Körper zeigt (Pfeilspitzen).
Bei Jugendlichen kann der US auch Deformitäten des Humeruskapitellums bei Osteochondritis dissecans erkennen (Takahara et al. 1998, 2000a,b). Dieser Zustand tritt typischerweise bei 13- bis 16-Jährigen auf, hauptsächlich als Folge einer chronischen seitlichen Impaktion oder wiederholter Valgusbelastung. Die anterolaterale Gelenkfläche des Capitellum ist typischerweise von einer lokalisierten subchondralen Knochenabflachung und anschließender Fragmentierung und Lockerung von Knochenfragmenten betroffen (Takahara et al. 2000a). Die US-Untersuchung wird am besten mit einem anterioren Zugang durchgeführt, während der Ellbogen gestreckt bleibt (um den proximalen und mittleren Teil des vorderen Capitellum zu sehen) und mit einem hinteren Zugang, während der Ellbogen gebeugt bleibt (um den mittleren und distalen Teil des vorderen Capitellum zu sehen). (Takahara et al. 2000b). Abgelöste Knochenfragmente werden als echoreiche Herde im osteochondralen Defekt dargestellt. Der Ultraschall hat sich auch bei der Bestimmung, ob die Läsion stabil oder instabil ist (gelockerte Fragmente), als genau erwiesen, mit einer guten (89 %) Übereinstimmung mit den chirurgischen Befunden und der MR-Bildgebung (Takahara et al. 2000b). Bei diesen Patienten kann eine Verzögerung der geeigneten Behandlung durch eine frühzeitige US-Untersuchung vermieden werden. Ähnliche Anomalien können bei der Panner-Krankheit auftreten, einem Zustand im Zusammenhang mit einer avaskulären Nekrose des Ossifikationszentrums des Capitellum, die bei 5–11-jährigen Kindern nach traumatischen Verletzungen auftritt. Etwas vergleichbar mit der Legg-Calvé-Perthes-Krankheit in der Hüfte hat diese letztere Erkrankung ein gutartiges Ergebnis ohne verbleibende Deformität des Capitulum und Fehlen einer lockeren Körperbildung (Vanderschueren et al. 1998).
42. Okkulte Frakturen
Aufgrund der anatomischen Komplexität des Ellbogengelenks können einige nicht dislozierte Frakturen, z. B. solche, die den Radiusköpfchen und -hals und den Processus coronoideus betreffen, röntgenologisch okkult bleiben, selbst wenn zusätzliche Projektionen durchgeführt werden. Wenn die Gipsimmobilisierung nicht als prophylaktische Maßnahme zur Vermeidung einer Überbehandlung eingesetzt wird, können anhaltende Schmerzen und Behinderungen den überweisenden Arzt dazu veranlassen, eine US-Untersuchung zu veranlassen, um eine mögliche Weichteilanomalie am Ellbogen auszuschließen. Bei sorgfältiger Scantechnik ist der hochauflösende Ultraschall in der Lage, akute Ellenbogenfrakturen basierend auf der Erkennung einer Step-off-Deformität oder einer fokalen Diskontinuität der echoreichen kortikalen Linie zu identifizieren (Abb.. 74). In diesen Fällen sollten jedoch immer zusätzliche radiologische oder MR-Bildgebungsuntersuchungen durchgeführt werden, um die US-Diagnose zu bestätigen. Dynamisches Scannen während sorgfältiger passiv-assistierter Pronation und Supination des Unterarms mit in der Querebene über dem Radiusköpfchen platzierter Sonde kann hilfreich sein, um eine Fraktur an dieser Stelle auszuschließen. Bei intraartikulären Frakturen lassen sich im Zweifelsfall assoziierte US-Zeichen, wie z. Andererseits kann das Fehlen eines Ergusses bei Ellbogenverletzungen mit negativen Nativröntgenaufnahmen eine weitere Knochenuntersuchung mit MR-Bildgebung unnötig machen (Kessler et al. 2002). Stärker als bei Erwachsenen scheint US eine potenzielle Rolle für die Beurteilung von Ellenbogenfrakturen bei Kindern zu spielen. Tatsächlich ist es schwierig, knöcherne Anomalien am Ellbogen bei Patienten mit unreifem Skelett anhand von einfachen Röntgenaufnahmen zu beurteilen, da die sekundären Ossifikationszentren fehlen (Abb.. 75). Wenn ein röntgenologisches Zeichen eines Gelenkergusses vorliegt, aber keine Fraktur sichtbar ist, kann der Ultraschall bei der Unterscheidung zwischen der Trennung der distalen Humerus-Epiphyse (Dias et al. 1988; Ziv et al. 1996) und der Ellbogenluxation bei Neugeborenen hilfreich sein beim Nachweis oder Ausschluss von Radiusköpfchen- (Lazar et al. 1998) und suprakondylären Frakturen (Davidson et al. 1994; Brown und Eustace 1997).
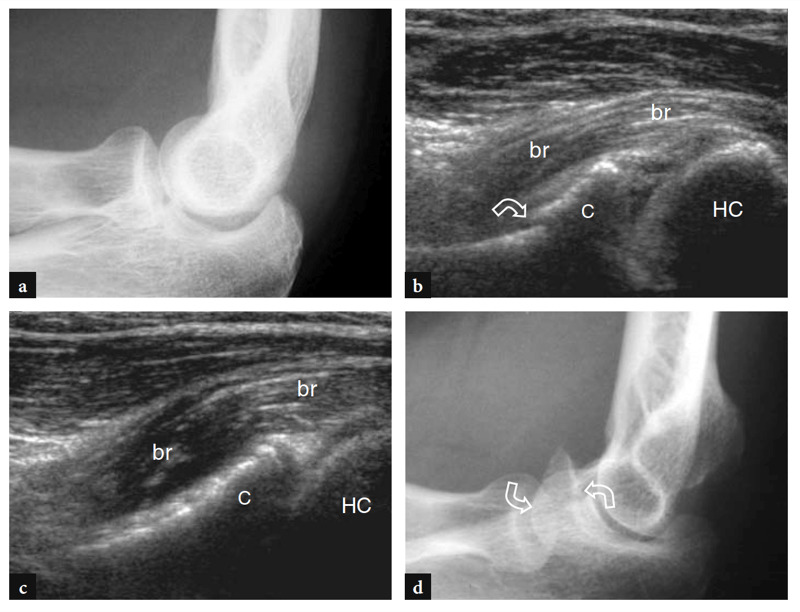
Abb. 74a–d. Okkulte Fraktur des Processus coronoideus rechts bei einer Frau nach einem Skiunfall. a Bei der Patientin wurde kurz nach der Verletzung eine negative Röntgenuntersuchung durchgeführt. b Zwei Wochen später wurde sie wegen anhaltender Ellbogenschmerzen und Streckverlust einer US-Untersuchung unterzogen. US identifizierte eine Unterbrechung (gekrümmter Pfeil) des echoreichen kortikalen Profils des Processus coronoideus (C), direkt kranial zum Ansatz der Brachialis (br). Es kam zu einem leichten intraartikulären Erguss. HC, Humeruskapitellum. c Linke gesunde Seite zum Vergleich. d Zusätzliche Schrägansicht des rechten Ellbogens bestätigt die Fraktur.
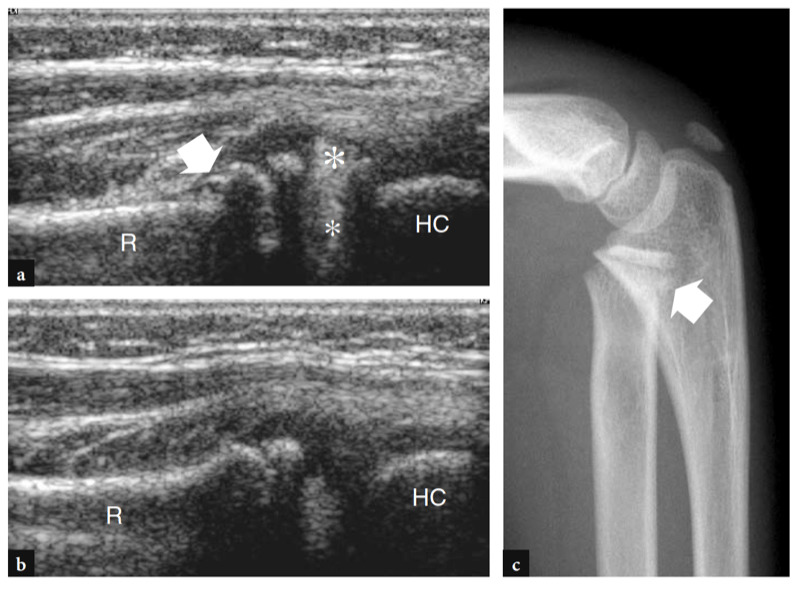
Abb. 75a–c. Radiusfraktur bei einem 5-jährigen Kind mit Schmerzen im linken lateralen Ellbogen und Behinderung nach einem Sturz. a 12−5 MHz US-Längsbild am anterolateralen Ellbogen zeigt einen vergrößerten Abstand zwischen dem Humeruskapitellum (HC) und der radialen Epiphyse im Zusammenhang mit einem intervenierenden echoreichen Gelenkerguss (Sternchen). Beachten Sie den echoreichen Punkt (Pfeilspitzen) innerhalb der radialen Epiphyse, der das Ossifikationszentrum darstellt. An der radialen Metaphyse zeigt der US eine fokale Unregelmäßigkeit der echoreichen Kortikalislinie (Pfeil), was auf eine Fraktur hindeutet. R, Radius. b Kontralaterale gesunde Seite zum Vergleich. c Laterale Röntgenaufnahme des linken Ellbogens bestätigt die Diagnose einer Radiusfraktur (Pfeil).
43. VERLETZUNG UND INSTABILITÄT DER HINTEREN LUXATION
Die Ellenbogenluxation tritt am häufigsten bei Kindern unter 10 Jahren auf und macht 5-8 % aller Frakturen und Luxationen bei Erwachsenen aus, gefolgt von der Schulter. Üblicherweise luxieren Ulna und Speiche infolge eines Hyperextensionsmechanismus nach posterior, beispielsweise bei einem Sturz auf die ausgestreckte Hand. Die posteriore Translation kann Impaktionsfrakturen (dh Processus coronoideus, Humeruskapitellum) und eine Vielzahl von Weichteilläsionen verursachen, an denen Gelenke und Bänder, Gefäße und Nerven beteiligt sind. In solchen Fällen kann gelegentlich ein Ultraschall erforderlich sein, um Weichteilkomplikationen wie heterotope Ossifikationen, Prellungen des Musculus brachialis und Verletzungen der A. brachialis sowie der N.Feigen. 76, 77). Nach einer Luxation kann es durch fortschreitende Ruptur des lateralen ulnaren Seitenbandes (posterolaterale Rotationsinstabilität), Reißen der vorderen und hinteren Gelenkkapsel und anschließender Ruptur des medialen Seitenbandkomplexes (multidirektionale Instabilität) zu einer Instabilität des Ellenbogengelenks kommen.
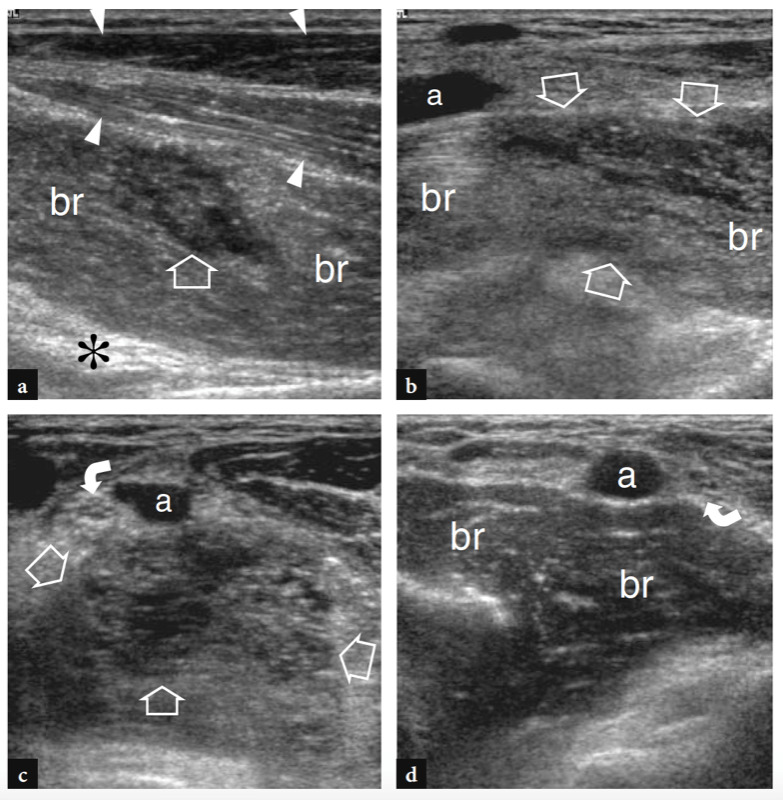
Abb. 76a–d. Teilriss des Brachialis-Muskels als Folge einer posterioren Luxationsverletzung. a,b Längs- und c-Quer 12−5 MHz US-Aufnahmen des vorderen Ellenbogens im suprakondylären Bereich zeigen einen breiten echoarmen Defekt (große Pfeile) in der Substanz des Brachialis-Muskels (br) im Zusammenhang mit einem Hämatom. Das zerrissene Muskelgewebe ist von echofreien Räumen umgeben. Beachten Sie die Beziehung des verletzten Brachialis mit dem normalen distalen Bizepsmuskel (Pfeilspitzen), der Brachialarterie (a) und dem N. medianus (gekrümmter Pfeil). d Kontralaterale gesunde Seite. Das in c gezeigte entsprechende transversale 12-5-MHz-US-Bild zeigt eine intakte Brachialis.
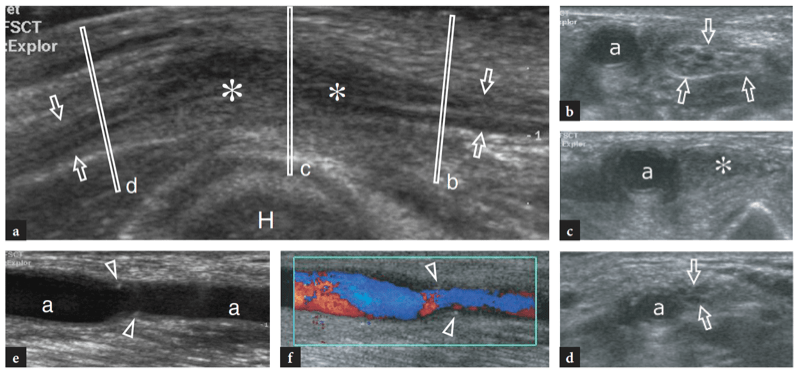
Abb. 77a–f. Traumatische Verletzung des N. medianus und der A. brachialis nach posteriorer Luxation des Ellenbogens. Der Patient erhielt eine primäre chirurgische Reparatur. a Längsachsen-12-5-MHz-US-Bild über der Trochlea (H) zeigt eine fusiforme Schwellung mit einer undeutlichen Außenfläche und echoarmen Veränderungen (Sternchen) des N. medianus (Pfeile) im Vergleich zu einem posttraumatischen fusiformen Neurom. b–d Kurzachsen-US-Bilder mit 12−5 MHz, die auf der in a angezeigten Höhe (vertikaler weißer Balken) aufgenommen wurden, zeigen eine Nervenvergrößerung und den Verlust des inneren Faszikelmusters (Sternchen) an der Verletzungsstelle (b) im Vergleich zu proximaler ( a) und distale (c) Ebenen. Beachten Sie die enge Beziehung des Nervs zur benachbarten A. brachialis (a). e,f Langachsen-Graustufen-e und Farbdoppler-f 12−5 MHz US-Bilder der verletzten A. brachialis zeigen die Stelle der Gefäßrekonstruktion (Pfeilspitzen).
44. ELLENBOGENMASSEN
Als Zufallsbefund können sowohl solide als auch zystische Raumforderungen in den Weichteilen des Ellenbogens auftreten. Die meisten sind gutartig und haben ein indolentes Verhalten, wie Lipome, Ganglien und neurale Tumore, und können basierend auf zuvor beschriebenen Kriterien leicht mit US diagnostiziert werden (Feigen. 78, 79). Nur gelegentlich können Ellenbogenmassen Schmerzen und spezifische Symptome im Zusammenhang mit ihrer spezifischen anatomischen Beziehung zu Ellenbogenstrukturen verursachen, einschließlich Gelenkbeeinträchtigung und Nervenkompression. In solchen Fällen ist immer eine chirurgische Exzision indiziert, um die Wiederherstellung der Funktion sicherzustellen. Der US kann auch nützlich sein, um normale Befunde zu unterscheiden, die eine Krankheit simulieren können. Am Ellbogen tritt dies am häufigsten bei jungen Frauen auf, die wegen eines schmerzlosen Knotens vor dem medialen Epicondylus Rat suchen, der am besten bei vollständiger Gelenkstreckung zu erkennen ist. Diese Pseudomasse ist auf die vordere Prominenz des medialen Teils des Epikondylus zurückzuführen, die bei Frauen mit hyperlaxen Gelenken deutlich wird, wenn der Ellbogen > 180 ° gestreckt wird. In diesen Fällen können die USA ohne weiteres jede lokale raumbesetzende Masse ausschließen.
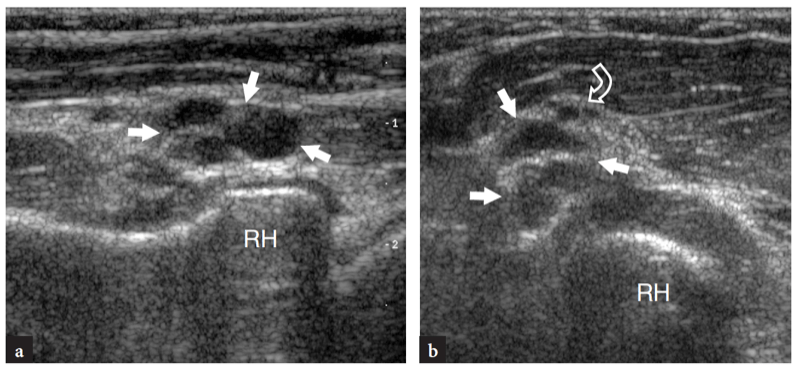
Abb. 78a,b. Ganglienzyste des Ellbogens bei einem Patienten, der über leichte Parästhesien mit Ausstrahlung über den Daumenrücken klagte. a Längs- und b transversale 12-5-MHz-US-Bilder über dem Radiusköpfchen (RH) zeigen eine kleine gelappte, echofreie, mit Flüssigkeit gefüllte Masse (gerader Pfeil), die mit einem Ganglion übereinstimmt, angrenzend an den N. radialis (gekrümmter Pfeil). Das Ganglion hatte einen dünnen Stiel in Verbindung mit dem Radio-Capitellar-Gelenk, was seine Gelenkverlängerung bestätigt.
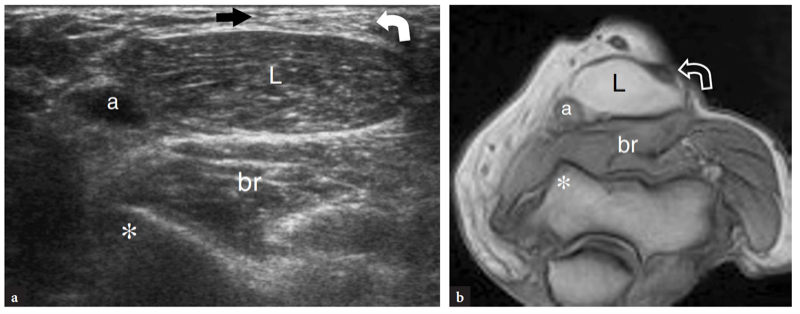
Abb. 79a,b. Lipom bei einem Patienten mit schmerzloser Weichteilschwellung über dem vorderen Ellenbogen. a Transversales 10-5-MHz-US-Bild über dem distalen Humerus mit b T1w GRE-MR-Bildgebungskorrelation zeigt eine ovale echoarme Weichteilmasse (L) oberflächlich des Brachialis-Muskels (br), die die A. brachialis (a) und die distale verdrängt Bizepssehne (Pfeile). In diesem speziellen Fall ist die Echotextur des Lipoms der darunter liegenden Brachialis ziemlich ähnlich und sollte nicht als normaler Muskel interpretiert werden. Sternchen, medialer Rand der Trochlea humeri.