Jerry D. Vloka, Ann-Sofie Smeets, Tony Tsai und Cedric Bouts
EINFÜHRUNG
Die Anästhesie des zervikalen Plexus wurde Anfang des 20. Jahrhunderts entwickelt, wobei zwei Hauptansätze verwendet wurden. 1912 beschrieb Kappis einen posterioren Zugang zum zervikaler und brachialer Plexus, die versuchte, die Nerven an ihrem Austrittspunkt aus der Wirbelsäule zu blockieren. Der posteriore Zugang wurde befürwortet, da die A. und V. vertebralis anterior des Plexus liegen. Die Nadel muss jedoch durch die Streckmuskeln des Nackens geführt werden, was beträchtliche Beschwerden verursacht, und der lange Weg der Nadel ist gefährlicher. Folglich wird diese Technik nicht als Routine für die Blockade des Plexus cervicalis oder des Plexus brachialis empfohlen.
1914 beschrieb Heidenhein den lateralen Zugang, der die Grundlage für spätere Techniken zur Anästhesie des Plexus cervicalis bildete. Victor Pauchet beschrieb 1920 auch einen lateralen Zugang zum Blockieren des zervikalen Plexus und empfahl ihn dem posterioren Zugang. Winnie hat 1975 den lateralen Zugang zum zervikalen Plexusblock erneut aufgegriffen und eine vereinfachte Einzelinjektionstechnik beschrieben. Der laterale Zugang ist derzeit der am häufigsten verwendete Zugang und wird in diesem Kapitel beschrieben.
INDIKATIONEN UND KONTRAINDIKATIONEN
Tiefe und oberflächliche Zervikalplexusblöcke können bei einer Vielzahl von chirurgischen Eingriffen verwendet werden, einschließlich oberflächlicher Operationen an Hals und Schultern und Schilddrüsenoperationen. Seine Anwendung findet am häufigsten bei der Halsschlagader-Endarteriektomie statt, bei der ein wacher Patient selbst überwacht, um einen ausreichenden zerebralen Blutfluss während des Querklemmens der Halsschlagader sicherzustellen (Figure 1). Seit der Beschreibung der ersten Carotis-Endarteriektomie im Jahr 1954 durch Eastcott ist die Zahl dieser Operationen jährlich gewachsen. Die Regionalanästhesie ist eine praktikable Wahl des Anästhetikums für die Karotischirurgie, obwohl weiterhin diskutiert wird, ob sie die Behandlungsergebnisse verbessert. Die bisher größte randomisierte Studie zu diesem Thema (GALA-Studie) zeigte keinen Unterschied bei den 30-Tage-Schlaganfall- oder Sterblichkeitsraten, eine Schlussfolgerung, die durch eine kürzlich durchgeführte Metaanalyse gestützt wurde.
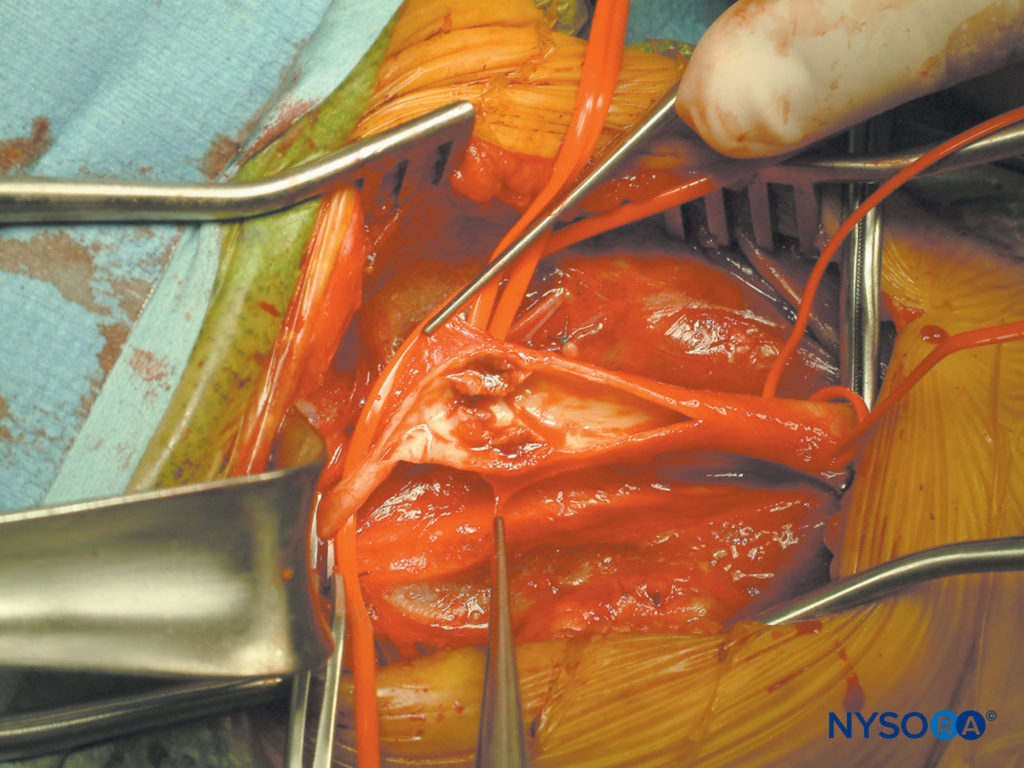
Figure 1. Karotisendarteriektomie. Das Bild zeigt eine offene, quer abgeklemmte Halsschlagader und eine Plaque in ihrer Wand.
Der oberflächliche Plexus-Zervix-Block kann für viele oberflächliche Operationen im Halsbereich verwendet werden, einschließlich Lymphknotendissektion, Exzision von Thyreoglossus- oder Kiemenspaltenzysten, Karotisendarteriektomie und Gefäßzugangschirurgie.
Vergleiche zwischen oberflächlichen und tiefen zervikalen Plexusblöcken für die Karotisendarteriektomie haben entweder Äquivalenz gezeigt oder den oberflächlichen Block aufgrund des geringeren Komplikationsrisikos favorisiert.
Obwohl sowohl die tiefe als auch die oberflächliche Zervikalplexusblockade separat durchgeführt werden können, wurden sie von einigen auch in Kombination zur Anästhesie und postoperativen Analgesie bei Kopf- und Halsoperationen verwendet.
Kontraindikationen für die Durchführung einer zervikalen Plexusblockade sind die Ablehnung durch den Patienten, lokal Infektion, und frühere Operationen oder Strahlentherapien am Hals. Ebenso ist die tiefe Plexus-Zervix-Blockade aufgrund des Risikos einer Zwerchfellparese bei Patienten mit kontralateraler Zwerchfellparese und erheblicher pulmonaler Beeinträchtigung relativ kontraindiziert.
FUNKTIONELLE ANATOMIE DES DEEP-CERVICAL-PLEXUS-Blocks
Das zervikaler Plexus wird durch die vorderen Abschnitte der vier oberen Halsnerven (Figure 2). Der Plexus befindet sich auf der Vorderfläche der vier oberen Halswirbel, ruht auf den M. levator anguli scapulae und dem M. scalenus medius und wird vom M. sternocleidomastoideus bedeckt.
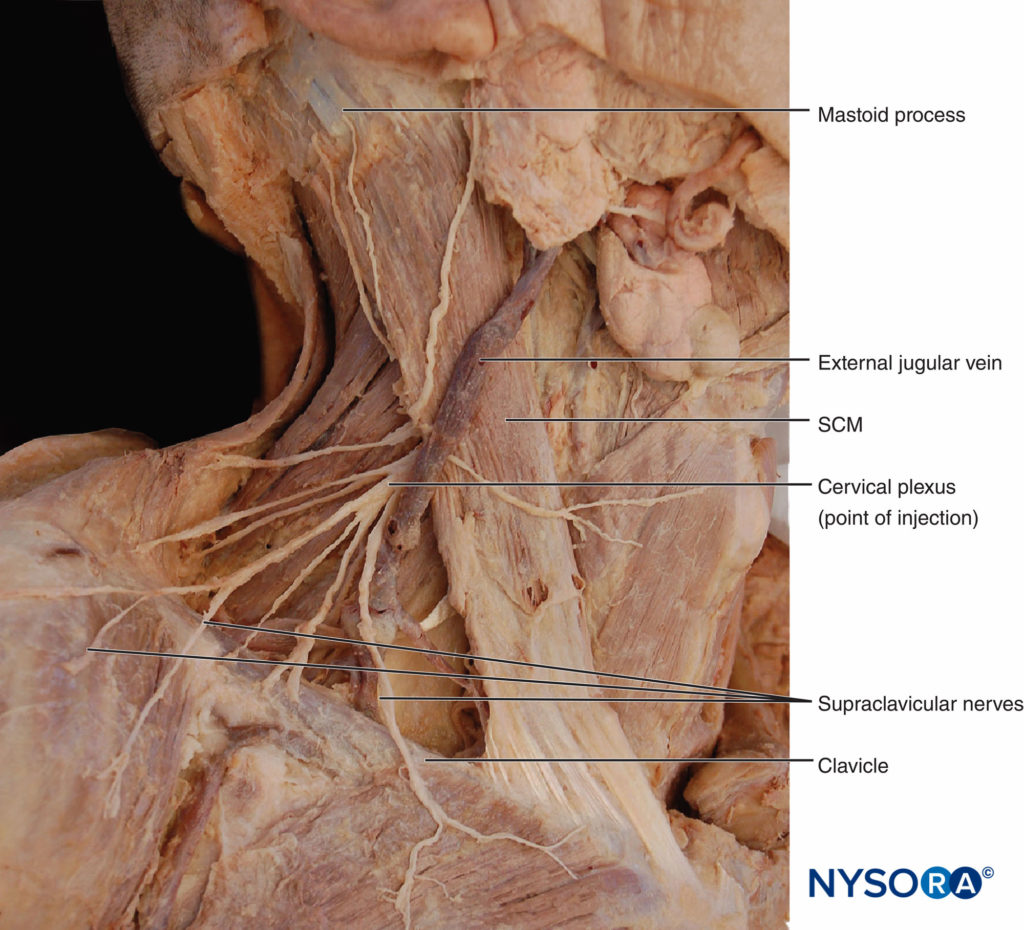
Figure 2. Anatomie des zervikalen Plexus.
Die dorsalen und ventralen Wurzeln verbinden sich zu Spinalnerven, wenn sie durch das Foramen intervertebrale austreten. Die erste Halswurzel ist primär ein motorischer Nerv und für die lokoregionäre Anästhesie von geringem Interesse. Die vorderen Äste des zweiten bis vierten Zervikalnerven bilden den Plexus cervicalis. Die Äste des oberflächlichen Plexus cervicalis innervieren die Haut und oberflächliche Strukturen von Kopf, Hals und Schulter (Figure 3). Die Äste des tiefen Plexus cervicalis innervieren die tieferen Strukturen des Halses, einschließlich der Muskeln des vorderen Halses und des Zwerchfells, das vom Nervus phrenicus innerviert wird. Der dritte und vierte Zervikalnerv senden einen Zweig zum N. accessorius der Wirbelsäule oder direkt in die tiefe Oberfläche des M. trapezius, um diesen Muskel mit sensorischen Fasern zu versorgen. Der vierte Zervikalnerv kann einen Zweig nach unten senden, um sich mit dem fünften Zervikalnerv zu verbinden und an der Bildung des Plexus brachialis teilzunehmen.
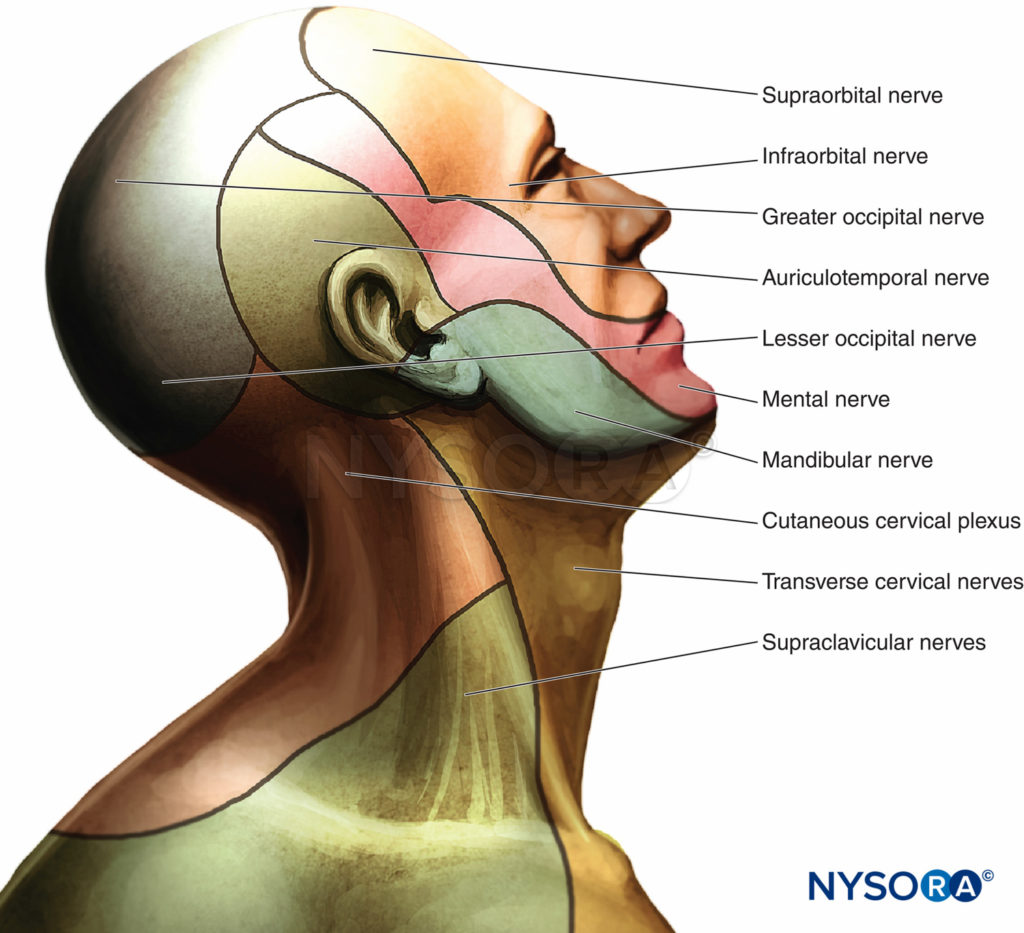
Figure 3.. Innervation von Kopf und Hals
Die kutane Innervation sowohl der tiefen als auch der oberflächlichen Zervikalplexusblöcke umfasst die Haut des anterolateralen Halses und die anteaurikulären und retroaurikulären Bereiche (Figure 3). Um mehr über die Verteilung des zervikalen Plexus zu erfahren, siehe Anatomie der funktionellen Regionalanästhesie.
Anatomische Orientierungspunkte
Die folgenden drei Orientierungspunkte für eine tiefe Zervikalplexusblockade werden identifiziert und markiert (Figure 4):
- Warzenfortsatz
- Tuberculum Chassaignac (Querfortsatz des sechsten Halswirbels)
- Der hintere Rand des M. sternocleidomastoideus
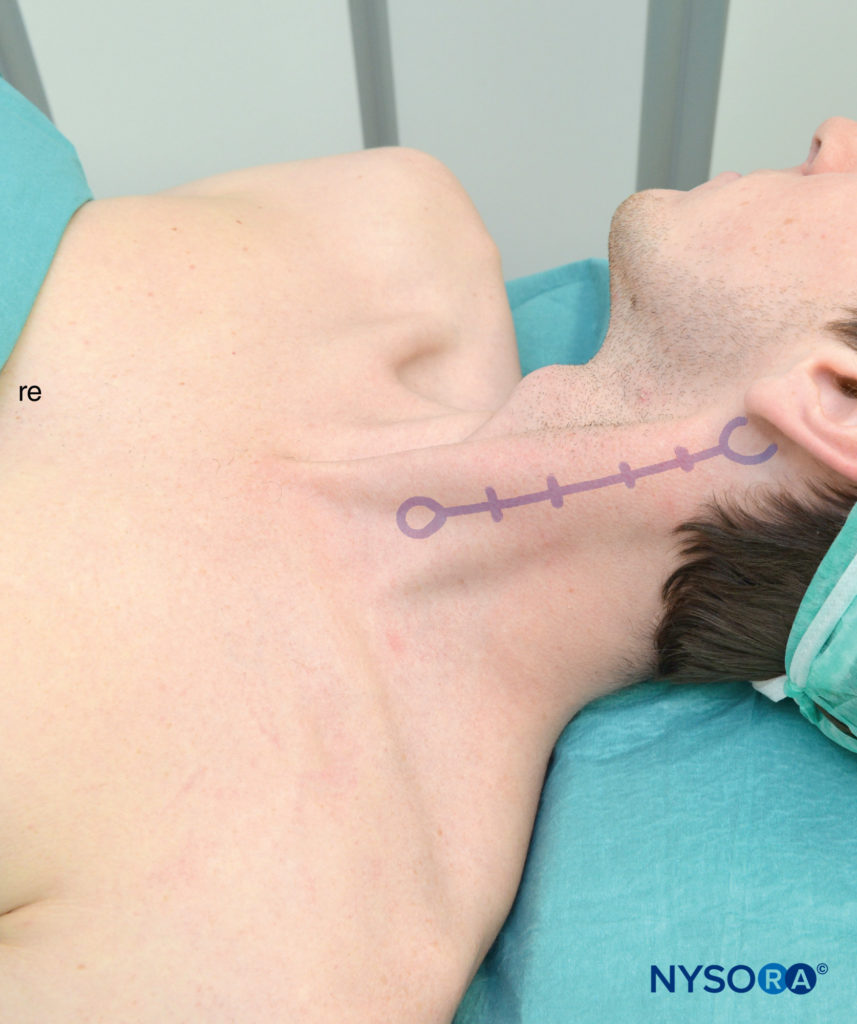
Figure 4. Anatomische Landmarken für den Plexus cervicalis. Dargestellt sind Schätzungen der Querfortsätze C2-C3-C4-C5-C6.
Um die über den Querfortsätzen liegende Nadeleinstichlinie abzuschätzen, werden der Warzenfortsatz (MP) und der Chassaignac-Tuberkel, der Querfortsatz des sechsten Halswirbels (C6), identifiziert und markiert (Figure 5).
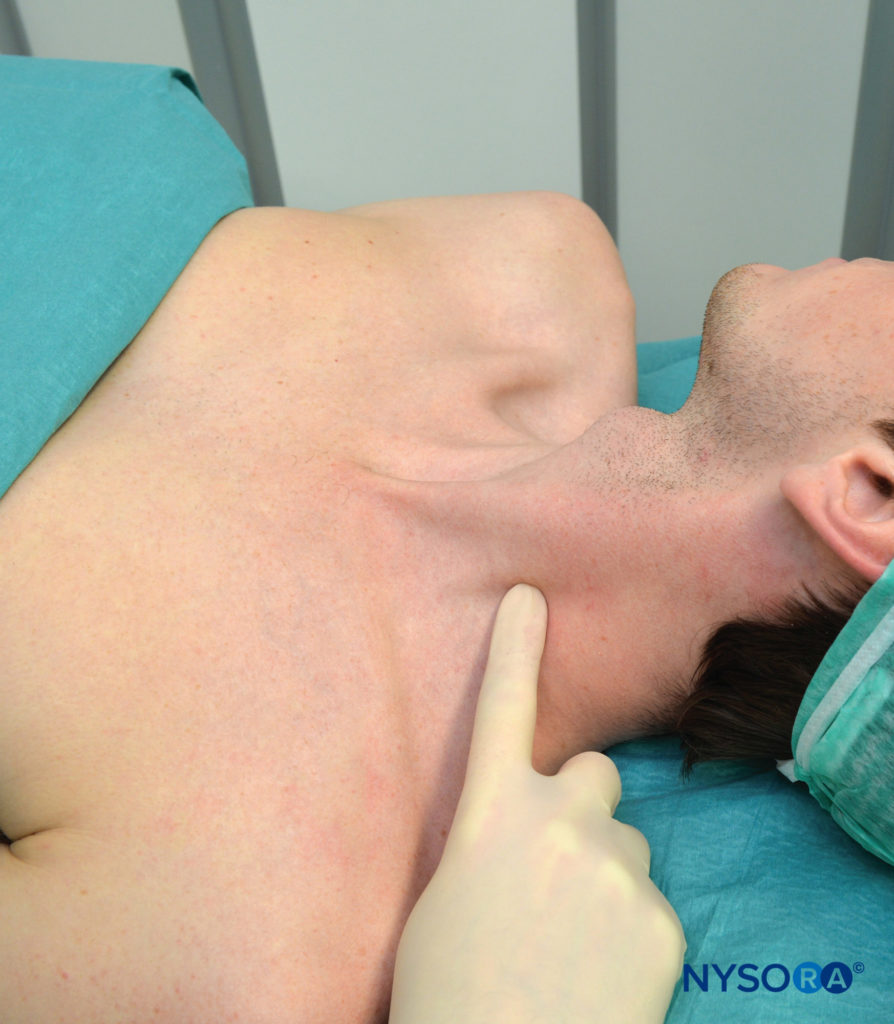
Figure 5. Palpation des Querfortsatzes von C6.
Der Querfortsatz von C6 ist normalerweise leicht hinter dem Schlüsselbeinkopf des M. sternocleidomastoideus auf der Ebene direkt unter dem Ringknorpel zu palpieren (Figure 6). Als nächstes wird eine Linie gezogen, die den MP mit dem Chassaignac-Tuberkel verbindet. Positionieren Sie die palpierende Hand direkt hinter der hinteren Grenze des M. sternocleidomastoideus. Sobald diese Linie gezogen ist, beschriften Sie die Insertionsstellen über C2, C3 und C4, die sich jeweils auf der MP-C6-Linie 2 cm, 4 cm bzw. 6 cm kaudal des Warzenfortsatzes befinden.
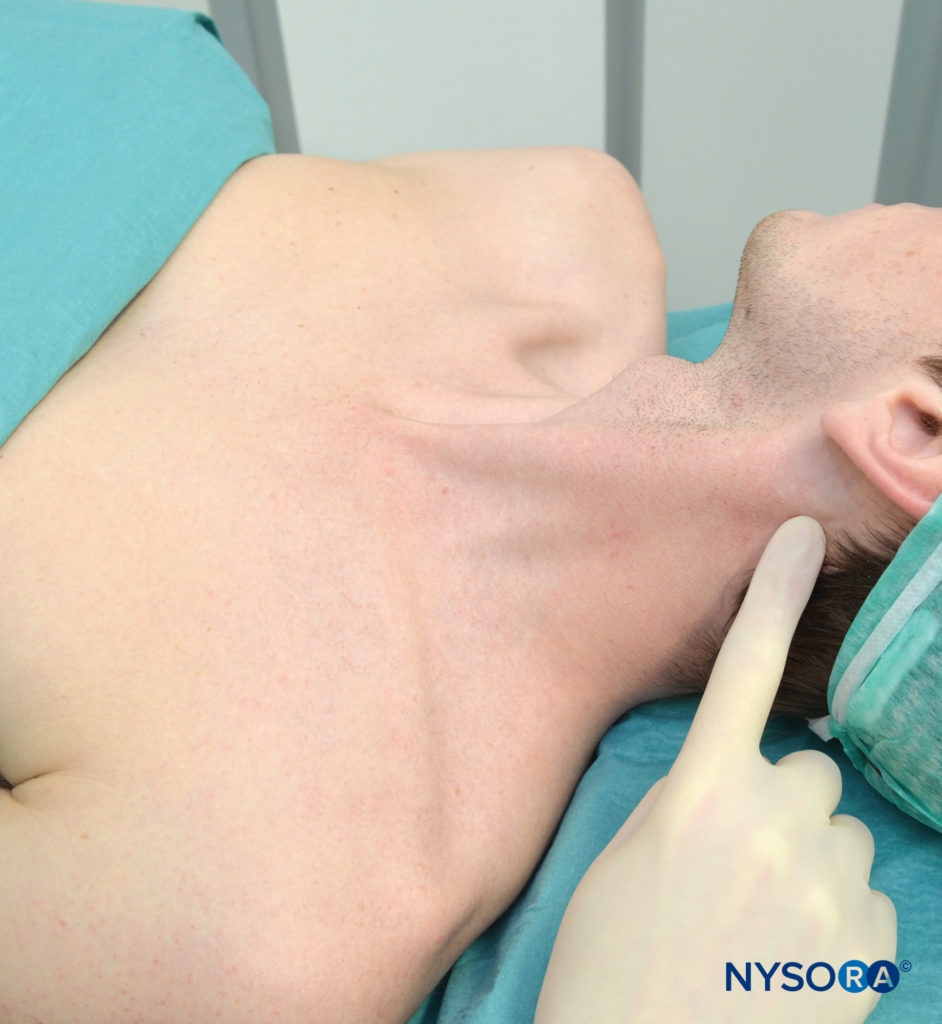
Figure 6. Palpation des Warzenfortsatzes.
Es ist auch möglich, eine einzelne Injektion auf C3-Niveau durchzuführen, was als sicher und wirksam gilt.
- Die angegebenen Abstände entlang der Querfortsätze auf verschiedenen Ebenen sind bestenfalls Schätzwerte.
- Sobald zwei benachbarte Querfortsätze identifiziert sind, folgt der Abstand zwischen den anderen Querfortsätzen einem ähnlichen Muster.
NYSORA-Tipps
Wahl des Lokalanästhetikums
Eine tiefe Zervikalplexusblockade erfordert 3–5 ml Lokalanästhetikum pro Stufe, um eine zuverlässige Blockade zu gewährleisten. Außer vielleicht bei Patienten mit schweren Atemwegserkrankungen, die sich auf ihren N. phrenicus verlassen, um angemessen zu atmen, profitieren die meisten Patienten von der Anwendung eines lang wirkenden Lokalanästhetikums. Tabelle 1 zeigt gebräuchliche Lokalanästhetika mit Beginn und Dauer der Anästhesie und Analgesie bei tiefen Zervikalplexusblockaden. Ropivacain 0.5 % bietet eine qualitativ hochwertige Blockade von längerer Dauer und ist eine der häufigsten Optionen für die Karotis-Endarteriektomie.
TABELLE 1. Häufig verwendete Lokalanästhetika für tiefe Plexus-Cervix-Blockaden.
| Beginn (Min.) | Anästhesie (h) | Analgesie (h) | |
|---|---|---|---|
| 1.5% Mepivacain (+HCO3 – + Adrenalin) | 10-15 | 2.0-2.5 | 3-6 |
| 2% Lidocain (+HCO3 – + Adrenalin) | 10-15 | 2-3 | 3-6 |
| 0.5% Ropivacain | 10-20 | 3-4 | 4-10 |
| 0.25% Bupivacain (+ Adrenalin) | 10-20 | 3-4 | 4-10 |
Ausrüstung
Ein Standard-Regionalanästhesie-Sieb wird mit der folgenden Ausrüstung vorbereitet:
- Sterile Handtücher und 4-in. × 4 Zoll. Gazekompressen
- 20-ml-Spritze(n) mit Lokalanästhetikum
- Sterile Handschuhe und Markierstift
- Eine 1.5-Zoll-25-Gauge-Nadel zur Hautinfiltration
- Eine 1.5 Zoll lange, 22-Gauge-Nadel mit kurzer Abschrägung
Erfahren Sie mehr darüber Ausrüstung für die Regionalanästhesie.
Technik
Nach Reinigung der Haut mit einer antiseptischen Lösung wird entlang der Linie, die die Position der Querfortsätze abschätzt, ein Lokalanästhetikum subkutan infiltriert. Die Nadel sollte den hinteren Tuberkel des Querfortsatzes berühren, wo sich die Spinalnerven auf den einzelnen Ebenen direkt vor dem Querfortsatz befinden.
Die Blocknadel wird über einen flexiblen Schlauch mit einer Spritze mit Lokalanästhetikum verbunden. Die Blocknadel wird zwischen die palpierenden Finger eingeführt und in einem Winkel senkrecht zur Haut vorgeschoben. Eine leichte kaudale Ausrichtung der Nadel verhindert das versehentliche Einführen der Nadel in Richtung des zervikalen Rückenmarks. Die Nadel sollte niemals kopfwärts ausgerichtet werden. Die Nadel wird langsam vorgeschoben, bis der Querfortsatz berührt wird (Figure 7). An diesem Punkt wird die Nadel 1–2 mm zurückgezogen und für die Injektion von 4 ml Lokalanästhetikum pro Stufe nach negativer Blutaspiration stabilisiert. Die Blocknadel wird dann entfernt und das Verfahren wird auf aufeinanderfolgenden Ebenen wiederholt.
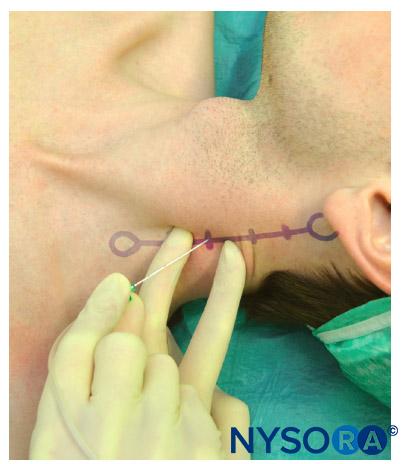
Figure 7. Nadelinsertion zum Blockieren einer einzelnen zervikalen Ebene während einer tiefen zervikalen Blockade.
NYSORA-Tipps
- Der Querfortsatz wird bei den meisten Patienten typischerweise in einer Tiefe von 1–2 cm kontaktiert.
- Schieben Sie die Nadel wegen der Gefahr einer Rückenmarksverletzung niemals weiter als 2.5 cm vor.
- Parästhesien werden oft in der Nähe des Querfortsatzes ausgelöst, sollten aber aufgrund ihres unspezifischen Strahlenmusters nicht als erfolgreiche Nadelplatzierung angesehen werden
Blockdynamik und perioperatives Management
Obwohl die Platzierung einer tiefen zervikalen Blockade für den Patienten unangenehm sein kann, sollte eine übermäßige Sedierung vermieden werden. Während der Operation kann das Atemwegsmanagement aufgrund der Nähe des Operationsfeldes schwierig sein. Operationen wie die Halsschlagader-Endarteriektomie erfordern, dass der Patient bei der intraoperativen neurologischen Beurteilung kooperativ ist. Eine übermäßige Sedierung und der daraus resultierende Mangel an Patientenmitarbeit können intraoperativ zu Unruhe und Bewegung des Patienten führen.
Die Einsetzzeit für diesen Block beträgt 10–15 min. Das erste Anzeichen für den Beginn ist eine verminderte Empfindung in der Verteilung der entsprechenden Komponenten des zervikalen Plexus. Zu beachten ist, dass aufgrund der komplexen Anordnung der neuronalen Bedeckung der verschiedenen Schichten im Nackenbereich sowie der Kreuzbedeckung von der kontralateralen Seite die mit der Plexus-cervical-Blockade erzielte Anästhesie oft unvollständig ist und deren Anwendung oft einen sachkundigen Umgang erfordert Chirurg, der in der Lage ist, die Blockade bei Bedarf mit einem Lokalanästhetikum zu ergänzen.
NYSORA-Tipps
- Eine Halsschlagaderoperation erfordert auch eine Blockierung der Äste des Nervus glossopharyngeus, was intraoperativ leicht durch Injektion des Lokalanästhetikums in die Hülle der Halsschlagader erreicht werden kann.
FUNKTIONELLE ANATOMIE DES OBERFLÄCHLICHEN ZERVIKALEN PLEXUS-Blocks
Das Oberflächliche zervikaler Plexus innerviert die Haut des anterolateralen Halses (vgl Figure 3). Die Endäste treten als vier getrennte Nerven aus dem hinteren Rand des M. sternocleidomastoideus aus. Der N. occipitalis minus ist in der Regel ein direkter Zweig vom Hauptstamm des N. cervicalis XNUMX. Der größere verbleibende Teil dieses Stammes vereinigt sich dann mit einem Teil des dritten Zervikalnervs zu einem Stamm, aus dem die größeren Ohrmuschel- und Querzervikalnerven hervorgehen. Ein weiterer Teil des N. cervicalis XNUMX verläuft nach unten, um sich mit einem Großteil des N. cervicalis XNUMX zu einem supraklavikulären Stamm zu vereinen, der sich dann in die drei Gruppen von N. supraclavicularis aufteilt.
Anatomische Orientierungspunkte
Eine Linie, die sich vom Warzenfortsatz bis C6 erstreckt, wird wie oben beschrieben gezogen (Figure 8). In der Mitte dieser Linie ist die Einstichstelle der Nadel markiert. Hier treten die Äste des oberflächlichen Plexus cervicalis hinter dem hinteren Rand des M. sternocleidomastoideus hervor.
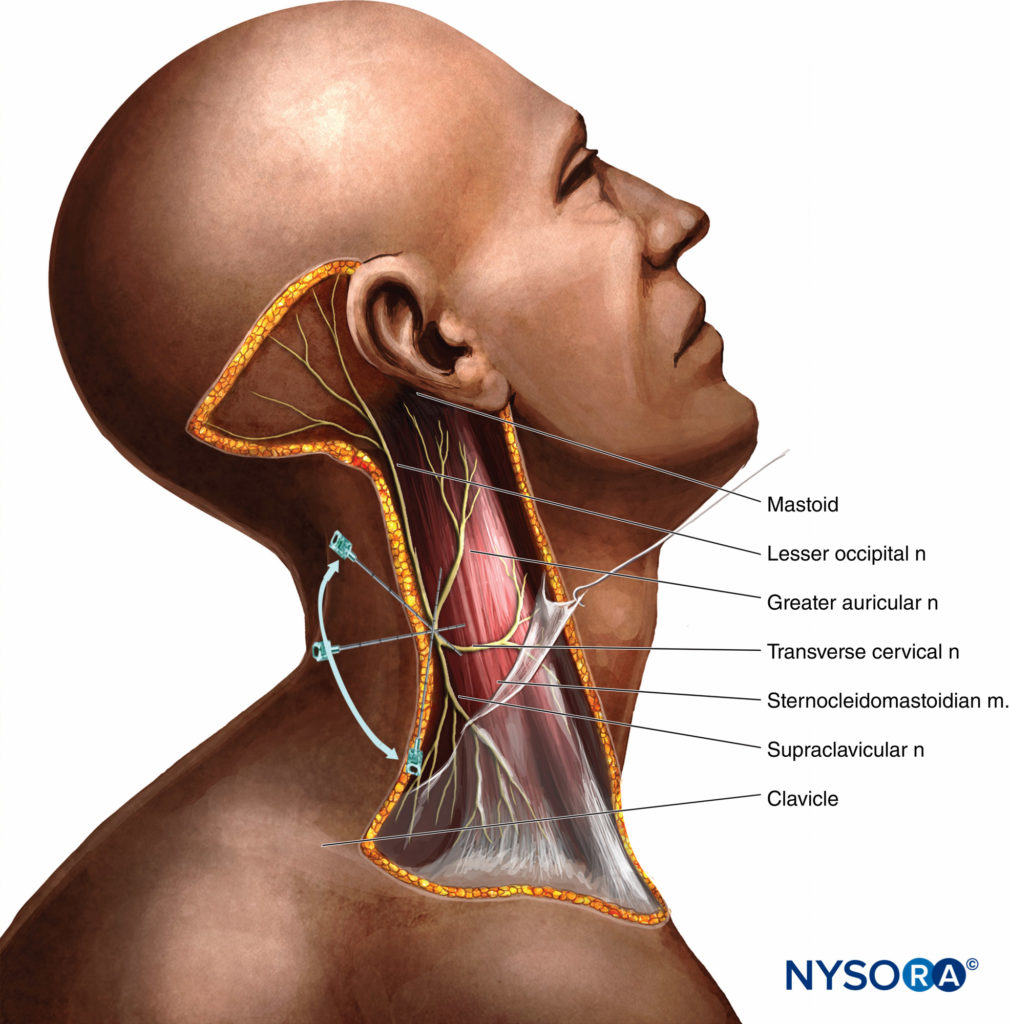
Figure 8. Supraklavikuläre Nervenblockade. Eine anfängliche Injektion von 3 ml Lokalanästhetikum wird am Mittelpunkt des Sternocleidomastoideus-Muskels aufgebracht, gefolgt von 7 ml, die subkutan in kaudaler und kranialer Richtung entlang der hinteren Grenze des Muskels injiziert werden.
Wahl des Lokalanästhetikums
Eine oberflächliche Plexus-Cervix-Blockade erfordert 10–15 ml Lokalanästhetikum (3–5 ml pro Umleitung/Injektion). Da bei dieser Technik keine motorische Blockade angestrebt wird, wird meist eine niedrigere Konzentration eines langwirksamen Lokalanästhetikums verwendet (z. B. 0.2–0.5 % Ropivacain oder 0.25 % Bupivacain). Eine höhere Konzentration kann jedoch sowohl zu einer höheren Erfolgsrate als auch zu einer längeren Dauer der Blockade führen. Tabelle 1 zeigt die Möglichkeiten der Lokalanästhesie mit Beginn und Dauer der Anästhesie und Analgesie.
Ausrüstung
Ein Standard-Regionalanästhesie-Sieb wird mit der folgenden Ausrüstung vorbereitet:
- Sterile Handtücher und 4-in. × 4 Zoll. Gazekompressen
- 20-ml-Spritze mit Lokalanästhetikum
- Sterile Handschuhe, Markierungsstift
- Eine 1.5-Zoll-25-Gauge-Nadel für die Blockinfiltration
Erfahren Sie mehr darüber Ausrüstung für die Regionalanästhesie.
Technik
Anatomische Orientierungspunkte und der Einstichpunkt der Nadel werden wie oben beschrieben markiert. Nach Reinigung der Haut mit einer antiseptischen Lösung wird an der Stelle der Nadeleinführung mit einer 25-Gauge-Nadel eine Hautquaddel angehoben. Unter Verwendung einer „Fächer“-Technik mit oberer und unterer Nadelumlenkung wird das Lokalanästhetikum entlang des hinteren Rands des M. sternocleidomastoideus 2–3 cm unterhalb und dann oberhalb der Nadeleinstichstelle injiziert. Ziel ist es, eine Blockade aller vier Hauptäste des oberflächlichen Plexus cervicalis zu erreichen.
Ziel der Injektion ist es, das Lokalanästhetikum subkutan und hinter den M. sternocleidomastoideus zu infiltrieren. Eine tiefe Nadeleinführung sollte vermieden werden (z. B. > 1–2 cm).
Blockdynamik und perioperatives Management
Die oberflächliche Plexus-Cervix-Blockade ist mit geringfügigen Beschwerden des Patienten verbunden, sodass wenig oder keine Sedierung erforderlich sein sollte.
Ähnlich wie bei einer tiefen Zervikalplexusblockade ist die sensorische Abdeckung des Halses komplex, und es sollte ein gewisses Maß an Kreuzabdeckung durch die Zervikalplexusäste von der gegenüberliegenden Seite des Halses erwartet werden. Die Einsetzzeit für diesen Block beträgt 10–15 Minuten; Das erste Anzeichen der Blockade ist eine verminderte Empfindung in der Verteilung des oberflächlichen Plexus cervicalis.
Auch bei der oberflächlichen Blockade des Plexus cervicalis kann eine Ultraschallführung zum Einsatz kommen, obwohl Studien bisher keinen Vorteil gegenüber einer Landmarken-basierten Technik gezeigt haben.
NYSORA-Tipps
- Eine subkutane Mittellinieninjektion des Lokalanästhetikums, die sich vom Schildknorpel distal zur suprasternalen Kerbe erstreckt, blockiert auch die von der gegenüberliegenden Seite kreuzenden Äste.
- Der oberflächliche zervikale Plexus kann als „Feldblock“ angesehen werden und ist sehr nützlich, um Schmerzen durch chirurgische Hautretraktoren auf der medialen Seite des Halses zu verhindern.
KOMPLIKATIONEN UND WIE SIE SIE VERMEIDEN
Komplikationen können sowohl bei tiefen als auch bei oberflächlichen Plexus-Cervix-Blockaden auftreten (Tabelle 2). Infektion, Bluterguss Bildung, Zwerchfellblockade, Toxizität von Lokalanästhetika, Nervenverletzung, und versehentlich subarachnoidal oder Epiduralanästhesie können alle auftreten, wenn diese Blöcke ausgeführt werden. In einer großen prospektiven Studie mit 1000 Blöcken für die Halsschlagaderchirurgie berichteten Davies und Kollegen, dass nur 6 Blöcke (0.6 %) Hinweise auf eine intravaskuläre Injektion zeigten. Andere mögliche Komplikationen umfassen transitorische ischämische Attacken entweder während der Operation oder in der postoperativen Phase und eine Blockade des wiederkehrenden Larynxnervs. Wie bei anderen Nervenblockaden kann das Risiko von Komplikationen durch sorgfältige Technik und Liebe zum Detail verringert werden.
TABELLE 2. Komplikationen der zervikalen Plexusblockade und Mittel zu ihrer Vermeidung.
| Infektion | • Niedriges Risiko • Es wird eine streng aseptische Technik angewendet |
| Hämatom | • Vermeiden Sie mehrfache Nadeleinstiche, insbesondere bei antikoagulierten Patienten • Üben Sie 5 Minuten lang konstanten Druck auf die Stelle aus, wenn die Halsschlagader versehentlich punktiert wird |
| Phrenicus Blockade | • Phrenicus-Blockade (Zwerchfellparese) tritt immer zusammen mit einer tiefen Plexus-Cervix-Blockade auf • Eine tiefe zervikale Blockade sollte bei Patienten mit schweren Atemwegserkrankungen sorgfältig in Betracht gezogen werden • Eine beidseitige tiefe zervikale Blockade kann bei solchen Patienten kontraindiziert sein • Blockierung des N. phrenicus nach oberflächlicher Blockade des Plexus cervicalis nicht auftritt |
| Toxizität von Lokalanästhetika | • Die Toxizität des Zentralnervensystems ist die schwerwiegendste Folge der Plexus-Cervix-Blockade • Diese Komplikation tritt aufgrund der reichen Vaskularität des Halses auf, einschließlich vertebraler und Halsschlagadergefäße, und wird normalerweise eher durch eine versehentliche intravaskuläre Injektion eines Lokalanästhetikums als durch Absorption verursacht • Während der Injektion sollte sorgfältig und häufig aspiriert werden |
| Nervenverletzung | • Lokalanästhetikum sollte niemals gegen Widerstand injiziert werden oder wenn der Patient bei der Injektion über starke Schmerzen klagt |
| Spinalanästhesie | • Diese Komplikation kann auftreten, wenn eine größere Menge Lokalanästhetikum in die Duralmanschette injiziert wird, die die Nerven des Zervikalplexus begleitet • Es ist zu beachten, dass ein negativer Aspirationstest auf Liquor die Möglichkeit einer intrathekalen Ausbreitung des Lokalanästhetikums nicht ausschließt • Vermeidung von hohem Volumen und übermäßigem Druck während der Injektion sind die besten Maßnahmen, um diese Komplikation zu vermeiden |
ZUSAMMENFASSUNG
Zusammenfassend sind zervikale Plexusblöcke seit fast einem Jahrhundert im klinischen Einsatz. Obwohl an den zuerst beschriebenen Zugängen Modifikationen vorgenommen wurden, bleibt der gebräuchlichste Zugang der laterale Zugang zum tiefen zervikalen Plexusblock.
REFERENZEN
- Kappis H: Über Leitunganaesthesie am Bauch, Brust, Arm, und Hals durch Injektion aus Foramen intervertebrale. München Med Wschr 1912;59:794–796.
- Boezaart AP, Koorn R, Rosenquist RW: Paravertebraler Zugang zum Plexus brachialis: Eine anatomische Verbesserung der Technik. Reg Anesth Pain Med 2003;28:241–244.
- Koorn R, Tenhundfel Fear KM, Miller C, Boezaart A:: Die Verwendung einer zervikalen paravertebralen Blockade als einziges Anästhetikum für eine Schulteroperation bei einem morbiden Patienten: Ein Fallbericht. Reg Anesth Pain Med 2004;29:227–229.
- Borene SC, Rosenquist RW, Koorn R, et al: Eine Indikation für eine kontinuierliche zervikale paravertebrale Blockade (hinterer Zugang zum interskalenären Raum). Anesth Analg 2003;97:898–900.
- Boezaart AP, Koorn R, Borene S, et al: Kontinuierliche Blockade des Plexus brachialis mit dem posterioren Zugang. Reg Anesth Pain Med 2003;28:70–71.
- Heidenhein L: Operationen am Hals. In Braun H (Hrsg): Lokalanästhesie, ihre wissenschaftliche Grundlage und praktische Anwendung. Philadelphia, PA: Lea & Febiger, 1914, S. 268–269.
- Sherwood-Dunn B: Regionalanästhesie (Victor Pauchets Technik). Philadelphia, PA: FA Davis, 1920.
- Winnie AP, Ramamurthy S, Durrani Z, et al: Interskalenärer Plexus cervicalis Block: eine Einzelinjektionstechnik. Anesth Analg 1975;54:370–375.
- Todesco J, Williams RT: Anästhesiemanagement eines Patienten mit einer großen Nackenmasse. Can J Anaesth 1994;41:157–160.
- Kulkarni RS, Braverman LE, Patwardhan NA: Bilateraler zervikaler Plexusblock für Thyreoidektomie und Parathyreoidektomie bei gesunden und Hochrisikopatienten. J Endocrinol Invest 1996;19:714–718.
- Eastcott HH, Pickering GW, Rob CG: Rekonstruktion der A. carotis interna bei einem Patienten mit intermittierenden Anfällen von Hemiplegie. Lancet 1954;267:994–996.
- Stoneham MD, Knighton JD: Regionalanästhesie für die Karotisendarteriektomie. Br. J. Anaesth 1999;82:910–919.
- Davies MJ, Silbert BS, Scott DA, et al: Oberflächlicher und tiefer zervikaler Plexusblock für die Halsschlagaderchirurgie: eine prospektive Studie mit 1000 Blöcken. Reg Anesth Pain Med 1997;22:442–446.
- Stoneburner JM, Nishanian GP, Cukingnan RA, et al: Karotis-en-Darterektomie mit Regionalanästhesie: ein Maßstab für Stenting. Am Surg 2002;68:1120–1123.
- Harbaugh RE, Pikus HJ: Carotis-Endarteriektomie mit Regionalanästhesie. Neurochirurgie 2001;49:642–645.
- McCleary AJ, Maritati G, Gough MJ: Karotisendarteriektomie; Lokalanästhesie oder Vollnarkose? Eur J Vasc Endovasc Surg 2001;22:1–12.
- Melliere D, Desgranges P, Becquemin JP, et al: Chirurgie der inneren Halsschlagader: lokoregionale oder allgemeine Anästhesie? Ann Chir 2000;125:530–538.
- Stone ME Jr., Kunjummen BJ, Moran JC, et al.: Beaufsichtigtes Training von Allgemeinchirurgen in der Karotis-Endarteriektomie, die bei wachen Patienten unter regionaler Blockierung durchgeführt wird, ist sicher und wünschenswert. Am Surg 2000; 66:781–786.
- Knighton JD, Stoneham MD: Karotisendarteriektomie. Eine Übersicht über die britische Anästhesiepraxis. Anästhesie 2000;55:481–485.
20. Lehot JJ, Durand PG: Anästhesie für Karotis-Endarteriektomie. Rev. Esp Anestesiol Reanim 2001;48:499–507. - Santamaria G, Britti RD, Tescione M, et al: Vergleich zwischen Lokalanästhesie und Allgemeinanästhesie für die Halsschlagader-Endarteriektomie. Eine retrospektive Analyse. Minerva Anestesiol 2004;70:771–778.
- Bowyer MW, Zierold D, Loftus JP, et al: Karotisendarteriektomie: ein Vergleich von Regionalanästhesie versus Allgemeinanästhesie bei 500 Operationen. Ann Vasc Surg 2000;14:145–151.
- Papavasiliou AK, Magnadottir HB, Gonda T, et al: Klinische Ergebnisse nach Halsschlagader-Endarteriektomie: Vergleich der Verwendung von Regional- und Allgemeinanästhetika. J Neurosurg 2000;92:291–296.
- Stoughton J, Nath RL, Abbott WM: Vergleich der gleichzeitigen elektroenzephalographischen und mentalen Statusüberwachung während der Halsschlagader-Endarteriektomie mit Regionalanästhesie. J. Vasc Surg 1998;28: 1014–1021
- Bonalumi F, Vitiello R, Miglierina L, et al: Karotisendarteriektomie unter lokoregionaler Anästhesie. Ann ItalChir 1997;68:453–461.
- GALA Trial Collaborative Group: Allgemeine Anästhesie versus Lokalanästhesie für Karotisoperationen (GALA): eine multizentrische, randomisierte, kontrollierte Studie. Lancet 2008;372:2132–2142.
- Vaniyapong T, Chongruksut W, Rerkasem K: Lokalanästhesie versus Vollnarkose für Karotis-Endarterektomie. Cochrane Database Syst Rev. 2013; 19:12.
- Brull SJ: Oberflächliche Zervikalplexusblockade zum Einführen eines Pulmonalarterienkatheters. Crit Care Med 1992;20:1362–1363.
- Pandit JJ, Bree S, Dillon P, et al: Ein Vergleich von oberflächlicher versus kombinierter (oberflächlicher und tiefer) zervikaler Plexusblockade für Karotisendarteriektomie: eine prospektive, randomisierte Studie. Anesth Analg 2000;91: 781–786.
- Stoneham MD, Doyle AR, Knighton JD, et al.: Prospektiver, randomisierter Vergleich der tiefen oder oberflächlichen Plexus-Cervix-Blockade für die Karotis-Endarteriektomie. Anesthesiology 1998;89:907–912.
- JJ Pandit JJ, Satya-Krishna, Gration P: Oberflächlicher oder tiefer zervikaler Plexusblock für Karotisendarteriektomie: eine systematische Übersicht über Komplikationen Br J Anaesth, 99 (2007), S. 159–169.
- Aunac S, Carlier M, Singelyn F, et al: Die analgetische Wirksamkeit einer bilateralen kombinierten oberflächlichen und tiefen zervikalen Plexusblockade, die vor einer Schilddrüsenoperation unter Vollnarkose verabreicht wird. Anesth Analg 2002;95: 746–750.
- Masters RD, Castresana EJ, Castresana MR: Oberflächliche und tiefe zervikale Plexusblockade: Technische Überlegungen. AANA J 1995;63:235–243.
- Dieudonne N., Gomola A., Bonnichon P. et al.: Prävention postoperativer Schmerzen nach einer Schilddrüsenoperation: eine doppelblinde, randomisierte Studie zu bilateralen oberflächlichen Plexus-Cervix-Blockaden. Anesth Analg 2001;92: 1538–1542.
- Gratz I, Deal E, Larijani GE, et al: Die Anzahl der Injektionen hat keinen Einfluss auf die Resorption von Bupivacain nach einer Plexus-Cervix-Blockade für die Karotis-Endarteriektomie. J Clin Anesth 2005;17:263–266.
- Umbrain VJ, van Gorp VL, Schmedding E, et al.: Ropivacain 3.75 mg/ml, 5 mg/ml oder 7.5 mg/ml zur Blockade des zervikalen Plexus während der Karotisendarteriektomie. Reg Anesth Pain Med 2004;29:312–316.
- Leoni A, Magrin S, Mascotto G, et al: Zervikale Plexus-Anästhesie für Karotis-Endarteriektomie: Vergleich von Ropivacain und Mepivacain. Can J Anaesth 2000;47:185–187.
- Gürkan Y, Taş Z, Toker K, Solak M: Die ultraschallgesteuerte bilaterale Zervikalplexusblockade reduziert den postoperativen Opioidverbrauch nach einer Schilddrüsenoperation. J Clin Monit Comput. 2015; 29(5):579–584.
- Tran DQ, Dugani S, Finlayson RJ: Ein randomisierter Vergleich zwischen ultraschallgeführter und Landmarken-basierter oberflächlicher Plexus-Cervix-Blockade. Reg Anesth Pain Med 2010;35(6):539–543.
- Pandit JJ, McLaren ID, Crider B: Wirksamkeit und Sicherheit des oberflächlichen zervikalen Plexusblocks für die Halsschlagader-Endarteriektomie. Br J Anaesth 1999; 83:970–972.
- Carling A, Simmonds M: Komplikationen durch Regionalanästhesie für Karotis-Endarteriektomie. Br. J. Anaesth 2000;84:797–800.
- Emery G, Handley G, Davies MJ, et al: Inzidenz von Phrenicus-Blockade und Hyperkapnie bei Patienten, die sich einer Carotis-Endarteriektomie unter Plexus-Cervix-Blockade unterziehen. Anaesth Intensive Care 1998;26: 377–381.
- Stoneham MD, Wakefield TW: Akute Atemnot nach tiefer Zervikalplexusblockade. J Cardiothorac Vasc Anesth 1998;12:197–198.
- Castresana MR, Masters RD, Castresana EJ, et al: Inzidenz und klinische Bedeutung der hemidiaphragmatischen Parese bei Patienten, die sich einer Carotis-Endarteriektomie während einer Plexus-Cervix-Blockanästhesie unterziehen. J Neurosurg Anesthesiol 1994;6:21–23.
- Johnson TR: Transiente ischämische Attacke während tiefer zervikaler Plexusblockade. Br. J. Anaesth 1999;83:965–967.
- Lawrence PF, Alves JC, Jicha D, et al: Inzidenz, Zeitpunkt und Ursachen der zerebralen Ischämie während der Halsschlagader-Endarteriektomie mit Regionalanästhesie. J. Vasc Surg 1998;27:329–334.
- Harris RJ, Benveniste G: Rezidivierende Larynxnervenblockade bei Patienten, die sich einer Carotis-Endarteriektomie unter Zervikalplexusblockade unterziehen. Anaesth Intensive Care 2000;28: 431–433.
- Bergeron P, Benichou H, Dupont M, et al: Karotischirurgie unter zervikaler Blockanästhesie. Eine einfache Methode zum Schutz von Herz und Gehirn bei Hochrisikopatienten. Int. Angiol 1989;8:70–80.
- Shah DM, Darling RC 3rd, Chang BB, et al: Carotis-Endarteriektomie bei wachen Patienten: Seine Sicherheit, Akzeptanz und Ergebnis. J. Vasc Surg 1994;19:1015–1019.
- Lee KS, Davis CH Jr., McWhorter JM: Niedrige Morbidität und Mortalität der Halsschlagader-Endarteriektomie mit Regionalanästhesie. J Neurosurg 1988;69:483–487.
- Love A, Hollyoak MA: Carotis-Endarteriektomie und Lokalanästhesie: Reduzierung der Katastrophen. Cardiovasc Surg 2000;8:429–435.

