Epidurales Blutpflaster: Gewusst wie
In den letzten Jahren hat sich das Epidural-Blutpflaster (EBP) als „Goldstandard“ für die Behandlung von postpunktionellen Kopfschmerzen (PDPH) herauskristallisiert.
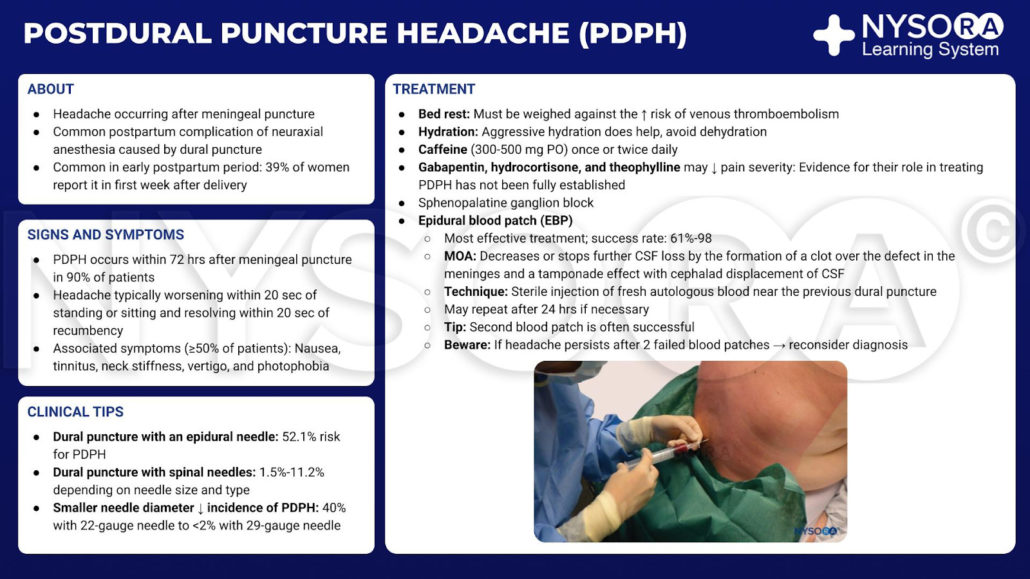
Infografik zu postduralen Punktionskopfschmerzen.
Obwohl der Wirkungsmechanismus der EBP nicht ganz klar ist, scheint er mit der Verhinderung eines weiteren Liquorverlustes (Liquor) verbunden zu sein, wenn sich ein Gerinnsel über dem Defekt in den Hirnhäuten bildet, und mit dem Tamponadeeffekt mit kranialer Verdrängung von CSF (das „epidurale Druckpflaster“).

Epidurale Blutpflaster-Infografik.
Wie die EBP im Einzelfall zutrifft, hängt von verschiedenen Faktoren ab, wie z. B. der Dauer und Stärke der Kopfschmerzen und der damit verbundenen Symptome, der Art und Stärke der verwendeten Originalnadel und dem Wunsch des Patienten. Die Verwendung des EBP sollte bei Patienten gefördert werden, bei denen eine versehentliche Duralpunktion (ADP) mit einer Epiduralnadel aufgetreten ist, und bei Patienten, deren Symptome als schwerwiegend eingestuft werden (dh Schmerzwert > 6 auf einer Skala von 1–10). Die Einverständniserklärung für die EBP sollte ein Gespräch mit dem Patienten über die zu berücksichtigenden häufigen und schwerwiegenden Risiken, die tatsächliche Erfolgsrate und die zu erwartenden Nebenwirkungen beinhalten. Darüber hinaus muss der Patient mit klaren Anweisungen für die rechtzeitige medizinische Versorgung im Falle eines Wiederauftretens der Symptome ausgestattet werden.
Das Vorgehen bei der sterilen Injektion von frischem Eigenblut nahe der vorangegangenen Durapunktion ist wie folgt:
Epidurales Blutpflasterverfahren:
- Holen Sie zunächst die schriftliche Einverständniserklärung des Patienten ein.
- Stellen Sie den IV-Zugang her.
- Positionieren Sie den Patienten für die Epiduralanästhesie: Seitenlage kann bequemer sein als Sitzen.
- Platzieren Sie die Epiduralnadel in den Epiduralraum auf oder unter der Höhe der vorherigen Meningealpunktion unter Verwendung einer sterilen Standardtechnik.
- Sammeln Sie 20 ml frisches autologes venöses Blut unter Verwendung einer sterilen Technik.
- Injizieren Sie das gesammelte Blut sofort durch die Epiduralnadel (Siehe Bild unten) bis der Patient Völlegefühl oder Unbehagen im Rücken, Gesäß oder Nacken meldet, je nachdem, was zuerst eintritt.
- Halten Sie den Patienten für 1-2 Stunden in einer liegenden Position. Eine intravenöse Infusion von 1 l Kristalloid kann verwendet werden, um die Kopfschmerzen zu lindern, bis die EBP zu wirken beginnt.
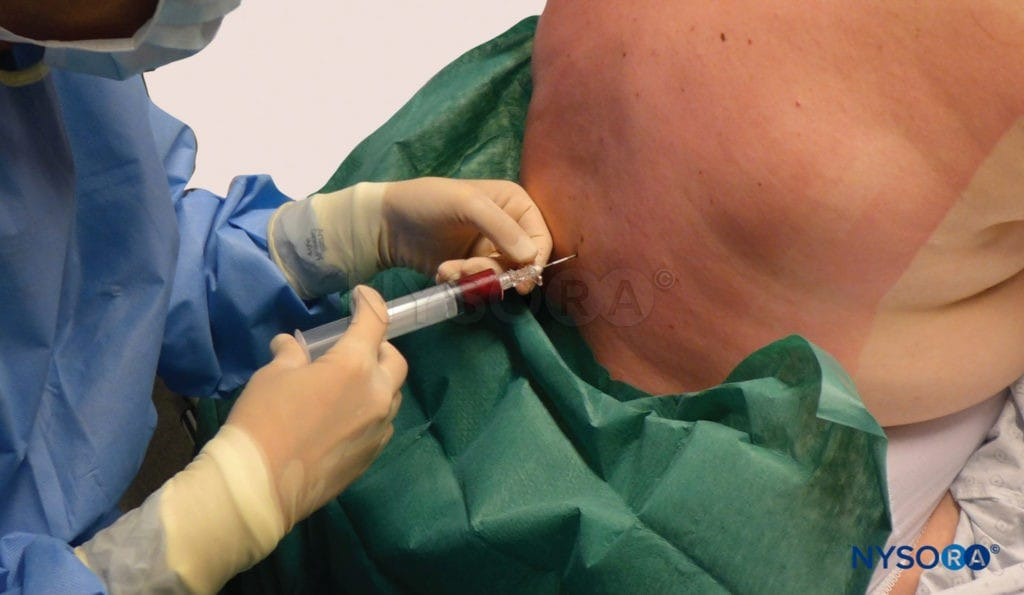
Blutfleck. Verabreichung eines epiduralen Blutpflasters mit 20 ml frisch entnommenem Blut. Das Blut wird injiziert, bis 20 ml erreicht sind oder der Patient erhebliche Schmerzen oder Druck im Rücken verspürt, je nachdem, was zuerst eintritt.
Anleitung zur Entladung:
- Empfehlen Sie die Verwendung von rezeptfreien Analgetika (z. B. Paracetamol, Ibuprofen), wenn dies für leichte Restbeschwerden erforderlich ist.
- Verschreiben Sie bei Bedarf Stuhlweichmacher oder Hustenstiller.
- Vermeiden Sie 24 Stunden lang Heben, Pressen oder Flugreisen.
- Stellen Sie Anweisungen zur Kontaktaufnahme mit dem Anästhesiepersonal bereit, falls die Linderung nicht ausreichend wirksam war oder die Symptome wiederkehren.
Kontraindikationen für die EBP sind ähnlich wie bei jeder epiduralen Nadelplatzierung: Koagulopathie, systemische Sepsis, Fieber, Infektion an der Stelle und Ablehnung durch den Patienten. Geringfügige Nebenwirkungen sind nach der EBP üblich. Die Patienten sollten auf die Möglichkeit von Rücken-, Gesäß- oder Beinschmerzen hingewiesen werden, da diese von etwa 25 % der Patienten angegeben werden. Andere milde und häufig berichtete Nachwirkungen sind vorübergehende Nackenschmerzen, Bradykardie und leichte Temperaturerhöhung.
Die Sicherheit des EBP ist vor allem durch umfangreiche klinische Erfahrung hinreichend belegt . Die Risiken sind mit anderen Epiduralverfahren vergleichbar und umfassen Infektionen, Blutungen, Nervenschäden und ADP. Obwohl einige Patienten, wie bereits erwähnt, vorübergehend Rückenschmerzen und radikuläre Schmerzen in den unteren Extremitäten entwickeln können, sind diese Komplikationen selten. Bei richtiger Technik sind infektionsbedingte Komplikationen selten. Im Allgemeinen scheint die Tatsache, dass sich ein Patient zuvor einer EBP-Behandlung unterzogen hat, keinen signifikanten Einfluss auf den Erfolg zukünftiger Epiduraleingriffe zu haben, aber Fallberichte deuten darauf hin, dass die EBP gelegentlich zu klinisch signifikanter Narbenbildung führen kann. Schwerwiegende Folgekomplikationen der EBP treten zwar auf, werden aber meist in Einzelfällen berichtet, in denen das Vorgehen von der üblichen Praxis abweicht.