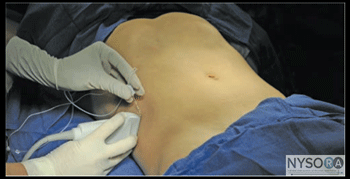
図1:(A)腹横筋の神経ブロックを達成するためのトランスデューサーの位置と針の挿入。 (B)腸骨下腹部および腸骨鼠径神経ブロックを達成するためのトランスデューサーの位置と針の挿入。 (C)腹直筋神経ブロックを達成するためのトランスデューサーの位置と針の挿入。 (D)外側大腿皮神経(LFCN)ブロックを達成するためのトランスデューサーの位置と針の挿入。 Essentials A –トランスバースアブドミニスプレーン(TAP)
B –ILIOHYPOGASTRICおよびILIOINGUINAL神経
C –腹直筋
D –外側大腿皮神経
パート1:腹横筋平面神経ブロック(TAP)
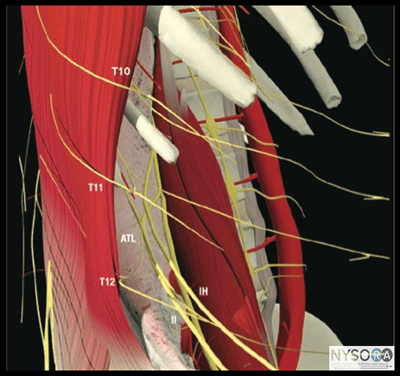
図1-2:前腹壁と外側腹壁の神経支配。 IH、腸骨下腹神経; IL、腸骨鼠径神経。 一般的な考慮事項 超音波ガイド下腹横筋平面神経ブロック、またはTAPは、さまざまな適応症で一般的に使用される局所麻酔技術になっています。 それは主に合併症がなく、術後鎮痛として使用するために手術の開始時または終了時に時間効率よく実行することができます。 腸骨鼠径神経ブロックおよび腸骨下腹神経ブロックと同様に、この方法は、腹横筋と内腹斜筋の間の平面に超音波で針を誘導し、下7胸神経(T12-T1)と最初の腰椎の前枝を神経ブロックすることに依存しています。神経(L7)。 TAP内に局所麻酔薬を注射すると、T1からLXNUMXまでの皮膚、筋肉、前腹壁の壁側腹膜に片側鎮痛がもたらされる可能性がありますが、臨床診療では神経ブロックの程度はさまざまです。 超音波解剖学
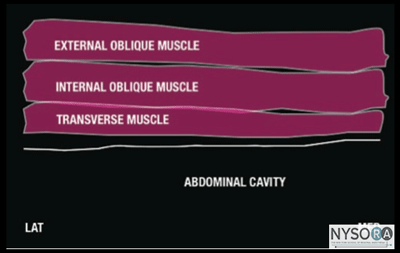
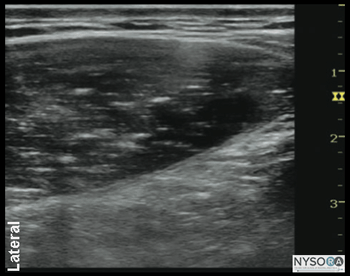
図1-3:腹壁の筋肉の概略図。 前腹壁(皮膚、筋肉、および壁側腹膜)は、下部7胸神経(T12-T1)および最初の腰神経(L1)の前枝によって神経支配されています。 これらの体性神経の末端枝は、内腹斜筋と腹横筋の間の平面内の外側腹壁を通って進みます。 この筋肉間平面は腹横筋平面と呼ばれます。 TAP内に局所麻酔薬を注射すると、皮膚、筋肉、および前腹壁の壁側腹膜に片側鎮痛が生じる可能性があります。 TAP神経ブロックで得られる正確な頭尾の広がりと麻酔および鎮痛の程度はさまざまです。 この主題は十分に研究されていません。 実際の適用範囲は、技術の詳細、針の挿入場所(外側-内側)、および注入された局所麻酔薬の量に依存する可能性があります。 さらに、患者の解剖学的特性も、注入された溶液の広がりに影響を与える可能性があります。 肋骨縁と腸骨稜の間の腹壁の画像は、高エコー筋膜によって分離された2つの筋肉層を明らかにします:最も外側の外腹斜筋(EOM)、内腹斜筋(IOM)、および腹横筋(TAM)(図1 -3およびXNUMX-XNUMX)。 この最後の筋肉のすぐ下には横筋膜があり、その後に腹膜と腸が続きます。これらは蠕動運動のために動く構造として認識されます。 腹壁の神経は一貫して視覚化されていませんが、これは神経ブロックを達成するために必要ではありません。
ブロックの分布
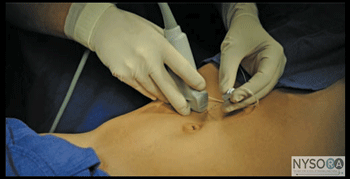
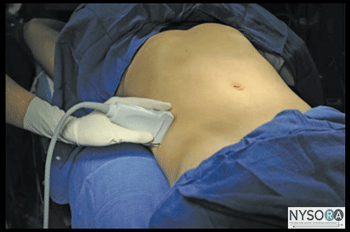
図1-4:腹横筋、前腋窩線、肋骨縁と腸骨稜の間のトランスデューサーの位置。 TAP神経ブロック後の腹壁麻酔の正確な分布は、十分に文書化されておらず、開業医によって完全に合意されていません。 TAP技術の最も熱心な支持者は、適度な量の局所麻酔薬(10〜1 mLなど)で信頼性の高い皮膚炎T20〜L25の遮断を達成できると主張しています。 大量の単回注射後のT7までの遮断の主張がなされていますが、これらの結果は臨床診療で一貫して再現されていません。 私たちの診療では、いくつかのTAP神経ブロックにより、鼠径ヘルニアに対する完全な麻酔が行われました。 それ以外の場合、結果の一貫性が低下します。 麻酔の広がりとそれに影響を与える要因を明らかにするために、追加の研究が示されています。 詳細 必要な機器は次のとおりです。
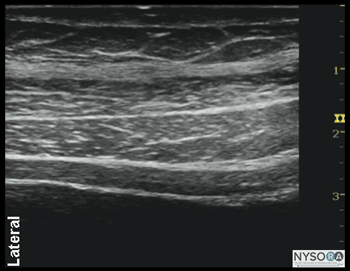
図1-5(A)腹壁層の超音波解剖学。 (B)腹壁層、EOM、外腹斜筋のラベル付き超音波解剖学。 IOM、内腹斜筋; TAM、腹横筋。 ランドマークと患者のポジショニング この神経ブロックは通常、患者を仰臥位にして行います。 腸骨稜と肋骨縁を触診し、腋窩中央線(通常は8〜10cm)のそれらの間のスペースを最初のトランスデューサーの位置として特定する必要があります。 神経ブロックは、ほとんどの場合、小児患者の全身麻酔下で行われます。 大人にも一般的なオプションです。
技術
図1-6:前腹壁と外側腹壁の神経支配。 IH、腸骨下腹神経; IL、腸骨鼠径部腹横筋面(TAP)神経ブロックを達成するためのシミュレートされた針挿入(1)およびLA(青い影付きの領域)の分布。 示されているのは、外腹斜筋(EOM)、内腹斜筋(IOM)、および腹横筋(TAM)です。 針先はIOMとTAMの間の組織鞘に配置されます。 患者を仰向けにした状態で、皮膚を消毒し、トランスデューサーを皮膚に配置します(図1-4)。 1つの筋肉層を特定する必要があります(図5-2AおよびB)。 トランスデューサーをわずかに頭側または尾側にスライドさせると、識別に役立ちます。 腹横筋面が特定されたら、トランスデューサーの内側側面の内側3〜1 cmに皮膚膨疹を作り、針を内側から外側の方向に面内に挿入します(図1-1Aおよび6-1)。 。 針は皮下組織、EOM、およびIOMを介してガイドされます。 針先が2つの筋肉の間の平面に入ると、「ポップ」が感じられる場合があります。 穏やかに吸引した後、1〜6 mLの局所麻酔薬を注入して、針先の位置を確認します(図1-2)。 局所麻酔薬の注射が筋肉内であると思われる場合は、針を20〜0.25 mm慎重に前進または引き抜いて、別のボーラスを投与します。 このジェスチャは、正しい平面が達成されるまで繰り返されます。 成人患者では、ブロックを成功させるには、通常、片側あたり0.4mLの局所麻酔薬で十分です。 私たちは最も一般的にロピバカインXNUMX%を使用します。 小児では、超音波ガイダンスを使用する場合、効果的な鎮痛には片側XNUMX mL/kgの容量で十分です。
   パート2:超音波ガイド下ILIOHYPOGASTRICおよびILIOINGUINAL神経ブロック 一般的な考慮事項 腸骨鼠径神経と腸骨下腹神経は、腹横筋と内腹斜筋の間の明確に定義された組織面に含まれています。 腹壁の筋肉組織を簡単に画像化できるため、これらXNUMXつの神経を「感覚に基づく」ブラインドテクニックよりもはるかに正確にブロックできます。
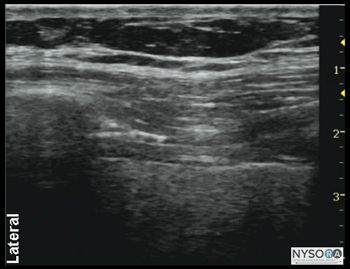
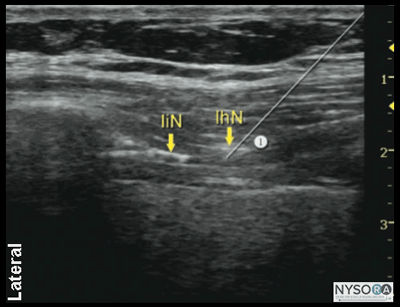
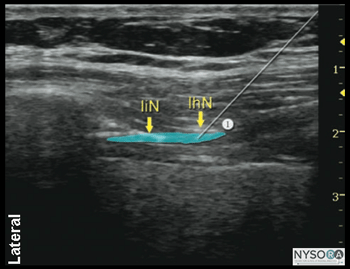
図2-1:(A)腸骨下腹部神経および腸骨鼠径神経の超音波解剖学。 (B)腸骨下腹部神経および腸骨鼠径神経、ASIS、上前腸骨棘のラベル付き超音波解剖学。 EOM、外腹斜筋; IOM、内腹斜筋; TAM、腹横筋; IiN、腸骨鼠径神経; IhN、腸骨下腹神経。 超音波解剖学 ASISの内側および上方の腹壁の画像化により、高エコー筋膜によって分離された2つの筋肉層が明らかになります。最も外側の外腹斜筋(EOM)、内腹斜筋(IOM)、および腹横筋(TAM)です(図1-2AおよびB)。 腹横筋のすぐ下には、腹膜のすぐ上にある横筋膜とその下の腹腔があり、蠕動運動のために動く構造として簡単に認識されます。 上前腸骨棘(ASIS)の高エコー性骨隆起は、参照として使用できる有用な目印であり、図1-1の米国画像の側面に見られます。 腸骨下腹部神経と腸骨鼠径神経は、腸骨の上のTAMを貫通し、TAMとIOMの間の平面にあります。 それらはしばしば並んでまたは最大XNUMXcm離れて見られ、それらは通常低エコーの卵形として現れます。 カラードップラーの使用は、神経を識別するのに役立つ追加の目印として、同じ平面内の神経に隣接する深部回旋腸骨動脈を識別するのに役立つ場合があります。 ブロックの分布 腸骨下腹部神経および腸骨鼠径神経の遮断は、下腹部、鼠径部のしわ、大腿上部内側、恥丘、陰唇の一部、陰茎の根、および陰嚢の前部の麻酔をもたらします。 個人間の感覚分布にはかなりのばらつきがあります。 詳細 必要な機器は次のとおりです。
ランドマークと患者のポジショニング
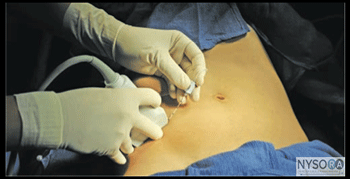
図2-2:腸骨鼠径部(IiN)と腸骨下腹部神経(IhN)を画像化するためのトランスデューサーの位置。 トランスデューサーは、上前腸骨棘(ASIS)のすぐ近くに配置されます。 腸骨下腹神経と腸骨鼠径神経の遮断は仰臥位で行われます。 ASISの触診は、トランスデューサーの配置の最初の目印を提供します。 この神経ブロックは、特に小児患者では、全身麻酔下で行われることがよくあります。 技術 患者を仰向けにした状態で、皮膚を消毒し、トランスデューサーをASISの内側に配置し、ASISと臍を結ぶ線上に配置します(図2-2)。 1つの筋肉層を特定する必要があります。 神経は、IOMとTAMの筋肉の間の低エコーの卵形として現れるはずです。 トランスデューサーをわずかに頭側または尾側に動かして神経をトレースすると便利です。 さらに、カラードップラーを使用して、深部回旋腸骨動脈の視覚化を試みることができます。 トランスデューサーの内側に皮膚の膨らみを作り、針を皮下組織、EOM、IOMを介して内側から外側に向けて面内に挿入し、腸骨鼠径神経と腸骨下腹部神経に向かって前進させます(図1 -2Bおよび図3-1)。 針先が筋肉の間の平面に入ると、ポップが感じられることがあります。 穏やかに吸引した後、2〜2 mLの局所麻酔薬を注射して、針先の位置を確認します(図4-1)。 局所麻酔薬の注射が筋肉内であると思われる場合は、針を2〜10 mm慎重に前進または引き抜いて、別のボーラスを投与します。 これは、正しい針の位置が得られるまで繰り返されます。 神経ブロックは、面内または面外の針挿入のいずれかで行うことができます。 成人患者では、ブロックを成功させるには、通常、片側あたり0.15mLの局所麻酔薬で十分です。 小児では、超音波ガイダンスを使用する場合、効果的な鎮痛には片側0.5 mL / kg(ロピバカインXNUMX%)で十分です。
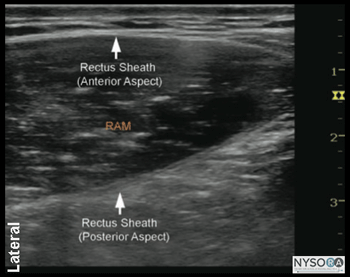
 パート3:超音波ガイド下腹直筋神経ブロック 一般的な考慮事項 腹直筋神経ブロックは、特に小児患者の臍帯手術に有用な技術です。 超音波ガイダンスにより、正しい平面で局所麻酔薬を投与し、合併症の可能性を減らす際の信頼性が高まります。 針の配置は、腹膜と上腹部動脈の近くにあります。 従来の非超音波技術のように「ポップ」に頼るのではなく、超音波ガイド下で針を後部直筋鞘に導くことで、この神経ブロックの再現性が高まり、不注意による腹膜および血管穿刺のリスクが軽減されます。 超音波解剖学 腹直筋は楕円形で、腹部の表在筋膜の下に配置されています。 横方向に、外腹斜筋、内腹斜筋、腹横筋の腱膜が分裂して、筋肉を前後に取り囲む3つのラメラを形成し(腹直筋を形成)、正中線で再び結合して腹直筋に挿入します(図1- 9AおよびB)。 10番目、11番目、およびXNUMX番目の肋間神経は、腹直筋とその後部の腹直筋の間の空間にありますが、通常、超音波検査で描写することは困難です。 カラードップラーは、同じ平面内の小さな心窩動脈を明らかにします。 腹直筋の深部には、腹膜前脂肪、腹膜、および腹部内容物(腸)があり、これらは通常、蠕動運動とともに動くのが観察されます。 ブロックの分布 腹直筋の神経が遮断されると、胆管周囲領域(脊髄皮膚炎9、10、および11)が麻酔されます。 それはかなり特定の、限られたブロックの領域であり、したがってその特定の兆候です。
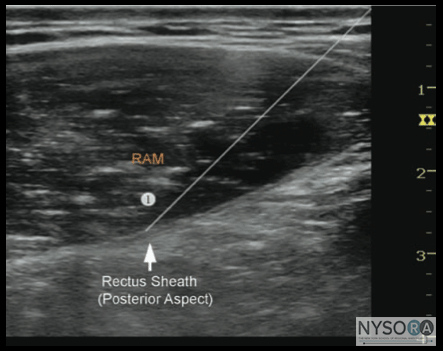
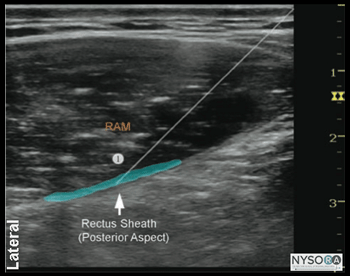
図3-1:(A)腹直筋鞘の超音波解剖学。 (B)腹直筋鞘のラベル付き超音波解剖学。 RAM、腹直筋。
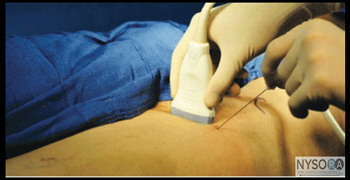
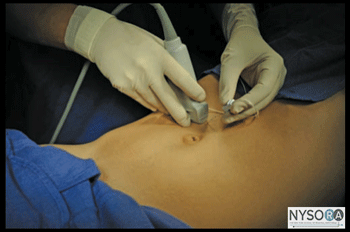
図3-2:腹直筋神経ブロックを達成するためのトランスデューサーの位置と針の挿入。 詳細 必要な機器は次のとおりです。
ランドマークと患者のポジショニング 通常、この神経ブロックは仰臥位で行われます。
技術 患者を仰臥位にした状態で、皮膚を消毒し、トランスデューサーを横向きの位置で、すぐ横の臍の高さに配置します(図3-2)。 カラードップラーを使用して心窩部動脈を識別し、穿刺を回避することができます。 針は、皮下組織を介して内側から外側の方向に面内に挿入され、前腹直筋鞘を貫通します(図3-3)。 面外技術も適切であり、肥満患者にしばしば好まれる。 針は、先端が後部直筋鞘に載るまで、筋肉の体を通ってさらに進められます。 負の吸引後、1〜2 mLの局所麻酔薬を注入して、針先の位置を確認します(図3-4)。 局所麻酔薬の注射が筋肉内であると思われる場合、針を1〜2 mm前進させ、局所麻酔薬の別のアリコートを注射してその位置を確認します。 これは、正しい針の位置が得られるまで繰り返されます。 大量の局所麻酔薬が計画されている場合(たとえば、両側TAPと腹直筋鞘神経ブロックの組み合わせ)、針先の位置特定を目的とした前述の「水素化分画」は、0.9%生理食塩水またはクロルプロカインを使用して合計を減らすことができます。より毒性が高く、長時間作用する局所麻酔薬の塊。 成人患者では、ブロックを成功させるには、通常、片側あたり10 mLの局所麻酔薬(たとえば、0.5%ロピバカイン)で十分です。 小児では、効果的な鎮痛には片側0.1 mL/kgの容量で十分です。
 パート4:超音波ガイド下外側大腿皮神経ブロック 一般的な考慮事項
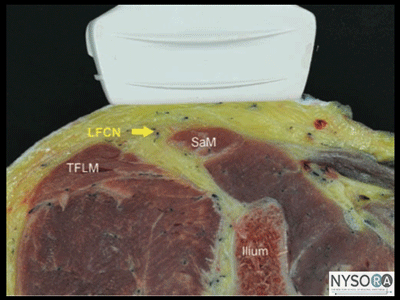
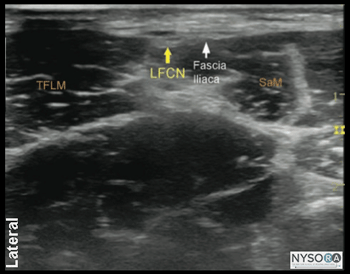
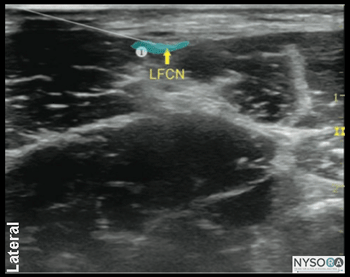
図4-1:外側大腿皮神経(LFCN)の断面解剖学。 示されているのは、LFCN、縫工筋(SaM)、および大腿筋膜張筋(TFLM)です。 外側大腿皮神経(LFCN)は、大腿の外側面と上面を神経支配する約XNUMX〜XNUMX本の枝に分かれています。 多くの研究は、外側大腿皮神経のさまざまな解剖学的構造が、効果的なランドマークベースの技術神経ブロックを実行することをどのように困難にするかを説明しています。 ただし、超音波ガイダンスにより、外側大腿皮神経が通過する適切な筋膜面に針をより正確に挿入できるため、成功率が高くなります。 超音波解剖学 外側大腿皮神経は、通常、大腿筋膜張筋(TFLM)と縫工筋(SaM)の間に位置し、上前腸骨棘(ASIS)の内側1〜2 cmで、皮膚表面から0.5〜1.0 cmの深さです(図4-1)。 外側大腿皮神経の超音波画像は、断面図で楕円形の低エコー構造をもたらします。 縫工筋の外側の端は有用な目印であり、そのため、手順全体を通して信頼することができます。 (図4-2AおよびB)。 LFCN分岐は、TFLの前縁を横切って見られることがあります。 ブロックの分布 外側大腿皮神経の遮断は、前外側大腿に麻酔または鎮痛を提供します。 LFCNとその枝のコースは非常に多様であるため、個人間で感覚範囲の領域に大きなばらつきがあります。
図4-2:(A)外側大腿皮神経(LFCN)の超音波解剖学。 (B)LFCNのラベル付き超音波解剖学。 詳細 必要な機器は次のとおりです。
ランドマークと患者のポジショニング 外側大腿皮神経の遮断は、患者を仰臥位または側臥位にして行います。 上前腸骨棘の触診は、トランスデューサー配置の最初の目印を提供します。 トランスデューサーは、最初にASISの2 cm下、内側に配置され、それに応じて調整されます。 通常、神経はその過程でわずかに遠位に識別されます。 神経刺激装置を使用する場合、大腿部の外側にチクチクする感覚を誘発することにより、LFCNの正確な識別を確認できます。
技術
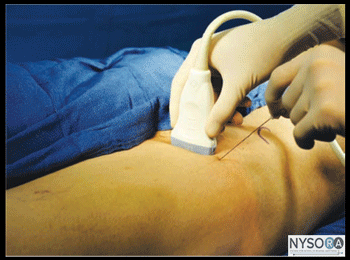
図4-3:外側大腿皮神経(LFCN)ブロックを達成するためのトランスデューサーの位置と針の挿入。 患者を仰向けにした状態で、皮膚を消毒し、トランスデューサーを鼠径靭帯と平行にASISのすぐ下に配置します(図4-3)。 大腿筋膜張筋と縫工筋を特定する必要があります。 神経は、短軸像では大腿筋膜張筋と縫工筋の間に小さな低エコーの楕円形の構造として現れるはずです。 次に、トランスデューサーの側面に皮膚の膨らみを作り、皮下組織と大腿筋膜張筋を通して、針を外側から内側に向けて面内に挿入します(図4-4A)。 針先が大腿筋膜張筋と縫工筋の間の平面に入ると、ポップが感じられることがあります。 穏やかに吸引した後、1〜2 mLのLAを注入して、針先の位置を確認します。 LAの注射が筋肉内であると思われる場合は、針を抜くか1〜2 mm前進させ、別のボーラスを投与します。 これは、大腿筋膜張筋と縫工筋の間の記述された平面でのLAの広がりを視覚化することによって正しい位置が達成されるまで繰り返されます(図4-4B)。 成人患者では、通常、ブロックを成功させるには5〜10mLのLAで十分です。 小児では、効果的な鎮痛には片面あたり0.15 mL/kgの容量で十分です。
図4-4:(A)LCFNを神経ブロックするためのシミュレートされた針経路(1)。 (B)LFCNを麻酔するためのシミュレートされた針経路(1)と局所麻酔薬の広がり(青色で網掛けされた領域)。
 |
NYSORA ナレッジ ベースを無料で探索してください:
 A
A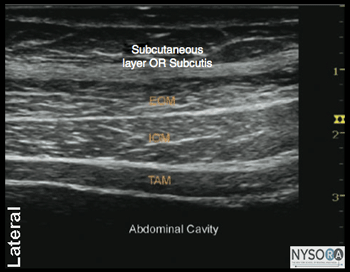 B
B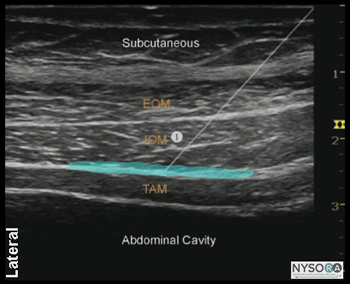
 A
A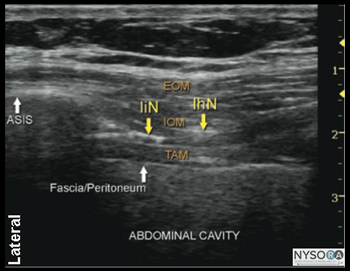 B
B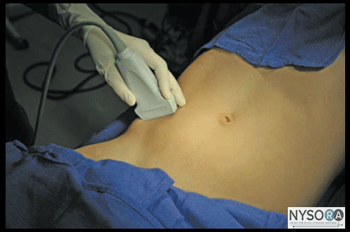
 A
A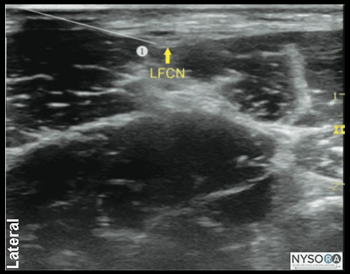 B
B
