Admir Hadzic、Ana M. Lopez、Catherine Vandepitte、Xavier Sala-Blanch
FACTS
- 適応症:足、足首、アキレス腱の手術
- トランスデューサーの位置:膝窩を横切る
- 目標:坐骨神経鞘内の坐骨神経を取り巻く局所麻酔薬の広がり
- 局所麻酔薬:15〜20 mL
一般的な考慮事項
膝窩の坐骨神経の解剖学的構造はさまざまであり、脛骨神経(TN)と総腓骨神経(CPN)への分割は、膝窩のしわから一定の距離で発生します(図1) あり 神経刺激装置–ベースの技術では、神経ブロックが成功する可能性を高めるために、大量の局所麻酔薬(たとえば、> 40 mL)が使用されています。
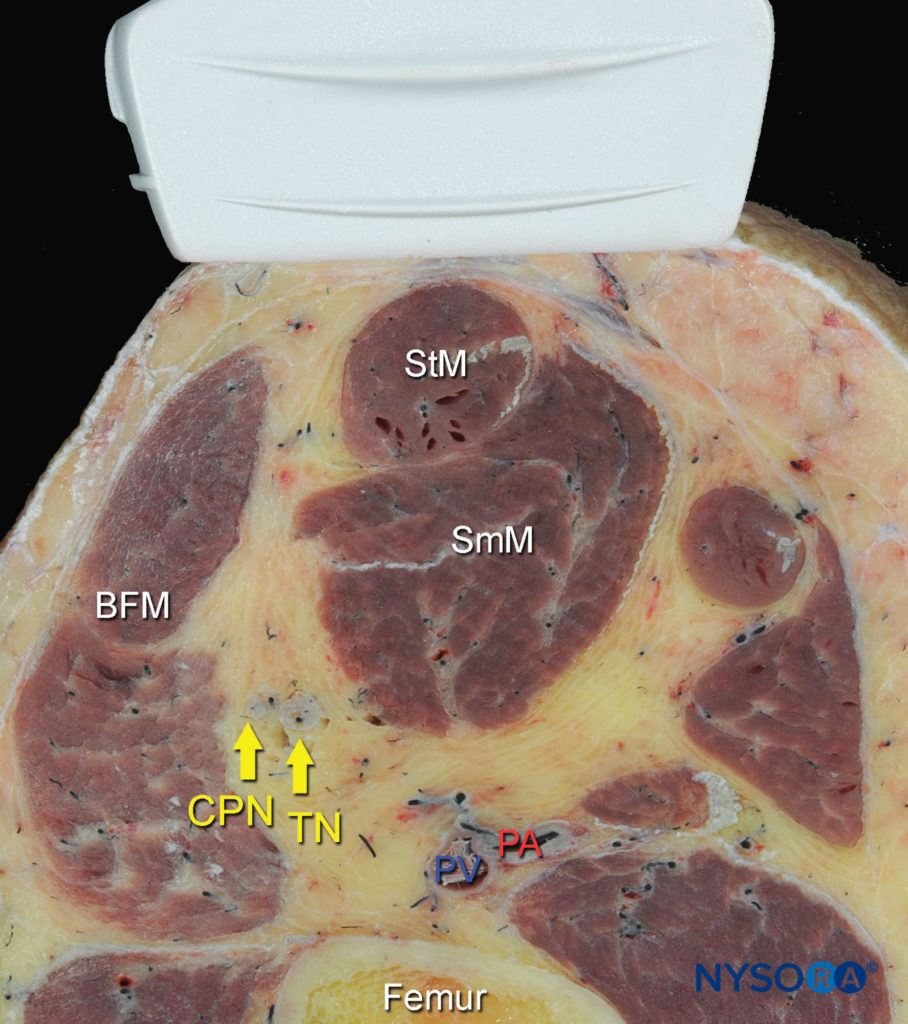
図1 膝窩の坐骨神経の断面解剖学。 示されているのは、一般的な腓骨神経(CPN)、脛骨神経(TN)、膝窩動脈(PA)、膝窩静脈(PV)、大腿二頭筋(BFM)、半膜様筋(SmM)、および半腱様筋(StM)です。 (Hadzic A:Hadzic's Peripheral Nerve Blocks and Anatomy for Ultrasound-Guided Regional Anesthesia、2nded。NewYork:McGraw-Hill、2011の許可を得て複製。)
しかし、USガイダンス 適切な広がりが観察されたら注射を停止できるため、信頼できる神経ブロックに必要な量を減らします。 膝窩坐骨神経ブロックへの最も一般的なアプローチは、患者を仰臥位または側臥位にする側方アプローチと、腹臥位または側臥位での後方アプローチです(図2)。 患者の位置と針の経路はXNUMXつのアプローチ間で異なりますが、残りのテクニックの詳細は類似しています。
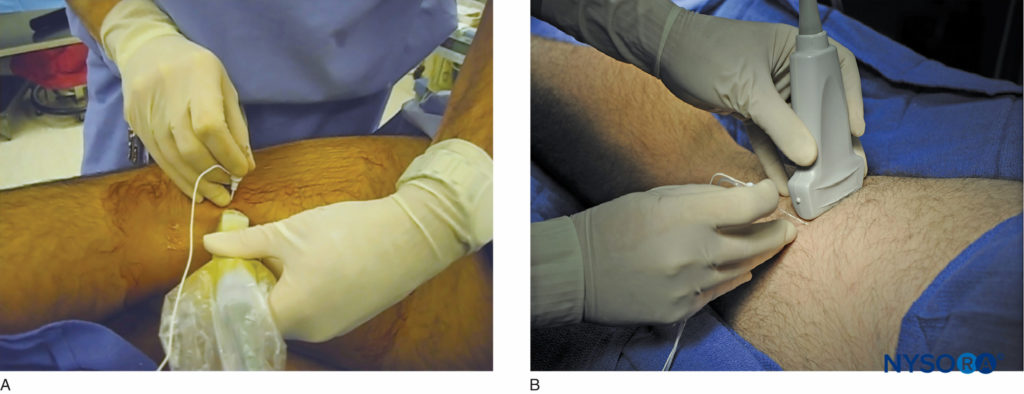
図2 米国ガイド下膝窩坐骨神経ブロックへの後方アプローチを実行できます () 患者を横向きにした状態、または (B) 患者になりやすい。 (Hadzic A:Hadzic's Peripheral Nerve Blocks and Anatomy for Ultrasound-Guided Regional Anesthesia、2nded。NewYork:McGraw-Hill、2011の許可を得て複製。)
局所麻酔薬の注射は、神経の両方の構成要素を含む坐骨神経鞘内で行わなければなりません。 注射は、理想的には、神経の両方の構成要素が鞘内にあるが、脂肪組織によってわずかに分離されている位置で行われ、それらの間に針を安全に配置することができます。 坐骨神経ブロックは、どちらかの神経成分の周りに注射することで達成できますが、臨床診療では、両方の間の空間に注射するのがより一般的です。
超音波解剖学
膝窩の折り目で横方向の位置にあるトランスデューサーから始めて、膝窩動脈が識別され、 カラードップラー 必要に応じて、約3〜4cmの深さで米国。 膝窩静脈は動脈に付随しており、動脈のすぐ表面(後方)に配置されています。 動脈の両側には、大腿二頭筋(外側)と半膜様筋および半腱様筋(内側)があります。 脛骨神経は、静脈の表面および外側に配置され、ハニカムパターンを備えた高エコー、楕円形、または円形の構造として見られます(図3)。 患者に足首の背屈と足底屈を求めると、XNUMXつの坐骨神経枝が互いにねじれたり動いたりします。 通常、隣接する脂肪組織から神経を引き出すには、トランスデューサーを尾側に傾ける必要があります。
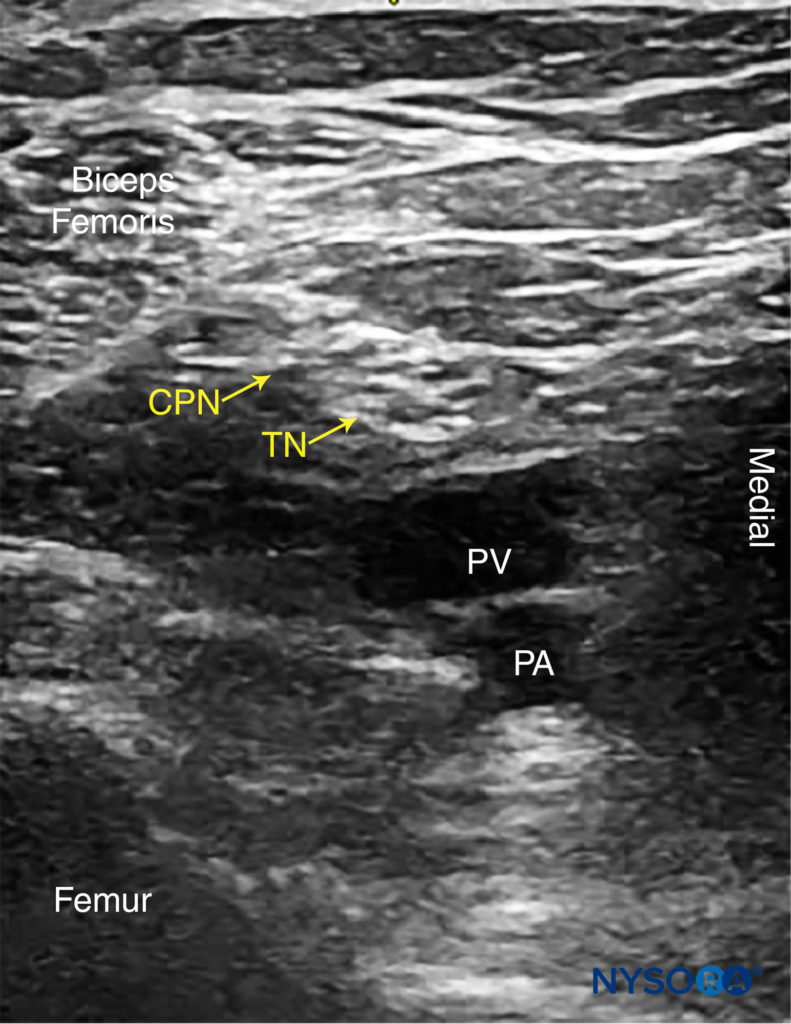
図3 膝窩の坐骨神経のソノアナトミー。 坐骨神経の5つの主要な区分である脛骨神経(TN)と総腓骨神経(CPN)は、膝窩静脈(PV)と動脈(PA)のすぐ外側と表面に見られます。 この画像は、膝窩のしわのXNUMX cm上で撮影されたもので、TNとCPNが分岐し始めたところです。
脛骨神経が特定されると、CPNは脛骨神経のわずかに表面的で外側に視覚化されます。 トランスデューサーは、脛骨神経と腓骨神経が一緒になって坐骨神経を形成するのが視覚化されるまで、近位にスライドさせる必要があります(図4)。 この接合部は通常、膝窩のしわから5〜10 cmの距離で発生しますが、しわの非常に近く、またはまれに大腿部のより近位で発生する場合があります。
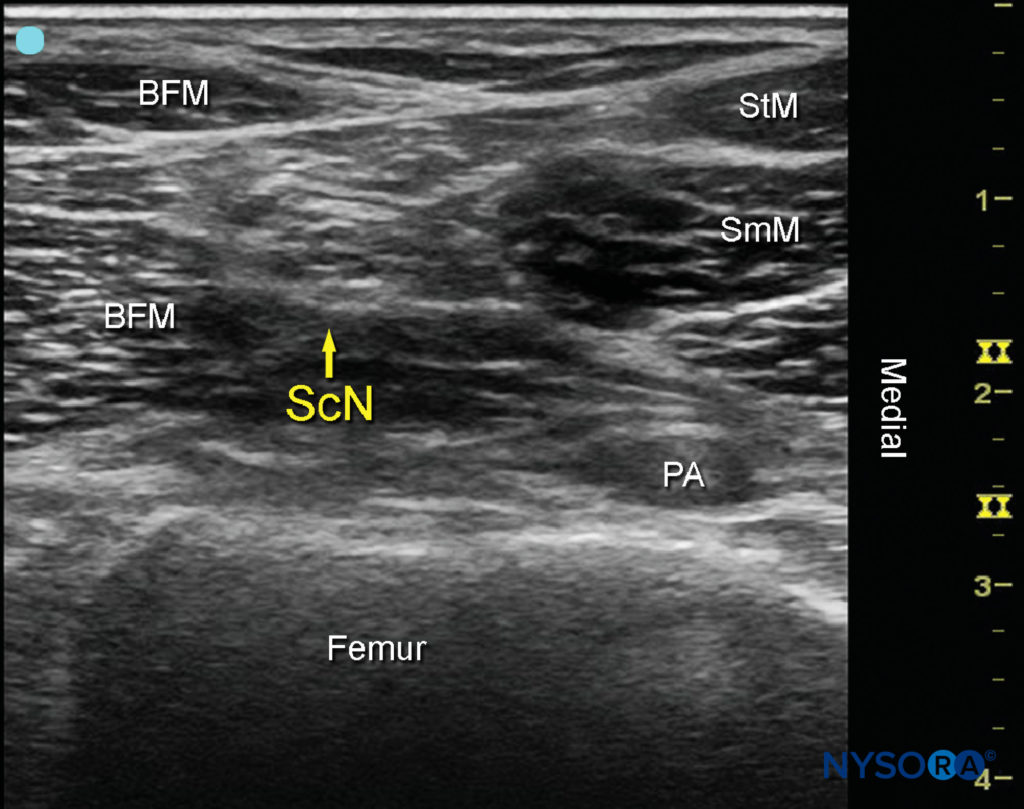
図4 分割前の坐骨神経(ScN)のソノアナトミー。 示されているのは、大腿二頭筋(BFM)、半膜様筋(SmM)、および半腱様筋(StM)の間に位置する膝窩動脈(PA)の上方および外側のScNです。
トランスデューサーが近位に移動すると、膝窩血管はより深く移動し、画像化がより困難になります。 深さ、ゲイン、フォーカス、方向の調整 常に神経が見えるように、USビームのビームを作成する必要があります。 膝窩では、坐骨神経は通常2〜4cmの深さで視覚化されます。
NYSORAのヒント
•超音波イメージングは、坐骨神経の両方の構成要素(脛骨神経と総腓骨神経)を含む坐骨神経鞘(Vlokaの鞘)の識別に特に焦点を当てる必要があります。 注射が成功すると、Vlokaの鞘内に局所麻酔薬が沈着します
局所麻酔大要から:膝窩坐骨神経ブロックの認知プライミング。
坐骨神経分布のより包括的なレビューについては、を参照してください。 機能的局所麻酔の解剖学。
ブロック配布
坐骨神経痛 神経ブロック その結果、下肢に麻酔がかかります。 膝、大腿神経の枝である伏在神経の領域である内側脚と足を除いて、運動性と感覚性の両方を備えています。ハムストリング筋の運動線維は損傷を受けません。ただし、膝関節の後面への線維はブロックされています(図5).
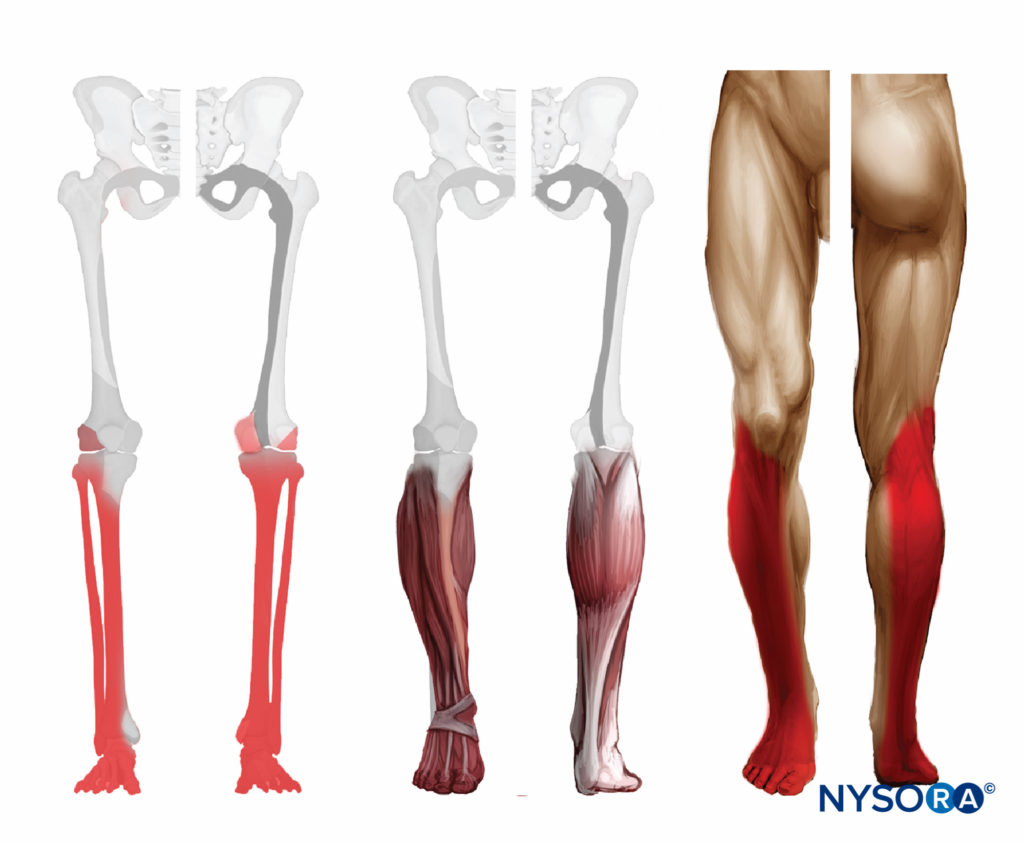
図5 膝窩のレベルでの坐骨神経感覚ブロックの予想される分布。
EQUIPMENT
膝窩坐骨神経ブロックに推奨される機器には、次のものがあります。
- 線形トランスデューサー(8〜12 MHz)、滅菌スリーブ、およびゲルを備えた超音波装置
- 標準的な神経ブロックトレイ
- 局所麻酔薬を含む20mLシリンジ
- 50〜100 mm、21〜22ゲージ、短い斜角、絶縁された刺激針
- 末梢神経刺激装置
- 射出圧力モニター
- 滅菌手袋
詳細については、こちらから 末梢神経ブロックのための機器
ランドマークと患者のポジショニング:横方向のアプローチ
この神経ブロックは、患者を仰臥位または側臥位にして行います。 これは、高いフットレストに足を置くか、アシスタントがベッドで足と足首を安定させている間に膝を曲げることによって達成できます(図6) もし 神経刺激 を使用する場合、運動反応を観察するにはふくらはぎと足を露出させる必要があります。
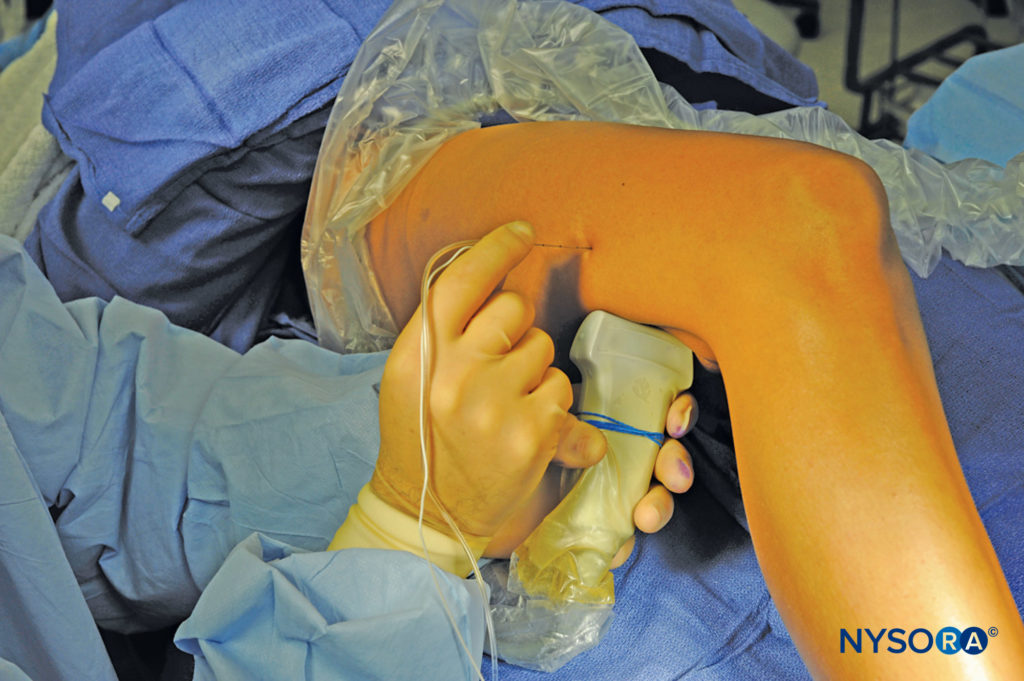
図6 患者を仰臥位にして横方向アプローチを使用して膝窩の坐骨神経を神経ブロックする針挿入技術。 (Hadzic A:Hadzic's Peripheral Nerve Blocks and Anatomy for Ultrasound-Guided Regional Anesthesia、2nded。NewYork:McGraw-Hill、2011の許可を得て複製。)
ランドマークと患者のポジショニング:後部アプローチ
この神経ブロックは、患者がうつ伏せまたは横向きの姿勢で行われます(図2)。 小さなフットレストは、次の場合に運動反応の識別を容易にするのに役立ちます 神経刺激 使用されている。 フットレストはまた、ハムストリング腱を弛緩させ、トランスデューサーの配置と操作を容易にします。
ゴール
目標は、TNとCPNを包む一般的な結合組織(Vloka)の鞘内に局所麻酔薬を注入することです。 あるいは、TNとCPNの別々の神経ブロックを実行することができます。
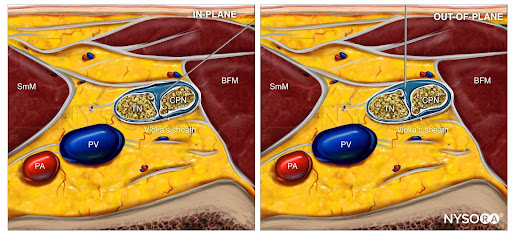
局所麻酔大要から:面内および面外に針を挿入し、局所麻酔を広げた膝窩坐骨神経ブロックの逆超音波解剖学(青)。 TN、脛骨神経; CPN、総腓骨神経; PV、膝窩静脈; PA、膝窩動脈; SmM、半膜様筋; BFM、大腿二頭筋。
TECHNIQUE
皮膚を消毒し、坐骨神経を識別するためにトランスデューサーを配置します。 神経がすぐに見えない場合は、トランスデューサーを足の方に傾けると、コントラストが改善され、神経が「背景から外れる」ようになります。 トランスデューサをわずかに近位または遠位にスライドさせると、画像の品質が向上し、視覚化が向上する場合があります。
TNとCPNが発散し始めるが、まだ一般的な坐骨神経(Vloka)鞘にあるレベルで神経ブロックを実行することをお勧めします。 側方アプローチでは、トランスデューサーの側縁から2〜3 cm上の大腿部の側面に皮膚の膨疹を作り、針を大腿部の側面から水平方向に平面に挿入し、に向かって前進させます。坐骨神経(図7 & 8).
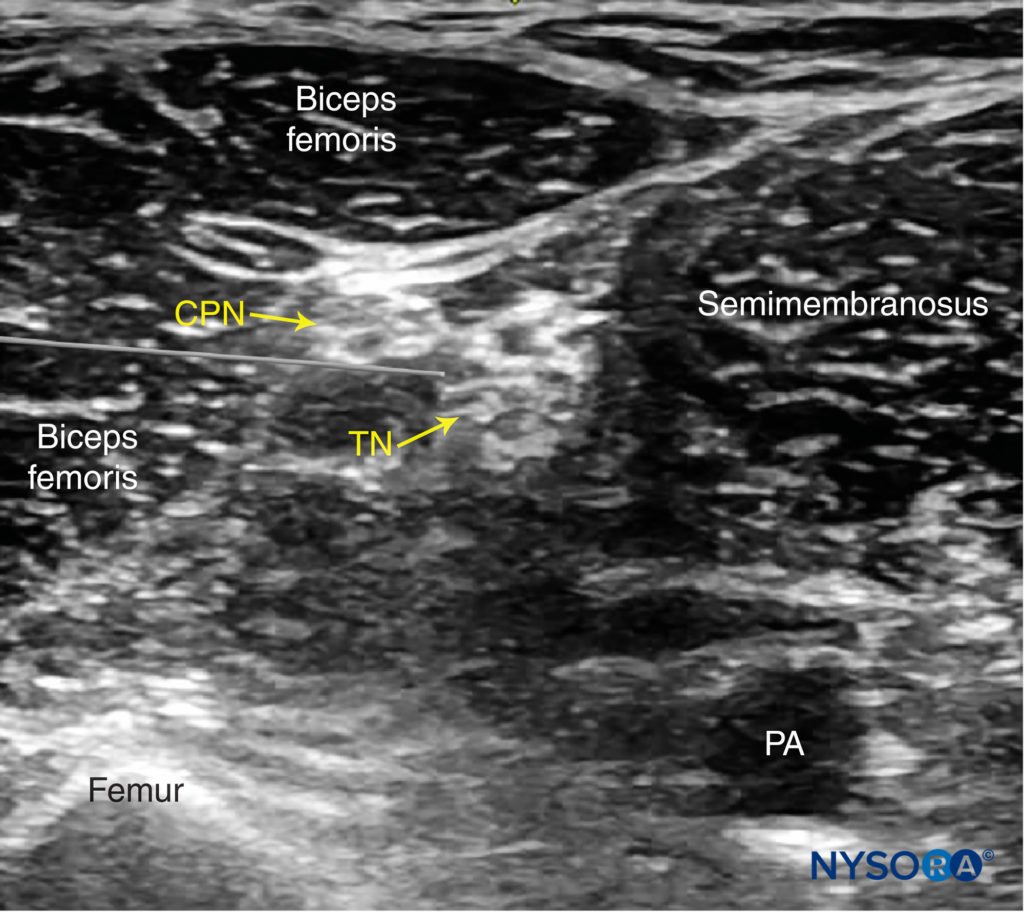
図7 横方向のアプローチを使用して、坐骨神経(TNおよびCPN)を神経ブロックするためのシミュレートされた針の経路と針の先端の配置。 PA、膝窩動脈。
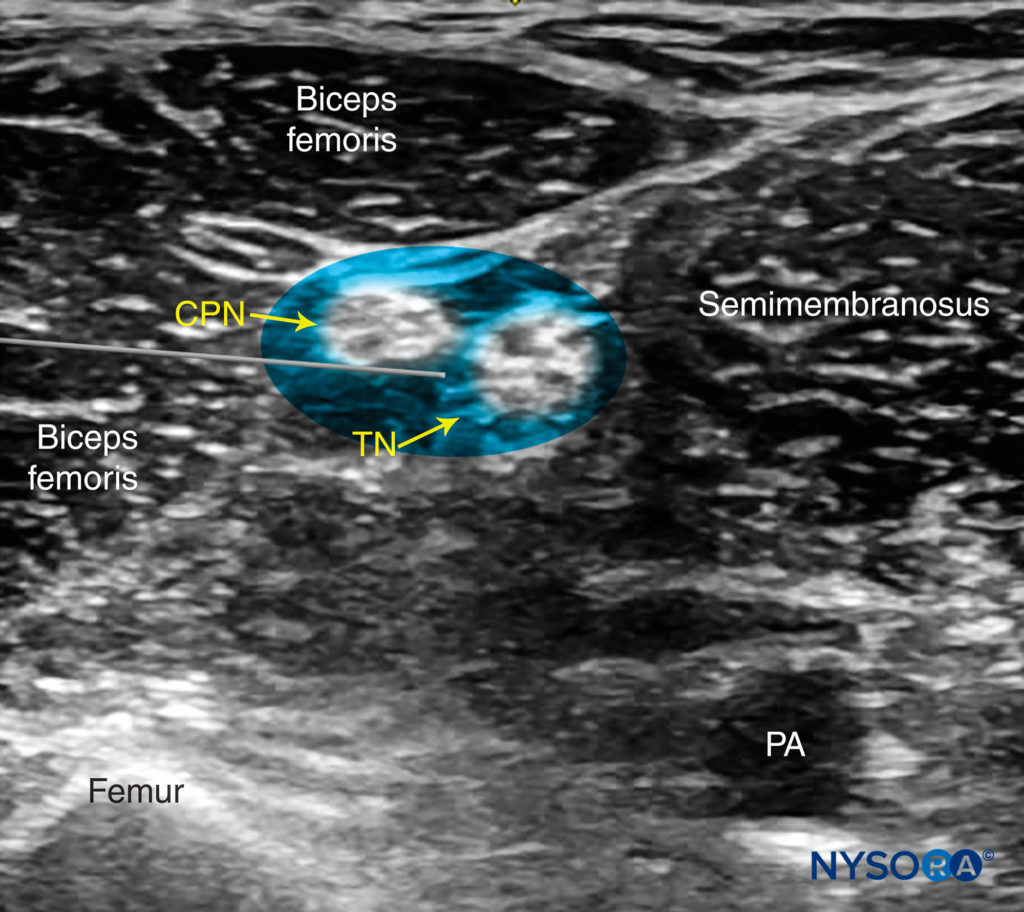
図8 シミュレートされた針の経路と神経への局所麻酔薬の分布は、側方アプローチを使用して膝窩の坐骨神経(TNおよびCPN)をブロックします。 PA、膝窩動脈。
後方アプローチの場合、針は外側から内側に向かって平面に挿入されます(図9)または面外(図10)。 神経刺激が使用される場合(0.5 mA、0.1ミリ秒)、針先と神経のいずれかの枝との接触は、通常、ふくらはぎまたは足の運動反応に関連しています。 針先が一般的な坐骨神経鞘内に配置されたら、1〜2 mLの局所麻酔薬を注射して、適切な注射部位を確認します。 そのような注射は、シース内の局所麻酔薬の分布、およびVlokaのシース内のTNとCPNの分離をもたらすはずです(図11).
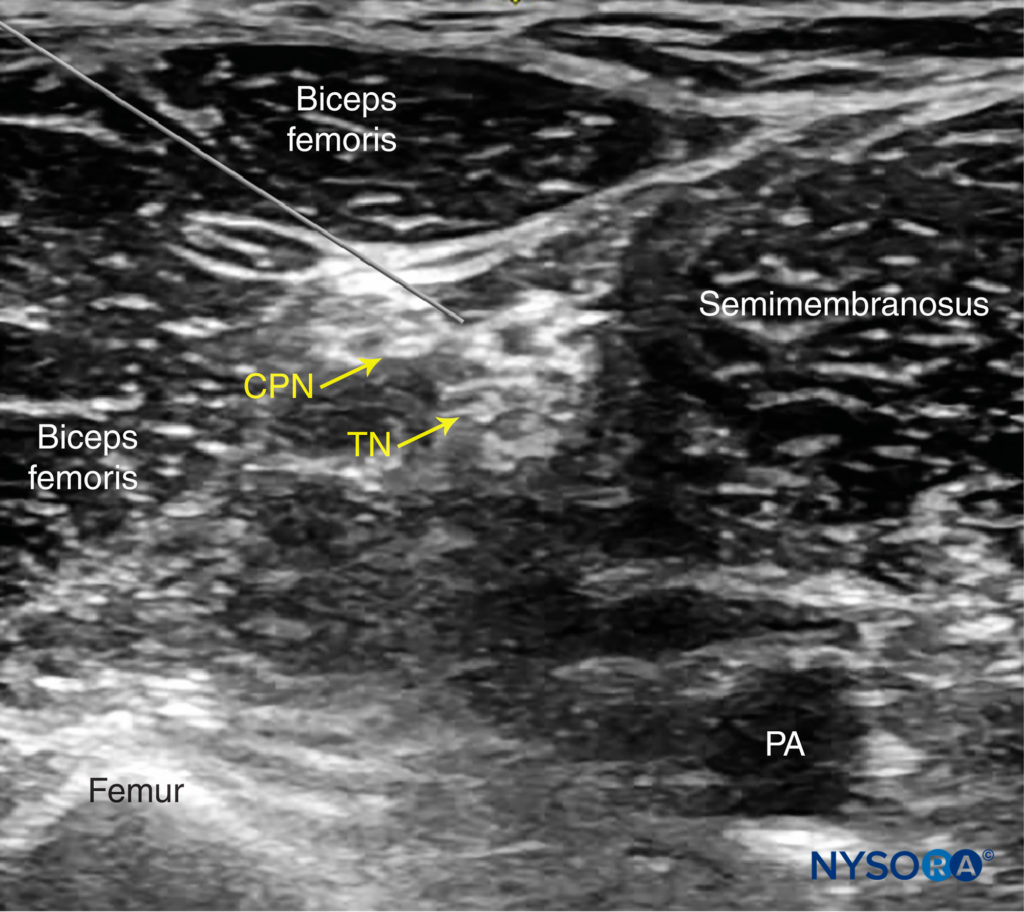
図9 坐骨神経(TNおよびCPN)を神経ブロックするためのシミュレートされた針の経路と針の先端の配置は、外側から内側への平面で、後方アプローチを介して行われます。 PA、膝窩動脈。
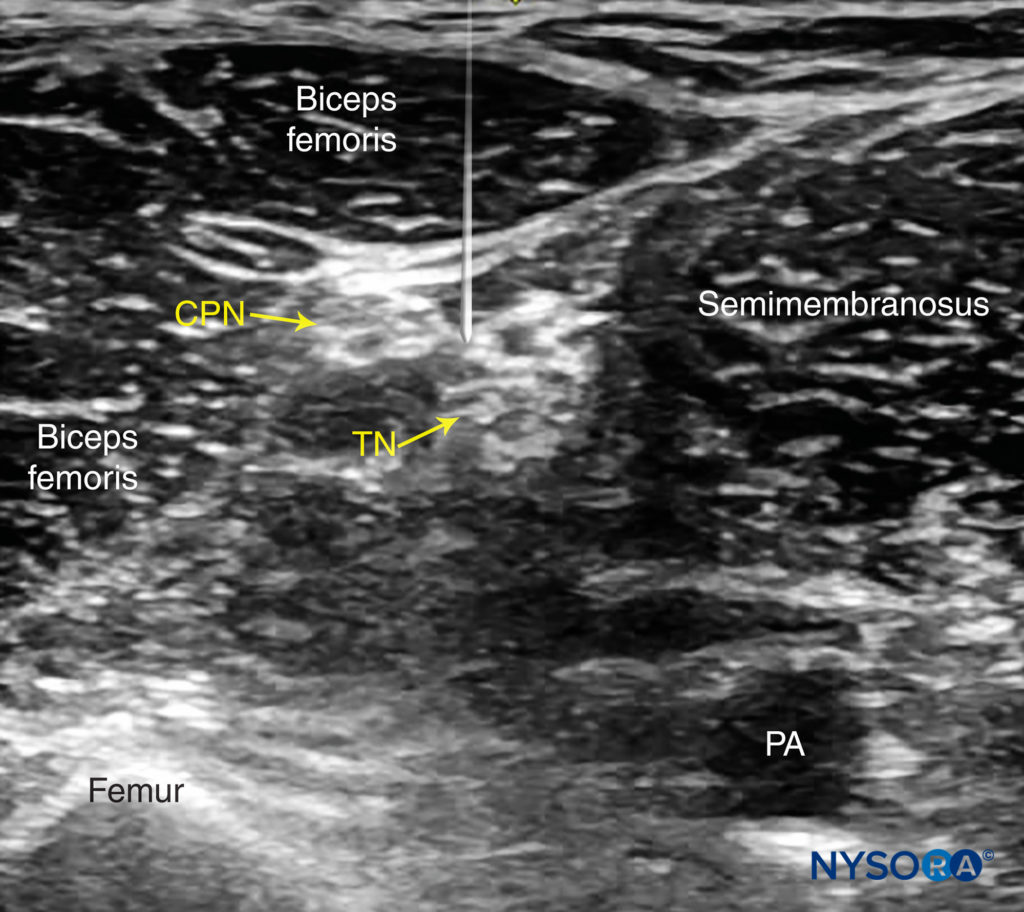
図10 シミュレートされた針の経路と神経への適切な針先の配置は、面外の後方アプローチを通じて坐骨神経(TNおよびCPN)をブロックします。 PA、膝窩動脈。
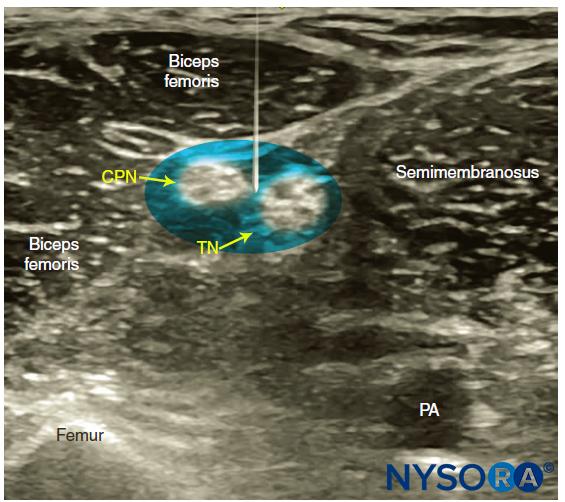
図11 シミュレートされた針の経路、針の先端の位置、および神経への局所麻酔薬の広がり(青い影付きの領域)は、面外の後方アプローチを通じて坐骨神経(TNおよびCPN)をブロックします。 PA、膝窩動脈。
局所麻酔薬の注射によって坐骨神経鞘の内部および坐骨神経の構成要素の周囲に広がりが見られない場合は、追加の針の再配置と注射が必要になることがあります。 正しい注射は、局所麻酔薬が注射部位の近位および遠位に神経の両方の部分の周りに広がるときに認識されます。これは、注射部位の近位にあるVlokaの鞘内の局所麻酔薬の広がりを観察することによって文書化できます。 通常、局所麻酔薬をXNUMX回注射するだけで十分です。
この神経ブロックに関連する補足ビデオは、で見つけることができます 超音波ガイド下膝窩坐骨神経ブロックビデオ
みんなが読んでいる
- 針の視覚化を改善するために、トランスデューサーの2〜3 cm外側の皮膚穿刺部位は、針とトランスデューサーのフットプリントの間の角度を減らします(を参照)。 図6).
- 神経刺激に対する運動反応の存在は有用ですが、神経、針、および局所麻酔薬の広がりが十分に視覚化されている場合は必要ありません。
- 高抵抗に対して注入しないでください。これは、 神経内注射 (射出圧力は15 psi未満である必要があります)。
- 膝窩神経ブロックへの後方アプローチでは、面内(外側または内側)または面外技術のいずれかを使用できます(図9 12)。 面内横方向アプローチが一般的に使用されますが、面外アプローチの利点は、針の経路が筋肉ではなく皮膚と脂肪組織を通り、したがって痛みが少ないことです。
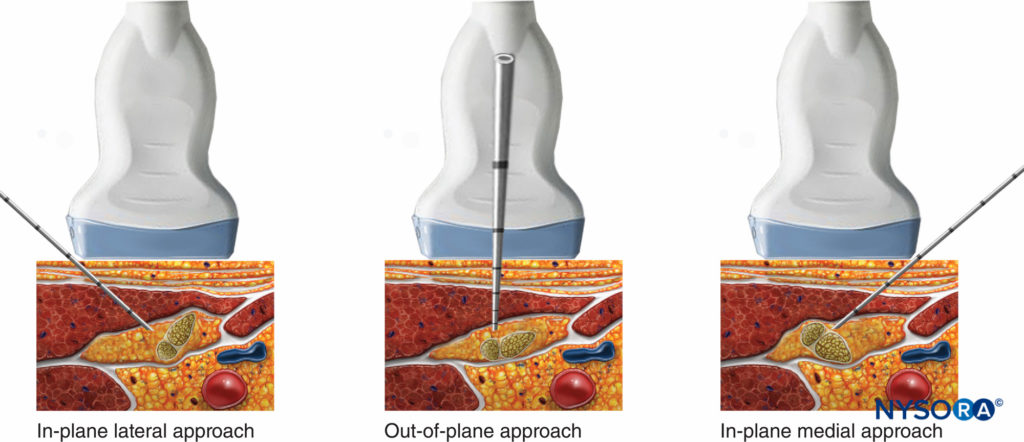
図12 面内(外側または内側)または面外アプローチが示されています。オペレーターは、注射部位の脛骨および総腓骨枝の構成に応じて、これらの針の向きのいずれかを選択できる必要があります。
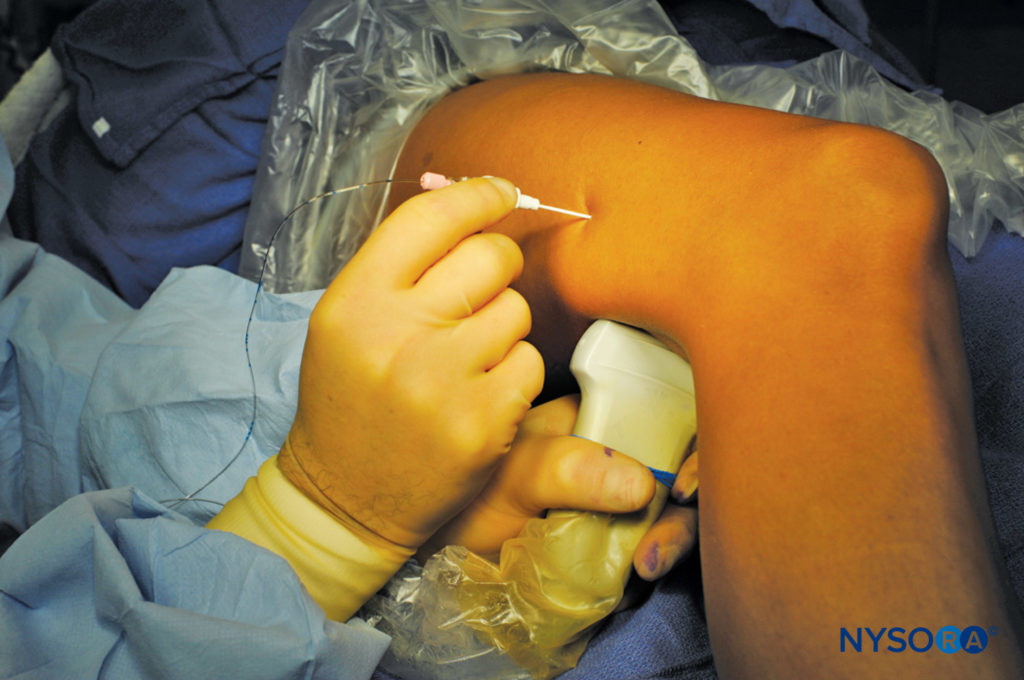
図13 患者を仰臥位にして横方向アプローチを使用した膝窩の連続坐骨神経ブロック。 針は坐骨神経の表皮鞘内に配置されます。 正しい針の位置を確認するために少量の局所麻酔薬を注射した後、カテーテルを針の先端から2〜4cm先に挿入します。 カテーテルのプレロードは、手技を容易にするのに役立ちます。 (Hadzic A:Hadzic's Peripheral Nerve Blocks and Anatomy for Ultrasound-Guided Regional Anesthesia、2nded。NewYork:McGraw-Hill、2011の許可を得て複製。)
連続超音波ガイド下膝窩坐骨神経ブロック
連続膝窩坐骨神経ブロックの目標は、膝窩の坐骨神経鞘内にカテーテルを配置することです(図13)。 カテーテルは針先から4〜5 cm挿入され、坐骨神経鞘内へのLAの注入を観察することにより、その正しい配置が記録されます。 カテーテルは、皮膚にテーピングするか、トンネリングすることによって固定されます。
横方向のアプローチは、カテーテルの配置に関して、傾向のあるアプローチよりもいくつかの利点があるかもしれません。 第一に、大腿二頭筋は、傾向のあるアプローチでの膝窩の皮下組織と比較して、カテーテルを安定させ、脱落の可能性を減らす傾向があります。 第二に、膝を曲げたり伸ばしたりする場合、太ももの側面は膝の後ろよりも動きにくくなります。 最後に、カテーテル部位へのアクセスは、うつ伏せのアプローチと比較して、横方向のアプローチの方が便利です。 一般的な開始注入レジメンは、ロピバカイン0.2%、5 mL / hで、患者が投与する5mLのボーラスを60分ごとに投与します。
へのリンクに従ってください 連続末梢神経ブロック 追加情報について。
このテキストは、 局所麻酔大要 NYSORALMSで。
NYSORAの 局所麻酔大要 は、NYSORAのプレミアムコンテンツを特徴とする、AからZまでの局所麻酔に関する最も包括的で実践的なカリキュラムです。 教科書や電子書籍とは対照的に、大要は継続的に更新され、NYSORAの最新のビデオ、アニメーション、およびビジュアルコンテンツを備えています。
この大要は、NYSORAの学習システム(NYSORA LMS)に関するいくつかのゴールドスタンダードの教育コースのXNUMXつであり、 NYSORALMS.com 無料です。 ただし、この大要へのフルアクセスは、年間サブスクリプションに基づいています。これは、イラストレーター、ビデオ編集者、および教育チームの軍隊が、地域の麻酔すべてに関する教育に最適なツールであり続ける必要があるためです。 大要はステロイドに関する電子ブックと考えることができますが、簡単な試乗で、大要が実際にどれほど素晴らしいかをリアルタイムで感じることができます。 サブスクリプションにより、局所麻酔についての読み方が変わります。
- 視覚的に学ぶ:脊椎、硬膜外、神経ブロックの手順や管理プロトコルなど、地域のすべて
- 60を超える神経ブロックのステップバイステップのテクニックの説明を確認する
- NYSORAの伝説的なイラスト、アニメーション、およびビデオ(Reverse Ultrasound Anatomyなど)にアクセスする
- デスクトッププラットフォームとモバイルアプリを介して、任意のデバイスのRA情報にアクセスします
- リアルタイムの更新を取得する
- 試験準備のためのインフォグラフィックを確認する(例:EDRA)
- コミュニティフィードを実際のケースディスカッションで使用します。画像とビデオは、サブスクライバーと世界のトップエキスパートによって投稿およびディスカッションされます。
大要を購読したくない場合でも、に登録してください ニソラ LMS、局所麻酔の最新情報をいち早く知り、症例の話し合いに参加してください。
これがアクティビティのフィードです ニソラ LMS 次のようになります。
私たちは、あなたが一度経験すると、 大要 ニソラ LMS、そしてあなたはあなたの古い本に戻ることは決してないでしょう、そしてあなたのサブスクリプションはNYSORA.comを世界中で無料に保つことをサポートします。
追加の読書
- Sala-Blanch X、LópezA、Prats-Galino A:Vloka坐骨神経鞘:先見の明のある人へのオマージュ。 Reg Anesth Pain Med 2015; 40:174。
- Prasad NK、Capek S、de Ruiter GC、Amrami KK、Spinner RJ:副傍神経区画:末梢神経病変の臨床解剖学的分類における新しい概念。 Clin Anat 2015; 28:925–930。
- Tiyaprasertkul W、Bernucci F、GonzálezAP、et al:単回注射と三重注射の傍神経傍膝窩坐骨神経ブロックのランダム化比較。 Reg Anesth Pain Med 2015; 40:315–320。
- Choquet O、Noble GB、Abbal B、Morau D、Bringuier S、Capdevila X:超音波ガイド下膝窩坐骨神経ブロックの分岐レベルでの傍神経下注射と周縁神経外注射:前向き無作為化二重盲検試験。 Reg Anesth Pain Med 2014; 39:306–311。
- Sala-Blanch X、Reina MA、Ribalta T、Prats-Galino A:坐骨神経の構造と命名法:神経上膜から副神経上膜:これは新しいパラダイムですか? Reg Anesth Pain Med 2013; 38:463–465。
- Karmakar MK、Shariat AN、Pangthipampai P、Chen J:高精細超音波画像は、膝窩の坐骨神経を取り巻く傍神経鞘と筋膜コンパートメントを定義します。 Reg Anesth Pain Med 2013; 38:447–451。
- Lopez AM、Sala-Blanch X、Castillo R、Hadzic A:分割レベルでの坐骨神経の共通鞘内の超音波ガイド下注射は、鞘外注射よりも成功率が高くなります。 Rev Esp Anestesiol Reanim 2014; 61:304–310。
- Perlas A、Wong P、Abdallah F、Hazrati LN、Tse C、Chan V:超音波ガイド
- 一般的な傍神経鞘を介した膝窩神経ブロックと従来の注射:前向き無作為化二重盲検試験。 Reg Anesth Pain Med 2013; 38:218–225。
- Ip V、Tsui B:円周方向の広がりではなく、傍神経鞘からの注射は、安全で効果的な坐骨神経ブロックを促進します。 Reg Anesth Pain Med 2013; 38:373。
- Endersby R、Albrecht E、Perlas A、Chan V:意味論、誤称、または不確実性:超音波の神経上膜はどこにありますか? Reg Anesth Pain Med 2012; 37:360–361。
- Tran DQ、Dugani S、Pham K、Al-Shaafi A、Finlayson RJ:表皮下と従来の超音波ガイド下膝窩坐骨神経ブロックのランダム化比較。 Reg Anesth Pain Med 2011; 36:548–552。
- Sala-Blanch X、LópezAM、PomésJ、Valls-Sole J、GarcíaAI、Hadzic A:坐骨膝窩神経ブロック中の神経内注射後の神経損傷の臨床的または電気生理学的証拠はありません。 麻酔学2011;115:589–595。
- Morau D、Levy F、Bringuier S、et al:迅速な外科的膝窩坐骨神経ブロックに必要な局所麻酔薬拡散パラメーターの超音波ガイド下評価。 Reg Anesth Pain Med 2010; 35:559–564。
- Vloka JD、HadzićA、Lesser JB、et al:膝窩の神経の一般的なエピネウラルシースと坐骨神経ブロックへの影響の可能性。 Anesth Analg 1997; 84:387–390。
- Choquet O、Capdevila X:超音波ガイド下神経ブロック:針の実際の位置を定義する必要があります。 Anesth Analg 2012; 114:929–930。
- Sinha SK、Abrams JH、Arumugam S、et al:選択的脛骨神経ブロックを伴う大腿神経ブロックは、人工膝関節全置換術後に下垂足なしで効果的な鎮痛を提供します:前向き、無作為化、観察者盲検研究。 Anesth Analg 2012; 115:202–206。
- Ting PH、Antonakakis JG、Scalzo DC:腓骨頭のレベルでの超音波ガイド下総腓骨神経ブロック。 J Clin Anesth 2012; 24:145–147。
- Aguirre J、Perinola L、Borgeat A:迅速な外科的膝窩坐骨神経ブロックに必要な局所麻酔薬拡散パラメーターの超音波ガイド下評価。 Reg Anesth Pain Med 2011; 36:308–309。
- Aguirre J、Ruland P、Ekatodramis G、Borgeat A:膝窩神経ブロックの超音波対神経刺激:存在しない臨床関連の違いを示すためのもう2009つの無駄な努力。 Anaesth Intensive Care 37; 665:666–XNUMX。
- Aguirre J、Valentin Neudorfer C、Ekatodramis G、Borgeat A:膝窩での坐骨神経ブロックの超音波ガイダンスは、神経刺激技術で臨床的に使用される最良の運動反応および最低電流と比較する必要があります。 Reg Anesth Pain Med 2009; 34:182–183。
- Anderson JG、Bohay DR、Maskill JD他:足と足首の手術のための膝窩神経ブロック後の合併症。 Foot Ankle Int 2015; 36:1138–1143。
- Barbosa FT、Barbosa TR、da Cunha RM、Rodrigues AK、Ramos FW、de Sousa-Rodrigues CF:Basesanatômicasparaobloqueioanestésicodenervoisquiáticononíveldojoelho。 [膝レベルでの坐骨神経ブロックの解剖学的基礎。]BrazJ Anesthesiol 2015; 65:177–179。
- Barrington MJ、Lai SL、Briggs CA、Ivanusic JJ、Gledhill SR:超音波ガイド下中腿坐骨神経ブロック-臨床的および解剖学的研究。 Reg Anesth Pain Med 2008; 33:369–376。
- Bendtsen TF、Nielsen TD、Rohde CV、Kibak K、Linde F:超音波ガイダンスは、神経刺激と比較した場合、継続的な膝窩坐骨神経ブロックを改善します。 Reg Anesth Pain Med 2011; 36:181–184。
- Birch MD、Matthews JL、Galitzine SV:膝窩神経ブロック中の患者と針の位置決め。 Reg Anesth Pain Med 2013; 38:253。
- BørglumJ、Johansen K、Christensen MD、et al:脚と足の手術のための超音波ガイド下シングルペネトレーションデュアルインジェクションブロック:前向き無作為化二重盲検試験。 Reg Anesth Pain Med 2014; 39:18–25。
- Bruhn J、van Geffen GJ、Gielen MJ、Scheffer GJ:超音波検査による成人ボランティアの坐骨神経の経路の視覚化。 Acta Anaesthesiol Scand 2008; 52:1298–1302。
- Brull R、Macfarlane AJ、Parrington SJ、Koshkin A、Chan VW:超音波ガイド下膝窩坐骨神経ブロックに円周注射は有利ですか? 概念実証研究。 Reg Anesth Pain Med 2011; 36:266–270。
- MJ、Arndt CD、Vagh F、Hoard A、Gerstein Nを購入:横方向アプローチを使用した膝窩の超音波ガイド下坐骨神経ブロック:開始時間は、脛骨神経と総腓骨神経の別々の注射と分岐部の近位での注射を比較します。 Anesth Analg 2010; 110:635–637。
- Cataldo R、Carassiti M、Costa F、et al:超音波検査から始めると、経験の浅い手の膝窩神経ブロックのパフォーマンス時間が短縮されます:前向き無作為化試験。 BMC Anesthesiol 2012; 12:33。
- Chin KJ、Perlas A、Brull R、Chan VW:膝窩神経ブロックでは超音波ガイダンスが有利です。 Anesth Analg 2008; 107:2094–2095。
- Clendenen SR、Robards CB、Greengrass RA:超音波針誘導システムを利用した膝窩カテーテル留置。 Local Reg Anesth 2010; 3:45–48。
- Clendenen SR、York JE、Wang RD、Greengrass RA:異常な解剖学的構造を明らかにする2008次元超音波支援膝窩カテーテル留置:神経ブロック障害への影響。 Acta Anaesthesiol Scand 52; 1429:1431–XNUMX。
- Compere V、Cornet C、Fourdrinier V、et al:継続的な膝窩坐骨神経ブロックの合併症としての大腿膿瘍。 Br J Anaesth 2005; 95:255–256。
- Creech C、Meyr AJ:膝窩神経局所麻酔の技術。 J Foot Ankle Surg 2013; 52:681–685。
- Danelli G、Fanelli A、Ghisi D、et al:後膝窩坐骨神経ブロックのための超音波対神経刺激の複数注射技術。 麻酔2009;64:638–642。
- Dufour E、Quennesson P、Van Robais AL、et al:膝窩坐骨神経ブロックのための超音波と神経刺激の組み合わせガイダンス:神経刺激のみとの前向き無作為化比較。 Anesth Analg 2008; 106:1553–1558。
- Eisenberg JA、Calligaro KD、Kolakowski S、et al:末梢動脈バイパスの失敗による吻合部周囲狭窄のバルーン血管形成術は価値がありますか? Vasc Endovascular Surg 2009; 43:346–351。
- Eurin M、Beloeil H、Zetlaoui PJ:膝窩の連続坐骨神経ブロックの内側アプローチ[フランス語]。 Can J Anaesth 2006; 53:1165–1166。
- Gallardo J、Lagos L、Bastias C、HenríquezH、Carcuro G、Paleo M:人工足関節全置換術における術後鎮痛のための継続的な膝窩神経ブロック。 Foot Ankle Int 2012; 33:208–212。
- Gartke K、Portner O、Taljaard M:足と足首の手術後の継続的な膝窩神経ブロック後の神経障害性症状。 Foot Ankle Int 2012; 33:267–274。
- Germain G、LévesqueS、Dion N、et al:簡単なレポート:超音波ガイド下膝窩神経ブロックの坐骨神経の分割に対する注射頭または尾側の比較:前向き無作為化研究。 Anesth Analg 2012; 114:233–235。
- 灰色AT、Huczko EL、Schafhalter-Zoppoth I:超音波ガイダンスによる外側膝窩神経ブロック。 Reg Anesth Pain Med 2004; 29:507–509。
- Gucev G、Karandikar K、Charlton T:外反母趾手術のためのミッドカーフ連続末梢神経ブロック麻酔:症例報告。 Foot Ankle Int 2014; 35:175–177。
- Gurkan Y、Sarisoy HT、Caglayan C、Solak M、Toker K:「2009の字」の位置は、膝窩の坐骨神経の視認性を向上させます。 Agri 21; 149:154–XNUMX。
- Harvey S、Corey J、Townley K:坐骨神経ブロックと伏在神経ブロックを組み合わせた単一浸透、二重注射技術の修正。 Reg Anesth Pain Med 2014; 39:561。
- Hegewald K、McCann K、Elizaga A、Hutchinson BL:足と足首の手術のための膝窩神経ブロック:成功率と要因。 J Foot Ankle Surg 2014; 53:176–178。
- Huntoon MA、Huntoon EA、Obray JB、Lamer TJ:死体モデルにおける末梢神経刺激電極の超音波ガイド下経皮的配置の実現可能性:パート2008、下肢。 Reg Anesth Pain Med 33; 551:557–XNUMX。
- Ilfeld BM、Sandhu NS、Loland VJら:膝窩静脈動脈瘤による総腓骨神経圧迫。 Am J Phys Med Rehabil 2009; 88:947–950。
- Jeong JS、Shim JC、Jeong MA、Lee BC、Sung IH:足および足首の手術を受けている患者の超音波ガイド下膝窩坐骨神経ブロックに対する0.5%ロピバカインの最小有効麻酔量:ED50およびED95の測定。 Anaesth Intensive Care 2015; 43:92–97。
- Karmakar M、Li X、Li J、Sala-Blanch X、Hadzic A、Gin T:坐骨神経の2012次元/37次元体積超音波イメージング。 Reg Anesth Pain Med 60; 66:XNUMX–XNUMX。
- Khabiri B、Arbona F、Norton J:坐骨神経の超音波ガイド下膝窩神経ブロックの「ギャップのある仰臥位」。 Anesth Analg 2007; 105:1519。
- Khabiri B、Hamilton C、Norton J、Arbona F:膝窩坐骨神経ブロックのための超音波ガイド下仰臥位後方アプローチ。 J Clin Anesth 2012; 24:680。
- Koscielniak-Nielsen ZJ、Rasmussen H、Hesselbjerg L:直視下での神経の長軸超音波イメージングと神経周囲カテーテルの前進:2008症例の予備報告。 Reg Anesth Pain Med 33; 477:482–XNUMX。
- Maalouf D、Liu SS、Movahedi R、et al:足および足首の手術のための膝窩カテーテルの配置のための神経刺激装置対超音波ガイダンス。 J Clin Anesth 2012; 24:44–50。
- Mariano ER、Cheng GS、Choy LP、et al:膝窩-坐骨神経周囲カテーテル挿入のための電気刺激対超音波ガイダンス:ランダム化比較試験。 Reg Anesth Pain Med 2009; 34:480–485。
- Mariano ER、Loland VJ、Sandhu NS、et al:術後鎮痛のための超音波ガイド下および刺激膝窩坐骨神経周囲カテーテルの有効性の比較。 Can J Anaesth 2010; 10:919–926。
- Minville V、Zetlaoui PJ、Fessenmeyer C、Benhamou D:末梢血管疾患の患者における困難な外側膝窩カテーテル挿入のための超音波ガイダンス。 Reg Anesth Pain Med 2004; 29:368–370。
- Missair A、Weisman RS、Suarez MR、Yang R、Gebhard RE:外側膝窩神経ブロック中の局所麻酔薬の広がりの3次元超音波検査:針先位置の理想的なエンドポイントは何ですか? Reg Anesth Pain Med 2012; 37:627–632。
- Morau D、Levy F、Bringuier S、et al:迅速な外科的膝窩坐骨神経ブロックに必要な局所麻酔薬拡散パラメーターの超音波ガイド下評価。 Reg Anesth Pain Med 2010; 35:559–564。
- Orebaugh SL、Bigeleisen PE、Kentor ML:麻酔科研修医による解剖学的構造の超音波検査による局所麻酔ローテーションの影響。 Acta Anaesthesiol Scand 2009; 53:364–368。
- Orebaugh SL、Williams BA、Vallejo M、Kentor ML:超音波視覚化を使用した場合と使用しない場合の刺激装置ベースの末梢神経ブロックに関連する有害な結果。 Reg Anesth Pain Med 2009; 34:251–255。
- パーキンスJM:標準的な静脈瘤手術。 Phlebology 2009; 24(Suppl 1):34–41。
- Perlas A、Brull R、Chan VW、McCartney CJ、Nuica A、Abbas S:超音波ガイダンスは、膝窩での坐骨神経ブロックの成功を改善します。 Reg Anesth Pain Med 2008; 33:259–265。
- Perlas A、Chan VW、Brull R:神経刺激装置に誘導された膝窩神経ブロックへのいくつかの「正しい」アプローチ。 Reg Anesth Pain Med 2009; 34:624–625。
- Prakash、Bhardwaj AK、Devi MN、Sridevi NS、Rao PK、Singh G:坐骨神経分裂:インドの人口における死体研究と文献のレビュー。 シンガポールメッドJ2010;51:721–723。
- Prasad A、Perlas A、Ramlogan R、Brull R、Chan V:坐骨神経分岐部の遠位にある超音波ガイド下膝窩神経ブロックは発症時間を短縮します:前向き無作為化二重盲検試験。 Re Anesth Pain Med 2010; 35:267–271。
- Reinoso-Barbero F、Saavedra B、Segura-Grau E、Llamas A:成人と新生児の坐骨神経の解剖学的比較:超音波ガイド下神経ブロックの臨床的意義。 J Anat 2014; 224:108–112。
- Robards C、HadžićA、Somasundaram L、et al:膝窩坐骨神経ブロック中の低電流刺激による神経内注射。 Anesth Analg 2009; 109:673–677。
- Robards CB、Porter SB、Logvinov I、Clendenen SR:超音波ガイド下膝窩坐骨神経カテーテルの成功は神経刺激の影響を受けません。 Middle East J Anaesthesiol 2013; 22:179–183。
- Sala-Blanch X、de Riva N、Carrera A、LópezAM、Prats A、Hadzic A:坐骨神経部に2012回注射する超音波ガイド下膝窩神経ブロックは、従来の神経刺激装置よりも神経ブロックの発症を早めます。 Anesth Analg 114; 1121:1127–XNUMX。
- Sala Blanch X、Lopez AM、Carazo J、et al:膝窩での神経刺激装置誘導坐骨神経ブロック中の神経内注射。 Br J Anaesth 2009; 102:855–861。
- Schwartz AK、Lee DK:超音波ガイド下(面内針)神経周膜カテーテル挿入:術後鎮痛に対するカテーテル挿入距離の影響。 Reg Anesth Pain Med 2011; 36:261–265。
- Sinha A、Chan VW:膝窩坐骨神経ブロックの超音波画像。 Reg Anesth Pain Med 2004; 29:130–134。
- 座るM、ヒッグスJB:非膝窩滑膜破裂。 J Clin Rheumatol 2009; 15:185–189。
- サイトBD、Gallagher J、Sparks M:超音波ガイド下膝窩神経ブロックは、糖尿病の2人の患者の神経刺激に対する非定型の運動反応を示しています。 Reg Anesth Pain Med 2003; 28:479–482。
- サイトBD、Gallagher JD、Tomek I、Cheung Y、Beach ML:膝窩の坐骨神経の位置を特定する際の携帯型超音波装置の精度を評価するための磁気共鳴画像法の使用。 Reg Anesth Pain Med 2004; 29:413–416。
- Techasuk W、Bernucci F、Cupido T、et al:鎮痛性副傍神経膝窩坐骨神経ブロックに対するリドカインとブピバカインの併用の最小有効量。 Reg Anesth Pain Med 2014; 39:108–111。
- Tiyaprasertkul W、Bernucci F、GonzálezAP、et al:単回注射と三重注射の傍神経傍膝窩坐骨神経ブロックのランダム化比較。 Reg Anesth Pain Med 2015; 40:315–320。
- Tran DQ、GonzálezAP、Bernucci F、Pham K、Finlayson RJ:分岐部と分岐部前の傍神経傍膝窩坐骨神経ブロックのランダム化比較。 Anesth Analg 2013; 116:1170–1175。
- Tsui BC、Finucane BT:超音波ランドマークの重要性:坐骨神経の識別に膝窩血管を使用する「トレースバック」アプローチ。 Reg Anesth Pain Med 2006; 31:481–482。
- Tuveri M、Borsezio V、Argiolas R、Medas F、Tuveri A:正常および静脈瘤の脛骨神経経路に関連する膝窩の超音波検査による静脈の解剖学。 Chir Ital 2009; 61:171–177。
- van Geffen GJ、van den Broek E、Braak GJ、Giele JL、Gielen MJ、Scheffer GJ:膝窩での超音波ガイド下対神経刺激ガイド下坐骨神経ブロックの前向きランダム化比較試験。 Anaesth Intensive Care 2009; 37:32–37。
- Verelst P、van Zundert A:超音波ガイド下膝窩神経ブロックは、分岐前の坐骨神経ブロックと比較して発症時間を短縮します。 Reg Anesth Pain Med 2010; 35:565–566。
続きを読む 超音波ガイド下坐骨神経ブロック