J. Sudharma Ranasinghe, Elyad Davidson e David J. Birnbach
INTRODUZIONE
Negli ultimi anni le tecniche di anestesia regionale per la chirurgia, ostetricia, e la gestione del dolore postoperatorio è stata utilizzata con frequenza crescente. La tecnica combinata spinale-epidurale (CSE), una scelta anestetica relativamente nuova, include un'iniezione subaracnoidea iniziale seguita dal posizionamento del catetere epidurale e la successiva somministrazione di farmaci epidurali. Ciò consente un rapido sollievo dal dolore o l'induzione dell'anestesia regionale mediante la rapida insorgenza dei farmaci spinali e la successiva somministrazione di farmaci per l'anestesia prolungata. Inoltre, l'analgesia postoperatoria attraverso il catetere epidurale può essere somministrata per periodi prolungati. Studi clinici hanno dimostrato che la tecnica CSE fornisce condizioni chirurgiche eccellenti con la stessa rapidità del blocco subaracnoideo a colpo singolo e con vantaggi rispetto al blocco epidurale convenzionale. Il vantaggio sta nel fatto che l'anestesia CSE offre vantaggi di entrambi spinale ed anestesia epidurale.
Sebbene la tecnica CSE sia diventata sempre più popolare negli ultimi due decenni, è una tecnica più complessa che richiede una comprensione completa dell'epidurale e fisiologia spinale ed farmacologia. Questo capitolo discute gli aspetti tecnici, i vantaggi, le potenziali complicanze e i limiti della tecnica CSE per la chirurgia, la gestione del dolore postoperatorio e analgesia del travaglio.
APPLICAZIONI CLINICHE DEL CSE
I risultati di un sondaggio condotto da Blanshard e Cook hanno dimostrato un'ampia variazione nell'uso e nella pratica dell'anestesia CSE tra anestesisti esperti, riflettendo la preoccupazione sulla frequenza delle complicanze correlate alla CSE, la controversia sulla tecnica e il potenziale di tassi di fallimento più elevati con la tecnica CSE rispetto al singolo spinale o altro anestetico tecniche.
Dal Compendio dell'anestesia regionale: applicazioni cliniche e vantaggi dell'infografica sull'anestesia spinale-epidurale combinata.
Chirurgia Generale
La tecnica CSE è stata descritta nella letteratura medica per l'uso in chirurgia generale, ortopedia, chirurgia traumatologica dell'arto inferiore e chirurgia urologica e ginecologica. Studi clinici hanno dimostrato che la tecnica CSE fornisce condizioni chirurgiche eccellenti con la stessa rapidità con le condizioni di blocco subaracnoideo a colpo singolo che sono migliori rispetto al solo blocco epidurale. Con la tecnica CSE, l'anestesia chirurgica viene stabilita rapidamente, risparmiando 15-20 minuti rispetto all'anestesia epidurale. Inoltre, il cateterismo epidurale offre la possibilità di integrare l'anestesia subaracnoidea, che può essere insufficiente se usata da sola. Ciò è stato recentemente illustrato da Mane et al, che hanno presentato una serie di casi di appendicectomia laparoscopica eseguita con successo in anestesia con CSE. L'anestesia CSE nella loro serie è stata eseguita utilizzando aghi separati in due diversi interspazi. Anestesia spinale è stato eseguito nell'interspazio L2-L3 utilizzando 2 ml di bupivacaina iperbarica allo 0.5% (10 mg) mescolata con 25 μg di fentanil. Il catetere epidurale è stato inserito nell'intercapedine T10-T11 per integrare l'anestesia spinale e per alleviare il dolore postoperatorio. In un articolo relativo all'ostetricia, è stato anche osservato che vari aghi possono essere utilizzati in diverse combinazioni durante l'esecuzione della tecnica CSE e possono avere diversi vantaggi e svantaggi per diversi pazienti e situazioni. Questo è discusso ulteriormente nel capitolo.
Analgesia del travaglio
La tecnica CSE è ampiamente utilizzata nella pratica ostetrica per fornire un'analgesia ottimale per le partorienti. Offre un'analgesia efficace a rapida insorgenza con un rischio minimo di tossicità o blocco motorio. Inoltre, questa tecnica fornisce la possibilità di prolungare la durata dell'analgesia, come spesso è richiesto in travaglio, attraverso l'uso di un catetere epidurale. Inoltre, qualora si rendesse necessario un intervento chirurgico, lo stesso catetere epidurale può essere utilizzato per fornire l'anestesia operativa. L'inizio dell'analgesia spinale è quasi immediato e la durata è compresa tra 2 e 3 ore, a seconda dell'agente o degli agenti scelti. La durata dell'analgesia spinale, tuttavia, è risultata ridotta quando somministrata a una donna in travaglio avanzato rispetto a una in travaglio precoce. I pazienti in travaglio possono avere una maggiore soddisfazione con l'anestesia CSE rispetto alle epidurali standard, forse a causa di una maggiore sensazione di autocontrollo. Le descrizioni originali dell'analgesia da travaglio spinale utilizzavano sufentanil o fentanil, ma l'aggiunta di bupivacaina isobarica all'oppioide produce una maggiore densità di blocco sensoriale pur riducendo al minimo il blocco motorio. In origine erano raccomandati 25 μg di fentanil o 10 μg di sufentanil, ma studi successivi hanno suggerito l'uso di dosi più piccole di oppioidi combinate con un anestetico locale.
Ad esempio, molti medici ora usano abitualmente 10-15 μg di fentanil intratecale. Diversi studi hanno suggerito che la ropivacaina e la levobupivacaina possono essere sostituite con la bupivacaina intratecale, specialmente se aggiunte a un oppioide, per fornire l'analgesia del travaglio. La tecnica CSE ha anche reso possibile la deambulazione per molte donne che ricevono analgesia neuroassiale, sebbene la deambulazione possa essere possibile anche con altre tecniche. Wilson et al hanno mostrato che un numero significativamente maggiore di donne ha mantenuto una potenza delle gambe superiore per un periodo più lungo con l'anestesia CSE rispetto a un'infusione a basso dosaggio di epidurale standard. Oltre al vantaggio di una rapida insorgenza del sollievo dal dolore, la tecnica CSE può ridurre l'incidenza di diversi potenziali problemi associati alla tecnica epidurale convenzionale, inclusi blocco incompleto (a chiazze), blocco motorio e scarsa diffusione sacrale. Un altro potenziale vantaggio della tecnica CSE è che può essere associata ad una significativa riduzione della durata della prima fase del travaglio nelle partorienti primipare. Tuttavia, secondo uno studio più recente di Pascual-Ramirez et al, rispetto all'analgesia epidurale convenzionale, la tecnica CSE non ha ridotto la durata totale del travaglio, ma ha ridotto il fabbisogno di anestetico locale e la debolezza motoria. La riduzione del blocco motorio è vantaggiosa per le partorienti, anche quelle che non deambulano.
Tecnica combinata spinale-epidurale per parto cesareo
La tecnica CSE, segnalata per la prima volta come opzione per il parto cesareo nel 1984, è recentemente aumentata notevolmente in popolarità. Il vantaggio di questa tecnica è che fornisce un rapido inizio di un'anestesia chirurgica densa, consentendo al tempo stesso la possibilità di prolungare il blocco con un catetere epidurale. Inoltre, poiché il blocco può essere integrato in qualsiasi momento, la tecnica CSE consente l'uso iniziale di piccole dosi di anestetici locali spinali, che a loro volta possono ridurre l'incidenza di un blocco spinale elevato o di un'ipotensione prolungata. Può anche ridurre la durata della degenza nell'unità di cura post-anestesia (PACU). I potenziali problemi della tecnica CSE per il parto cesareo includono l'impossibilità di testare il catetere, la possibilità di un catetere epidurale fallito dopo l'iniezione spinale e il rischio di una maggiore diffusione del farmaco spinale precedentemente iniettato dopo l'uso del catetere epidurale.
Tecnica combinata spinale-epidurale per la versione cefalica esterna della presentazione podalica
L'analgesia neuroassiale è stata utilizzata per ridurre il dolore materno durante la versione cefalica esterna (ECV) per la presentazione podalica. Un potenziale vantaggio della tecnica CSE è la capacità di fornire un sollievo dal dolore rapido ed efficace per l'ECV e di convertirlo in anestesia neuroassiale per il parto di emergenza, se necessario. Kawase et al hanno riportato un caso di successo di ECV con tecnica CSE seguita da parto vaginale. Sullivan e colleghi hanno studiato l'effetto della tecnica CSE sul successo dell'ECV rispetto all'analgesia sistemica con oppioidi e non hanno riscontrato differenze; tuttavia, i punteggi del dolore erano più bassi e la soddisfazione era maggiore con l'analgesia CSE. Scopri Anestesia regionale ostetrica.
VANTAGGI DELLA TECNICA COMBINATA SPINALE-EPIDURALE
Inizio del blocco
Quando il blocco CSE è stato confrontato con il blocco epidurale o subaracnoideo per l'artroplastica dell'anca o del ginocchio, l'anestesia CSE è risultata superiore all'anestesia epidurale. Con la tecnica CSE, l'anestesia chirurgica è stata rapidamente stabilita, risparmiando 15-20 minuti rispetto a anestesia epidurale. Inoltre, il catetere epidurale ha fornito la possibilità di integrare un'anestesia subaracnoidea insufficiente. I pazienti che hanno ricevuto la tecnica CSE hanno avuto un blocco motorio più intenso rispetto a quelli che hanno ricevuto la sola anestesia epidurale.
Tasso di fallimento
È stato riportato che la tecnica CSE riduce il tasso di fallimento e l'incidenza di molti altri eventi avversi associati all'analgesia neuroassiale. In un'analisi retrospettiva di quasi 20,000 parti (tasso di analgesia neuroassiale del travaglio del 75%), il tasso di fallimento complessivo con questa tecnica è stato del 12%. I pazienti avevano un'analgesia adeguata sin dal posizionamento iniziale, ma il 6.8% dei pazienti ha avuto un'analgesia inadeguata durante il travaglio e ha richiesto la sostituzione del catetere epidurale. In definitiva, il 98.8% di tutti i pazienti nel rapporto di Pan ha ricevuto un'analgesia adeguata, anche se l'1.5% dei pazienti ha avuto una o più sostituzioni del catetere epidurale. Tuttavia, rispetto alla sola analgesia epidurale per il travaglio, gli episodi di fallimento generale, cateteri epidurali intravascolari accidentali, punture durali accidentali, analgesia epidurale inadeguata e sostituzione di cateteri si sono ripetutamente dimostrati significativamente inferiori nei pazienti che ricevevano analgesia CSE. Inoltre, Eappen et al hanno riferito che CSE ha avuto un tasso di successo più elevato rispetto alla tecnica epidurale convenzionale. Questa differenza può essere dovuta alla capacità di confermare la posizione epidurale discutibile mediante il posizionamento spinale riuscito e l'osservazione del liquido cerebrospinale (CSF).
Requisito anestetico locale
Durante l'intervento chirurgico CSE consente l'anestesia spinale a basse dosi per il parto cesareo. Quando si utilizza l'anestesia spinale a colpo singolo (SSS) per la chirurgia ambulatoriale, molti anestesisti tendono a somministrare più farmaci del necessario perché c'è solo una possibilità per garantire un blocco spinale efficace. La presenza di un catetere epidurale come “rete di sicurezza” consente all'anestesista di utilizzare la più bassa dose efficace di anestetico locale. Urmey et al hanno utilizzato la tecnica CSE per studiare la dose appropriata di lidocaina isobarica intratecale al 2% per l'artroscopia diurna. La tecnica CSE ha fornito un'eccellente anestesia per tutti i 90 pazienti nel suo studio. I pazienti che hanno ricevuto la dose più piccola (40 mg) hanno avuto una durata dell'anestesia significativamente più breve, che ha consentito una dimissione più rapida rispetto ai pazienti che hanno ricevuto 60 o 80 mg di lidocaina intratecale.
Norris et al hanno suggerito l'uso di una tecnica CSE con sufentanil intratecale da solo per la litotripsia ambulatoriale con onde d'urto, riservando l'uso del catetere epidurale ai pazienti che non hanno raggiunto un'analgesia adeguata.
Durante l'analgesia del travaglio Patel et al hanno studiato l'impatto dei farmaci per la colonna vertebrale somministrati come parte di una tecnica CSE sul successivo fabbisogno di bupivacaina epidurale. In uno studio prospettico, randomizzato, in doppio cieco, è stata valutata la MLAC (concentrazione analgesica locale minima) di bupivacaina epidurale per l'analgesia del travaglio dopo terapia intratecale iniziale (CSE) o epidurale (epidurale standard). Hanno riferito che il MLAC della bupivacaina epidurale non è stato ridotto dall'uso di farmaci intratecali, ma in realtà è aumentato di un fattore 1.45. (MLAC nel gruppo epidurale standard era 0.032% peso/vol. e per il gruppo CSE era 0.047% peso/vol.)
Ciò suggerisce che l'analgesia CSE potrebbe non offrire un vantaggio analgesico quantitativo rispetto all'analgesia epidurale standard oltre la dose iniziale.
Estensione del volume epidurale: una modifica del CSE
Durante l'anestesia CSE, è stato dimostrato che l'integrazione dello spazio epidurale con soluzione salina epidurale ("estensione del volume epidurale", EVE) può influenzare il livello anestetico e la qualità dell'anestesia spinale. Il meccanismo proposto per questo aumento è un effetto di compressione sullo spazio subaracnoideo che promuove la diffusione cefalica dell'anestetico locale. Takiguschi et al, in uno studio che utilizza la mielografia su volontari umani, hanno dimostrato che il mezzo di contrasto nello spazio subaracnoideo è stato spostato cranialmente dopo l'iniezione di soluzione fisiologica epidurale lombare e il diametro dello spazio subaracnoideo è stato ridotto a causa dell'effetto volume. Questo è un fenomeno dipendente dal tempo con il massimo beneficio se eseguito in anticipo. Allo stesso modo, Blumgart et al hanno mostrato che EVE con 10 ml di soluzione fisiologica normale ha comportato un aumento dell'altezza del blocco sensoriale di quattro segmenti in seguito alla somministrazione di 8-9 mg di bupivacaina iperbarica subaracnoidea nelle donne sottoposte a parto cesareo.
Tuttavia, uno studio più recente di Loubert et al non è riuscito a mostrare una differenza nell'altezza del blocco sensoriale dopo EVE con 5 ml di soluzione fisiologica normale. È possibile che il volume di 5 mL fosse insufficiente in questa popolazione di pazienti, sebbene il volume di soluzione fisiologica che in precedenza si è dimostrato efficace per EVE sia di circa 5-10 mL. I risultati possono anche essere dovuti a un effetto posizionale; in entrambi gli studi la tecnica CSE è stata eseguita in posizione seduta. Tuttavia, Blumgart ha iniettato 10 ml di soluzione fisiologica per via epidurale attraverso il catetere entro 5 minuti dal trattamento iperbarico spinale solo dopo che il paziente è stato girato supino con un'inclinazione laterale sinistra di 15°. Nello studio di Loubert, 5 ml di soluzione fisiologica sono stati iniettati attraverso l'ago di Tuohy subito dopo il farmaco iperbarico spinale mentre i pazienti erano ancora in posizione seduta. Infine, il catetere epidurale è stato avvitato e i pazienti sono stati aiutati nell'inclinazione laterale sinistra di 15° supina.
La baricità dell'anestetico locale è un fattore? Uno studio di Tyagi et al ha dimostrato (in pazienti non ostetrici) che EVE era più efficace con la bupivacaina normale rispetto alla bupivacaina iperbarica, richiedendo una dose più piccola mentre produceva un blocco sensoriale più elevato con un esordio precoce. Hanno attribuito questa differenza alla limitata diffusione degli anestetici locali iperbarici nello spazio subaracnoideo rispetto alla soluzione normale.
Un altro studio di Tyagi et al ha rilevato che il livello di blocco intratecale era simile in termini di durata ed estensione con la bupivacaina iperbarica, sia somministrata come SSS o CSE con o senza EVE su partorienti sottoposte a parto cesareo elettivo. Molti fattori sembrano influenzare EVE. Questi includono la tempistica, il volume della soluzione salina, le caratteristiche dell'anestetico locale (iperbarico vs. ipobarico), la posizione durante o dopo l'anestesia spinale e i pazienti ostetrici rispetto a quelli non ostetrici. Sebbene sia stato proposto che l'EVE possa consentire una dose subaracnoidea ridotta di anestetico locale per la chirurgia e di conseguenza ridurre l'incidenza degli effetti emodinamici associati al blocco spinale, vi è una mancanza di uniformità tra protocolli e risultati dello studio. Pertanto, l'influenza dell'iniezione di soluzione fisiologica epidurale sulla qualità dell'anestesia spinale rimane poco chiara.
CSE sequenziale
In uno studio di Fan et al, sono state confrontate quattro diverse dosi intratecali di bupivacaina iperbarica (2.5, 5, 7.5 e 10 mg) in pazienti sottoposti a parto cesareo in blocco sequenziale CSE, una tecnica che prevede la somministrazione di un blocco subaracnoideo relativamente piccolo che può essere integrato secondo necessità da anestetici locali epidurali. Gli autori hanno dimostrato che 5 mg di bupivacaina intratecale combinati con una dose appropriata di lidocaina epidurale fornivano un'adeguata analgesia chirurgica pur mantenendo una stabilità emodinamica ottimale. Dosi più elevate di bupivacaina intratecale sono state associate ai tipici effetti avversi del blocco subaracnoideo elevato, come nausea, vomito e dispnea. Macfarlane et al hanno dimostrato che l'anestesia CSE sembra non offrire benefici emodinamici rispetto all'anestesia SSS durante il parto cesareo quando viene somministrata la stessa dose di anestetico locale. La stabilità emodinamica è stata studiata direttamente misurando la pressione sanguigna non invasiva e indirettamente dal fabbisogno di efedrina, dall'indice di resistenza vascolare sistemica e dall'indice cardiaco utilizzando la cardiografia dell'impedenza toracica.
Combinato spinale-epidurale per pazienti ad alto rischio
La tecnica CSE sequenziale può essere particolarmente vantaggiosa nei pazienti ad alto rischio, come quelli con malattie cardiache, quando è desiderabile un inizio più lento del blocco simpatico. La maggior parte degli anestetici spinali viene somministrata come una procedura di iniezione singola e la rapida insorgenza del blocco simpatico può provocare un'ipotensione improvvisa e grave. Tradizionalmente, i pazienti ad alto rischio sono gestiti con l'inizio lento dell'anestesia epidurale controllata, che richiede dosaggi totali di anestetico locale molto più elevati rispetto al caso dell'ESC sequenziale. Con un posizionamento accurato del paziente prima dell'induzione del blocco subaracnoideo e consentendo la titolazione con piccole dosi epidurali incrementali al preciso livello di anestesia desiderato, la tecnica CSE sequenziale può aumentare la sicurezza del blocco neuroassiale. Agarwal et al hanno riportato la gestione riuscita dell'isterectomia in un paziente con difetto del setto ventricolare e atresia polmonare (VSD-PA) utilizzando CSE con la tecnica EVE. Lungo linee simili ad alto rischio, Month et al hanno presentato due partorienti con ipertensione endocranica idiopatica che hanno ottenuto sia l'analgesia del travaglio che il sollievo sintomatico utilizzando la tecnica CSE con ritiro del liquido cerebrospinale di piccolo volume.
In sintesi, la CSE può ridurre o eliminare molti degli svantaggi della sola anestesia subaracnoidea o epidurale, preservando i rispettivi vantaggi. Il blocco CSE offre la velocità di insorgenza, l'efficacia e la tossicità minima di un blocco subaracnoideo combinate con il potenziale di migliorare un blocco inadeguato o prolungare la durata dell'anestesia con supplementi epidurali; con l'epidurale, si può prolungare l'analgesia anche nel periodo postoperatorio. Sebbene la tecnica CSE sequenziale richieda un po' più di tempo rispetto alla tecnica CSE standard, è stato dimostrato che l'uso di dosi minime di anestetici locali riduce la frequenza e la gravità dell'ipotensione rispetto alle tecniche epidurali o spinali. Nonostante numerosi studi a sostegno della CSE, una revisione Cochrane del 2007 di 19 studi randomizzati che hanno coinvolto 2658 donne in travaglio ha concluso che la CSE offre pochi benefici rispetto all'analgesia epidurale convenzionale e non c'era differenza nella soddisfazione complessiva delle donne tra le due tecniche. Tuttavia, gli autori hanno riconosciuto che il CSE ha prodotto un inizio leggermente più rapido di un efficace sollievo dal dolore e una minore necessità di analgesia di salvataggio ed è stato associato a una minore ritenzione urinaria. Successivamente, Van de Velde ha criticato questa revisione Cochrane, affermando che un certo numero di studi ben eseguiti sono stati esclusi dall'analisi. Ha scritto: "Con l'analgesia epidurale convenzionale, esiste una più ampia variabilità inter-paziente rispetto al tempo di insorgenza dell'analgesia. Con CSE, il tempo di insorgenza è breve in tutti i pazienti, indipendentemente dagli altri fattori".
ANATOMIA FUNZIONALE CORRELATA A CSE
Quando si esegue un blocco epidurale, la distanza pelle-spazio epidurale (SED) e la distanza spazio epidurale posteriore (PED) sono misure che possono aiutare a ridurre la penetrazione involontaria della dura madre e le lesioni alle strutture neurali. La conoscenza di queste distanze è importante anche nella percentuale di successo dei blocchi epidurali. La PED, una misura della profondità dello spazio epidurale, è particolarmente importante con la tecnica CSE needle-through-needle (NTN). La sottovalutazione di questa distanza (breve sporgenza dell'ago spinale attraverso l'ago epidurale) comporterà una maggiore incidenza di insufficienza del blocco spinale.
Qualsiasi approccio non sulla linea mediana aumenterebbe anche il rischio di non raggiungere lo spazio subaracnoideo perché il sacco durale ha una forma triangolare con la parte superiore rivolta dorsalmente. La sovrastima della PED causerà un'eccessiva sporgenza dell'ago spinale, che può aumentare il rischio di danno neurale. Queste distanze sono state misurate utilizzando vari metodi, tra cui la risonanza magnetica (MRI), la tomografia computerizzata (TC), gli ultrasuoni e la misurazione della distanza da punta a punta del CSE o la quantità di sporgenza dell'ago spinale oltre l'ago di Tuohy. La distanza dal SED è più comunemente di 4 cm (50%) ed è di 4–6 cm nell'80% della popolazione secondo registrazioni dettagliate di 3200 casi. La larghezza della PED varia con il livello vertebrale, essendo la più ampia nella regione medio-lombare (5–6 mm) e diminuendo verso la colonna vertebrale cervicale. Nella regione mediotoracica, è di 3-5 mm sulla linea mediana e si restringe lateralmente. Nella regione cervicale inferiore, è solo 1.5-2 mm sulla linea mediana. Questi spazi sono anche correlati al rapporto peso/altezza e all'indice di massa corporea (BMI). Sulla base di queste misure, il design attuale della protrusione dell'ago spinale varia tra 10 e 15 mm oltre l'ago epidurale. Scopri Anatomia neuroassiale funzionale.
Spazio epidurale e legamento flavo
Lo spessore del legamento rosso, la distanza dalla dura madre e la distanza pelle-dura variano con l'area del canale vertebrale (vedi Tabella 1).
I due legamenti flavi sono variamente uniti (fusi) nella linea mediana e questa fusione o mancanza di fusione del legamento flavo si verifica a diversi livelli vertebrali nei singoli pazienti. Lirk et al hanno studiato l'incidenza delle lacune della linea mediana del legamento lombare flavum nei cadaveri imbalsamati. Sono stati ottenuti campioni di colonna vertebrale da 45 cadaveri umani. Le lacune nel legamento lombare flavum sono più frequenti tra L1 e L2 (22.2%) ma sono rare al di sotto di questo livello (L2–L3 = 11.4%, L3–L4 = 11.1%, L4–L5 = 9.3%, L5–S1 = 0). Pertanto, quando si utilizza un approccio della linea mediana, non si può fare affidamento sul legamento rosso per impedire l'ingresso nello spazio epidurale in tutti i pazienti.
TABELLA 1. Caratteristiche del legamento flavum a diversi livelli vertebrali.
| Website | Pelle al legamento (cm) | Spessore del legamento (mm) |
|---|---|---|
| Cervicale | - | 1.5-3.0 |
| toracica | - | 3.0-5.0 |
| Lombare | 3.0-8.0 | 5.0-6.0 |
| Caudale | Variabile | 2.0-6.0 |
Per una rassegna più completa, cfr Anatomia neuroassiale
TECNICA
Numerose revisioni hanno discusso i fattori tecnici relativi alle prestazioni e al successo di CSE. Sebbene la CSE sia considerata una tecnica relativamente nuova, nel 1937 Soresi descrisse effettivamente l'iniezione intenzionale di agenti anestetici all'esterno e all'interno dello spazio subaracnoideo. Un po' diverso dalla pratica attuale, Soresi ha utilizzato intenzionalmente un solo ago. Ha prima iniettato dell'anestetico locale nello spazio epidurale, quindi ha fatto avanzare l'ago e ha iniettato il resto del farmaco per causare un blocco subaracnoideo. Sebbene questa tecnica includesse sia l'anestesia spinale che quella epidurale, non è stato utilizzato alcun catetere. Nel 1979, Curelaru riportò il primo CSE con l'introduzione di un catetere epidurale attraverso un ago di Tuohy. L'inserimento del catetere è stato seguito da una dose di prova e quindi da una tradizionale puntura durale, che è stata eseguita in un interspazio diverso utilizzando un ago spinale calibro 26. Nello stesso anno, Brownridge suggerì l'uso del CSE per l'ostetricia. Ha descritto l'uso riuscito di CSE per taglio cesareo elettivo nel 1981. Nel 1982, la tecnica NTN CSE è stata descritta per la prima volta indipendentemente da Coates e Mumtaz e il suo uso attivo nella pratica ostetrica è stato pubblicato per la prima volta nel 1984 da Carrie. La popolarità della tecnica è iniziata alla fine degli anni '1990. Nella letteratura recente sono stati descritti diversi approcci per l'inizio del CSE.

Dal Compendio di Anestesia Regionale: Tecniche di infografica di anestesia spinale-epidurale combinata.
Tecnica ago attraverso ago
In contrasto con la descrizione iniziale di Soresi di CSE, in cui un singolo ago veniva introdotto nello spazio epidurale e poi fatto avanzare nello spazio subaracnoideo, la tecnica NTN attualmente preferita include l'uso di aghi epidurali e spinali separati. Tipicamente, lo spazio epidurale viene localizzato con un ago epidurale e una tecnica convenzionali, quindi un lungo ago spinale viene fatto passare attraverso l'ago epidurale fino a quando il liquido cerebrospinale appare nel centro dell'ago spinale. Il farmaco viene somministrato attraverso l'ago spinale nello spazio subaracnoideo, l'ago spinale viene rimosso e infine un catetere epidurale viene inserito nello spazio epidurale. Sebbene nella pratica clinica vengano utilizzate diverse tecniche CSE (inclusa la tecnica a due aghi, due interspazio), NTN è la tecnica CSE più utilizzata negli Stati Uniti.
Tecnica dell'ago separata
La tecnica CSE può essere eseguita utilizzando due aghi separati con la tecnica ad ago separato (SNT), con blocco spinale e posizionamento del catetere epidurale in uno o due interspazi diversi. Se il catetere epidurale viene posizionato per primo, è possibile testare il posizionamento corretto prima della somministrazione di farmaci spinali, riducendo potenzialmente il rischio di migrazione accidentale del catetere intravascolare o intratecale. Il posizionamento del catetere epidurale per primo può anche ridurre il rischio di danno neurale, che può verificarsi quando il catetere viene inserito dopo il blocco subaracnoideo, poiché la parestesia e altri segnali premonitori di posizionamento errato dell'ago possono essere assenti dopo la somministrazione di farmaci spinali.
Tuttavia, c'è anche il rischio di colpire il catetere epidurale con l'ago spinale. Alcuni autori lo considerano un rischio puramente ipotetico e hanno dimostrato che non è possibile perforare un catetere epidurale con aghi spinali di uso comune.
Cook et al hanno riportato una serie di 201 CSE consecutivi eseguiti con un nuovo SNT. Lo studio è stato progettato per evitare potenziali ed effettivi problemi associati alla tecnica CSE.
Cook et al hanno posizionato l'ago spinale nello spazio subaracnoideo e quindi hanno sostituito lo stiletto dell'ago spinale per fermare la perdita di liquido cerebrospinale. Successivamente, il catetere epidurale è stato posizionato attraverso un'intercapedine diversa e quindi restituito all'ago spinale per iniettare il farmaco subaracnoideo, evitando così l'inserimento del catetere epidurale in un paziente anestetizzato. Questo metodo di anestesia CSE, sebbene molto più lavoro, può essere associato ad alto successo e bassi tassi di complicanze. Indipendentemente da quale componente viene eseguito per primo, il principale svantaggio della tecnica a due aghi e due interspazi è che richiede più tempo per l'esecuzione e richiede due iniezioni separate.
Confronto di tecniche
La tecnica SNT presenta alcuni vantaggi teorici rispetto alla tecnica NTN. Consente il posizionamento del catetere epidurale prima dell'inizio del blocco spinale. Il SNT può quindi teoricamente ridurre il rischio di danno neurologico perché la parestesia e altri sintomi non sono mascherati. Poiché il catetere epidurale viene posizionato precocemente, si evitano i problemi che possono verificarsi a causa del posizionamento ritardato del catetere (problemi tecnici) dopo l'iniezione di una soluzione spinale iperbarica (come blocco neuroassiale regionale unilaterale, sacrale o lombare basso). Diversi studi hanno confrontato le tecniche NTN e SNT. Alcuni hanno segnalato un successo migliore e tassi di fallimento inferiori con l'SNT. Tuttavia, questi studi hanno anche riportato una maggiore accettazione da parte del paziente e un minor disagio con la tecnica NTN.
Backe et al, in uno studio prospettico randomizzato, hanno confrontato i risultati e le tecniche di NTN e SNT (doppio spazio) CSE in 200 pazienti con parto cesareo elettivo. I blocchi riusciti a T5 con le tecniche del doppio spazio e NTN erano rispettivamente 80 contro 54, odds ratio 0.29. SNT ha avuto una percentuale di successo maggiore rispetto alla tecnica NTN; il dermatomo T5 è stato raggiunto con meno manipolazioni correttive (aumento epidurale o blocchi ripetuti). Il mancato ingresso nello spazio intratecale una volta individuato lo spazio epidurale si è verificato in 29 pazienti nel gruppo NTN. Il tempo di preparazione per l'intervento chirurgico, tuttavia, è stato leggermente aumentato con SNT (15 minuti con SNT contro 12.9 minuti con NTN). Sadashivaiah et al hanno analizzato retrospettivamente i dati di 3519 parti cesarei elettivi eseguiti con la tecnica SNT. Hanno riportato un tasso di conversione in anestetico generale inferiore a causa del fallimento del blocco neuroassiale (0.23%) rispetto a quanto riportato in precedenza (0.8%-1.3%). Uno dei problemi con la tecnica NTN è che molti pazienti lamentano parestesie/disestesie o rispondono (movimento, smorfie, vocalizzazioni) alla puntura durale durante l'inserimento di un ago a punta di matita. Van den Berg et al. hanno confrontato gli effetti della soluzione salina rispetto all'aria per la perdita di resistenza (LOR) sull'occorrenza di questo disagio e hanno riferito che l'uso di soluzione salina è associato a un minor numero di risposte dei pazienti (18% contro 44%) al momento della somministrazione penetrazione. Sebbene il meccanismo di questa risposta ridotta con soluzione salina per LOR non sia chiaro, gli autori hanno ipotizzato che forse il posizionamento della soluzione salina nello spazio epidurale modulasse la sensibilità durale.
Tecniche per migliorare il successo e la sicurezza della combinazione spinale-epidurale
Il successo di un blocco CSE dipende fortemente dall'accurata incannulazione dello spazio epidurale. L'identificazione dello spazio epidurale è tradizionalmente ottenuta con una tecnica LOR alla cieca. Con questa manipolazione degli aghi, in cui il feedback all'operatore è meramente tattile, può verificarsi una deviazione dell'asse della traiettoria dell'ago. A causa della forma triangolare del sacco durale, la deviazione dell'ago spinale dalla linea mediana farà sì che il sacco durale venga omesso, causando insufficienza della componente spinale o puntura durale non riuscita. Grau et al hanno eseguito la scansione ecografica in tempo reale della colonna lombare per fornire una lettura accurata della posizione della punta dell'ago e per facilitare l'esecuzione dell'anestesia CSE. Il loro scopo era stabilire un metodo meno invasivo per monitorare l'avanzamento dell'ago in tempo reale. Trenta partorienti programmate per il parto cesareo sono state randomizzate in tre gruppi uguali. Dieci pazienti di controllo hanno ricevuto l'anestesia CSE eseguita in modo convenzionale. Dieci hanno ricevuto ecografie con una tecnica offline. I restanti 10 hanno ricevuto l'imaging online della regione lombare durante la puntura. L'ago di Tuohy è stato inserito utilizzando l'approccio della linea mediana in tutti e tre i gruppi. Nel gruppo di controllo, CSE è stato eseguito utilizzando una tecnica NTN a spazio singolo con il metodo LOR standard a soluzione salina. Nel gruppo off-line, le immagini ecografiche sono state acquisite appena prima della puntura per migliorare la traiettoria dell'ago. Nel gruppo online, sono state riprese immagini ultrasoniche per monitorare e identificare la traiettoria dell'ago in tempo reale.
Gli autori hanno riportato che in entrambi i gruppi di ultrasuoni è stata riscontrata una significativa riduzione del numero di tentativi di puntura necessari (p < .036); il numero di interspazi necessari per la puntura è stato ridotto (p < .036); e il numero di manipolazioni con ago spinale è stato significativamente ridotto (p <.036). Il tenting durale è stato osservato in 9 su 10 del gruppo online (lunghezza della tenda 2.4 mm). Il blocco asimmetrico è stato osservato nel 10% di quelli nel gruppo di controllo, ma non in nessuno di quelli del gruppo ecografico. Gli autori hanno concluso che l'uso dell'imaging a ultrasuoni è stato ovviamente utile per trovare la traiettoria ideale dell'ago e per migliorare le condizioni di puntura mediante la dimostrazione dell'anatomia pertinente. Nella tecnica CSE NTN, non esiste un test pratico per confermare il corretto posizionamento del catetere epidurale. Tsui e colleghi hanno proposto l'uso di stimolatori nervosi per confermare il corretto posizionamento del catetere epidurale. Hanno studiato 39 pazienti ostetriche in travaglio, che hanno ricevuto cateteri epidurali (non CSE) per l'analgesia. È stata utilizzata una stimolazione elettrica a bassa corrente (da 1 a 10 mA) per confermare il corretto posizionamento del catetere epidurale (freccia Flextip plus calibro 19). Una risposta motoria positiva (del tronco o dell'arto) indicava che il catetere si trovava nello spazio epidurale. Hanno riferito che la sensibilità e la specificità di questo test erano rispettivamente del 100% e del 100%, con 38 test veri positivi e 1 test vero negativo. Un caso di migrazione intravascolare del catetere epidurale è stato rilevato utilizzando questo nuovo test ed è stato successivamente confermato da un test positivo dell'adrenalina. Se la risposta motoria si verifica solo con correnti maggiori (>10 mA) o non risponde affatto (prima di ricevere qualsiasi anestetico locale), il catetere è molto probabilmente al di fuori dello spazio epidurale. Se si verifica una risposta positiva a un milliamperaggio insolitamente basso (<1 mA), è probabile il posizionamento intratecale.
Il test di stimolazione elettrica potrebbe non essere applicabile quando la tecnica CSE viene utilizzata per la chirurgia, in cui vengono somministrate dosi anestetiche di anestetici locali per via intratecale prima del posizionamento del catetere epidurale. Quando si utilizza la tecnica CSE per l'analgesia del travaglio, questo test può essere utilizzato come metodo semplice e pratico per determinare il posizionamento del catetere epidurale. La dose di prova standard utilizzata negli Stati Uniti (3 ml di lidocaina all'1.5% con 1:200,000 di epinefrina) può aiutare a identificare il posizionamento intravascolare e intratecale, ma non verifica il posizionamento o la funzione epidurale appropriati.
FARMACI PER COMBINATO SPINALE-EPIDURALE
Il sufentanil e il fentanil, con o senza anestetici locali, sono più spesso somministrati per via intratecale per fornire analgesia alla donna in travaglio che riceve CSE. Le dosi abituali di sufentanil sono 2.5–10 μg; tuttavia, la maggior parte dei professionisti ora utilizza 2.5 o 5 μg. L'ED50 e l'ED95 per i pazienti in travaglio sono risultati rispettivamente di 2.6 e 8.9 μg. Le dosi di fentanil utilizzate sono in genere di 10-25 μg. La dose efficace mediana (ED50) e la dose efficace nel 95% della popolazione (ED95) per i pazienti in travaglio sono state rispettivamente di 5.5 e 17.4 μg. Sebbene gli studi originali utilizzassero dosi molto più elevate di oppioidi intratecali (10 μg di sufentanil e 25-50 μg di fentanil), studi successivi hanno suggerito l'uso di dosi più piccole, con effetti collaterali ridotti e un effetto analgesico simile.
La morfina, un oppioide idrosolubile altamente ionizzato, produce analgesia di lunga durata ma a lenta insorgenza (circa 60 minuti tra l'iniezione neuroassiale e l'esordio). Inoltre, può essere associato a un'incidenza inaccettabilmente elevata di effetti collaterali, come nausea, vomito, prurito, nonché alla potenziale depressione respiratoria ritardata. Questi effetti collaterali, insieme alla lenta insorgenza del sollievo dal dolore, limitano l'utilità della morfina intratecale per l'analgesia del travaglio. La meperidina intratecale (10 mg) può fornire un'analgesia affidabile in travaglio avanzato, ma è stata associata a un'elevata incidenza di nausea, vomito, ipotensione e alla necessità di un controllo della pressione sanguigna bassa. Inoltre, è l'unico oppioide che ha proprietà anestetiche locali intrinseche a dosi clinicamente appropriate bloccando la conduzione nervosa all'estremità prossimale della radice dorsale attraverso un meccanismo diverso dal blocco dei canali del sodio. Questo blocco di conduzione nervosa non è reversibile con il naloxone.
In molti pazienti, una singola iniezione intratecale di un oppioide liposolubile non è sufficiente a produrre analgesia per l'intera durata del travaglio. Se la seconda fase del travaglio è imminente, per ottenere una maggiore profondità di sollievo dal dolore, deve essere presa in considerazione la somministrazione subaracnoidea di anestetico locale più oppioidi. La combinazione di 2.5-5 μg di sufentanil più 2.5 mg di bupivacaina fornisce una rapida analgesia senza blocco motorio, allevia il dolore della seconda fase del travaglio e dura più a lungo del solo sufentanil. Sebbene i rapporti originali raccomandassero l'uso di 10 μg di sufentanil, Sia e colleghi hanno dimostrato che un adeguato sollievo dal dolore del travaglio potrebbe essere fornito in sicurezza somministrando metà della dose di sufentanil intratecale più bupivacaina.
Precedenti studi hanno tentato di determinare la ED50 della bupivacaina intratecale, definita come dose minima di anestetico locale (MLAD) o ED50 e quindi di utilizzarla per valutare l'effetto di diverse dosi di fentanil. È stato riscontrato che il MLAD della bupivacaina intratecale è di 1.99 mg e l'aggiunta di 5 μg di fentanil intratecale ha offerto un effetto di risparmio significativo simile a 15 o 25 μg di fentanil, con conseguente minor prurito ma con una durata d'azione ridotta. ED95 è stato stimato da quegli studi.
Whitty et al hanno eseguito uno studio di determinazione della dose up-down per determinare l'ED95 per la bupivacaina intratecale (più clinicamente rilevante di quella calcolata dall'ED50) quando combinata con una quantità fissa di fentanil. Hanno raccomandato 1.75 mg di bupivacaina con 15 μg di fentanil per alleviare in modo affidabile e rapido il dolore delle partorienti nella fase attiva del travaglio. Al Jackson Memorial Hospital (Miami, FL), attualmente utilizziamo 1.25 mg di bupivacaina più 15 μg di fentanil come farmaco per la colonna vertebrale. Levin et al hanno confrontato una dose standard di bupivacaina intratecale con sufentanil per l'analgesia CSE utilizzando due dosi di ropivacaina (2 e 4 mg) con sufentanil. Hanno concluso che entrambi gli anestetici locali hanno fornito una durata simile dell'analgesia del travaglio con effetti collaterali equivalenti. Scopri Anestetici locali.
COMPLICAZIONI E PREOCCUPAZIONI DELLA TECNICA CSE
Fallimento della componente spinale
Il metodo più comune per eseguire un CSE è la tecnica NTN a interspazio singolo. Il mancato raggiungimento di un blocco spinale con questa tecnica è stato segnalato nel 10%-15% dei casi in passato,111,112 sebbene in mani esperte questo rischio possa raggiungere il 2%-5%.
Possibili cause per il fallimento di CSE includono quanto segue:
1. Ago spinale troppo corto. L'ago non si estende abbastanza oltre la punta epidurale o tende la dura. Holloway e Telford hanno osservato la distanza dall'identificazione dello spazio epidurale alla penetrazione della dura madre in 31 pazienti durante l'uso di un ago di Tuohy per eseguire una puntura durale deliberata per l'inserimento di drenaggi lombari. Sebbene molti libri di testo di riferimento indichino distanze minori dalla posizione degli spazi epidurali alla puntura durale, questi autori hanno trovato una distanza inaspettatamente grande fino a 2.25 cm e hanno ipotizzato che il tending della dura da parte dell'ago spinale atraumatico smussato potrebbe essere la causa di questo risultato.
2. Mancato inserimento della dura. Ciò può verificarsi con aghi di calibro molto piccolo che mancano della rigidità per perforare la dura madre. Come postulato da Holloway e Telford, l'assenza di pressione spaziale epidurale negativa limita il gradiente di pressione transdurale e minimizza le forze reattive attraverso la dura madre. Pertanto, la penetrazione della dura (una membrana relativamente resistente) richiede una notevole forza reattiva.
3. Divergenza dalla linea mediana. Ciò può causare il passaggio dell'ago spinale dalla dura madre, nonostante sia stato identificato lo spazio epidurale.
4. Uso di un ago spinale lungo di piccolo calibro. Un lungo ago spinale di piccolo calibro può penetrare nella dura madre e quindi avanzare troppo (verso lo spazio epidurale anteriore) a causa del ritardo nel reflusso del liquido cerebrospinale.
5. Uso di un lungo ago spinale a punta di matita. Un altro potenziale problema potrebbe verificarsi con i lunghi aghi spinali a punta di matita attualmente utilizzati. L'ago spinale può essere mal ancorato perché si trova nell'ago epidurale e non è trattenuto saldamente nel tessuto. Pertanto, con l'ago spinale suscettibile di muoversi durante l'iniezione, il farmaco può essere somministrato solo parzialmente nello spazio subaracnoideo. La capacità di tenere costantemente l'ago spinale richiede pratica ma si impara facilmente.
6. Ritardare il posizionamento del catetere epidurale. Dopo la somministrazione del farmaco subaracnoideo, può verificarsi un ritardo nel posizionamento del catetere epidurale. Questo di solito è breve e senza conseguenze, ma secondo alcuni autori,
può alterare le caratteristiche finali del blocco. Questa complicazione è di maggiore importanza clinica quando si esegue CSE per parto cesareo. Tuttavia, se si verifica un ritardo e il blocco non raggiunge l'altezza ottimale, il catetere epidurale può essere utilizzato per integrare il blocco.
La maggior parte dei modelli di aghi attuali consente l'estensione dell'ago spinale di 12–15 mm oltre la punta dell'ago di Tuohy. Gli aghi eccessivamente lunghi, tuttavia, pongono problemi di manipolazione e profondità di posizionamento. La deviazione dalla linea mediana allungherà la distanza epidurale-durale e potrebbe anche far sì che l'ago spinale manchi lo spazio spinale lateralmente (Figure 1 e 2). Inoltre, la normale soluzione fisiologica senza conservanti utilizzata per identificare lo spazio epidurale può essere interpretata erroneamente come liquido cerebrospinale.
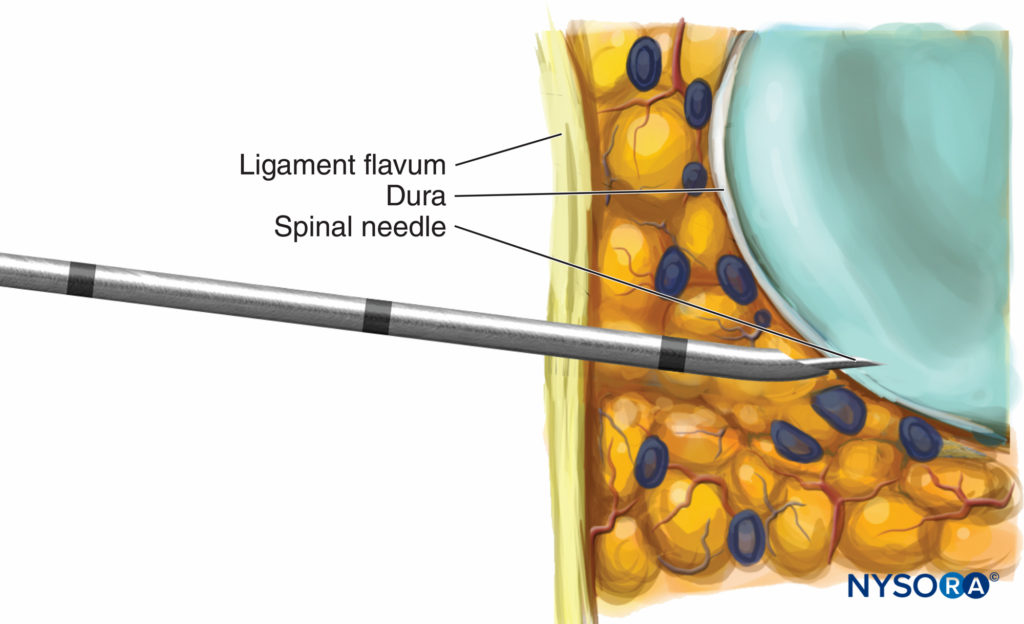
FIGURA 1. Deviazione laterale dell'ago epidurale.
Complicanze associate alla migrazione spinale del catetere epidurale
o somministrazione intratecale di farmaci epidurali
Posizionamento subaracnoideo di previsto
Catetere epidurale
Uno dei problemi con la tecnica CSE è che il catetere epidurale può passare involontariamente attraverso il foro della puntura durale nello spazio subaracnoideo durante la tecnica CSE. Ciò sembra più probabile con la tecnica NTN CSE rispetto alla SNT o con aghi epidurali con fori posteriori (Figure 3
). Sebbene questo possa sembrare un raro problema teorico, diverse pubblicazioni ne hanno segnalato il verificarsi. Angle et al hanno studiato i fattori che contribuiscono al passaggio involontario del catetere subaracnoideo dopo il posizionamento epidurale con un modello in vitro utilizzando tessuto durale umano. In quello studio, la dura è stata perforata con Whitacre calibro 25® aghi spinali. La probabilità che il catetere entri nello spazio subaracnoidale è stata confrontata tra la dura intatta, rispetto alla dura con evidenti punture dell'ago epidurale e singole punture dell'ago spinale Whitacre calibro 25 dopo una tecnica CSE.

FIGURA 3. Ago epidurale con foro posteriore.
Hanno concluso che è improbabile che il passaggio del catetere avvenga in presenza di una dura madre intatta o dopo una tecnica CSE semplice. Pertanto, il passaggio subaracnoideo involontario del catetere epidurale suggerisce un danno durale con l'ago epidurale.
Holtz et al hanno studiato il possibile passaggio del catetere epidurale nello spazio subaracnoideo in una preparazione anatomica. In 10 serie di esperimenti, il compartimento epidurale è stato inserito con un ago Tuohy calibro 18. La puntura spinale (ago di Quincke calibro 27 o 29) è stata eseguita con la tecnica NTN. Successivamente, il lato interno del compartimento intratecale è stato esaminato endoscopicamente per la penetrazione del catetere epidurale. Allo stesso modo, l'endoscopio è stato inserito per via epidurale per visualizzare i movimenti del catetere epidurale nel compartimento epidurale. In questo modello di condizioni fisiologiche intratecali simulate, utilizzando una tecnica NTN spaziale, non sono stati in grado di rilevare il passaggio intratecale del catetere epidurale.
Holmstrom e colleghi, in uno studio di epiduroscopia percutanea utilizzando cadaveri freschi, hanno anche riferito che era impossibile forzare un catetere epidurale nello spazio subaracnoideo dopo una singola perforazione della dura madre con un ago spinale di piccolo calibro. Tuttavia, hanno scoperto che il rischio di migrazione del catetere intratecale aumentava a circa il 5% dopo molteplici punture durali con l'ago spinale. Nello stesso studio è stata chiaramente dimostrata la penetrazione durale del catetere epidurale dopo una puntura durale con un ago di Tuohy.
È controverso se l'incidenza di un passaggio involontario del catetere epidurale nello spazio subaracnoideo sia aumentata con CSE rispetto alla sola tecnica epidurale standard. Pertanto, indipendentemente dalla tecnica utilizzata, tutti i farmaci epidurali devono essere somministrati in dosi incrementali.
Diffusione subaracnoidea dell'epidurale
Farmaci somministrati
Leighton e colleghi hanno riferito che, a seguito di un CSE, una dose di anestetico locale epidurale produrrà un livello dermatomico più elevato del previsto, presumibilmente a causa del flusso subaracnoideo del farmaco. Tuttavia, quando usato per l'analgesia del travaglio, a meno che la dura madre non venga rotta con l'ago epidurale o non vengano somministrati grandi volumi in bolo, il flusso non dovrebbe essere clinicamente significativo. Suzuki et al hanno scoperto, in pazienti non gravide, che la puntura durale utilizzando un ago spinale Whitacre calibro 26 prima dell'iniezione epidurale aumentava la diffusione caudale dell'analgesia indotta da anestetici locali epidurali senza alcun cambiamento nella diffusione cefalica.
Holtz et al hanno studiato endoscopicamente il possibile passaggio dell'anestetico epidurale attraverso il foro della puntura durale nel compartimento del liquido cerebrospinale in una preparazione anatomica. Anche 1 ora dopo la somministrazione epidurale di 20 ml di anestetico locale colorato con blu di metilene (bupivacaina 0.5%, isobarico), non è stato possibile rilevare alcun passaggio di anestetico locale nel compartimento intratecale sotto monitoraggio endoscopico continuo.
Uno studio di Kamiya et al ha misurato la concentrazione di lidocaina nel liquido cerebrospinale dopo somministrazione epidurale in diversi interspazi con o senza precedente anestesia spinale. Hanno concluso che non vi era alcuna differenza nelle concentrazioni di lidocaina nel liquido cerebrospinale con o senza foro meningeo. Gli autori hanno spiegato la possibile ragione della mancanza di differenza nella concentrazione di lidocaina come segue: la lidocaina penetra facilmente attraverso il tessuto meningeo e molto probabilmente questa efficienza di trasferimento non è stata influenzata dalla presenza di un piccolo foro meningeo. L'equilibrio della concentrazione di lidocaina nel liquido cerebrospinale, vicino al sito di somministrazione, verrebbe raggiunto in pochi minuti grazie a questa rapida penetrazione.
Detto diversamente, la quantità di anestetico locale che attraversa il piccolo foro nella dura è banale se confrontata con la quantità che attraversa le meningi. Questo studio ha confermato che la CSE è sicura e che i fori durali non hanno un'influenza clinicamente significativa sulla durata o sull'estensione dei blocchi spinali nei pazienti sottoposti a parto cesareo. I dati di diversi studi clinici sulla tecnica CSE non hanno indicato un aumento della diffusione del blocco sensoriale dovuto alla fuoriuscita subaracnoidea dei farmaci somministrati per via epidurale.
Tuttavia, l'entità del flusso è una funzione del diametro dell'ago spinale e il rischio può essere aumentato utilizzando un ago spinale più grande o in presenza di un foro praticato con un ago di Tuohy. La possibilità di questo rischio è supportata da segnalazioni di blocco spinale elevato o totale durante l'anestesia epidurale somministrata a seguito di perforazione durale non intenzionale con l'ago epidurale. La somministrazione di una dose di prova per il posizionamento spinale di un catetere epidurale può essere problematica e l'aspirazione può fallire, ma è stato riscontrato che le dosi di prova rilevano più cateteri intratecali rispetto alla sola aspirazione durante l'analgesia del travaglio.
Nonostante gli studi che hanno riportato che la migrazione intratecale è molto rara e che il flusso non dovrebbe produrre complicazioni clinicamente rilevanti, si avverte il lettore che farmaci o cateteri epidurali possono migrare nello spazio spinale dopo CSE. Pertanto, tutte le dosi epidurali devono essere incrementali e i pazienti che ricevono infusioni epidurali continue per analgesia devono essere controllati circa ogni ora per escludere un blocco motorio o sensoriale eccessivo che potrebbe essere indicativo di somministrazione intratecale involontaria di farmaci.
Ipotensione
Il blocco subaracnoideo indotto da CSE (usando LOR all'aria) rende un livello di anestesia sensoriale più elevato rispetto a SSS quando è stata iniettata una massa identica di anestetico intratecale? Goy et al hanno condotto uno studio prospettico randomizzato confrontando CSE (usando LOR per aria) e SSS su 60 pazienti sottoposti a procedure ginecologiche minori e hanno concluso che il blocco subaracnoideo indotto da CSE produce una maggiore anestesia sensomotoria (p <.01) e un recupero prolungato (p < .05) rispetto a SSS. Hanno anche riscontrato un'incidenza più frequente di ipotensione e uso di vasopressori nel gruppo CSE (p <.05), nonostante l'uso di dosi identiche di farmaci intratecali. Un altro studio ha riportato risultati simili quando sono stati utilizzati solo 4 ml di aria come parte della tecnica LOR. L'obiettivo di quello studio era di determinare l'ED50 della bupivacaina iperbarica intratecale per CSE e SSS utilizzando la tecnica di allocazione sequenziale up-down. Sessanta partecipanti sono stati assegnati a due gruppi in un disegno di studio prospettico, randomizzato e in doppio cieco. Hanno concluso che, in condizioni cliniche simili, l'ED50 della bupivacaina iperbarica intratecale in CSE era inferiore del 20% rispetto a quella in SSS. Sebbene il meccanismo che spiega questo risultato non sia stato determinato, una possibile spiegazione è che la tecnica LOR to air in CSE potrebbe introdurre sacche d'aria all'interno dello spazio epidurale. La risonanza magnetica ha dimostrato che sacche d'aria residue si estendono fino a tre segmenti vertebrali lombari e comprimono il sacco tecale lombare dorsalmente e lateralmente. Ciò potrebbe potenzialmente comportare una riduzione del volume del liquido cerebrospinale lombosacrale e aumentare l'entità dell'anestesia sensoriale.
La somministrazione epidurale di farmaci sembra influenzare il contenuto tecale e quindi influenzare la diffusione del precedente blocco subaracnoideo indotto. L'entità di questo effetto dipende dall'intervallo di tempo tra le iniezioni e dal volume dell'epidurale iniettato. Inizialmente, il meccanismo proposto per questo effetto era la perdita subaracnoidea dei farmaci somministrati per via epidurale. L'ipotensione può verificarsi in seguito alla somministrazione intratecale di fentanil o sufentanil, anche se non si verifica il blocco simpatico. Tuttavia, gli effetti emodinamici del fentanil intratecale sono generalmente di natura benigna e possono essere effettivamente dovuti a una diminuzione delle catecolamine secondaria al sollievo dal dolore. La vasodilatazione dovuta a simpatectomia, tuttavia, provoca una diminuzione del precarico, dell'indice diastolico finale e dell'indice di ictus e un aumento della frequenza cardiaca. Poiché l'indice telediastolico e l'indice di ictus sono rimasti relativamente stabili e la frequenza cardiaca è diminuita in uno studio di Mandell e colleghi, questi autori hanno concluso che l'ipotensione osservata non era dovuta alla vasodilatazione. Gli episodi ipotensivi successivi alla somministrazione di oppioidi neuroassiali per il travaglio sono transitori, facilmente trattabili e non necessariamente associati a variazioni avverse della frequenza cardiaca fetale.
Lesione neurologica
Le complicanze neurologiche direttamente correlate all'anestesia spinale possono essere causate da traumi, ischemia del midollo, infezioni e neurotossicità.
Trauma dell'ago
Il trauma indotto dall'ago o dal catetere raramente provoca lesioni neurologiche permanenti. Tuttavia, Horlocker et al, in una revisione retrospettiva di 4767 anestetici spinali consecutivi per complicanze del sistema nervoso centrale, hanno concluso che la presenza di parestesia durante il posizionamento dell'ago aumenta significativamente il rischio di parestesia persistente (p <.001). In quella revisione, la parestesia è stata provocata durante il posizionamento dell'ago in 298 (6.3%) casi. Sei pazienti hanno riportato dolore (parestesie persistenti) alla risoluzione dell'anestetico spinale; quattro di questi individui hanno avuto dolore che si è risolto entro 1 settimana e il dolore dei restanti due si è risolto in 18-24 mesi. Secondo uno studio più recente di Bigeleisen sul blocco dei nervi periferici, la puntura del nervo e l'iniezione intraneurale non hanno portato invariabilmente a lesioni neurologiche. Ci sono alcune ragioni per un possibile aumento del rischio di sequele neurologiche a seguito della tecnica CSE. Nella tecnica NTN di CSE a spazio singolo, l'inserimento dell'ago epidurale e del catetere dopo la somministrazione di anestetici locali spinali può impedire l'identificazione di parestesie che possono avvertire l'anestesista di un posizionamento errato dell'ago. Una maggiore incidenza di parestesie durante CSE è un fattore riconosciuto. In effetti, è stato riportato che le parestesie si verificano fino all'11% dei pazienti sottoposti a CSE.
Browne et al hanno riportato un'incidenza del 14% di parestesie con l'ago Espocan (ago epidurale Tuohy calibro 18 con un lume extra nello smusso dell'ago) e un'incidenza del 42% con un ago epidurale Tuohy convenzionale. In uno studio prospettico randomizzato, McAndrew et al hanno riferito in modo simile che il 37% (17 su 46) delle donne nel gruppo NTN CSE e solo il 9% (4 su 43) nel gruppo SSS aveva parestesia all'inserimento dell'ago spinale (p <0.05) . L'attrezzatura utilizzata era un kit CSE calibro 16/26 e un ago spinale a punta di matita calibro 26 con introduttore (entrambi Sims Portex, Australia). Hanno ipotizzato che la maggiore incidenza di parestesie possa essere correlata a una penetrazione più profonda dello spazio subaracnoideo con la tecnica CSE. È interessante notare che in quello studio nessuno dei pazienti presentava sintomi neurologici persistenti all'esame al giorno postoperatorio 1. Holloway et al hanno condotto un'indagine pilota sulle esperienze degli anestesisti di sequele neurologiche a seguito di anestesia spinale e CSE nelle unità ostetriche nel Regno Unito. A causa della natura retrospettiva dell'indagine, molti problemi neurologici segnalati mancavano di dettagli. Tuttavia, non ci sono state differenze evidenti nell'incidenza dei problemi associati con CSE rispetto alle tecniche SSS.
Turner e Shaw hanno suggerito la possibilità che l'inserimento doloroso e il conseguente danno alla radice possano essere aumentati dall'uso di aghi spinali atraumatici a punta di matita. In quell'indagine, sono stati segnalati problemi con gli aghi Whitacre e Sprotte, ma nessuno con gli aghi Quincke. Tuttavia, i numeri che utilizzano gli aghi Quincke erano troppo piccoli per consentire l'analisi statistica. Più pericoloso del danno alla radice è il danno al midollo spinale stesso e in quell'indagine si sono verificati due casi di danno al cono, uno con CSE e uno con SSS. Questa complicazione non è colpa degli aghi atraumatici, ma piuttosto della tecnica. È importante ricordare che nel 19% dei pazienti il midollo spinale termina al di sotto di L1. Ancora più preoccupante, in oltre il 50% dei casi, lo spazio prescelto viene identificato in modo errato. Pertanto, è necessario selezionare uno spazio L3/L4 o inferiore per CSE o SSS.
Rischio di tossicità dei metalli in CSE
È stato affermato che durante la tecnica NTN CSE, minuscole particelle di metallo abrase dall'ago spinale dal bordo interno dell'ago di Tuohy possono essere introdotte nel compartimento epidurale o spinale. Per esaminare questa preoccupazione, Holst e colleghi hanno simulato la tecnica NTN in un modello in vitro. Hanno utilizzato la spettrografia di assorbimento atomico (AAS) per identificare le particelle di metallo abrase. Gli aghi sono stati quindi esaminati al microscopio elettronico. Non hanno riportato alcun aumento dei componenti della lega rilevati nella soluzione di risciacquo dopo una puntura doppia o quintuplicata rispetto alle misurazioni di controllo. Dopo cinque forature e maneggiando l'ago come di consueto, nessuna traccia di utilizzo è stata rilevata al microscopio elettronico sul bordo interno rettificato dell'ago di Tuohy.
Carotaggio dei tessuti
Il carotaggio tissutale è un fenomeno che può verificarsi durante una puntura lombare, in cui pezzi di tessuto vengono rimossi dall'ago mentre attraversa il tessuto e deposita i pezzi nello spazio subaracnoideo. Sebbene rari, esiti avversi come tumori epidermoidi iatrogeni intraspinali possono essere associati a questo fenomeno. Sharma et al hanno ipotizzato che la tecnica CSE introduca meno cellule epiteliali nello spazio subaracnoideo rispetto alla SSS senza l'uso di un introduttore. Tuttavia, questo studio non ha supportato l'ipotesi. Con entrambe le tecniche si sono verificati significativi carotaggi tissutali (CSE 88% e SSS 96%).
Complicanze neurologiche infettive
Sebbene l'incidenza complessiva delle infezioni e delle loro sequele dopo il posizionamento di CSE sia percepita come estremamente bassa, il rischio relativo rispetto alle sole tecniche spinali o epidurali non è noto. In uno studio classico, Dripps e Vandam non hanno riportato prospetticamente alcun caso di meningite dopo 10,098 anestetici spinali. Phillips et al inoltre non hanno segnalato casi dopo una revisione prospettica di 10,440 di questi casi. Questi studi hanno incluso pazienti sottoposti a operazioni ostetriche e urologiche, note per essere associate a batteriemia perioperatoria. Tuttavia, case report di meningite in seguito a CSE sono apparse sui giornali a partire dalla metà degli anni '1990.
Teoricamente, si ritiene che la CSE sia associata a un rischio maggiore di meningite rispetto alla sola epidurale perché la dura (barriera protettiva per il sistema nervoso centrale) viene perforata deliberatamente durante la CSE e quindi un corpo estraneo, un catetere epidurale, viene posizionato nelle vicinanze. Il catetere epidurale può trovarsi vicino al foro durale ed è un potenziale focolaio di infezione, soprattutto in seguito a batteriemia. La contaminazione dello spazio subaracnoideo può verificarsi da sanguinamento dovuto a trauma dell'ago in un paziente batteriemico o dal fallimento di una tecnica asettica.
Diversi studi hanno dimostrato che le maschere facciali impediscono la dispersione in avanti degli organismi dalle vie aeree superiori e la dispersione verso il basso durante la conversazione e il giro della testa. Nonostante ciò, nel 1996 un sondaggio postale tra i membri della Obstetric Anesthetists Association nel Regno Unito ha rilevato che oltre la metà degli intervistati non indossava abitualmente maschere per il viso durante l'esecuzione dell'anestesia neuroassiale. Nel 2007, per la prima volta, il Comitato consultivo per le pratiche di controllo delle infezioni sanitarie (HICPAC) ha raccomandato di indossare maschere chirurgiche durante le procedure spinali per prevenire le infezioni. Questa raccomandazione è stata formulata in risposta a diverse segnalazioni di meningite a seguito di procedure di mielografia.
Nel 2008, tre casi di meningite batterica in donne dopo il parto sono stati segnalati al Dipartimento della Salute dello Stato di New York. Tutte e tre le donne hanno ricevuto CSE per il travaglio. Streptococcus salivarius (un normale commensale della flora orale) è stato coltivato dal liquido cerebrospinale di due pazienti. L'anestesista responsabile di tutti e tre i casi ha riferito l'uso di routine delle maschere durante le procedure neuroassiali. Tuttavia, il personale ha riferito che era comune avere visitatori smascherati presenti nella stanza durante queste procedure. L'ospedale ha istituito nuove politiche per ridurre al minimo i visitatori e richiedere maschere per tutte le persone nella stanza durante le procedure di analgesia neuroassiale del travaglio. Nel 2009, due casi simili sono stati segnalati al Dipartimento della Salute dell'Ohio. L'anestesista responsabile di questi due casi non indossava la mascherina. Le colture del liquido cerebrospinale di entrambi i pazienti hanno rivelato S. salivarius e uno di loro è morto per meningoencefalite suppurativa. Nel 2009, Sankovsky et al hanno anche riportato un caso di meningite da S. salivarius successivo a CSE per travaglio in un paziente primigravide sano. L'anestesista indossava guanti sterili e una maschera, ma la maschera era stata indossata durante le procedure precedenti. Questi casi evidenziano l'importanza di aderire alle raccomandazioni stabilite per il controllo delle infezioni durante le procedure neuroassiali, che includono l'uso di maschere, lavarsi le mani e l'aderenza alla tecnica asettica. È importante che la maschera facciale sia ben fissata per coprire la bocca e il naso e non venga riutilizzata.
Mal di testa e dolore al collo o rigidità del collo in un paziente che ha recentemente ricevuto un'anestesia spinale è spesso attribuita a cefalea da puntura postdurale (PDPH). Un caso clinico ha evidenziato i pericoli associati alla mancata diagnosi di meningite. La paziente è stata erroneamente diagnosticata come affetta da endometrite quando si è presentata con mal di testa, vomito e febbre per 2 giorni dopo l'analgesia epidurale non complicata per il travaglio. Le sue condizioni sono peggiorate rapidamente e la meningite non è stata considerata una diagnosi fino a quando non è stato troppo tardi. Successivamente è morta in terapia intensiva.
Sindrome di Cauda Equina
La bupivacaina iperbarica viene spesso somministrata per via intratecale durante l'anestesia con CSE. Sebbene i problemi neurologici siano per lo più riportati in seguito alla somministrazione di lidocaina o mepivacaina, sono stati segnalati alcuni casi di sindrome della cauda equina in seguito a dosi ordinarie di bupivacaina intratecale in una tecnica CSE. Tariq ha riportato un caso di un uomo di 83 anni che ha sviluppato la sindrome della cauda equina dopo un'anestesia CSE senza incidenti per l'artroplastica elettiva del ginocchio.
Takasu et al hanno riferito di una partoriente di 29 anni che ha sviluppato la sindrome della cauda equina in seguito a CSE senza incidenti con bupivacaina iperbarica per parto cesareo. Kubina et al hanno anche descritto due casi di cauda equina a seguito di CSE senza incidenti con bupivacaina iperbarica. Uno dei pazienti, tuttavia, soffriva di stenosi spinale, il che potrebbe spiegare questa complicanza. Kato et al hanno descritto un caso di sindrome della cauda equina in seguito a CSE con una dose ordinaria di bupivacaina iperbarica in un paziente anziano senza stenosi spinale. Si pensa che la mancanza di una guaina protettiva nella cauda equina quando i nervi spinali e le radici passano attraverso la dura li renda particolarmente soggetti a lesioni dovute ad alte concentrazioni di anestetici locali.
Mal di testa da puntura postdurale
L'incidenza di PDPH dopo la tecnica CSE è controversa; alcuni autori hanno riportato un'incidenza ridotta rispetto alla sola tecnica epidurale, mentre altri riportano un'incidenza aumentata. Balestrieri ha riferito che i pazienti che hanno ricevuto l'analgesia epidurale convenzionale avevano maggiori probabilità di subire una puntura durale accidentale (aumento del doppio; epidurale vs. CSE = 4.2% vs. 1.7%). Hanno offerto due possibili spiegazioni per questo risultato. Il primo motivo era che di solito sceglievano CSE per le donne che erano più spesso in travaglio precoce e riservavano l'analgesia epidurale per i pazienti nella fase attiva più dolorosa del travaglio. Pertanto, i pazienti nel gruppo epidurale avevano maggiori probabilità di muoversi durante la procedura e quindi causare un "colpo umido". In secondo luogo, durante la CSE, se incerto sulla posizione dell'ago epidurale, l'ago spinale potrebbe essere inserito per cercare il liquido cerebrospinale e l'ago epidurale non è avanzato oltre dopo aver visto il liquido cerebrospinale nell'ago spinale.
Altri fattori possono anche ridurre l'incidenza di PDPH dopo la tecnica CSE. È stato dimostrato che la somministrazione di oppioidi intratecali riduce l'incidenza di PDPH. La successiva infusione di anestetico locale epidurale aumenta la pressione subaracnoidea e può aiutare a ridurre l'incidenza di PDPH dopo CSE. Dunn et al. ha sostenuto che la puntura durale intenzionale coinvolta nella tecnica CSE aumenterebbe il rischio di PDPH nei pazienti ostetrici rispetto alla sola analgesia epidurale. L'uso di aghi spinali atraumatici a punta di matita di piccolo calibro (come Whitacre, Pencan, Sprotte e Gertie Marx) ridurrà notevolmente l'incidenza di PDPH nei pazienti che ricevono CSE.
Chan e Paech hanno riportato tre casi di perdita persistente di liquido cerebrospinale a seguito di un'analgesia CSE senza incidenti per il travaglio. È stato confermato che il liquido fuoriuscito era liquido cerebrospinale in due casi mediante il test di immunofissazione della β2-trasferrina. Nessuno dei pazienti ha sviluppato PDPH o altre complicazioni. Howes e Lenz hanno anche riportato una fistola cutanea del liquido cerebrospinale in due pazienti dopo anestesia epidurale (non CSE) per alleviare il dolore postoperatorio. Entrambi i pazienti hanno sviluppato PDPH solo dopo la rimozione dei cateteri e sono stati trattati con successo con cerotto autologo.
Per ulteriori informazioni, vedere Mal di testa da puntura postdurale.
Complicanze legate all'analgesia del travaglio
Bradicardia fetale
Rapporti in letteratura hanno suggerito un aumento della frequenza di tracciati non rassicuranti della frequenza cardiaca fetale (FHR) e bradicardia fetale associata a CSE. L'eziologia della bradicardia fetale dopo CSE rimane elusiva, ma può essere correlata a una riduzione acuta dei livelli circolanti di catecolamine materne dopo l'inizio quasi immediato dell'analgesia. Inoltre, è stato ipotizzato che uno squilibrio tra i livelli di adrenalina e noradrenalina (diminuzione dei livelli di adrenalina in presenza di livelli elevati di noradrenalina) provoca effetti incontrastati dei recettori α-adrenergici sul tono uterino con aumento della resistenza vascolare uterina che porta a una diminuzione del flusso sanguigno uterino.
Una meta-analisi di Mardirosoff e colleghi ha rilevato un rischio relativo di 1.81 di avere anomalie FHR quando sono stati utilizzati oppioidi intratecali. Tuttavia, il rischio di un successivo parto cesareo non è aumentato. Vi sono prove di una relazione tra dose e di una maggiore incidenza di preoccupanti anomalie FHR con dosi più elevate di oppioidi. Nicolet et al hanno condotto uno studio prospettico per identificare i fattori materni implicati nella bradicardia fetale dopo CSE per il dolore del travaglio. Hanno scoperto che il livello dei punteggi del dolore materno al momento della richiesta di analgesia del travaglio e l'età materna erano predittori indipendenti di bradicardia fetale dopo analgesia neuroassiale per il travaglio.
La bradicardia fetale risultante era generalmente di breve durata e in genere si risolveva entro 5-8 minuti. Uno studio retrospettivo su 1240 pazienti che hanno ricevuto analgesia da travaglio regionale (per lo più CSE) e 1140 pazienti che hanno ricevuto farmaci sistemici o nessuna analgesia non ha dimostrato differenze significative nel tasso di parto cesareo, con tassi rispettivamente dell'1.3% e dell'1.4%. Lo studio ha anche riportato che non erano necessari parti cesarei di emergenza per "stress" fetale acuto in assenza di indicazioni ostetriche fino a 90 minuti dopo la somministrazione intratecale di sufentanil. Anche uno studio prospettico randomizzato di Skupski et al non ha riscontrato differenze nel tasso di decelerazione prolungata tra l'epidurale del travaglio e il CSE per il travaglio (3.2% contro 6.2%, rispettivamente; p = 0.43).
ATREZZATURA
La tecnica CSE ha guadagnato popolarità e accettazione, soprattutto in ostetricia. Sono stati prodotti kit speciali per CSE (ad es. B Braun Medical Ltd. comprendente l'ago Tuohy standard da 16 gauge e 8 cm con un ago spinale Quincke calibro 26). Varie preoccupazioni della tecnica CSE hanno portato ad alcune modifiche degli aghi utilizzati.
Per dirigere il catetere epidurale lontano dal sito della puntura durale, Rawal et al. hanno raccomandato la rotazione dell'ago epidurale di 180° dopo la puntura durale. Questa manovra dirige il catetere epidurale a 2–2.5 mm dal sito di puntura durale. Tuttavia, Meikljohn, utilizzando la dura madre post mortem, ha dimostrato che la rotazione dell'ago epidurale ha ridotto significativamente la forza richiesta per perforare la dura madre e quindi potrebbe provocare un colpetto bagnato.
Recentemente sono stati resi disponibili kit CSE progettati con un orifizio nella curva posteriore (foro posteriore) dell'ago epidurale per il passaggio separato dell'ago spinale (Figure 4 ). Questo ago e altri simili possono ridurre la probabilità di passaggio durale del catetere epidurale dirigendo il catetere lontano dal sito di puntura durale. Tuttavia, l'ago spinale potrebbe non passare sempre attraverso l'orifizio dell'ago spinale e potrebbe uscire attraverso la punta di Huber, perdendo così il vantaggio del foro posteriore (Figure 5 ).
FIGURA 4. Kit combinato spinale-epidurale con un orifizio nella curva posteriore per il passaggio separato dell'ago spinale.
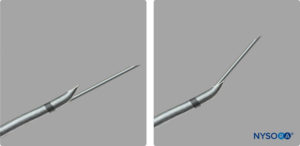
FIGURA 5. Kit combinato spinale-epidurale con ago spinale in uscita dal foro posteriore e punta Huber.
Joshi e McCarroll hanno suggerito una tecnica per migliorare l'uscita dell'ago spinale attraverso l'orifizio dell'ago spinale. La tecnica modificata consisteva nell'allineare prima l'orifizio smussato dell'ago spinale nella stessa direzione dello smusso di Tuohy e quindi piegare l'ago spinale di 10° verso lo smusso di Tuohy mentre avanzava attraverso l'ago di Tuohy. Questa tecnica guida la punta dell'ago spinale ad uscire attraverso il foro posteriore. Pan, in uno studio prospettico randomizzato, ha valutato il tasso di successo dell'ago spinale che esce attraverso l'orifizio dell'ago spinale in due kit di aghi CSE a lume singolo, doppio orifizio comunemente disponibili. Gli studi sui kit CSE sono stati prima il kit Espocan CSE (Braun Medical Ltd.) che consiste in un ago Tuohy standard 18 gauge con un ago spinale Quincke calibro 26 che si estende 12 mm oltre la punta dell'ago Tuohy attraverso il foro posteriore . La manica sull'ago spinale è stata progettata per guidare l'ago spinale ad uscire attraverso il foro posteriore. Il secondo è stato il kit Espocan CSE (Braun Medical Ltd.), che consiste nello stesso ago epidurale con un ago spinale Sprotte calibro 27 senza maniche che si estende per 13 mm oltre la punta dell'ago Tuohy attraverso il foro posteriore. Hanno eseguito 1600 tentativi, che includevano la tecnica modificata descritta da Joshi e McCarroll. La tecnica modificata ha migliorato la percentuale di successo dell'uscita dell'ago spinale attraverso il foro posteriore dal 67% al 94% per il primo kit e dal 50% all'81% per il secondo kit; l'orientamento cefalico dello smusso dell'ago di Tuohy ha ulteriormente migliorato il tasso di successo rispettivamente al 96% e al 91%. Nel complesso, l'ago spinale con maniche ha avuto una migliore percentuale di successo rispetto all'ago spinale senza maniche.
La mancata uscita dell'ago spinale attraverso il foro posteriore può anche comportare la flessione dell'ago spinale e una minore sporgenza oltre la punta dell'ago di Tuohy. Ciò può contribuire all'aumento del tasso di fallimento della puntura durale. La lunghezza ideale della sporgenza dell'ago spinale è di almeno 12-13 mm. In uno studio prospettico randomizzato su 40 pazienti, Joshi e McCarroll hanno riportato un tasso di fallimento del ritorno del liquido cerebrospinale del 15% quando l'ago spinale sporgeva solo 10 mm oltre la punta dell'ago di Tuohy e lo 0% con una sporgenza di 13 mm. Riley et al hanno riportato risultati simili confrontando Sprotte calibro 24 (sporgenza di 9 mm oltre la punta del Tuhoy e 17% di mancato raggiungimento del liquido cerebrospinale) e Gertie Marx (sporgenza di 17 mm e tasso di fallimento dello 0%). Il numero di pazienti che sviluppavano PDPH e richiedevano un cerotto sanguigno era maggiore con Gertie Marx rispetto all'ago Sprotte. Tuttavia, questa differenza non era statisticamente significativa. È possibile che l'ago spinale più lungo abbia anche perforato l'aspetto anteriore della dura e quindi potrebbe aver causato una maggiore perdita di liquido cerebrospinale. Sono stati anche notati tassi maggiori di parestesia (aneddotica) con l'ago da 127 mm e l'ago Gertie Marx da 124 mm è stato suggerito come un eccellente compromesso.
Herbstman et al hanno confrontato quattro aghi spinali a punta di matita comunemente usati nella tecnica CSE e hanno riferito che aghi spinali più lunghi erano associati a parestesie significativamente più transitori (protrusione di Gertie Marx di 15 mm con un'incidenza del 29%; sporgenza di Whitacre di 10 mm con un'incidenza del 17% ). Il successo nell'ottenere il liquido cerebrospinale e l'incidenza di PDPH non differivano tra i quattro aghi.
L'ago spinale convenzionale nel kit CSE, che non si blocca all'interno dell'ago epidurale, può essere difficile da maneggiare e stabilizzare durante l'iniezione di farmaci per la colonna vertebrale. Lo spostamento dell'ago spinale durante l'aspirazione del liquido cerebrospinale e l'iniezione può provocare il fallimento dell'anestesia o può spingere l'ago spinale più in profondità, causando danni ai nervi o perforazione durale anteriore. Per ovviare a questo problema, Simsa ha suggerito un dispositivo di fissaggio esterno. Questo dispositivo, tuttavia, è alquanto complicato da maneggiare.
Recentemente sono stati introdotti aghi spinali con dispositivo di bloccaggio regolabile (ago CSEcure e Adjustable Durasafe CSE). Gli studi sulle estensioni bloccabili hanno riportato che forniscono condizioni sicure e stabili durante il posizionamento della siringa e l'iniezione. Tuttavia, entrambi gli studi hanno riportato una frequente incapacità di percepire la perforazione durale con gli aghi di bloccaggio (15.3% con CSFcure e 25% con Adjustable Durasafe). Non c'era una spiegazione chiara per questo.
In una tecnica CSE, a volte il catetere epidurale non può essere filettato o filettato per via intravascolare dopo l'iniezione dei farmaci intratecali. Per superare questo problema, è stato sviluppato un kit CSE a doppio lume e doppio orifizio in cui è possibile inserire un catetere epidurale in posizione prima di inserire l'ago spinale e il farmaco. Ciò è possibile perché ci sono due lumi separati per il catetere e l'ago spinale (Figure 6 ). Recentemente, un ago CSE a doppio lume è stato commercializzato in Europa (Epistar; Medimex, Germania).

FIGURA 6. Kit CSE a doppio lume e doppio orifizio.
TEMI CONTROVERSALI NELLA TECNICA CSE
Dose di prova
La questione se sia necessaria una dose di prova quando si somministra l'analgesia epidurale del travaglio è controversa. Poiché vengono comunemente utilizzate soluzioni molto diluite di LA e l'aspirazione è spesso diagnostica, alcuni autori ritengono che una dose di prova convenzionale non sia necessaria. Tuttavia, poiché l'aspirazione del catetere non è sempre predittiva (soprattutto quando si utilizza un catetere epidurale a orifizio singolo), altri mantengono l'importanza di una dose di prova per migliorare il rilevamento del posizionamento intratecale o intravascolare di un catetere epidurale.
Parte della controversia che circonda il test dei cateteri epidurali riguarda l'uso di epinefrina. È stato dimostrato che l'adrenalina produce un aumento affidabile della frequenza cardiaca nei volontari e nei pazienti chirurgici quando l'epidurale è stata localizzata in un vaso sanguigno. Tuttavia, nelle donne in travaglio, la variabilità della frequenza cardiaca materna dovuta al dolore delle contrazioni uterine può confondere l'interpretazione della risposta alla frequenza cardiaca e l'adrenalina per via endovenosa può avere effetti deleteri sul flusso sanguigno uterino.
I mezzi per migliorare l'affidabilità di una dose di prova dell'adrenalina includono l'iniezione della dose tra le contrazioni uterine e la ripetizione della dose di prova quando la risposta è equivoca. Tuttavia, la mancanza di sensibilità e specificità della dose di prova mette in dubbio la sua utilità come strumento diagnostico.
Leighton e colleghi hanno descritto un mezzo alternativo per testare un catetere epidurale per il posizionamento intravascolare. Hanno sostenuto l'iniezione di 1-2 ml di aria nel catetere epidurale mentre ascoltavano sopra il precordio con il monitor Doppler esterno materno per la prova dell'aria.
Con segnalazioni di somministrazione subaracnoidea di cloroprocaina, è possibile che in futuro questo agente venga utilizzato per testare i cateteri epidurali. Tuttavia, è necessaria cautela poiché è disponibile in commercio anche la cloroprocaina contenente conservanti. Se viene somministrata l'infusione continua di anestetico locale diluito e il paziente rimane a suo agio senza un blocco motorio, è altamente probabile che il posizionamento del catetere epidurale sia corretto. Cioè, se il catetere epidurale fosse intravascolare, il paziente dovrebbe avere un sollievo dal dolore inadeguato e se il catetere fosse subaracnoideo, si svilupperebbe un blocco motorio solido. Sebbene le infusioni di anestetici locali ultradiluiti non rappresentino una seria minaccia, ciò non è vero per gli anestetici locali concentrati utilizzati per la somministrazione chirurgica. Alcuni autori hanno suggerito che una dose di prova è essenziale per qualsiasi parto che riceve l'anestesia epidurale. Indipendentemente dalla tecnica utilizzata, la pratica sicura della somministrazione dell'analgesia epidurale del travaglio determina l'aspirazione iniziale del catetere, iniezioni incrementali e monitoraggio continuo per l'evidenza della tossicità dell'anestetico locale.
Posizionamento per CSE
I blocchi neuroassiali vengono spesso eseguiti con i pazienti in posizione seduta, in particolare gli individui obesi perché la linea mediana è facilmente riconoscibile. La posizione seduta ha dimostrato di consentire una migliore flessione spinale nelle partorienti. Inoltre, è stato dimostrato che la distanza dalla pelle allo spazio epidurale è significativamente maggiore quando la puntura epidurale è stata eseguita in posizione laterale rispetto alla posizione seduta. Questo cambiamento di distanza può causare lo spostamento del catetere quando il paziente viene ruotato dalla posizione seduta a quella laterale, con conseguente inadeguata analgesia.
Yun et al hanno confrontato gli effetti dell'induzione dell'anestesia CSE in posizione seduta rispetto a quella laterale in donne sane sottoposte a parto cesareo elettivo. La gravità dell'ipotensione, misurata dalla massima diminuzione percentuale della pressione sistolica rispetto al controllo, così come la sua durata, erano significativamente maggiori nel gruppo seduto (p <0.05). I pazienti del gruppo seduto richiedevano il doppio di efedrina per trattare l'ipotensione rispetto a quelli del gruppo in posizione supina. Il motivo della differenza nella gravità dell'ipotensione non era chiaro. Hanno ipotizzato che fosse correlato a un recupero più lento dal raggruppamento venoso negli arti inferiori quando si assume una posizione supina dalla posizione iniziale seduta. Questi autori hanno concluso che la posizione utilizzata per l'induzione del CSE dovrebbe essere considerata nei casi associati a un maggiore rischio materno o fetale di ipotensione.
L'insegnamento tradizionale è che la diffusione delle soluzioni intratecali iperbariche segue la gravità. Lewis et al hanno confrontato lo sviluppo dei blocchi spinali nella posizione laterale sinistra rispetto a una posizione supina a cuneo dopo aver eseguito il CSE in posizione seduta. I farmaci intratecali consistevano in 2 ml di bupivacaina iperbarica allo 0.5% con 15 μg di fentanil. La posizione laterale sinistra non ha prodotto un blocco unilaterale. La posizione laterale sinistra era associata a un esordio del blocco più lento (p = .004), ma alla fine produceva un blocco spinale simile nelle caratteristiche a quello ottenuto nella posizione a cuneo supino. È noto che la posizione laterale sinistra migliora la gittata cardiaca materna e il possibile beneficio per il feto può superare un esordio più lento.
SOMMARIO
La tecnica CSE è una metodica consolidata per vari tipi di chirurgia, in particolare in ostetricia. Nel nostro istituto, la tecnica CSE è la tecnica regionale più comunemente eseguita per l'analgesia del travaglio (97%) così come per il parto cesareo (54%). CSE offre molti vantaggi; fornisce un metodo per somministrare l'anestesia neuroassiale e l'analgesia in numerose situazioni cliniche.
La tecnica CSE offre i vantaggi delle tecniche sia spinali che epidurali e quindi ha un alto tasso di successo nel fornire l'anestesia regionale. CSE fornisce un rapido inizio e la capacità di titolare al livello sensoriale desiderato, controllare la durata del blocco e fornire analgesia postoperatoria. Un altro vantaggio del CSE è la facilitazione dell'ingresso dell'ago spinale nello spazio subaracnoideo. L'ago di Tuohy funge da guida per l'ago spinale quasi fino allo spazio subaracnoideo. Ciò consente l'uso degli aghi spinali atraumatici di calibro più piccolo, con i quali il PDPH è assente o raro.
Gli svantaggi del CSE sono che la tecnica combinata introduce potenziali effetti collaterali come PDPH, l'aumento del rischio di migrazione del catetere nello spazio subaracnoideo e parestesie transitorie dall'ago spinale. Sebbene il rischio sia basso, sono state suggerite e sviluppate una serie di modifiche dell'attrezzatura per evitare la penetrazione del catetere epidurale attraverso il foro durale praticato dall'ago spinale.
La lunghezza ideale della sporgenza dell'ago spinale oltre la punta dell'ago epidurale è di almeno 12-13 mm. È stato dimostrato che aghi spinali più lunghi sono associati a un'incidenza significativamente maggiore di parestesie transitorie. L'impossibilità di ottenere CSF attraverso l'ago spinale può verificarsi con aghi più corti (<10 mm di sporgenza) e provocare il fallimento della componente spinale della tecnica. L'errore CSE è anche correlato a un sito di puntura difettoso o a una deviazione dell'asse durante l'avanzamento dell'ago. Il rischio di infezioni, ematomi e danni neurologici aumenta con più tentativi e molteplici manipolazioni degli aghi, ma non è chiaro se la tecnica CSE aumenti questi rischi.
Continua a leggere Anestesia epidurale e analgesia
BIBLIOGRAFIA
- Rodgers A, Walker N, Schug S, et al. Riduzione della mortalità e morbilità postoperatorie con anestesia epidurale o spinale: risultati dalla panoramica di studi randomizzati. BMJ 2000;321:1493–1504.
- Buhre W, Rossaint R: Gestione perioperatoria e monitoraggio in anestesia. Lancetta 2003;362:1839–1846.
- Kehlet H, Wilmore DW: strategie multimodali per migliorare l'esito chirurgico. Am J Surg 2002;183:630–641.
- Holmström B, Laugaland K, Rawal N, et al: blocco epidurale spinale combinato contro blocco spinale ed epidurale per chirurgia ortopedica. Can J Anesth 1993;40:601–606.
- Stienstra R, Dahan A, Alhadi ZRB, et al: Meccanismo d'azione di un rabbocco epidurale in anestesia epidurale spinale combinata. Anesth Analg 1996;83:382–386.
- Stienstra R, Dilrosun-Alhadi BZR, Dahan A, et al: Il rabbocco epidurale nell'anestesia spinale-epidurale combinata: l'effetto del volume rispetto alla dose. Anesth Analg 1999;88:810–814.
- Blanshard HJ, Cook TM: uso combinato spinale-epidurale da parte di anestesisti ostetrici. Anestesia 2004;59(9):922–923.
- Norris MC. Sono cateteri epidurali spinali combinati affidabili. Int J Obsted Anaesth 2000;9:3–6.
- Reynolds F: danno al cono midollare in seguito ad anestesia spinale. Anestesia 2001;56:238–247.
- Cook TM: Tecniche combinate spinale-epidurali. Anestesia 2000; 55:42–64.
- Hughes D, Simmons SW, Brown J, Cyna AM: analgesia spinaleepidurale contro epidurale combinata durante il travaglio. Sistema di database Cochrane Rev 2003;(4):CD003401.
- Poulakka R, Pitkanen MT, Rosenberg PH: Confronto delle caratteristiche tecniche e del blocco di diverse tecniche combinate di anestesia spinale ed epidurale. Reg Anesth Antidolorifico 2001;26:17–23.
- Cherng YG, Wang YP, Liu CC, Shi JJ, Huang CC: Anestesia spinale ed epidurale combinata per isterectomia addominale in un paziente con distrofia miotonica. Caso clinico. Reg Anesth 1994;19(1):69–72.
- Mane RS, Patil MC, Kedareshvara KS, Sanikop CS: Anestesia epidurale spinale combinata per appendicectomia laparoscopica negli adulti: una serie di casi. Saudi J Anaesth 2012;6:27–30.
- Browne IM, Birnbach DJ, Stein DJ, O'Gorman DA: un confronto tra aghi Espocan e Tuohy per la tecnica combinata spinale-epidurale per l'analgesia del travaglio. Anesth Analg 2005;101:535–540.
- Hermanides J, Hollmann MW, Stevens MF, Lirk P: Epidurale fallita: cause e gestione. Fr. J Anaesth 2012;109:144–154.
- Viscomi CM, Rathmell JP, Pace NL: Durata dell'analgesia del travaglio intratecale. Travaglio precoce e avanzato. Anesth Analg 1997;84:1108–1112.
- Collis RE, Davies DW, Aveling W: Confronto randomizzato dell'analgesia epidurale spinale combinata e dell'analgesia epidurale standard durante il travaglio. Lancetta 1995;345:1413–1416.
- Palmer CM, Randall CC, Hays R, et al: La relazione dose-risposta del fentanil intratecale per l'analgesia del travaglio. Anestesiologia 1998;88:355–361.
- Campbell DC, Camann WR, Datta S, et al: L'aggiunta di bupivacaina al sufentanil intratecale per l'analgesia del lavoro. Anesth Analg 1995;81:305–309.
- Sia AT, Chong JL, Chiu JW: combinazione di sufentanil intratecale 10 mcg più bupivacaina 2.5 mg per l'analgesia del travaglio. È sufficiente metà della dose? Anesth Analg 1999;88:362–366.
- Hughes D, Hill D, Fee JP: ropivacaina intratecale o bupivacaina con fentanil per il travaglio. Fr. J Anaesth 2001;87:733–737.
- Vercauteren MP, Haus G, De Decker K, et al: Levobupivacaina combinata con sufentanil per l'analgesia del travaglio intratecale: un confronto con bupivacaina racemica. Anesth Analg 2001;93:996–1000.
- Van de Velde M, Dreelinck R, Dubois J, et al. Determinazione della piena relazione dose-risposta di bupivacaina intratecale, levobupivacaina e ropivacaina, in combinazione con sufentanil, per l'analgesia del travaglio. Anestesiologia 2007;106:149–156.
- Wilson MJ, MacArthur C, Cooper GM, Shennan A; COMET Study Group UK: Deambulazione in travaglio e modalità di consegna: uno studio randomizzato controllato di analgesia epidurale ad alte dosi rispetto a quella mobile. Anestesia 2009;64:266–272.
- Tsen L, Thue B, Datta S, et al: l'analgesia spinale-epidurale combinata è associata a una dilatazione cervicale più rapida nei pazienti nullipare rispetto all'analgesia epidurale convenzionale? Anestesiologia 1999;91:920–925.
- Wong CA, Scavon BM, Peaceman AM, et al: Il rischio di parto cesareo con analgesia neuroassiale somministrata all'inizio rispetto alla fine del travaglio. N Inglese J Med 2005;352(7):655–665.
- Pascual-Ramirez J, Haya J, Pérez-López FR, et al: Effetto dell'analgesia epidurale spinale combinata rispetto all'analgesia epidurale sul travaglio e sulla durata del parto. Int J Gynaecol Obstet 2011;114:246–250.
- Carrie LES, O'Sullivan GM: bupivacaina subaracnoidea 0.5% per taglio cesareo. Eur J Anaesthesiol 1984;1:275–283.
- Crowhurst J, Birnbach DJ: blocco neuroassiale a basse dosi. Verso il nuovo millennio. Anesth Analg 2000;90:241–242.
- Blumgart CH, Ryall D, Dennison B, et al: meccanismo di estensione dell'anestesia spinale mediante iniezione extradurale di anestetico locale. Fr. J. Anaesth 1992; 169:457.
32. Kawasw H, Sumikura H, Kamada T, et al: Caso di versione cefalica esterna in anestesia spinale-epidurale combinata seguita da parto vaginale. Masui 2009;58:637–640. - Sullivan JT, Grobman WA, Bauchat JR, et al: uno studio randomizzato controllato sull'effetto dell'analgesia spinale-epidurale combinata sul successo della versione cefalica esterna per la presentazione podalica. Int J Obstet Anesth 2009;18:328–334.
- Pan PH, Bogard TD, Owen MD: Incidenza e caratteristiche dei fallimenti nell'analgesia neuroassiale ostetrica e nell'anestesia: un'analisi retrospettiva di 19,259 parti. Int J Obstet Anesth 2004;13(4):227–233.
- Eappen S, Blinn A, Segal S: Incidenza della sostituzione del catetere epidurale nelle partorienti: una revisione retrospettiva del grafico. Int J Obstet Anesth 1998;7:220–225.
- Choi DH, Park YD: confronto tra anestesia spinale-epidurale combinata e anestesia spinale per taglio cesareo. IMRAPT 2002;14:A129.
- Reyes M, Pan PH:. Anestesia spinale a bassissime dosi per taglio cesareo in un paziente preeclamptico morbosamente obeso e sue potenziali implicazioni. Int J Obstet Anesth 2004;13:99–102.
- Ranasinghe JS, Steadman J, Toyama T, Lai M: L'anestesia spinale epidurale combinata è migliore della sola colonna vertebrale o epidurale per il parto cesareo. Fr. J Anaesth 2003;91:299–300.
- Lim Y, Loo CC, Goh E: anestesia spinale ed epidurale combinata a bassissima dose per taglio cesareo. Int J Obstet Anesth 2004;13:198–200.
- Peng PW, Chan VW, Perks A: Concentrazione anestetica minima efficace di lidocaina iperbarica per l'anestesia spinale. Can J Anesth 1998;45:122–129.
- Urmey WF, Stanton J, Peterson M, et al: Anestesia spinale-epidurale combinata per chirurgia ambulatoriale. Caratteristiche dose-risposta della lidocaina isobarica intratecale utilizzando un ago Whitacre calibro 27. Anestesiologia 1995;83:528–534.
- Norris MC, Anestesia spinale-epidurale combinata per procedure vascolari urologiche e degli arti inferiori. Tech Reg Anaesth Pain Manag 1997; 1: 131–136.
- Patel NP, Armstrong SL, Fernando R, et al: Analgesia spinale combinata contro il travaglio epidurale: l'analgesia intratecale iniziale riduce la successiva concentrazione analgesica minima locale di bupivacaina epidurale? Anestesia 2012;67:584–593.
- Takiguchi T, Okano T, Egawa H, et al: L'effetto dell'iniezione di soluzione fisiologica epidurale a livello analgesico durante l'anestesia spinale ed epidurale combinata valutata clinicamente e mielograficamente. Anesth Analg 1997;85:1097–1100.
- Blumgart CH, Ryall D, Dennison B, et al: meccanismo di estensione dell'anestesia spinale mediante iniezione extradurale di anestetico locale. Fr. J Anaesth 1992;69:457–460.
- Loubert C, Hallworth S, Fernando R, et al: Estensione del volume epidurale in anestesia epidurale spinale combinata per taglio cesareo elettivo: uno studio controllato randomizzato. Anesth Analg 2011;113:811–817.
- Doganci N, Apan A, Tekin O, Kaymak C: Espansione del volume epidurale: esiste un effetto soffitto? Minerva Anestesio 2010;76:334–339.
- Tyagi A, Kumar A, Sethi AK, Mohta M: Estensione del volume epidurale e dose intratecale richiesta: Bupivacaina normale rispetto a iperbarica. Anesth Analg 2008;107:333–338.
- Tyagi A, Girotra G, Kumar A, et al: Anestesia spinale a colpo singolo, estensione combinata del volume spinale-epidurale ed epidurale per taglio cesareo elettivo: un confronto randomizzato. Int J Obstet Anesth 2009; 18:231–236.
- Fan SZ, Suseti L, Wang YP, et al: Bassa dose di bupivacaina iperbarica intratecale combinata con lidocaina epidurale per taglio cesareo, una tecnica di blocco dell'equilibrio. Anesth Analg 1994;78:474–477.
- Macfarlane A, Pryn A, Litchfield K, et al: Studio controllato randomizzato di anestesia spinale combinata vs. anestesia spinale per taglio cesareo elettivo: requisiti vasopressori e alterazioni cardiovascolari. Eur J Anaesth 2009; 26:47–51.
- Landau R, Giraud R, Morales M, Kern C, Trindade P: Anestesia spinale-epidurale combinata sequenziale per taglio cesareo in una donna con ventricolo destro a doppia uscita. Acta Anaesthesiol Scand 2004; 48:922–926.
- Parneix M, Fanou L, Morau E, Colson P: spinalepidurale vombinato a basse dosi anestesia per taglio cesareo in un paziente con sindrome di Eisenmenger. Int J. Obstet Anesth 2009; 18:81–84.
- Agarwal A, Garg R, Joshi A, Verma S: Anestesia epidurale spinale combinata con tecnica di estensione del volume epidurale per isterectomia in paziente con cardiopatia cianotica non palliata: un caso clinico. Acta Anaesthesiol Belg 2010;61:159–161.
- Mese RC, Vaida SJ: una tecnica combinata spinale-epidurale per l'analgesia del travaglio e il sollievo sintomatico in due partorienti con ipertensione intracranica idiopatica. Int J Obstet Anesth 2012;21:192–194.
- Thorén T, Holmström B, Rawal N, et al: blocco epidurale spinale combinato sequenziale contro blocco spinale per taglio cesareo: effetti sull'ipotensione materna e sulla funzione neurocomportamentale del neonato. Anesth Analg 1994;78:1087–1092.
- Simmons SW, Cyna AM, Dennis AT, Hughes D: Analgesia spinale-epidurale e epidurale combinata durante il travaglio. Sistema di database Cochrane Rev 2007;(3):CD003401.
- Van De Velde M: Analgesia spinale epidurale combinata per travaglio e parto: una visione equilibrata basata sull'esperienza e sulla letteratura. Acta Anaesth Belg 2009;60:109–122.
- Hoffmann VL, Vercauteren MP, Vreugde JP, Hans GH, Coppejans HC, Adriaensen HA: Profondità dello spazio epidurale posteriore: sicurezza della perdita di resistenza e tecniche di caduta sospesa. Fr. J Anaesth 1999;83: 807–809.
- Han KR, Kim C, Park SK, Kim JS: Distanza dallo spazio epidurale cervicale adulto. Reg Anesth Antidolorifico 2003;28:95–97.
- McAndrew CR, Harms P: Parestesie durante l'epidurale spinale combinata ago-attraverso l'ago contro la colonna vertebrale a colpo singolo per taglio cesareo elettivo. Terapia intensiva di Anaesth 2003;31:514–517
- Hoffmann VL, Vercauteren MP, Buczkowski PW, Vanspringel GL: un nuovo apparato spinale-epidurale combinato: misurazione della distanza dagli spazi epidurale e subaracnoideo. Anestesia 1997;52:350–355.
- Cousins MJ, Bridenbaugh PO: blocco neurale in anestesia clinica e gestione del dolore, 3a ed. Lippincott-Raven, 1998, pp 252–255.
- Watts RW: L'influenza dell'obesità sulla relazione tra l'indice di massa corporea e la distanza dello spazio epidurale dalla pelle. Anesth Terapia intensiva 1993;21;309–310.
- Lirk P, Moriggl B, Colvin J, et al: L'incidenza delle lacune della linea mediana del Ligamentum flavum lombare. Anesth Analg 2004;98:1178–1180.
- Cook TM: Tecniche combinate spinali-epidurali. Anestesia 2000;55: 42–64.
- Landau R: Analgesia spinale-epidurale combinata per il travaglio: svolta o invasione ingiustificata? Semin Perinatol 2002;26:109–121.
- Rawal N, Holmstrom B: La tecnica combinata spinale-epidurale. Best Pract Res Clin Anaesthesiol 2003;17:347–364.
- Soresi AL: Anestesia episubdurale. Anesth Analg 1937; 16:306–310.
- Curelaru I: anestesia subaracnoidea di lunga durata con blocco epidurale continuo. Prak Anaesth 1979; 14:71–78.
- Brownridge P: Blocco neurale centrale e taglio cesareo, parte 1. Revisione e serie di casi. Terapia intensiva di Anaesth 1979; 7:33–41.
- Brownridge P: analgesia epidurale e subaracnoidea per taglio cesareo elettivo. Anestesia 1981;36:70.
- Coates MB: Tecnica combinata subaracnoidea ed epidurale. Anestesia. 982;37:89–90.
- Mumtaz MH, Daz M, Kuz M: un'altra tecnica spaziale singola per la chirurgia ortopedica. Anestesia 1982;37:90.
- Carrie LES, O'Sullivan GM: bupivacaina subaracnoidea 0.5% per taglio cesareo. Eur J Anaesth 1984;1:275–283.
- Turner MA, Reifenberg NA. Analgesia spinale epidurale combinata. La tecnica della doppia canna a spazio singolo. Int J Obstet Anesth 1995;55: 158–160.
- Cook TM: una nuova tecnica combinata spinale-epidurale. Int J Obstet Anesth 1999;55:3–6.
- Brownridge P: analgesia epidurale e subaracnoidea per taglio cesareo elettivo. Anestesia 1981;55:70.
- Carrie LES: blocco epidurale spinale epidurale contro combinato per taglio cesareo. Acta Anaesth Scand 1988;55:5956.
- Morris GN, Kinsella M, Thomas TA: Aghi a punta di matita e blocco epidurale spinale combinato. Perché ago attraverso ago? Anestesia 1998;55: 1132.
- Kestin IG: Anestesia spinale in ostetricia. Fr. J Anaesth 1991;55:663.
- Eldor J: Anestesia spinale-epidurale combinata attraverso il set Portex. Anestesia 1993;55:836.
- Soni AK, Sarna MC. Analgesia spinale epidurale combinata. La tecnica della doppia canna a spazio singolo. Int J Obstet Anesth 1996;55:206–207.
- Sakuma N, Hori M, Suzuki H, et al: Un catetere epidurale tranciato e sequestrato: un caso clinico. Masui 2004;53(2):198–200.
- Roberts E, Brighouse D: Anestesia spinale-epidurale combinata per taglio cesareo. Anestesia 1992;55:1006.
- Cook TM: 201 spinali-epidurali combinate per anestesia utilizzando una tecnica ad ago separata. Eur J Anaesthesiol 2004;21:679–683.
- Levin A, Segal S, Datta S: L'analgesia spinale epidurale combinata altera l'incidenza della parestesia durante l'inserimento del catetere epidurale? Anesth Analg 1998;55:44551.
- Familton MJG, Morgan BM: Tecnica "Needle-through-needle" per l'anestesia spinale-extradurale combinata in ostetricia. Fr. J. Anaesth 1992; 55:327.
- Patel M, Samsoon G, Swami A, Morgan B: Postura e diffusione della bupivacaina iperbarica nelle partorienti utilizzando la tecnica dell'epidurale spinale combinata. Can J Anaesth 1993;55:943–946.
- McAndrew CR, Harms P: Parestesie durante l'epidurale spinale combinata ago-attraverso l'ago contro la colonna vertebrale a colpo singolo per taglio cesareo elettivo. Terapia intensiva di Anaesth 2003;31:514–517.
- Lyons G, Macdonald R, Mikl B: Anestesia epidurale spinale combinata per taglio cesareo. Attraverso l'ago o in spazi separati? Anestesia 1992;55:199–201.
- Casati A, D'ambrosio A, De Negri P, Fanelli G, Tageriello V, Tarantino F: un confronto clinico tra tecniche ago-attraverso-ago e tecniche a doppio segmento per l'anestesia spinale ed epidurale combinata. Reg Anesth Antidolorifico 1998;55:3904.
- Rawal N, Van Zundert A, Holmström B, Crowhurst JA: tecnica spinaleepidurale combinata. Reg Anesth 1997;55:40623.
- Backe SK, Sheikh Z, Wilson R, Lyons GR: Anestesia epidurale/spinale combinata: ago attraverso l'ago o spazi separati? Eur J Anaesthesiol 2004;21:854–857.
- Sadashivaiah J, Wilson R, McLure H, Lyons G: Tecnica spinale-epidurale combinata in doppio spazio per il taglio cesareo elettivo: una rassegna di 10 anni di esperienza in un'unità di insegnamento della maternità nel Regno Unito. Int J Obstet Anesth 2010; 19: 183–187.
- Van den Berg AA, Ghatge S, Wang S: La perdita di resistenza alla soluzione salina riduce le risposte che accompagnano l'inserimento dell'ago spinale durante l'istituzione dell'analgesia spinale-epidurale combinata "ago attraverso l'ago". Terapia intensiva di Anaesth 2010;38:1013–1017.
- Grau T, Leipold RW, Fatehi s, Martin E, Motsch J: Osservazione ultrasonica in tempo reale dell'anestesia spinale-epidurale combinata. Eur J Anaesthesiol 2004;21:25–31.
- Tsui BC, Gupta S, Finucane B: Determinazione del posizionamento del catetere epidurale mediante stimolazione nervosa nei pazienti ostetrici. Reg Anesth 1999; 24:17–23.
- Herman NL, Calicott R, Van Decar TK, et al: Determinazione della relazione dose-risposta per sufentanil intratecale nei pazienti in travaglio. Anesth Analg 1997;84:1256–1261.
- Herman NL, Choi KC, Affleck PJ, et al: Analgesia, prurito e ventilazione si manifestano nelle partorienti che ricevono fentanil intratecale durante il travaglio. Anesth Analg 1999;89:378–383.
- Palmer CM, Randall CC, Hays R, et al: La relazione dose-risposta del fentanil intratecale per l'analgesia del travaglio. Anestesiologia 1998;88:355–361.
- Honet JE, Arkoosh VA, Norris MC, et al: Confronto tra fentanil intratecale, meperidina e sufentanil per l'analgesia del travaglio. Anesth Analg 1992;75:734–739.
- Jaffe RA, Rowe MA: Confronto degli effetti anestetici locali di meperidina, fentanil e sufentanil sugli assoni della radice dorsale. Anesth Analg 1996;83:776–781.
- Flanagan MT, Walker FO, Butterworth J: Fallimento della meperidina nell'anestetizzare il nervo mediano umano. Un confronto cieco con lidocaina e soluzione salina. Reg Anesth 1997;22:73–79.
- Abouleish A, Abouleish E, Camann W: Analgesia spinale-epidurale combinata in travaglio avanzato. Can J Anaesth 1994;41:575–578.
- Campbell DC, Camann WR, Datta S: L'aggiunta di bupivacaina al sufentanil intratecale per l'analgesia del lavoro. Anesth Analg 1995;81: 305–309.
- Sia ATH, Chong JL, Chiu JW: combinazione di sufentanil intratecale 10 μg più bupivacaina 2.5 mg per l'analgesia del travaglio: metà della dose è sufficiente? Anesth Analg 1999;88:362–366.
- Azioni GM, Hallworth SP, Fernando R, et al: dose analgesica locale minima di bupivacaina intratecale durante il travaglio e l'effetto del fentanil intratecale. Anestesiologia 2001, 94:593–598.
- Whitty R, Goldszmidt E, Parkes RK, Carvalho JC: Determinazione dell'ED95 per la semplice bupivacaina intratecale combinata con fentanil in travaglio attivo. Int J Obstet Anesth 2007;16:341–345.
- Levin A, Datta S, Camann W: Ropivacaina intratecale per analgesia del lavoro: un confronto con bupivacaina. Anesth Analg 1998;87:624–627.
- Joshi GP, McCarroll SM: Valutazione dell'anestesia spinale-epidurale combinata utilizzando due diverse tecniche. Reg Anaesth 1994;55:16974.
- Collis RE, Baxandall ML, Srikantharajah ID, Edge G, Kadim MY, Morgan BM: analgesia epidurale spinale combinata con capacità di camminare durante il travaglio. Lancetta 1993;55:7678.
- Hoffmann VLH, Vercauteran MP, Buczkowski PW, Vanspringel GLJ: un nuovo apparato epidurale spinale combinato: misurazione della distanza dagli spazi epidurale e subaracnoideo. Anestesia 1997;55:350–355.
- Holloway TE, Telford RJ: Osservazioni sulla puntura durale intenzionale con un ago Touhy: misurazione della profondità. Anestesia 1991;46:722–724.
- Cousins MJ, Bridenbaugh PO: blocco neurale in anestesia clinica e gestione del dolore, 3a ed. Lippincott-Raven, 1998, pp 255.
Brighouse D, Wilkins A: Fallimento degli aghi spinali a punta di matita per entrare nello spazio subaracnoideo. Anestesia 1994;55:176. - Meiklejohn BH: L'effetto della rotazione di un ago epidurale: uno studio in vitro. Anestesia 1987;42:1180–1182.
- Husemeyer RP, White DC: Topografia dello spazio epidurale lombare. Anestesia 1980;55:7–11.
- Waldman SA, Liguori GA: Confronto delle portate di aghi Whitacre e Sprotte calibro 27 per l'anestesia spinale ed epidurale combinata. Reg Anesth 1996;55:378–379.
- Vandermeersch E: Anestesia spinale-epidurale combinata. Clin Anaesth di Balliere 1993;7:691–708.
- Fukishige T, Sano T, Kano T: Deformazione del sacco durale lombare dopo l'iniezione epidurale. Anestesiologia 1998;55:A870.
- Norris MC, Grieco WM, Borkowski M, et al: Complicazioni dell'analgesia del lavoro: tecniche epidurali contro l'epidurale spinale combinate. Anesth Analg 1994;55:529–537.
- Lesser P, Bembridge M, Lyons G, Macdonald R: una valutazione di un ago calibro 30 per anestesia spinale per taglio cesareo. Anestesia 1990;55:76–78.
- Dennison B: blocco subaracnoideo ed epidurale combinato per taglio cesareo. Can J Anaesth 1987;55:105.
- Patel M, Swami M: Anestesia spinale-extradurale combinata per taglio cesareo. Anestesia 1992;55:1005–1006.
- Robbins PM, Fernando R, Lim GH: Inserimento intratecale accidentale di un catetere extradurale durante l'anestesia spinale-extradurale combinata per taglio cesareo. Fr. J Anaesth 1995;75:355–357.
- Vucevic M, Russell IF: Anestesia spinale per taglio cesareo: 0.125% di bupivacaina normale 12 ml rispetto allo 0.5% di bupivacaina normale 3 ml. Fr. J Anaesth 1992;55:590–595.
- Ferguson DJM: puntura durale e cateteri epidurali. Anestesia 1992;55:272.
- Muranaka K, Tsutsui T: Confronto dell'utilità clinica dei due tipi di aghi epidurali spinali combinati. Masui 1994;55:1714–1717.
- Angolo P, Kronberg JE, Thompson DE, Duffin J, et al: catetere epidurale
penetrazione del tessuto della dura umana: Indagine in vitro. Anestesiologia
2004;100(6);141–146. - Holtz D, Mollman M, Schymroszcyk B, Ebel C, Wendt M: Nessun rischio di tossicità da metalli nell'anestesia spinale-epidurale combinata. Anesth Analg 1999;88(2):393–397.
- Holmstrom B, Rawal N, Axelsson K, et al: Rischio di migrazione del catetere durante lo studio dell'epiduroscopia percutanea del blocco epidurale spinale combinato. Anesth Analg 1995;80:747–753.
- Leighton BL, Arkoosh VA, Huffnagle S, et al: La diffusione dermatomale della bupivacaina epidurale con e senza precedente sufentanil intratecale. Anesth Analg 1996;83:526–529.
- Stienstra R, Dilrosun-Alhadi BZ, Dahan A, van Kleef JW, Veering BT, Burm AG: The epidurale "top-up" in anestesia spinale-epidurale combinata: l'effetto del volume rispetto alla dose. Anesth Analg 1999;88:810–814.
- Suzuki N, Koganemaru M, Onizuka S, Takasaki M: la puntura durale con un ago spinale 26G influisce sulla diffusione dell'anestesia epidurale. Anesth Analg 1996;82:1040–1042.
- Kamiya Y, Kikuchi T, Inagawa G, et al: concentrazione di lidocaina nel liquido cerebrospinale dopo somministrazione epidurale: un confronto tra anestesia epidurale e combinata spinale-epidurale. Anestesiologia 2009;110:1127–1132.
- Leach A, Smith GB: diffusione subaracnoidea di anestetico locale epidurale dopo puntura durale. Anestesia 1988;43:671–674.
- Gaiser RR, Lewin SB, Cheek TG, Gutsche BB: Effetti dell'avvio immediato di un'infusione epidurale nella tecnica combinata spinale ed epidurale in partorienti nullipare. Reg Anesth Pain Med 2000;25:223–227.
- Beaubien G, Drolet P, Girard M, Grenier Y: epidurale controllata dal paziente
analgesia con fentanil-bupivacaina: influenza della precedente puntura durale. Reg Anesth Antidolorifico 2000;25:254–258. - Hodgkinson R: blocco spinale totale dopo iniezione epidurale in un interspazio adiacente a una perforazione durale involontaria. Anestesiologia 1981;55:593–595.
- Eldor J, Guedj P, Levine S. Arresto respiratorio ritardato in anestesia spinale-epidurale combinata. Caso clinico. Reg Anesth 1994;19;418–422.
- Kuczkowski KM, Birnbach DJ, O'Gorman DA, Stein DJ, Santos AC: una dose di prova aumenta la probabilità di identificare il posizionamento intratecale dei cateteri epidurali durante l'analgesia del travaglio? Estratto di articoli scientifici SOAP. Anestesiologia 2000;A26.
- Goy RW, Sia AT. Anestesia sensomotoria e ipotensione dopo blocco subaracnoideo: tecnica combinata spinale-epidurale rispetto a quella spinale a colpo singolo. Anesth Analg 2004;98(2):491–496.
- Goy RWL, Chee-Seng Y: La dose mediana efficace di bupivacaina iperbarica intratecale è maggiore nella colonna vertebrale a colpo singolo rispetto alla tecnica combinata spinale-epidurale. Anesth Anal 2005; 100:1499–1502.
- Gaur V, Gupta RK, Agarwal A, et al: Aria o protossido di azoto per la perdita di resistenza
tecnica epidurale? Can J Anaesth 2000;47:503–505. - Carpenter RL, Hogan QH, Liu SS, et al: il volume del liquido cerebrospinale lombosacrale è il determinante principale dell'estensione e della durata del blocco sensoriale durante l'anestesia spinale. Anestesiologia 1998;89:24–29.
- Rawal N, Schollin J, Wesström G: blocco epidurale spinale contro epidurale combinato per taglio cesareo. Acta Anaesth Scand 1988;32: 61–66.
- Kumar C: blocco subaracnoideo ed epidurale combinato per taglio cesareo. Can J Anesth 1987;34:329–330.
- Mandell GL, Jamnback L, Ramanathan S: Effetti emodinamici del fentanil subaracnoideo nelle partorienti. Reg Anesth 1995;21(2):103–111.
- Horlocker TT, McGregor DG, Matsushige DK, Schroeder DR, Besse JA: una revisione retrospettiva di 4767 anestetici spinali consecutivi: complicazioni del sistema nervoso centrale. Anesth Analg 1997;55:578–584.
- Bigeleisen PE: la puntura del nervo e l'apparente iniezione intraneurale durante il blocco ascellare ecoguidato non provocano invariabilmente lesioni neurologiche. Anestesiologia 2006;105:779–783.
- Simsa J: Uso di aghi spinali 29-G e un dispositivo di fissaggio con tecnica epidurale spinale combinata. Acta Anaesth Scand 1994;38:439–441.
- McAndrew CR, Harms P: Parestesie durante l'epidurale spinale combinata ago-attraverso l'ago contro la colonna vertebrale a colpo singolo per taglio cesareo elettivo. Terapia intensiva di Anaesth 2003;31(5):514–517.
- Holloway J, Seed PT, O'Sullivan G, Reynolds F: Parestesie e danni ai nervi a seguito di anestesia spinale e spinale combinata: un'indagine pilota. Int J Obstet Anesth 2000;9(3):151–155.
- Turner MA, Shaw M: Needlea spinale atraumatica [lettera]. Anestesia 1993;48:452.
- Broadbent CR, Maxwell WB, Ferrie R, et al: Capacità degli anestesisti di identificare un marcato interspazio lombare. Anestesia 2000;55:1106–1126.
- Eldor J: Frammenti metallici e tecnica combinata spinale-extradurale. Fr. J Anaesth 1992;69:663.
- Sharma B, Gupta S, Jain N, Handoo A, Sood J: Citologia del liquido cerebrospinale in pazienti sottoposti ad anestesia spinale combinata contro epidurale senza introduttore. Anaesth Terapia Intensiva 2011; 39:914–918.
- Dripps Rd, Vandem LD: follow-up a lungo termine di pazienti che hanno ricevuto 10,098 anestetici spinali. JAMA 1954;156:1486–1491.
- Phillips OC, Ebner H, Melson AT, Black MH: Complicanze neurologiche a seguito di anestesia spinale con lidocaina: una revisione prospettica di 10,440 casi. Anestesiologia 1969;30:284–289.
- Harding SA, Collis RE, Morgan BM: Meningite dopo anestesia spinale extradurale combinata in ostetricia. Fr. J Anaesth 1994;73:545–547.
- Cascio M: Meningite da tecnica combinata spinale-epidurale in parto parto. Can J Anaesth 1996;43:399–402.
- Pinder AJ, Dresner M: meningite meningococcica dopo spinalepidurale combinata
analgesia. Int J Obstet Anesth 2003;12:183–187. - McLure HA, Talboys CA, Yentis SM, Azadian BS: maschere chirurgiche e dispersione verso il basso dei batteri. Anestesia 1998;53:624–626.
- Phillips BJ, Fergusson S, Armstrong P, Anderson FM, Wildsmith JAW: le maschere chirurgiche sono efficaci nel ridurre la contaminazione batterica causata dalla dispersione dalle vie aeree superiori. Fr. J Anaesth 1992;69:407–408.
- Burnstein R, Buckland R, Pickett JA: un'indagine sull'analgesia epidurale per il travaglio nel Regno Unito. Anestesia 1999;54:634–650.
- Siegel J, Rhinehart E, Jackson M, Chiarello L; e il comitato consultivo per le pratiche di controllo delle infezioni sanitarie. Linee guida per le precauzioni di isolamento: prevenzione della trasmissione di agenti infettivi nelle strutture sanitarie, giugno 2007. http://www.premierinc.com/safety/topics/guidelines/downloads/cdc-isolation-2007.pdf.
- Centri per il controllo e la prevenzione delle malattie. Meningite batterica dopo anestesia spinale durante il travaglio—Ohio e New York, 2008–2009. MMWR Morb Mortal Wkly Rep 2010;59:65–69.
- Sandkovsky U, Mihu MR, Adeyeye A, et al: Meningite iatrogena in un paziente ostetrico dopo analgesia spinale-epidurale combinata: caso clinico e revisione della letteratura. Sud Med J 2009;102:287–290.
- Choy JC: Mortalità da meningite peripartum. Terapia intensiva di Anaesth 2000;28:328–330.
- Tariq A: Deficit neurologico dopo anestesia spinale-epidurale combinata per artroplastica di ginocchio. Medio Oriente J Anesthesiol 2010;20:759–762.
- Takasu, M, Okita M, Araki m, et al: potenziamento del gadolinio della cauda equina dopo anestesia spinale-epidurale combinata. Fr. J Radiol 2010;83:192–194.
- Kubina P, Gupta A Oscarsson A, et al: Due casi di sindrome della cauda equina dopo anestesia spinale-epidurale. Reg Anesth 1997;22: 447–450.
- Kato J, Konishi J, Yoshida H, et al: Sindrome di Cauda equina dopo anestesia spinale ed epidurale combinata: un caso clinico. Can J Anaesth 2011;58:638–641.
- Rawal N, Holmstrom B, Croehurst JA, Van Zundert A: La tecnica combinata spinale-epidurale. Anaesthsiol Clin Nord America 2000;18: 267–295.
- Dunn SM, Connelly NR, Parker RK: cefalea da puntura postdurale (PDPH) e anestesia spinale combinata (CSE). Anesth Analg 2000;90: 1249–1250.
- Balestrieri PJ: L'incidenza del mal di testa da puntura postdurale e combinato spinale-epidurale: Alcuni pensieri. Int J Obstet Anesth 2003; 12(4):305–306.
- Brownridge P. Anestesia spinale in ostetricia. Fr. J Anaesth 1991;67: 663–667.
- Geurts JW, Haanschoten MC, Van Wijk RM, Kraak H, Besse TC: cefalea post-puntura durale nei giovani pazienti. Uno studio comparativo tra l'uso di aghi spinali da 0.52 mm (25-gauge) e 0.33 mm (29-gauge). Acta Anaesthesiol Scand 1990;34:350–353.
- Chan BO, Paech MJ: Perdita di liquido cerebrospinale persistente: una complicazione della tecnica combinata spinale-epidurale. Anesth Analg 2004;98(3): 828–830.
- Reisinger PWM, Hochstrasser K: La diagnosi di fistole del liquido cerebrospinale sulla base del rilevamento della beta2-transferrina mediante elettroforesi su gel di poliacrilammide e immunoblotting. J Clin Chem Clin Biochem 1989; 27:169–172.
- Howes J, Lenz R: Fistola cutanea del liquido cerebrospinale: una complicazione insolita dell'anestesia epidurale. Anestesia 1994;49:221–222.
- Pan PH, Moore CH, Ross VH: grave bradicardia materna e asistolia dopo analgesia combinata del travaglio spinale-epidurale in una partoriente patologicamente obesa. J Clin Anesth 2004;16(6):461–464.
- Kuczkowski KM: bradicardia fetale persistente grave a seguito di somministrazione subaracnoidea di fentanil e bupivacaina per l'induzione di un'analgesia spinale-epidurale combinata per il dolore del travaglio. J Clin Anesth 2004;16(1):78–79.
- D'Angelo R, Eisenach JC: Grave ipotensione materna e bradicardia fetale dopo un CSE. Anestesiologia 1997;81:116–118.
- Mardirosoff C, Dumont L, Boulvain M, Tramèr MR: Bradicardia fetale dovuta a oppioidi intratecali per l'analgesia del lavoro: una revisione sistematica. BJOG 2002;109:274–281.
- Van de Velde M: Analgesia neuroassiale e bradicardia fetale. Curr Opin Anaesthesiol 2005;18:253–256.
- Nocolet J, Miller A, Kaufman I, et al: Fattori materni implicati nella bradicardia fetale dopo l'epidurale spinale combinata per il dolore del travaglio. Eur J Anaesth 2008;25:721–725.
- Clarke VT, Smiley RM, Finster M: Iperattività uterina dopo iniezione intratecale di fentanil per l'analgesia durante il travaglio: una causa di bradicardia fetale? Anestesiologia 1994;81:1083.
- Albright GA, Forster RM: L'analgesia spinale-epidurale combinata con sufentanil subaracnoideo aumenta l'incidenza del parto cesareo d'urgenza? Reg Anesth Antidolorifico 1997;22:400–405.
- Skupski DW, Abramovitz S, Samuels J, et al: Effetti avversi dell'analgesia epidurale combinata spinale contro quella tradizionale durante il travaglio. Int J. Gynecol Obstet 2009; 106: 242–245.
- Rawal N, Schollin J, Wesstrom G: blocco epidurale spinale contro epidurale combinato per taglio cesareo. Acta Anaesthesiol Scand 1988;32: 61–66.
- Joshi GP, MaCarroll SM: Anestesia spinale-epidurale combinata utilizzando la tecnica dell'ago attraverso l'ago [Lettera]. Anestesiologia 1993;78: 406–407.
- Pan PH: valutazione di laboratorio di aghi spinali-epidurali combinati a lume singolo e doppio orifizio: effetti dell'orientamento dello smusso e della tecnica modificata. J Clin Anesth 1998;10(4):286–290.
- Riley ET, Hamilton CL, Ratner EF, Cohen S: un confronto tra gli aghi spinali Sprotte e Gertie Marx calibro 24 per l'analgesia spinale-epidurale combinata durante il travaglio. Anestesiologia 2002;97:574–577.
- Herbstman CH, Jaffe JB, Tuman KJ, et al: una valutazione in vivo di quattro aghi spinali utilizzati per la tecnica combinata spinale-epidurale. Anesth Analg 1998;86(3):520–522.
- Simsa J: Fissazione dell'ago con anestesia spinaleepidurale combinata. Acta Anaesth Scand 1995;55:275.
- Azioni GM, Hallworth SP, Fernando R: Valutazione di un dispositivo di bloccaggio dell'ago spinale da utilizzare con la tecnica combinata dell'epidurale spinale. Anestesia 2000;55(12):1185–1188.
- Eldor J, Chaimsky G: L'ago epidurale spinale combinato Eldor. Anestesia 1993;48:173.
- Torrieri A, Aldrete JA: Ago combinato spinale-epidurale. Atti Anaesth Belg 1998;39:65–66.
- Birnbach DJ, Chestnut DH: La dose di test epidurale nella pratica ostetrica: è sopravvissuta alla sua utilità? Anesth Analg 1999;88:971.
- Steffek M, Owczuk R, Szlyk-Augustyn M, Lasinska-Kowara M, Wujtewicz M: Anestesia spinale totale come complicanza della somministrazione della dose di prova di anestetico locale attraverso un catetere epidurale. Acta Anaesthesiol Scand 2004;48(9):1211–1213.
- Norris MC, Ferrenbach D, Dalman H, et al: L'adrenalina migliora l'accuratezza diagnostica dell'aspirazione durante l'analgesia epidurale del travaglio? Anesth Analg 1999;88;1073.
- Moore DC, Batra MS: I componenti di una dose di prova efficace prima del blocco epidurale. Anestesiologia 1981;55:693.
- Hood DD, Dewan DM, James FM III: effetto materno e fetale dell'adrenalina nelle pecore gravide. Anestesiologia 1986;64:610.
- Leighton BL, Norris MC, DeSimone CA, et al: Il test dell'aria come indicatore clinicamente utile di cateteri epidurali posizionati per via endovenosa. Anestesiologia 1990;73:610.
- Kopacz DJ: 2-cloroprocaina spinale: dose minima efficace. Reg Anesth Pain Med 2005;30(1):36–42.
- Hamza J, Smida M, Benhamou D, Cohen SE: la poture del parto durante la puntura epidurale influisce sulla distanza dalla pelle allo spazio epidurale. J Clin Anesth 1995;7:1–4.
- Yun EM, Marx GF, Santos AC: Gli effetti della posizione materna durante l'induzione dell'anestesia spinale-epidurale combinata per il parto cesareo. Anesth Analg 1998;87:614–618.
- Lewis NL, Ritchie EL, Downer JP, Nel MR: Posizione laterale sinistra vs supina, incuneata per lo sviluppo del blocco dopo anestesia spinale-epidurale combinata per taglio cesareo. Anestesia 2004;59: 894–898.


