केनेथ डी. कैंडिडो, एंथनी आर. थारियन, और एलोन पी. विनी
परिचय
कॉडल एनेस्थीसिया का वर्णन पिछली शताब्दी के मोड़ पर दो फ्रांसीसी चिकित्सकों, फर्नांड कैथेलिन और जीन-एन्थानेज़ सिकार्ड द्वारा किया गया था। तकनीक ने काठ के दृष्टिकोण को पूर्व-दिनांकित किया एपिड्यूरल तंत्रिका ब्लॉक कई वर्षों से। कॉडल एनेस्थीसिया, हालांकि, इसकी स्थापना के तुरंत बाद लोकप्रियता हासिल नहीं कर पाया। कॉडल एनेस्थीसिया को अपनाने के प्रमुख कारणों में से एक है त्रिक हड्डियों की व्यापक शारीरिक विविधताएं और त्रिक अंतराल का पता लगाने के प्रयासों से जुड़ी परिणामी विफलता दर। 5% से 10% की विफलता दर ने 1940 XNUMX XNUMX के दशक में रुचि के पुनरुत्थान तक, हिंगसन और सहयोगियों के नेतृत्व में, जो इसका इस्तेमाल करते थे, जब तक दुम का एपिड्यूरल एनेस्थेसिया अलोकप्रिय बना दिया। प्रसूति संज्ञाहरण. कॉडल एपिड्यूरल एनेस्थेसिया के कई अनुप्रयोग हैं, जिसमें बच्चों और वयस्कों में सर्जिकल एनेस्थीसिया के साथ-साथ तीव्र और पुरानी दर्द की स्थिति का प्रबंधन भी शामिल है। 98% -100% की सफलता दर यौवन की उम्र से पहले शिशुओं और छोटे बच्चों के साथ-साथ दुबले वयस्कों में भी प्राप्त की जा सकती है। दर्द प्रबंधन में कॉडल एपिड्यूरल नर्व ब्लॉक की तकनीक को फ्लोरोस्कोपिक मार्गदर्शन और एपिड्यूरोग्राफी के उपयोग से बहुत बढ़ाया गया है, जिसमें उच्च सफलता दर प्राप्त की जा सकती है।
दुर्भाग्य से, असफल पीठ सर्जरी सिंड्रोम वाले व्यक्तियों में पुराने दर्द से राहत के लिए नैदानिक संकेत और विशेष रूप से चिकित्सीय हस्तक्षेप अक्सर कठिन दुम स्थलों वाले रोगियों में सबसे अधिक प्रचलित हैं। यह सुझाव दिया गया है कि पारंपरिक काठ के पेरिड्यूरल तंत्रिका ब्लॉक को एक ऐसे दृष्टिकोण को नियोजित करने का प्रयास नहीं किया जाना चाहिए जिसमें ड्यूरा को फाड़ने की संभावना और प्रक्रिया से रक्त बनने पर कॉडा इक्विना पर हेमेटोमा गठन को प्रेरित करने की संभावना के कारण रीढ़ की हड्डी की सर्जरी के निशान के माध्यम से सुई लगाने की आवश्यकता होती है। निशान और संयोजी ऊतकों की परतों के बीच फंस गया। इन परिस्थितियों में, यह अनुशंसा की जाती है कि पारंपरिक पैल्पेशन दृष्टिकोण के बदले फ्लोरोस्कोपिक रूप से निर्देशित पुच्छीय एपिड्यूरल तंत्रिका ब्लॉक किया जाए। वैकल्पिक रूप से, अल्ट्रासाउंड का उपयोग त्रिक अंतराल की पहचान करने के लिए उपयुक्त हो सकता है, और इस तकनीक को हाल ही में वर्णित किया गया है। कॉडल एनेस्थेसिया की लोकप्रियता में दूसरा पुनरुत्थान चयनित रोगी आबादी में पारंपरिक लम्बर एपिड्यूरल नर्व ब्लॉक के सुरक्षित विकल्प खोजने की बढ़ती आवश्यकता के समान है, जैसे कि असफल बैक सर्जरी सिंड्रोम वाले व्यक्ति।
शारीरिक विचार
त्रिकास्थि एक बड़ी त्रिकोणीय आकार की हड्डी है जो पांच त्रिक कशेरुकाओं के संलयन से बनती है। इसमें एक कुंद, दुम का शीर्ष होता है जो कोक्सीक्स के साथ जुड़ता है। इसका बेहतर, चौड़ा आधार लुंबोसैक्रल कोण पर पांचवें काठ कशेरुका के साथ जुड़ा हुआ है (देखें चित्रा 1A) इसकी पृष्ठीय सतह उत्तल है और इसमें चार (कभी-कभी तीन) स्पिनस ट्यूबरकल के साथ एक उभरी हुई बाधित मध्य शिखा होती है जो जुड़े हुए त्रिक रीढ़ का प्रतिनिधित्व करती है। माध्यिका शिखा को झुकाकर, पश्च सतह का निर्माण फ़्यूज्ड लैमिनाई द्वारा किया जाता है। मध्य शिखा के पार्श्व में, पृष्ठीय अग्रभाग के चार जोड़े इंटरवर्टेब्रल फोरामिना के माध्यम से त्रिक नहर में ले जाते हैं, जिनमें से प्रत्येक एक त्रिक रीढ़ की हड्डी के पृष्ठीय रेमस को प्रसारित करता है (देखें। चित्रा 1A) चौथे (या तीसरे) स्पिनस ट्यूबरकल के नीचे, पांचवें त्रिक कशेरुक शरीर की पृष्ठीय सतह को उजागर करते हुए, लैमिनाई की पांचवीं जोड़ी को पूरा करने में विफलता के कारण त्रिक नहर की पिछली दीवार में एक धनुषाकार त्रिक अंतराल की पहचान की जाती है। नहर का दुम का उद्घाटन त्रिक अंतराल है (देखें आंकड़े 1B और 1C) फर्म लोचदार झिल्ली द्वारा छत, sacrococcygeal बंधन, जो लिगामेंटम फ्लेवम का एक विस्तार है। पांचवीं अवर आर्टिकुलर प्रक्रियाएं सावधानी से प्रोजेक्ट करती हैं और त्रिक अंतराल को त्रिक कॉर्नुआ के रूप में फ़्लैंक करती हैं, जो इंटरकोर्नुअल लिगामेंट्स द्वारा कोक्सीजील कॉर्नुआ से जुड़ी होती हैं।
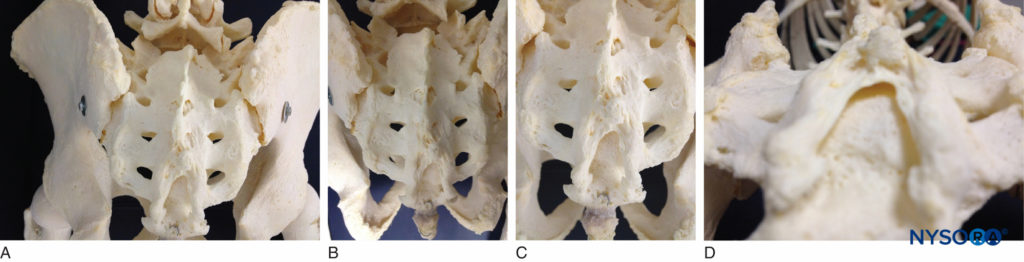
फिगर 1। ए: त्रिकास्थि का कंकाल नमूना कपाल से दुम तक देखा जाता है, जो द्विपक्षीय रूप से स्थित पृष्ठीय फोरमिना के चार जोड़े को प्रदर्शित करता है। बी: त्रिक अंतराल और कोक्सीक्स और त्रिकास्थि के साथ इसके संबंध को प्रदर्शित करने वाला कंकाल मॉडल। पांचवीं अवर आर्टिकुलर प्रक्रियाएं सावधानी से प्रोजेक्ट करती हैं और त्रिक अंतराल को त्रिक कॉर्नुआ के रूप में फ़्लैंक करती हैं। सी: पांचवें त्रिक कशेरुक शरीर की उजागर पृष्ठीय सतह के साथ त्रिक अंतराल को दिखाने वाला कंकाल मॉडल। डी: कंकाल का नमूना अवर से त्रिक अंतराल तक देखा जाता है
त्रिक नहर आकार में त्रिकोणीय है। यह काठ का रीढ़ की हड्डी की नहर की निरंतरता है। प्रत्येक पार्श्व दीवार चार इंटरवर्टेब्रल फोरमिना प्रस्तुत करती है, जिसके माध्यम से नहर श्रोणि और पृष्ठीय त्रिक फोरमिना के साथ मिलती है। पश्च त्रिक फोरैमिना अपने पूर्वकाल समकक्षों की तुलना में छोटे होते हैं। त्रिक नहर में कॉडा इक्विना (फिलम टर्मिनल सहित) और स्पाइनल मेनिन्जेस शामिल हैं। इसके मध्य स्तर के पास (आमतौर पर S2 का मध्य एक-तिहाई, लेकिन S1 के मध्य बिंदु से S3 के मध्य बिंदु तक भिन्न होता है), सबराचनोइड और सबड्यूरल रिक्त स्थान मौजूद नहीं रहते हैं, और निचले त्रिक रीढ़ की हड्डी की जड़ें और फ़िलम टर्मिनल अरचनोइड और ड्यूरा को छेदते हैं। मेटर। हालांकि, ड्यूरल सैक की समाप्ति में बदलाव के साथ-साथ सैक्रल मेनिंगोसेले या सैक्रल पेरिन्यूरल सिस्ट जैसी पैथोलॉजिकल स्थितियां असामान्य शरीर रचना वाले ऐसे रोगियों में कॉडल नर्व ब्लॉक करते समय अनजाने ड्यूरल पंचर की संभावना को बढ़ा सकती हैं।
फ़िलम टर्मिनल का सबसे निचला मार्जिन त्रिक अंतराल पर निकलता है और कोक्सीक्स तक पहुंचने के लिए पांचवें त्रिक कशेरुका और sacrococcygeal जोड़ की पृष्ठीय सतह को पार करता है। पांचवीं त्रिक तंत्रिका जड़ें भी प्रत्येक त्रिक कॉर्नुआ के अंतराल के माध्यम से निकलती हैं। त्रिक नहर में एपिड्यूरल शिरापरक जाल होता है, जो आम तौर पर S4 पर समाप्त होता है लेकिन जो अधिक सावधानी से जारी रह सकता है। इन जहाजों में से अधिकांश नहर के बाहरी हिस्से में केंद्रित हैं। त्रिक नहर का शेष भाग वसा ऊतक से भरा होता है, जो इसके घनत्व में उम्र से संबंधित कमी के अधीन है। यह परिवर्तन बच्चों में कॉडल एनेस्थीसिया के लिए प्रशासित स्थानीय एनेस्थेटिक्स के अनुमानित प्रसार से वयस्कों में देखे जाने वाले सीमित और अप्रत्याशित खंडीय प्रसार के संक्रमण के लिए जिम्मेदार हो सकता है।
प्रतीत होता है समान पृष्ठभूमि, जाति और कद के व्यक्तियों के बीच पवित्र अंतराल शरीर रचना में काफी परिवर्तनशीलता होती है। व्यक्तियों की उम्र के रूप में, ऊपरी स्नायुबंधन और कॉर्नुआ काफी मोटा हो जाता है। हाइटल मार्जिन अक्सर कुशल उंगलियों से भी मान्यता को धता बताते हैं। कॉडल एनेस्थीसिया से संबंधित व्यावहारिक समस्याएं मुख्य रूप से त्रिकास्थि के आकार, आकार और अभिविन्यास में व्यापक शारीरिक विविधताओं के कारण होती हैं। ट्रॉटर ने त्रिकास्थि की प्रमुख शारीरिक विविधताओं को संक्षेप में प्रस्तुत किया। त्रिक अंतराल लगभग बंद हो सकता है, विषम रूप से खुला हो सकता है, या त्रिक मेहराब के लैमिनाई के संलयन के पैटर्न में विसंगतियों के लिए व्यापक रूप से खुला माध्यमिक हो सकता है। त्रिक स्पाइना बिफिडा लगभग 2% पुरुषों और 0.3% महिलाओं में देखा गया था। त्रिक नहर की अपरोपोस्टीरियर गहराई 2 मिमी से कम से लेकर 1 सेमी से अधिक तक भिन्न हो सकती है। लगभग 3 मिमी से कम पूर्वकाल-पश्च (एपी) व्यास वाले त्रिक नहर वाले व्यक्ति 21-गेज सुई (जनसंख्या का 5%) से बड़ा कुछ भी समायोजित करने में सक्षम नहीं हो सकते हैं।
इसके अलावा, त्रिक नहर की पार्श्व चौड़ाई काफी भिन्न होती है। क्योंकि गहराई और चौड़ाई भिन्न हो सकती है, नहर का आयतन भी भिन्न हो सकता है। ट्रॉटर ने पाया कि त्रिक मात्रा 12 और 65 एमएल के बीच भिन्न होती है, जिसका औसत आयतन 33 एमएल होता है। 37 वयस्क रोगियों में एक चुंबकीय अनुनाद इमेजिंग (एमआरआई) अध्ययन में पाया गया कि मात्रा (फोरैमिना और ड्यूरल सैक को छोड़कर) 14.4 से 9.5 एमएल की सीमा के साथ 26.6 एमएल थी। छोटी क्षमता वाले रोगी दुम मार्ग के माध्यम से एपिड्यूरल एनेस्थीसिया के लिए प्रशासित स्थानीय एनेस्थेटिक्स की विशिष्ट मात्रा को समायोजित करने में सक्षम नहीं हो सकते हैं। 53 नमूनों के एक शव अध्ययन में, ड्यूरल थैली की नोक और त्रिक अंतराल के ऊपरी किनारे के बीच की औसत दूरी, जैसा कि sacrococcygeal झिल्ली द्वारा दर्शाया गया था, 45-16 मिमी की सीमा के साथ 75 मिमी थी। उल्लिखित एमआरआई अध्ययन में, औसत दूरी 60.5 मिमी पाई गई, जिसमें 34-80 मिमी की सीमा थी।
MRI का उपयोग करने वाले 10.8% विषयों में sacrococcygeal झिल्ली की पहचान नहीं की जा सकी। 92 पृथक त्रिक के एक संरचनात्मक मूल्यांकन में पाया गया कि 42% मामलों में अंतराल और कॉर्नुआ दोनों थे; 4% मामलों ने अनुपस्थित अंतराल दिखाया। त्रिक अंतराल के शीर्ष, उस अध्ययन में, एस64 स्तर पर बाहर निकलने के लिए 4% मामलों में उल्लेख किया गया था। 3% मामलों में अंतराल को बंद कर दिया गया था।
त्रिक फोरैमिना संरचनात्मक मार्ग वहन करता है जो इंजेक्शन समाधानों के प्रसार की अनुमति देता है, जैसे कि स्थानीय एनेस्थेटिक्स और सहायक (देखें चित्रा 1A) पोस्टीरियर सैक्रल फोरैमिना अनिवार्य रूप से मल्टीफिडस और सैक्रोस्पिनैलिस मांसपेशियों द्वारा सील कर दिया जाता है, लेकिन पूर्वकाल के फोरैमिना मांसपेशियों और स्नायुबंधन द्वारा अबाधित नहीं होते हैं, जिससे उनके माध्यम से समाधान की तैयार निकासी की अनुमति मिलती है। त्रिक वक्रता काफी भिन्न होती है। एक शव अध्ययन में, दुम के एपिड्यूरल स्पेस की शारीरिक रचना को देखते हुए, 14.3% में त्रिक कॉर्नुआ द्विपक्षीय रूप से और 24.5% नमूनों में एकतरफा रूप से स्पष्ट नहीं थे। त्रिकास्थि की अधिकतम वक्रता का स्तर 3% मामलों में S69.4 पर था। यह परिवर्तनशीलता महिलाओं की तुलना में पुरुषों में अधिक गंभीर होती है।
इस खोज का नैदानिक महत्व यह है कि एक गैर-घुमावदार एपिड्यूरल सुई पुरुषों की तुलना में महिलाओं की नहर में आसानी से गुजर जाएगी। काठ की नहर और त्रिक नहर की धुरी के बीच का कोण चिह्नित लॉर्डोसिस वाले विषयों में 7 ° और 70 ° के बीच भिन्न होता है। इस खोज का नैदानिक निहितार्थ यह है कि कॉडली इंजेक्टेड सॉल्यूशन का सेफलाड प्रवाह लॉर्डोटिक रोगियों में अतिरंजित लुंबोसैक्रल कोणों की तुलना में अधिक सीमित हो सकता है, जिसमें चापलूसी वाले लुंबोसैक्रल कोण होते हैं, जिनमें काठ और त्रिक नहरों की कुल्हाड़ियों को अधिक बारीकी से संरेखित किया जाता है।
न्यासोरा युक्तियाँ
- त्रिक अंतराल शरीर रचना विज्ञान में काफी परिवर्तनशीलता होती है।
- बढ़ती उम्र के साथ, ऊपरी स्नायुबंधन और कॉर्नुआ मोटा हो जाता है; नतीजतन, त्रिक हाइटल मार्जिन की पहचान अधिक चुनौतीपूर्ण हो जाती है।
- कॉडल एनेस्थीसिया की सफलता दर काफी हद तक त्रिकास्थि के आकार, आकार और अभिविन्यास में शारीरिक भिन्नता पर निर्भर करती है।
इस बारे में अधिक जानें न्यूरैक्सियल एनाटॉमी.
कॉडल एपिड्यूरल नर्व ब्लॉक के लिए संकेत
पुच्छीय एपिड्यूरल तंत्रिका ब्लॉक के लिए संकेत अनिवार्य रूप से समान हैं काठ का एपिड्यूरल तंत्रिका ब्लॉक, लेकिन इसके उपयोग को प्राथमिकता दी जा सकती है जब एनेस्थेटिक्स और सहायक के त्रिक तंत्रिका प्रसार काठ का तंत्रिका प्रसार पर पसंद किया जाता है। दुम नहर में प्रशासित एनेस्थेटिक्स का अप्रत्याशित सेफलाड प्रसार इस तकनीक के उपयोग को उन स्थितियों में सीमित करता है जहां निचले वक्ष और ऊपरी पेट के न्यूरैक्सियल ब्लॉक प्रदान करना आवश्यक है। यद्यपि इस पद्धति का वर्णन पेरिऑपरेटिव उपयोग (घटती भूमिका) और वयस्कों में पुराने दर्द परिदृश्यों (बढ़ती भूमिका) के प्रबंधन के लिए किया गया है, दुम तंत्रिका ब्लॉक में संकेतों की एक विस्तृत श्रृंखला है (टेबल 1) का सफल इलाज पोस्टड्यूरल पंचर सिरदर्द एक पुच्छल सुई के माध्यम से एक एपिड्यूरल रक्त पैच प्रदर्शन करके सूचित किया गया है।
सारणी 1। दुम एपिड्यूरल तंत्रिका ब्लॉक के लिए संकेत।
| सर्जिकल, प्रसूति, नैदानिक, और रोगनिरोधी | |
|---|---|
| 1. | सर्जिकल एनेस्थीसिया |
| 2. | प्रसूति संज्ञाहरण |
| 3. | पैल्विक, मूत्राशय, पेरिनियल, जननांग, मलाशय, गुदा और निचले छोर के दर्द का मूल्यांकन करने के लिए डिफरेंशियल न्यूरल ब्लॉक |
| 4. | त्रिक नसों के विनाश से पहले रोगसूचक संकेतक |
| अत्याधिक पीड़ा | |
|---|---|
| 1. | पीठ के निचले हिस्से में तेज दर्द |
| 2. | तीव्र काठ का रेडिकुलोपैथी |
| 3. | तीव्र दर्द आपात स्थिति में उपशामक |
| 4. | पश्चात का दर्द |
| 5. | श्रोणि और निचले छोर का दर्द आघात के लिए माध्यमिक |
| 6. | तीव्र दाद दाद का दर्द |
| 7. | निचले छोरों की तीव्र संवहनी अपर्याप्तता |
| 8. | हाइड्रैडेनाइटिस सपुराटिवा |
| जीर्ण सौम्य दर्द | |
|---|---|
| 1. | लम्बर रेडिकुलोपैथी |
| 2. | स्पाइनल स्टेनोसिस |
| 3. | लो बैक सिंड्रोम |
| 4. | कशेरुका संपीड़न फ्रैक्चर |
| 5. | मधुमेह बहुपद |
| 6. | पोस्ट हेरपटिक नूरलगिया |
| 7. | पलटा सहानुभूति dystrophy |
| 8. | आर्कियाल्जिया |
| 9. | proctalgia |
| 10. | पैल्विक दर्द सिंड्रोम |
| कैंसर का दर्द | |
|---|---|
| 1. | पैल्विक, पेरिनियल, जननांग, या मलाशय की खराबी के लिए माध्यमिक दर्द |
| 2. | श्रोणि को बोनी मेटास्टेसिस |
| 3. | कीमोथेरेपी से संबंधित परिधीय न्यूरोपैथी |
| विशेष स्थिति | |
|---|---|
| 1. | पिछली काठ का रीढ़ की सर्जरी वाले मरीज |
| 2. | जिन रोगियों को "एंटीकोआग्युलेटेड" या कोगुलोपैथी है |
न्यासोरा युक्तियाँ
- कॉडल एपिड्यूरल नर्व ब्लॉक के संकेत अनिवार्य रूप से लम्बर एपिड्यूरल नर्व ब्लॉक के समान हैं।
- कॉडल तंत्रिका ब्लॉक को काठ का एपिड्यूरल तंत्रिका ब्लॉक पर पसंद किया जा सकता है, जब काठ का तंत्रिका प्रसार पर एनेस्थेटिक्स और सहायक के त्रिक तंत्रिका प्रसार को प्राथमिकता दी जाती है।
- दुम नहर के माध्यम से प्रशासित एनेस्थेटिक्स के लगातार सेफलाड प्रसार का पता लगाने की अप्रत्याशितता इस तकनीक की उपयोगिता को सीमित करती है जब निचले वक्ष और ऊपरी पेट के न्यूरैक्सियल ब्लॉक प्रदान करना आवश्यक होता है।
अन्य, वयस्कों में नए संकेतों का उल्लेख किया जाना चाहिए और इस अध्याय में आगे वर्णित किया गया है, जिसमें परक्यूटेनियस एपिड्यूरल न्यूरोप्लास्टी का प्रदर्शन शामिल है; काठ का रीढ़ की हड्डी की सर्जरी के बाद दुम एनाल्जेसिया का उपयोग; आर्थोपेडिक निचले छोर की सर्जरी के बाद दुम एनाल्जेसिया; पोस्टऑपरेटिव एनाल्जेसिया के लिए स्थानीय संवेदनाहारी सहायक; और असाध्य कैंसर के दर्द के इलाज के लिए न्यूरोलिसिस करने के लिए दुम तंत्रिका ब्लॉक।
कॉडल एपिड्यूरल नर्व ब्लॉक की तकनीक
कॉडल एपिड्यूरल नर्व ब्लॉक की शास्त्रीय तकनीक में पैल्पेशन, पहचान और पंचर शामिल है। मरीजों का मूल्यांकन किसी भी एपिड्यूरल तंत्रिका ब्लॉक के लिए किया जाता है, और इसके प्रदर्शन के लिए संकेत और सापेक्ष और पूर्ण मतभेद समान होते हैं। गैर-इनवेसिव मॉनिटर का एक पूर्ण पूरक लागू किया जाता है, और आधारभूत महत्वपूर्ण संकेतों का मूल्यांकन किया जाता है। किसी को यह तय करना होगा कि क्या a निरंतर or सिंगल शॉट तकनीक नियोजित किया जाएगा। निरंतर तकनीकों के लिए, पार्श्व-सामना करने वाले छिद्र के साथ एक तुही-प्रकार की सुई को प्राथमिकता दी जाती है।
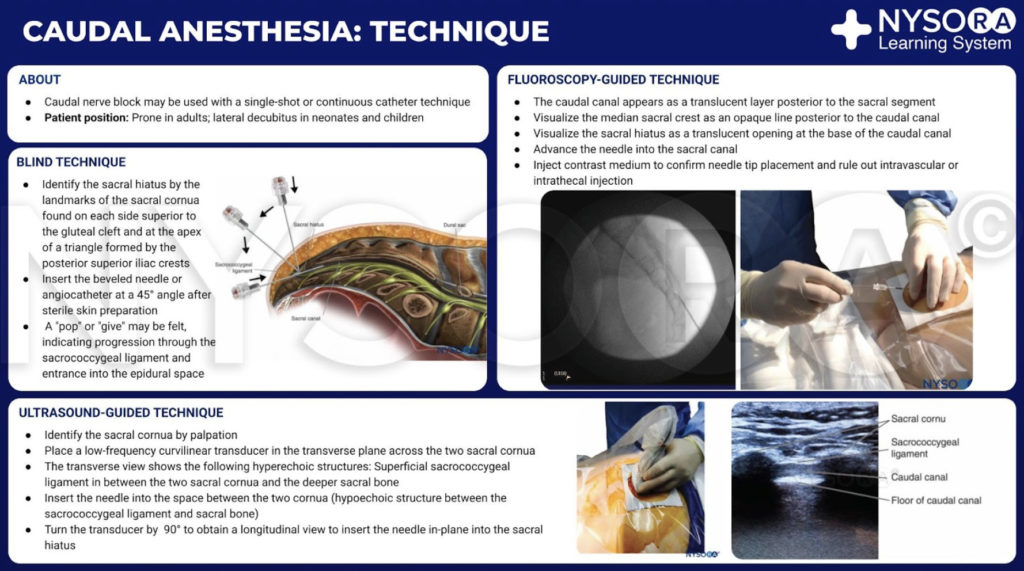
क्षेत्रीय संज्ञाहरण के संग्रह से: दुम संज्ञाहरण इन्फोग्राफिक के लिए तकनीक।
रोगी की स्थिति
नवजात शिशुओं और बच्चों में पार्श्व डीक्यूबिटस स्थिति की तुलना में वयस्कों में कई पदों का उपयोग किया जा सकता है। पार्श्व स्थिति को अक्सर बाल रोग में पसंद किया जाता है क्योंकि यह वायुमार्ग तक आसान पहुंच की अनुमति देता है जब तंत्रिका ब्लॉक करने से पहले सामान्य संज्ञाहरण या भारी बेहोश करने की क्रिया को प्रशासित किया गया हो। बाल रोगियों में, पूरी तरह से संवेदनाहारी रोगी के साथ तंत्रिका ब्लॉकों का प्रदर्शन किया जा सकता है; यह बड़े बच्चों और वयस्कों के लिए अनुशंसित नहीं है। वयस्कों में, प्रवण स्थिति सबसे अधिक बार उपयोग की जाती है, लेकिन पार्श्व डीक्यूबिटस स्थिति या घुटने-छाती (जिसे "घुटने-कोहनी" भी कहा जाता है) की स्थिति नियोजित की जा सकती है। प्रवण स्थिति में, प्रक्रिया टेबल या ऑपरेटिंग रूम टेबल को फ्लेक्स किया जाना चाहिए, या सिम्फिसिस प्यूबिस और इलियाक क्रेस्ट के नीचे एक तकिया रखा जा सकता है ताकि कूल्हों का हल्का फ्लेक्सन उत्पन्न हो सके। यह पैंतरेबाज़ी दुम नहर के तालमेल को आसान बनाती है। गुदा फांक के ऊपरी हिस्से को चिकना करने के लिए पैरों को अलग किया जाता है, साथ ही साथ ग्लूटियल मांसपेशियों को आराम देते हुए एड़ी को बाहर की ओर घुमाया जाता है। पार्ट्युरिएंट में पुच्छीय एपिड्यूरल तंत्रिका ब्लॉक लगाने के लिए, पार्श्व (सिम की स्थिति) और घुटने-कोहनी की स्थिति का सबसे अधिक उपयोग किया जाता है।
शारीरिक स्थलचिह्न
गुदा क्षेत्र और जननांग को पोविडोन आयोडीन या त्वचा को कीटाणुरहित करने के लिए उपयोग किए जाने वाले अन्य कीटाणुनाशक (विशेष रूप से शराब) से बचाने के लिए इंटरग्लुटियल फांक में एक सूखा धुंध झाड़ू रखा जाता है। शारीरिक स्थलों का अगला मूल्यांकन किया जाता है। अंतर्निहित त्रिक अंतराल का पता लगाने में नितंबों की त्वचा की परतें उपयोगी मार्गदर्शक होती हैं। वैकल्पिक रूप से, एक त्रिकोण को त्रिकास्थि के ऊपर की त्वचा पर चिह्नित किया जा सकता है, आधार के रूप में पश्च सुपीरियर इलियाक स्पाइन (पीएसआईएस) का उपयोग करते हुए, शीर्ष पर नीचे की ओर इशारा करते हुए (कॉडली)। आम तौर पर, यह शीर्ष त्रिक अंतराल के ऊपर या तुरंत निकट बैठता है। हालांकि, हाल के एक अध्ययन ने संकेत दिया है कि इस पद्धति का उपयोग करते हुए त्रिक अंतराल की पहचान गलत हो सकती है क्योंकि त्रिक अंतराल और पीएसआईएस द्वारा गठित वास्तविक त्रिकोण समकोणीय नहीं है। एक बार अंतराल को चिह्नित करने के बाद, तर्जनी की नोक को इंटरग्लुटियल फांक में कोक्सीक्स की नोक पर रखा जाता है, जबकि एक ही हाथ का अंगूठा इंटरग्लुटियल के ऊपरी छोर पर 3-4 सेंटीमीटर अधिक रोस्ट्रली स्थित दो त्रिक कॉर्नुआ को टटोलता है। फांक त्रिक कॉर्नुआ को धीरे से तर्जनी को बगल से हिलाकर पहचाना जा सकता है (चित्रा 2) धड़कने वाला अंगूठा दो कॉर्नुआ के बीच के खोखले में डूब जाना चाहिए, जैसे कि एक मुट्ठी के दो पोर के बीच। पूरे क्षेत्र की बाँझ त्वचा की तैयारी और ड्रेपिंग सामान्य तरीके से की जाती है।
फिगर 2। त्रिक अंतराल पर मध्य रेखा को टटोलने की तकनीक। तालमेल और मध्यमा अंगुलियां पांचवें त्रिक कशेरुकी शरीर में फैली हुई हैं। Sacrococcygeal बंधन सीधे तालु की उंगली के नीचे स्थित होता है।
फ्लोरोस्कोपी का उपयोग करने वाली तकनीक
एक छोटे-गेज 1.5-इंच की सुई का उपयोग तब त्रिक अंतराल पर त्वचा में घुसपैठ करने के लिए 3%-5% सादे लिडोकेन एचसीएल के 1-1.5 एमएल का उपयोग करके किया जाता है।चित्रा 3) यदि फ्लोरोस्कोपी का उपयोग किया जाता है, तो त्रिक नहर की शारीरिक सीमाओं को प्रदर्शित करने के लिए एक पार्श्व दृश्य प्राप्त किया जाता है। हम नियमित रूप से इस दृश्य के लिए स्थानीय संवेदनाहारी घुसपैठ सुई को सीटू में छोड़ देते हैं क्योंकि यह दर्शाता है कि क्या एपिड्यूरल सुई की बाद की उन्नति के लिए दृष्टिकोण उपयुक्त स्तर पर है। फ्लोरोस्कोपी के साथ, दुम की नहर त्रिक खंडों के पीछे एक पारभासी परत के रूप में प्रकट होती है। माध्यिका त्रिक शिखा को दुम नहर के पीछे एक अपारदर्शी रेखा के रूप में देखा जाता है। त्रिक अंतराल को आमतौर पर दुम नहर के आधार पर एक पारभासी उद्घाटन के रूप में देखा जाता है। कोक्सीक्स को त्रिकास्थि की निचली सतह के साथ जोड़ कर देखा जा सकता है (चित्रा 4).
फिगर 3। स्थानीय संवेदनाहारी के साथ त्वचा में घुसपैठ की तकनीक। सुई को पहले ऊपर और फिर sacrococcygeal लिगमेंट के पदार्थ में डाला जाता है।
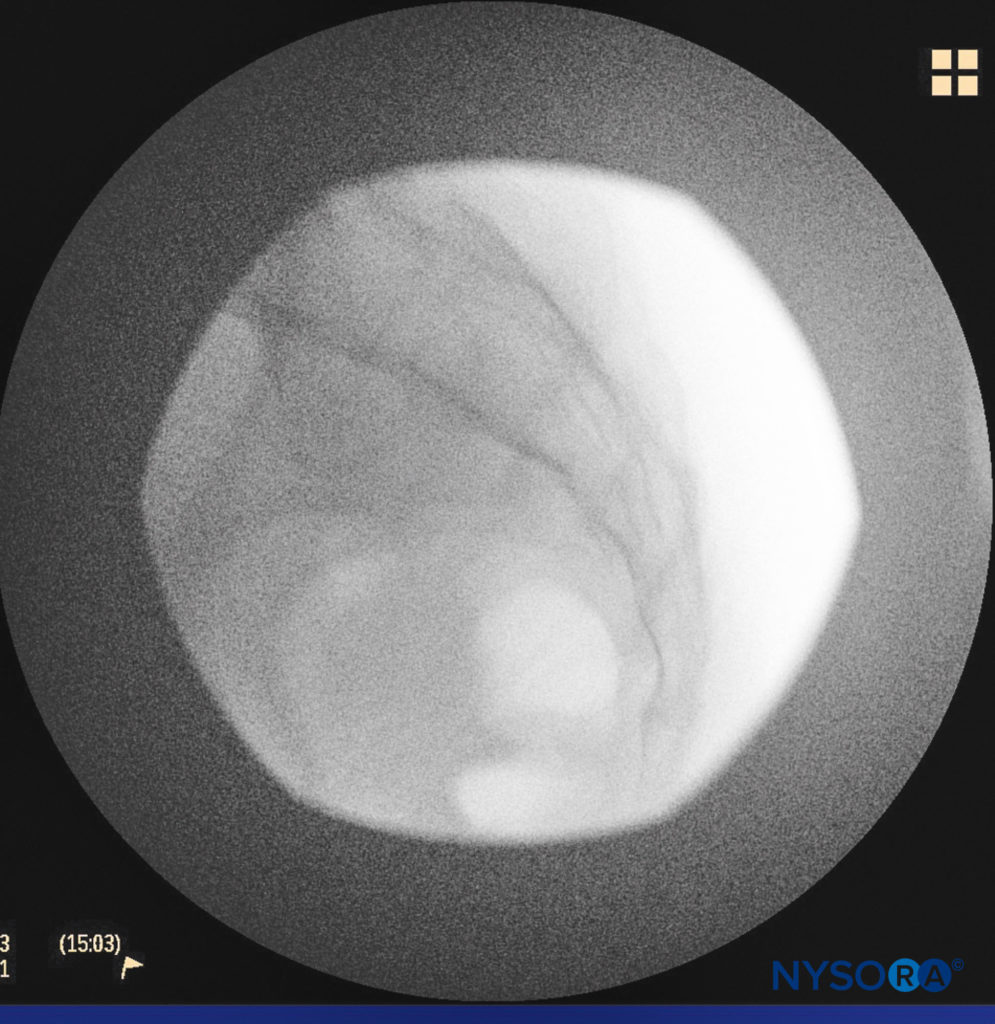
फिगर 4। दुम नहर की सीमाओं को प्रदर्शित करने वाली पार्श्व फ्लोरोस्कोपिक छवि।
एक बार अंतराल के ऊपर के ऊतकों को संवेदनाहारी कर दिया गया है, एक 17- या 18-गेज टुही-प्रकार की सुई को या तो मध्य रेखा में या पार्श्व दृष्टिकोण का उपयोग करके, दुम की नहर में डाला जाता है (चित्रा 5, चित्रा 6) एक मामूली "स्नैप" की भावना की सराहना की जा सकती है जब आगे बढ़ने वाली सुई sacrococcygeal बंधन को छेदती है। एक बार जब सुई त्रिक नहर की उदर दीवार तक पहुंच जाती है, तो इसे धीरे-धीरे वापस ले लिया जाता है और नहर में आगे सम्मिलन के लिए इसे और अधिक कपाल (निराशाजनक हब और आगे बढ़ते हुए) निर्देशित किया जाता है।
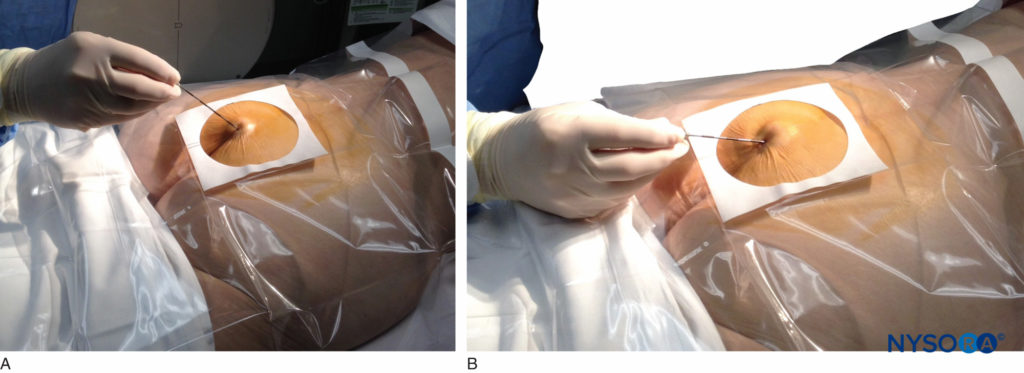
फिगर 5। एक 18-गेज, तुओही-प्रकार की सुई त्वचा से sacrococcygeal बंधन के माध्यम से त्रिक अंतराल में उन्नत होती है। आमतौर पर, जब सही सुई लगाने के लिए फ्लोरोस्कोपी उपलब्ध नहीं होती है, तो हवा या खारा से भरी एक सिरिंज सुई से जुड़ी होती है, और एपिड्यूरल स्पेस की पहचान करने के लिए लॉस-ऑफ-रेसिस्टेंस तकनीक को नियोजित किया जाता है।
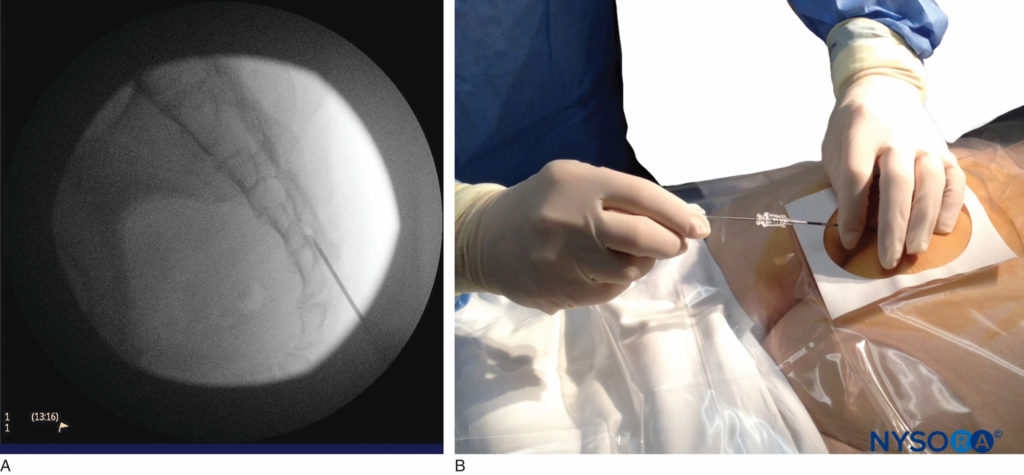
फिगर 6। पार्श्व फ्लोरोस्कोपिक छवि जिसमें 18-गेज तुओही सुई को सही ढंग से दुम के एपिड्यूरल स्पेस में बैठाया गया है।
एक बार जब एपिड्यूरल सुई सुरक्षित रूप से नहर के भीतर स्थित हो जाती है, और एपिड्यूरल कैथेटर उन्नत सेफलाड होता है, तो हम ऐंटरोपोस्टीरियर दृश्य का उपयोग करते हैं।चित्रा 7, चित्रा 8) इस प्रक्षेपण में, मध्यवर्ती त्रिक शिखर मध्य रेखा के दोनों ओर अपारदर्शी ऊर्ध्वाधर रेखाओं के रूप में दिखाई देते हैं। त्रिक फोरमिना को पारभासी और लगभग गोलाकार क्षेत्रों के रूप में मध्यवर्ती त्रिक शिखर के पार्श्व के रूप में देखा जाता है। आंतों की गैस की उपस्थिति इन संरचनाओं की पहचान को अस्पष्ट कर सकती है। एक छोटी सी हवा के बुलबुले वाले हवा या खारा से भरी एक सिरिंज को फिर सुई से जोड़ा जाता है, और नुकसान-प्रतिरोध तकनीक का उपयोग एपिड्यूरल स्पेस में प्रवेश स्थापित करने के लिए किया जाता है।

फिगर 7। एक स्टाइललेट के साथ एक निरंतर कैथेटर को नहर में रखी गई 18-गेज तुओही सुई के माध्यम से उन्नत किया जा रहा है।
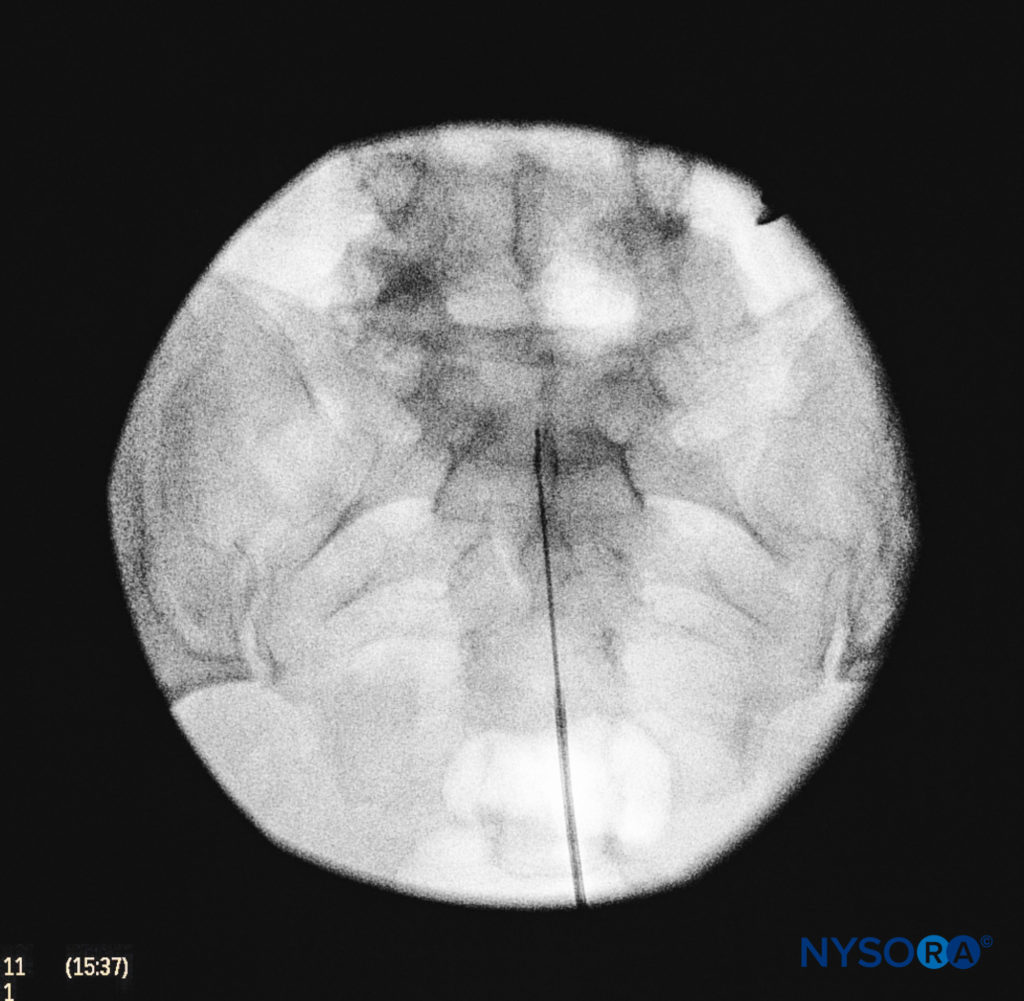
फिगर 8। सुई के उचित स्थान को दर्शाने वाली ऐंटरोपोस्टीरियर फ्लोरोस्कोपिक इमेजिंग।
न्यासोरा युक्तियाँ
- ड्यूरा को फटने से बचाने के लिए सुई की नोक को S2 स्तर से नीचे रहना चाहिए।
- सुई को कभी भी बहुत गहरे स्थान में आगे नहीं बढ़ाना चाहिए।
- पीएसआईएस से लगभग 1 सेंटीमीटर नीचे की त्वचा S2 स्तर (ड्यूरा मेटर का दुम-सबसे अधिक विस्तार) को इंगित करती है।
- वयस्कों की तुलना में बच्चों में ड्यूरल थैली कम फैली हुई है, और एपिड्यूरल सुइयों को ध्यान से S3 या S4 स्तर से अधिक गहरा नहीं किया जाना चाहिए।
एक ध्वनिक परीक्षण, जिसे "हूश" परीक्षण भी कहा जाता है, को दुम की नहर में सुई के सही स्थान की पहचान करने के लिए वर्णित किया गया है। दुम के एपिड्यूरल स्पेस में 2-3 एमएल हवा के इंजेक्शन के दौरान थोरैकोलम्बर क्षेत्र के गुदाभ्रंश के दौरान इस विशिष्ट ध्वनि को नोट किया गया है। ओर्मे और बर्ग द्वारा वर्णित "स्वोश परीक्षण", इंजेक्शन के रूप में हवा के बजाय खारा या स्थानीय संवेदनाहारी को प्रतिस्थापित करता है।
एक अध्ययन में सफल तंत्रिका ब्लॉक वाले 108 रोगियों में से 98 का परीक्षण सकारात्मक था, जिसमें कोई गलत-सकारात्मक परिणाम नहीं था। एक बार सुई के सही स्थान की पुष्टि हो जाने के बाद, एक कैथेटर को वांछित स्थान (गहराई) में डाला जाता है और वांछित होने पर इसकी स्थिति की पुष्टि फ्लोरोस्कोपिक रूप से की जाती है (चित्रा 9). कलर डॉपलर अल्ट्रासोनोग्राफी एपिड्यूरल स्पेस में सुई डालने का मार्गदर्शन करने और किसी भी इंट्रावास्कुलर इंजेक्शन की पुष्टि करने के लिए भी वर्णित किया गया है।
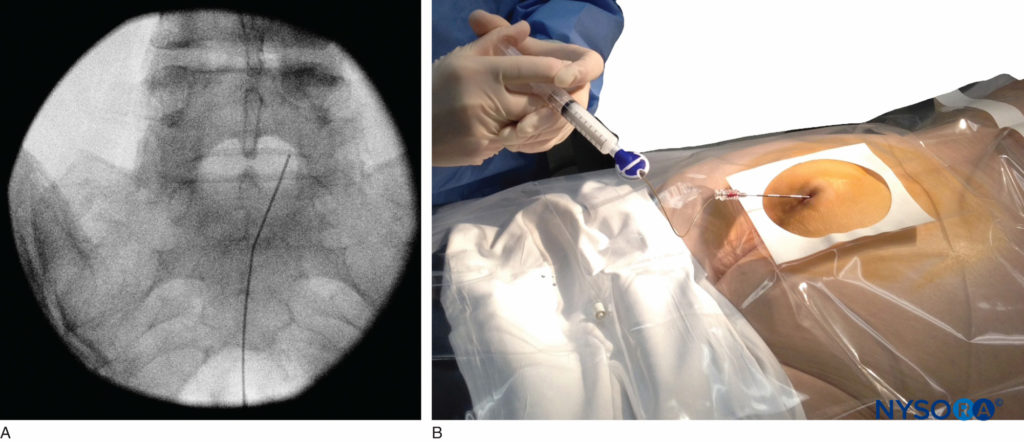
फिगर 9। एल5-एस1 इंटरस्पेस तक उन्नत कैथेटर को दर्शाने वाली एंटेरोपोस्टीरियर फ्लोरोस्कोपिक छवि।
अल्ट्रासाउंड-गाइडेड कॉडल नर्व ब्लॉक
अल्ट्रासाउंड ने क्षेत्रीय संज्ञाहरण और दर्द प्रबंधन में एक बढ़ती भूमिका निभाई है, अल्ट्रासाउंड मार्गदर्शन का उपयोग त्रिक अंतराल की पहचान करने के लिए किया जा सकता है, जिससे अंतराल में सुई प्रवेश की सुविधा मिलती है, साथ ही दुम नहर में आगे बढ़ने वाली सुई की कल्पना की जा सकती है। चूंकि बाल चिकित्सा आबादी में दुम तंत्रिका ब्लॉक अपेक्षाकृत आसान होते हैं, अल्ट्रासाउंड लैंडमार्क-आधारित तकनीकों पर महत्वपूर्ण रूप से लाभप्रद नहीं हो सकता है। हालांकि, वयस्क रोगियों में, जिनके लिए त्रिक अंतराल, दुम की नहर और ड्यूरल थैली की शारीरिक रचना परिवर्तनशील होती है, अल्ट्रासाउंड मार्गदर्शन ऊतक आघात, ड्यूरल पंचर जैसी जटिलताओं के जोखिम को कम करने में मददगार साबित हो सकता है। स्थानीय संवेदनाहारी विषाक्तता, और संवहनी समझौता।
तकनीक
प्रवण स्थिति में रोगी के साथ, त्रिक कॉर्नुआ को शारीरिक स्थलों पर अनुभाग में वर्णित तकनीक का उपयोग करके तालमेल द्वारा पहचाना जाता है। पूरे क्षेत्र की बाँझ त्वचा की तैयारी और ड्रेपिंग की जाती है। दो त्रिक कॉर्नुआ के पार अनुप्रस्थ तल में एक कम आवृत्ति वाली वक्रता जांच रखी जाती है (चित्रा 10) त्रिक कॉर्नुआ को दो सममित हाइपरेचोइक मेहराब के रूप में देखा जा सकता है, दोनों पंक्तियों के नीचे एक हाइपोचोइक छाया के साथ, इन दो संरचनाओं को पाटना। इस हाइपोइकोइक क्षेत्र को पार करने वाली दो हाइपरेचोइक रेखाएं हैं, सतही एक sacrococcygeal बंधन है और गहरी एक रेखा त्रिकास्थि की पृष्ठीय बोनी सतह है (चित्रा 11) दो कॉर्नुआ के बीच की जगह में 22-गेज सुई डाली जाती है। एक अलग "पॉप" महसूस किया जाता है क्योंकि सुई की नोक sacrococcygeal बंधन में प्रवेश करती है।
फिगर 10। एक कम-आवृत्ति वक्रतापूर्ण अल्ट्रासाउंड जांच एक बाँझ जांच कवर में लिपटी होती है जिसमें जेल होता है जिसे दो त्रिक कॉर्नुआ में अनुप्रस्थ तल में रखा जाता है।
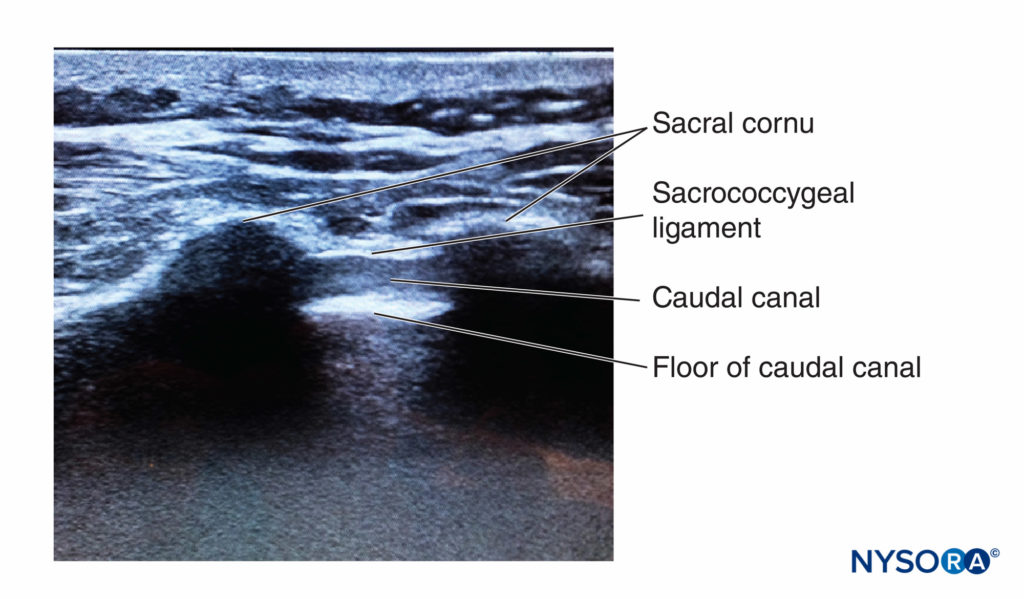
फिगर 11। दुम नहर की छोटी धुरी के साथ अल्ट्रासाउंड छवि, त्रिक कॉर्नुआ, sacrococcygeal बंधन, और दुम नहर को दर्शाती है।
इस बिंदु पर, जांच का उन्मुखीकरण धनु तल में बदल जाता है (चित्रा 12), और दुम नहर की पहचान एक हाइपोइकोइक नहर के रूप में की जाती है जो दुम से बंद हो जाती है और पृष्ठीय और उदर हाइपरेचोइक बैंड द्वारा सीमाबद्ध होती है। पृष्ठीय बैंड कपाल नहर के पृष्ठीय बोनी पहलू से और दुमदार रूप से sacrococcygeal बंधन द्वारा बनता है। उदर बैंड दुम की नहर की उदर बोनी सतह से बनता है (चित्रा 13).
फिगर 12। दुम नहर की लंबी धुरी के साथ धनु तल में रखी गई कम आवृत्ति वाली वक्रता जांच।
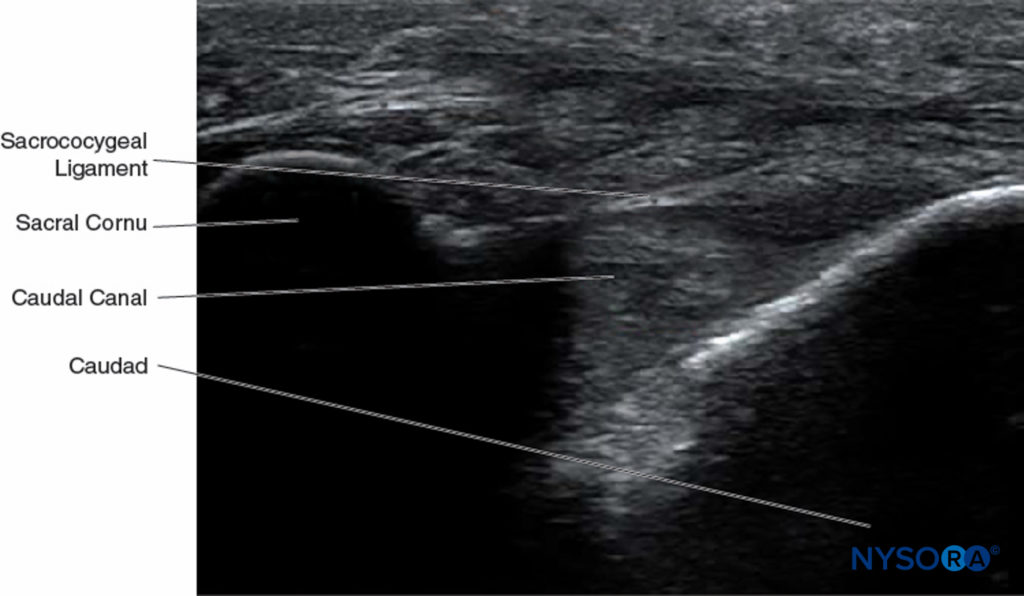
फिगर 13। दुम नहर की लंबी धुरी के साथ अल्ट्रासोनोग्राफिक छवि दुम नहर के लंबे-अक्ष दृश्य को दर्शाती है।
न्यासोरा युक्तियाँ
- बाल रोगियों में, पुच्छीय नहर में सुई के सही स्थान का पता लगाने के लिए विद्युत उत्तेजना का उपयोग किया गया है। गुदा दबानेवाला यंत्र संकुचन (S2-S4 की उत्तेजना के अनुरूप) 1- से 10-mA धाराओं के साथ मांगा जाता है।
- यदि सुई को सही ढंग से डाला गया है, तो हब को एक तरफ से दूसरी तरफ ले जाना, जबकि शाफ्ट को सैक्रोकोकसीगल झिल्ली पर रखा जाता है, टिप को फुलक्रम की तरह त्रिक नहर में स्वतंत्र रूप से स्विंग करने की अनुमति देगा।
- यदि मस्तिष्कमेरु द्रव (सीएसएफ) आकांक्षा के बाद प्राप्त किया जाता है, तो सुई को वापस ले लिया जाना चाहिए और इंजेक्शन नहीं लगाया जाना चाहिए।
- यदि रक्त की आकांक्षा की जाती है, तो सुई को वापस ले लिया जाना चाहिए और तब तक लगाया जाना चाहिए जब तक कि हब में कोई रक्त दिखाई न दे।
- जब प्रतिरोध के नुकसान की तकनीक के लिए हवा (या खारा) का इंजेक्शन त्रिकास्थि के ऊपर उभड़ा हुआ होता है, तो सुई की नोक संभवतः चमड़े के नीचे के ऊतकों में त्रिकास्थि के पृष्ठीय स्थित होती है।
- यदि सुई की नोक सबपरियोस्टियल है, तो इंजेक्शन महत्वपूर्ण प्रतिरोध के साथ मिलेगा, जिसके परिणामस्वरूप महत्वपूर्ण रोगी असुविधा होगी। त्रिक हड्डी की कॉर्टिकल परत अक्सर पतली होती है, विशेष रूप से शिशुओं और वृद्ध विषयों में, और इसकी पैठ आसानी से हो सकती है, खासकर अगर सुई को आगे बढ़ाते समय बल लगाया जाता है। रद्द हड्डी में प्रवेश करने की अनुभूति sacrococcygeal झिल्ली को भेदने के विपरीत नहीं है; प्रतिरोध की भावना है जो अचानक दूर हो जाती है, और सुई अधिक स्वतंत्र रूप से आगे बढ़ती है और बाद में इंजेक्शन अप्रभावित रहता है।
तकनीक प्रक्रिया से संबंधित कई जटिलताओं का वर्णन किया गया है। इंजेक्शन के घोल को अस्थि मज्जा से तेजी से अवशोषित किया जा सकता है, और जहरीली दवा प्रतिक्रिया का परिणाम होता है। इस स्थिति में, दर्द आमतौर पर इंजेक्शन के दौरान त्रिकास्थि के दुम भाग पर नोट किया जाता है। यदि ऐसा होता है, तो सुई को थोड़ा पीछे ले जाना चाहिए और अपनी धुरी पर तब तक घुमाया जाना चाहिए जब तक कि इसे थोड़ा अलग दिशा में पुन: सम्मिलित नहीं किया जा सके।
यदि इंजेक्शन त्रिकास्थि के आगे किया जाता है, तो मलाशय को छेदना संभव है, या, प्रसव में, बच्चे का सिर घायल हो सकता है। यह पेशी भाग पेरिनेम में उतरने के बाद श्रमिक महिलाओं में दुम तंत्रिका ब्लॉक के उपयोग को सीमित करता है। अनजाने में शिरापरक पंचर भी हो सकता है, और इसकी घटना लगभग 0.6% बताई गई है।
कॉडल तंत्रिका ब्लॉक का उपयोग एकल-शॉट या निरंतर कैथेटर तकनीक के साथ किया जा सकता है। निरंतर तंत्रिका ब्लॉक के लिए, कैथेटर उन्नत एंटेरोग्रेड (पारंपरिक रूप से) या प्रतिगामी हो सकता है। लगातार दुम तंत्रिका ब्लॉक काठ का एपिड्यूरल स्पेस में सुई सम्मिलन का उपयोग करके प्रतिगामी फैशन में किया जा सकता है, लेकिन बेहतर के बजाय हीन रूप से निर्देशित किया जाता है। 10 रोगियों के एक अध्ययन में, एपिड्यूरल कैथेटर्स को L18-L4 इंटरस्पेस से प्रतिगामी फैशन में 5-गेज Tuohy- प्रकार की एपिड्यूरल सुइयों के माध्यम से उन्नत किया गया था। आसान एपिड्यूरल स्पेस एंट्री के बावजूद, यह तकनीक 20% विफलता दर से जुड़ी थी, जिसमें कैथेटर पैरावेर्टेब्रल या रेट्रोरेक्टल स्पेस में जा रहा था। पारंपरिक दृष्टिकोण का उपयोग करते हुए, एक ह्यूबर-इत्तला दे दी गई सुई का उपयोग नहर में एपिड्यूरल कैथेटर को पारित करने के लिए एक नाली के रूप में किया जाता है। इस सुई में एक घुमावदार बेवल टिप होती है जो इसे त्रिक पेरीओस्टेम पर पकड़े जाने या रोके जाने को सीमित करती है। सुई को उसके कंधे से सामने की ओर और उसके छिद्र को पृष्ठीय रूप से डाला जाता है। वैकल्पिक रूप से, एक मानक 16- या 17-गेज कैथेटर-ओवर-सुई संयोजन (एंजियोकैथेटर) बाद के कैथेटर प्लेसमेंट के लिए परिचयात्मक सुई के रूप में काम कर सकता है। कैथेटर को फ्लोरोस्कोपिक मार्गदर्शन के तहत उन्नत किया जाता है, खासकर जब यह असफल बैक सर्जरी सिंड्रोम में पुराने दर्द प्रबंधन के लिए किया जाता है।
कैथेटर्स को धीरे से आगे बढ़ाया जाना चाहिए क्योंकि तेजी से या आक्रामक प्रगति के साथ ड्यूरल पंचर की खबरें आई हैं। एपिड्यूरल स्पेस में कैथेटर की नियुक्ति को प्रदर्शित करने के लिए एक पार्श्व और एंटेरोपोस्टीरियर फ्लोरोस्कोपिक दृश्य प्राप्त किए जाने चाहिए (आंकड़े 14 और 9) और एक सेफलाड या सेफलोलेटरल दिशा में अपने पथ का अनुसरण करना। जब वांछित स्तर प्राप्त हो जाता है, तो आयोडीन युक्त गैर-आयनिक कंट्रास्ट मीडिया को इंजेक्ट किया जा सकता है, इसके बाद स्थानीय एनेस्थेटिक्स, कॉर्टिकोस्टेरॉइड्स, या एडजंक्ट्स का इंजेक्शन लगाया जा सकता है।चित्रा 15) आमतौर पर, कैथेटर L4 कशेरुकी शरीर के स्तर से अधिक उन्नत नहीं होता है, हालांकि विशिष्ट संकेतों के लिए इसे L1 या L2 स्तरों तक उन्नत किया जा सकता है। कुछ लेखक सलाह देते हैं कि कैथेटर को 8-12 सेमी से अधिक सेफलाड से अधिक आगे न बढ़ाएं।
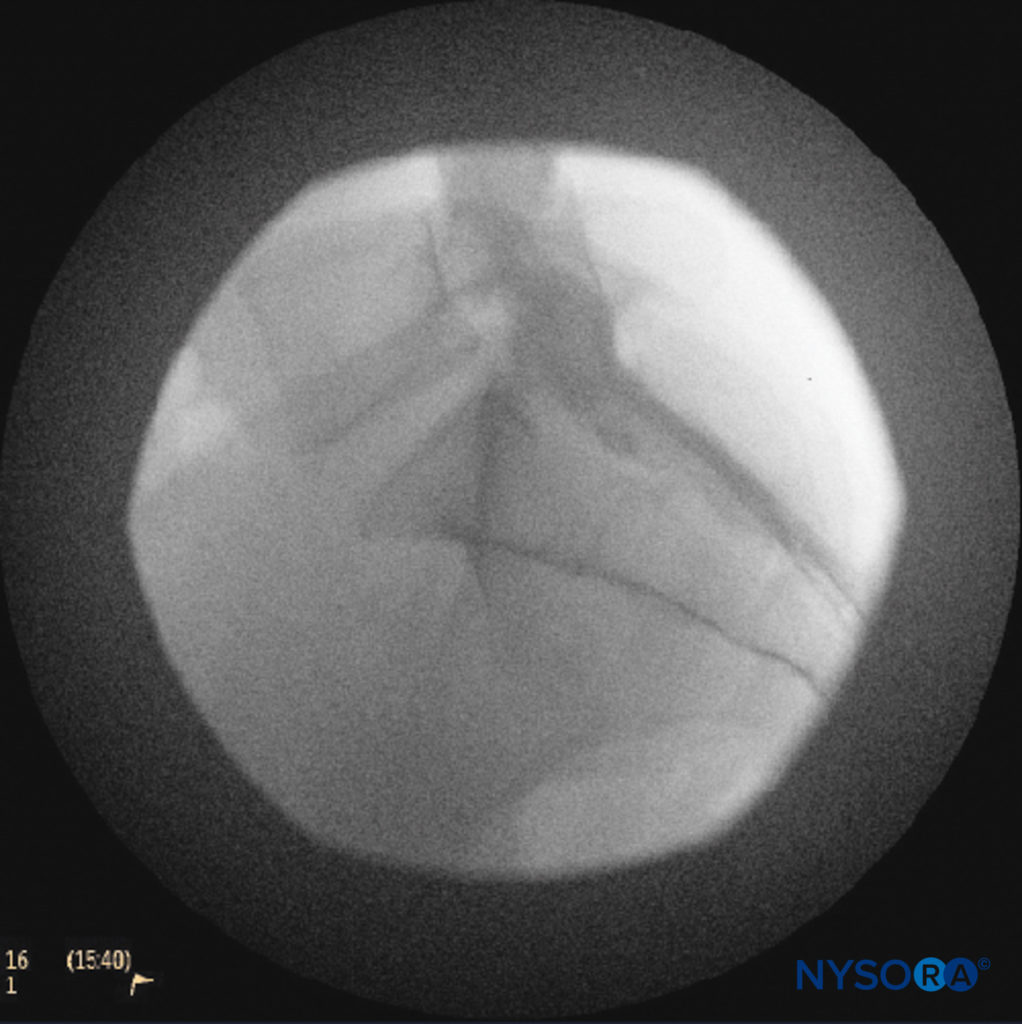
फिगर 14। दुम और निचले काठ एपिड्यूरल रिक्त स्थान में रेडियोपैक कंट्रास्ट माध्यम को दर्शाती पार्श्व फ्लोरोस्कोपिक छवि। छवि 2 एमएल डाई के इंजेक्शन के बाद, पूर्वकाल और पीछे दोनों में काफी फैलती है।
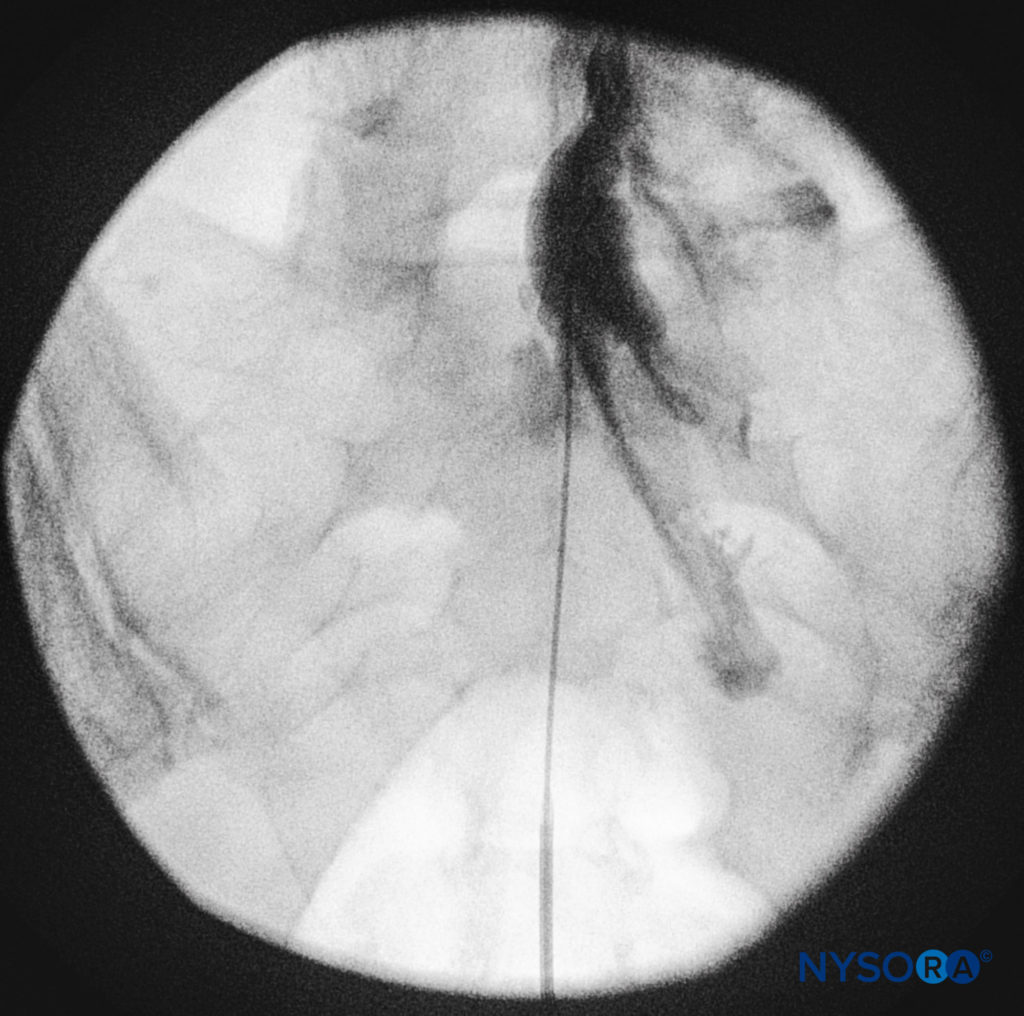
फिगर 15। एपिड्यूरल स्पेस में रेडियोपैक कंट्रास्ट माध्यम को दर्शाने वाली एंटेरोपोस्टीरियर फ्लोरोस्कोपिक छवि
न्यासोरा युक्तियाँ
- वयस्कों में कॉडल एपिड्यूरल स्पेस में इंजेक्ट किए गए स्थानीय संवेदनाहारी समाधानों का प्रसार इंजेक्शन की मात्रा, इंजेक्शन की गति और रोगी की स्थिति से प्रभावित होता है।
- दुम संज्ञाहरण से गुजरने वाले बच्चों में इंजेक्शन की गति और स्थानीय संवेदनाहारी के प्रसार के बीच कोई संबंध नहीं है।
वयस्कों में कौडल एपिड्यूरल नर्व ब्लॉक के लक्षण
कॉडल एपिड्यूरल तंत्रिका ब्लॉक के परिणामस्वरूप त्रिक जड़ों के संवेदी और मोटर तंत्रिका ब्लॉक और सीमित स्वायत्त तंत्रिका ब्लॉक होते हैं। पैरासिम्पेथेटिक नर्वस सिस्टम का त्रिक योगदान अवरुद्ध हो जाता है, जिससे मूत्राशय और आंतों के विसरोमोटर फंक्शन को कोलोनिक स्प्लेनिक फ्लेक्सचर में नुकसान होता है। सहानुभूति तंत्रिका ब्लॉक, हालांकि काठ या वक्ष एपिड्यूरल तंत्रिका ब्लॉक की तुलना में सीमित है, होता है। हालांकि, रीढ़ की हड्डी के प्रीगैंग्लिओनिक सहानुभूति तंतुओं से सहानुभूति बहिर्वाह L2 स्तर पर समाप्त होता है; इसलिए, दुम तंत्रिका ब्लॉक नियमित रूप से काठ का एपिड्यूरल ब्लॉक के साथ देखी गई डिग्री के निचले छोरों के परिधीय वासोडिलेटेशन में परिणाम नहीं होना चाहिए। वयस्कों में कॉडल एपिड्यूरल लोकल एनेस्थेटिक नर्व ब्लॉक को पेट के निचले हिस्से, पेरिनेम या निचले छोरों की सर्जरी के लिए चुना जा सकता है। स्थानीय संवेदनाहारी मिश्रण और खुराक लम्बर एपिड्यूरल तंत्रिका ब्लॉक के लिए समान हैं (टेबल 2) एनोरेक्टल सर्जरी से गुजरने वाले रोगियों में कॉडल एनेस्थीसिया के लिए रोपाइवाकेन की न्यूनतम स्थानीय संवेदनाहारी सांद्रता (एमएलएसी) पर लिंग के प्रभाव को देखते हुए एक हालिया अध्ययन में पाया गया कि महिला रोगियों में दुम संज्ञाहरण के लिए एमएलएसी पुरुष रोगियों की तुलना में 31% अधिक है।
सारणी 2। स्थानीय एनेस्थेटिक्स आमतौर पर वयस्कों में दुम संज्ञाहरण के लिए उपयोग किया जाता है
| एजेंट | एकाग्रता | खुराक (मिलीग्राम) | संवेदी शुरुआत (4-सेगमेंट स्प्रेड) | अवधि (2-सेगमेंट रिग्रेशन) |
|---|---|---|---|---|
| Lidocaine | 1.5% -2% | 300 - 600 | 10-20 मि | 90-150 मि |
| क्लोरोप्रोकेन | 2% -3% | 400 - 900 | 8-15 मि | 45-80 मि |
| Mepivacaine | 2% | 400 - 600 | 10-20 मि | 90-240 मि |
| Ropivacaine | 0.75% -1% | 150 - 300 | 15-25 मि | 120-210 मि |
| बुपिवाकेन/लेवोबुपिवाकेन | 0.5% -0.75% | 100 - 225 | 10-25 मि | 180-270 मि |
स्थानीय संवेदनाहारी समाधान का प्रसार
त्रिक नहर की बड़ी क्षमता समाधान की बड़ी मात्रा में संगत होती है; विस्तृत पूर्वकाल त्रिक फोरैमिना के माध्यम से महत्वपूर्ण मात्रा खो सकती है। इसलिए, समान खंडीय प्रसार को प्राप्त करने के लिए स्थानीय एनेस्थेटिक्स की दुम की खुराक की आवश्यकताएं संबंधित काठ की खुराक की तुलना में काफी बड़ी हैं। एनाल्जेसिया और एनेस्थीसिया के समान स्तरों को प्राप्त करने के लिए कॉडल ब्लॉक के लिए लम्बर एपिड्यूरल लोकल एनेस्थेटिक खुराक की लगभग दोगुनी आवश्यकता होती है, और कॉडल स्पेस में इंजेक्ट किए गए घोल को फैलने में अधिक समय लगता है (टेबल 2) ब्रोमेज ने नोट किया कि वयस्कों में फैले दुम खंड के साथ उम्र का संबंध नहीं है, और स्थानीय संवेदनाहारी समाधान की 20-एमएल खुराक के परिणामस्वरूप एनाल्जेसिया का ऊपरी स्तर S2 और T8 के बीच व्यापक रूप से भिन्न होता है। यह अप्रत्याशितता सर्जिकल प्रक्रियाओं के लिए दुम के संज्ञाहरण को लागू करने की उपयोगिता को सीमित करती है जिसके लिए श्रोणि स्तर या नाभि के ऊपर सेफलाड एनाल्जेसिया स्तर की आवश्यकता होती है। एक और हालिया अध्ययन ने ब्रोमेज के निष्कर्षों की पुष्टि की। 172% लिडोकेन के 20 एमएल के साथ दुम संज्ञाहरण का उपयोग करके मामूली स्त्री रोग संबंधी सर्जरी से गुजरने वाली 1.5 महिलाओं में, उच्चतम संवेदी त्वचीय स्तर तक पहुंच गया टी 10 से नीचे था।
न्यासोरा युक्तियाँ
- त्रिक नहर में कॉडा इक्विना (फिलम टर्मिनल सहित), स्पाइनल मेनिन्जेस, वसा ऊतक और त्रिक शिरापरक जाल शामिल हैं।
- त्रिक नहर की मात्रा औसतन 14.4 मिलीलीटर है ।
- कॉडल एपिड्यूरल नर्व ब्लॉक के संकेत लम्बर एपिड्यूरल नर्व ब्लॉक के समान हैं।
- परक्यूटेनियस एपिड्यूरल न्यूरोप्लास्टी एपिड्यूरल आसंजनों को नष्ट करने के उद्देश्य से एक दुम कैथेटर के माध्यम से स्थानीय एनेस्थेटिक्स, कॉर्टिकोस्टेरॉइड्स, हाइलूरोनिडेस और हाइपरटोनिक खारा को प्रशासित करने की एक तकनीक है।
- वयस्क रोगियों को आमतौर पर तंत्रिका ब्लॉक के लिए प्रवण रखा जाता है, जबकि पार्श्व डीक्यूबिटस स्थिति बाल रोग के लिए पसंद की जाती है।
- बाल रोग में कॉडल ब्लॉक मुख्य रूप से पेरीओपरेटिव दर्द नियंत्रण के लिए उपयोग किया जाता है, जबकि वयस्कों में यह मुख्य रूप से पुराने दर्द प्रबंधन के लिए होता है।
- वयस्कों में, काठ का एपिड्यूरल तंत्रिका ब्लॉक के लिए उपयोग की जाने वाली खुराक की तुलना में दुम तंत्रिका ब्लॉक के साथ समान खंडीय फैलाव प्राप्त करने के लिए लगभग दो बार स्थानीय संवेदनाहारी खुराक की आवश्यकता होती है।
वयस्कों में कॉडल एपिड्यूरल एनाल्जेसिया के लिए संकेत
जब भी सर्जरी के क्षेत्र में त्रिक और निचले काठ तंत्रिका जड़ें शामिल होती हैं, तो एक दुम एपिड्यूरल तंत्रिका ब्लॉक का संकेत दिया जाता है। तकनीक गुदा सर्जरी (हेमोराहाइडेक्टोमी और गुदा फैलाव), स्त्री रोग संबंधी प्रक्रियाओं, लिंग या अंडकोश की सर्जरी और निचले अंगों की सर्जरी के लिए उपयुक्त है। कैथेटर तकनीक का उपयोग करते हुए, सिजेरियन सेक्शन, योनि हिस्टेरेक्टॉमी और वंक्षण हर्निया के लिए कॉडल एपिड्यूरल तंत्रिका ब्लॉक का उपयोग करना संभव है।
वयस्कों में पेरिऑपरेटिव एनाल्जेसिया के लिए काठ या थोरैसिक एपिड्यूरल तंत्रिका ब्लॉक की तुलना में एक कॉडल एपिड्यूरल तंत्रिका ब्लॉक का उपयोग कम बार किया जाता है। यौवन में श्रोणि स्पष्ट रूप से बढ़ जाता है, जबकि लुंबोसैक्रल क्षेत्र में एपिड्यूरल वसा संघनन से गुजरता है और रेशेदार सामग्री में वृद्धि होती है। यह सेफलाड समाधानों के प्रसार में बाधा डालता है, खासकर जब बच्चों में प्रसार के साथ तुलना की जाती है।
वयस्कों में दुम एपिड्यूरल तंत्रिका ब्लॉक के विकल्प के रूप में, ट्रांस-सैक्रल एपिड्यूरल तंत्रिका ब्लॉक के लिए एक औसत दृष्टिकोण पर विचार किया जा सकता है। उस तकनीक के मूल विवरण में, 87% तंत्रिका ब्लॉक मूत्राशय के ट्यूमर के ट्रांसयूरेथ्रल लकीर के लिए सफल रहे, त्रिक प्रक्रियाओं के लिए 100% सफलता। प्रारंभिक रिपोर्ट में अध्ययन किए गए दो समूहों के बीच एनेस्थीसिया का स्तर, दुष्प्रभाव और हेमोडायनामिक्स समान थे।
लेबर एनाल्जेसिया के लिए कॉडल नर्व ब्लॉक
त्रिक नहर एक्सट्रैडरल नसों के सामान्य उभार में साझा करती है जो देर से गर्भावस्था में या किसी भी नैदानिक स्थिति में होती है जिसमें अवर वेना कावा (आईवीसी) आंशिक रूप से बाधित होता है। चूंकि गर्भावस्था के बाद के हिस्से में दुम नहर की प्रभावी मात्रा काफी कम हो जाती है, इसलिए महिलाओं में दुम की खुराक को आनुपातिक रूप से कम किया जाना चाहिए। स्थानीय एनेस्थेटिक्स का खंडीय प्रसार गर्भवती महिलाओं में काफी हद तक बढ़ सकता है, जिससे इस रोगी आबादी में खुराक की आवश्यकता में 28% से 33% की कमी की आवश्यकता होती है। सक्रिय श्रम के दौरान एक निरंतर कैथेटर या एकल-शॉट तकनीक का चुनाव त्रिक अंतराल पर बाँझपन की सापेक्ष कमी से सीमित होता है, जो मल और मेकोनियम से दूषित हो सकता है।
हॉर्नर सिंड्रोम के दुर्लभ मामले सामने आए हैं जब श्रम एनाल्जेसिया प्रशासन के दौरान स्थानीय एनेस्थेटिक्स की बड़ी खुराक सावधानी से इंजेक्शन दी जाती है। यह सबसे अधिक होने की संभावना है यदि इंजेक्शन उसकी पीठ पर रोगी के साथ किया जाता है (एपिड्यूरल वेनस प्लेक्सस का उभार और IVC संपीड़न अधिकतम होता है)।
श्रम के लिए एपिड्यूरल तंत्रिका ब्लॉक की तथाकथित दोहरी तकनीक (काठ और दुम) अब व्यापक रूप से उपयोग नहीं की जाती है। क्योंकि गर्भाशय के संकुचन का दर्द सहानुभूति तंत्रिका तंत्र के तंतुओं द्वारा T10 से L2 रीढ़ की हड्डी के खंडों से उत्पन्न होता है, एक काठ का एपिड्यूरल कैथेटर प्रसव के चरण I और चरण II दोनों के लिए पर्याप्त होता है, सटीक परिस्थितियों और आवश्यकताओं के आधार पर खुराक समायोजन के साथ (देखें। प्रसूति क्षेत्रीय संज्ञाहरण).
बच्चों में कौडल एपिड्यूरल एनाल्जेसिया के लिए संकेत
ब्लॉक की विशेषताएं
त्रिक अंतराल आमतौर पर शिशुओं और बच्चों में आसानी से पक जाता है, जो इस तकनीक को बहुत आसान और अनुमानित बनाता है। नतीजतन, बड़ी संख्या में बाल रोगियों वाले कई संस्थानों में, कॉडल एपिड्यूरल नर्व ब्लॉक इंट्रा- और पोस्टऑपरेटिव का एक अभिन्न अंग है। बच्चों के लिए दर्द प्रबंधन डायाफ्राम के नीचे और ऊपर दोनों ओर सर्जिकल प्रक्रियाओं की एक विस्तृत श्रृंखला से गुजरना। तकनीक आसानी से सीखी जाती है; एक अध्ययन ने फ्लोरोस्कोपिक मार्गदर्शन के बिना किए गए 80 प्रक्रियाओं को पूरा करने के बाद निवासी प्रशिक्षुओं में 32% सफलता दर का प्रदर्शन किया। शिशुओं और छोटे बच्चों में, एकल-इंजेक्शन तकनीकों के लिए 21-गेज, शॉर्ट-बेवल, 1-इंच सुई का उपयोग किया जा सकता है। निरंतर तंत्रिका ब्लॉकों के लिए, एक मानक एपिड्यूरल कैथेटर को 18-गेज एंजियोकैथेटर के माध्यम से या पतली दीवार वाली 18-गेज एपिड्यूरल सुई के माध्यम से उन्नत किया जा सकता है। यह देखा गया है कि 4 या 5 साल की उम्र तक त्रिक नहर आमतौर पर इतनी बड़ी हो जाती है कि कैथेटर के पारित होने के लिए ऐसी सुई को स्वीकार कर लेती है। इलेक्ट्रोकार्डियोग्राम का उपयोग उचित थोरैसिक कैथेटर टिप प्लेसमेंट (एपिड्यूरल इलेक्ट्रोकार्डियोग्राफी) को सत्यापित करने के लिए किया गया है।
स्थानीय संवेदनाहारी समाधान का प्रसार
दुम प्रशासन के बाद एनाल्जेसिया का खंडीय प्रसार लगभग 12 वर्ष की आयु तक के बच्चों में अधिक अनुमानित है। कुछ अध्ययनों ने सुझाव दिया है कि बच्चों में दुम के घोल का सेफलाड प्रसार उन्हीं शारीरिक बाधाओं से बाधित नहीं होता है जो यौवन से विकसित होते हैं। यौवन से पहले, लुंबोसैक्रल जंक्शन पर शारीरिक बाधाएं अभी तक एक महत्वपूर्ण डिग्री तक विकसित नहीं हुई हैं, और दुम के समाधान रीढ़ की हड्डी की नहर के उच्च अवकाश में स्वतंत्र रूप से ऊपर की ओर प्रवाहित हो सकते हैं। एक परिणाम के रूप में, दुम संज्ञाहरण का रोस्ट्रल प्रसार वयस्कों की तुलना में बच्चों में अधिक व्यापक और अधिक अनुमानित है।
बच्चों में संकेत
बच्चों में, दुम तंत्रिका ब्लॉक को आमतौर पर सहज वेंटिलेशन के साथ हल्के सामान्य संज्ञाहरण के साथ जोड़ा जाता है। बच्चों में पेट के निचले हिस्से और जेनिटोरिनरी सर्जरी के दौरान, 0.25% बुपीवाकेन (2 मिलीग्राम/किलोग्राम) के साथ दुम तंत्रिका ब्लॉक को ग्लूकोज सांद्रता द्वारा मापा गया तनाव के लिए चयापचय और अंतःस्रावी प्रतिक्रियाओं को कम करने के लिए दिखाया गया था; मतलब प्रोलैक्टिन का स्तर; इंसुलिन; और कोर्टिसोल सांद्रता, अकेले सामान्य संज्ञाहरण की तुलना में। नवजात शिशुओं और छोटे बच्चों में कैथेटर का थोरैसिक प्लेसमेंट संभव है। हालांकि, 115 शिशुओं के एक रेडियोग्राफिक अध्ययन में 10 पुच्छीय रूप से रखे गए कैथेटर उच्च वक्ष या निम्न ग्रीवा क्षेत्र में पाए गए, जब उनकी इच्छित साइट निचले वक्ष खंडों में थी।
बच्चों में कॉडल एपिड्यूरल नर्व ब्लॉक के संकेत के तीन समूह निम्नलिखित हैं:
- त्रिक तंत्रिका ब्लॉक की आवश्यकता वाले रोगी (खतना, गुदा सर्जरी)
- निचले थोरैसिक तंत्रिका ब्लॉक की आवश्यकता वाले मरीजों (वंक्षण हर्निया)
- ऊपरी वक्ष त्वचीय (वक्ष शल्य चिकित्सा) के एनाल्जेसिया की आवश्यकता वाले रोगी
बच्चों में कौडल एपिड्यूरल एनेस्थीसिया के लिए औषधीय विचार
बुपीवाकेन (4 मिलीग्राम/किलोग्राम) और मॉर्फिन (150 माइक्रोग्राम/किलोग्राम) के साथ कॉडल तंत्रिका ब्लॉक कार्डियक सर्जरी के दौरान फेंटेनाइल आवश्यकताओं को कम करने के लिए पाया गया था और 30 बाल रोगियों के समूह में एक्सट्यूबेशन समय को कम करने के लिए यादृच्छिक रूप से सामान्य संज्ञाहरण या सामान्य संयोजन प्राप्त करने के लिए यादृच्छिक पाया गया था। या दुम तंत्रिका ब्लॉक।
0.1% लिडोकेन या 1% बुपीवाकेन के लिए संवेदनाहारी खुराक की आवश्यकता प्रति वर्ष लगभग 0.25 एमएल / खंड है। 1 खुराक की गणना शरीर के वजन के आधार पर भी की जा सकती है। उम्र और खुराक की आवश्यकताओं के बीच संबंध सख्ती से रैखिक है, जिसमें उच्च स्तर का सहसंबंध 12 वर्ष तक पुराना है। 0.2:1 के अनुपात में रेडियोपैक डाई युक्त 4% रोपाइवाकेन के साथ फ्लोरोस्कोपी का उपयोग करते हुए एक हालिया अध्ययन से पता चला है कि सावधानी से प्रशासित 0.2% बुपीवाकेन के लिए वजन-आधारित खुराक 0.2% रोपाइवाकेन पर भी लागू होते हैं। स्थानीय संवेदनाहारी (0.2 मिलीग्राम / किग्रा) के 2% के साथ दुम तंत्रिका ब्लॉक प्राप्त करने वाले बच्चों में प्लाज्मा बुपिवाकाइन सांद्रता हर्नियोटॉमी या ऑर्किडोपेक्सी के बाद दर्द नियंत्रण के लिए इलियोइंगिनल-इलियोहाइपोगैस्ट्रिक तंत्रिका ब्लॉक के माध्यम से प्रशासित समकक्ष खुराक से कम थी। इसके अलावा, परिधीय तंत्रिका ब्लॉक समूह में प्लाज्मा सांद्रता के चरम पर पहुंचने का समय तेज था, यह दर्शाता है कि कंडल तंत्रिका ब्लॉक वंक्षण सर्जरी में स्थानीय घुसपैठ तकनीकों का एक सुरक्षित विकल्प है।
ऑर्किडोपेक्सी से गुजरने वाले 1 से 6 वर्ष की आयु के बच्चों के एक अध्ययन में, पतला बुपीवाकेन (0.2%) की बड़ी मात्रा का उपयोग करके एक दुम तंत्रिका ब्लॉक को अवरुद्ध करने के लिए मानक (0.25%) एकाग्रता की एक छोटी मात्रा की तुलना में अधिक प्रभावी दिखाया गया था। पोस्टऑपरेटिव एनाल्जेसिया की गुणवत्ता में कोई बदलाव नहीं होने के साथ, शुक्राणु कॉर्ड ट्रैक्शन के लिए पेरिटोनियल प्रतिक्रिया। उस अध्ययन में, दोनों समूहों (20 मिलीग्राम) में बुपीवाकेन की कुल खुराक समान थी। रोपिवाकेन 0.5% को 1.5% रोपाइवाकेन या 7% बुपीवाकेन की तुलना में 0.25-0.25 वर्ष की आयु के बच्चों में वंक्षण हर्निया के बाद एनाल्जेसिया की काफी लंबी अवधि प्रदान करने के लिए दिखाया गया था। सभी बच्चों को स्थानीय संवेदनाहारी के 0.75 एमएल/किलोग्राम प्राप्त हुए। हालांकि, 0.5% रोपाइवाकेन प्राप्त करने वाले समूह में पहली बार पेशाब करने और खड़े होने में काफी देरी हुई, और निचले छोरों के मोटर तंत्रिका ब्लॉक का एक मामला था।
1.5-0.15 वर्ष की आयु के बच्चों में दुम के एनाल्जेसिया के लिए उच्च मात्रा/कम सांद्रता (1.0% घोल का 0.225 एमएल/किलोग्राम) और कम मात्रा/उच्च सांद्रता रोपाइवाकेन (1 एमएल/किलो 5%) की तुलना में एक अन्य अध्ययन ऑर्कियोपेक्सी से गुजर रहा है। इस अध्ययन से पता चला है कि पतला रोपाइवाकेन की एक बड़ी मात्रा में अधिक केंद्रित रोपाइवाकेन की एक छोटी मात्रा की तुलना में निर्वहन के बाद बेहतर गुणवत्ता और एनाल्जेसिया की लंबी अवधि प्रदान की जाती है।
रोपिवाकाइन का उपयोग 26 बच्चों में डबल-ब्लाइंड, यादृच्छिक अध्ययन में हाइपोस्पेडिया की मरम्मत के लिए दुम तंत्रिका ब्लॉक के लिए भी किया गया है। रोपाइवाकेन की न्यूनतम प्रभावी स्थानीय संवेदनाहारी एकाग्रता 0.11% पाई गई, जो सामान्य संज्ञाहरण के तहत बच्चों में एनफ्लुरेन की 0.5 न्यूनतम वायुकोशीय एकाग्रता के साथ प्रभावी दुम एनाल्जेसिया प्रदान करती है।
20 से 1 वर्ष की आयु के 8 बच्चों में दुम तंत्रिका ब्लॉक के बाद रोपिवाकाइन की प्लाज्मा सांद्रता, 2 मिलीग्राम / एमएल, 1 एमएल / किग्रा का उपयोग करके, 5% के मुक्त अंश, 7.4 एमएल / किग्रा / मिनट की निकासी, और टर्मिनल आधा जीवन का प्रदर्शन किया। 3.2 घंटे, वयस्कों में जहरीले लक्षणों से जुड़े लोगों से काफी नीचे। हाइपोस्पेडिया की मरम्मत के दौर से गुजर रहे पूर्वस्कूली और स्कूली उम्र के बच्चों में इंट्राऑपरेटिव कॉडल एनाल्जेसिया के लिए रोपाइवाकेन की न्यूनतम स्थानीय एनाल्जेसिक एकाग्रता को देखते हुए एक अन्य अध्ययन में पाया गया कि पूर्वस्कूली उम्र के बच्चों की तुलना में स्कूली उम्र के बच्चों के लिए रोपाइवाकेन की एक उच्च एकाग्रता की आवश्यकता होती है, जब संयुक्त होने पर इंट्राऑपरेटिव कॉडल एनाल्जेसिया प्रदान करते हैं। सामान्य संज्ञाहरण के साथ। सिंगल-शॉट कॉडल एनेस्थेसिया (बुपिवाकाइन, रोपिवाकाइन और लेवोबुपिवाकेन) के लिए आमतौर पर इस्तेमाल किए जाने वाले तीन स्थानीय एनेस्थेटिक्स में से 17 यादृच्छिक नियंत्रित परीक्षणों के मेटा-विश्लेषण में नैदानिक प्रभावकारिता के मामले में कोई श्रेष्ठता नहीं पाई गई, जो संबंधित एकल- प्रश्न में तीन दवाओं में से कम से कम दो के साथ बाल चिकित्सा दुम संज्ञाहरण गोली मार दी। Bupivacaine और ropivacaine ने क्रमशः मोटर तंत्रिका ब्लॉक की उच्चतम और निम्नतम घटनाओं को दिखाया।
यादृच्छिक नियंत्रित परीक्षणों की एक मात्रात्मक व्यवस्थित समीक्षा ने क्लोनिडाइन की सुरक्षा और प्रभावकारिता को दुम के क्षेत्रीय संज्ञाहरण के लिए एक योजक के रूप में देखते हुए सुझाव दिया कि क्लोनिडाइन एनाल्जेसिया की एक विस्तारित अवधि प्रदान कर सकता है जिसमें एनाल्जेसिक बचाव आवश्यकताओं के लिए घटी हुई घटना और दुम स्थानीय एनेस्थेटिक्स की तुलना में कुछ प्रतिकूल प्रभाव हो सकते हैं। अकेला। इस मेटा-विश्लेषण में 20 यादृच्छिक नियंत्रित परीक्षणों से डेटा का उपयोग स्थानीय एनेस्थेटिक्स बनाम स्थानीय एनेस्थेटिक्स में अकेले यूरोलॉजिकल, निचले पेट, या निचले अंग सर्जरी से गुजरने वाले बच्चों में जोड़े गए कौडल क्लोनिडाइन की सुरक्षा और प्रभावकारिता का आकलन करने के लिए किया गया था। डेक्समेडेटोमिडाइन (1 माइक्रोग्राम / किग्रा) को बुपीवाकेन 2.5 मिलीग्राम / एमएल, 1 एमएल / किग्रा में जोड़ने पर दर्द से राहत की एक विस्तारित अवधि प्रदान करने के लिए दिखाया गया था, जब एकतरफा वंक्षण से गुजरने वाले 1-6 वर्ष की आयु के बच्चों में अकेले बुपीवाकेन की समान खुराक की तुलना में। हर्निया की मरम्मत / ऑर्किडोपेक्सी। पेट के निचले हिस्से की सर्जरी के दौर से गुजर रहे बाल रोगियों में बुपीवाकेन में जोड़े गए डेक्समेडेटोमिडाइन और क्लोनिडाइन के एनाल्जेसिक प्रभाव और साइड इफेक्ट्स की तुलना में एक अन्य अध्ययन। 6 महीने से 6 वर्ष की आयु के साठ रोगियों को समान रूप से और बेतरतीब ढंग से तीन समूहों में डबल-ब्लाइंड तरीके से सौंपा गया था। प्रत्येक रोगी को सामान्य खारा 0.25 एमएल में डेक्समेडेटोमिडाइन 1 माइक्रोग्राम / किग्रा के साथ संयुक्त बुपीवाकेन 2% (1 एमएल / किग्रा) की एक दुम की खुराक मिली, सामान्य खारा 2 एमएल में क्लोनिडाइन 1 माइक्रोग्राम / किग्रा, या सामान्य खारा की इसी मात्रा। परिणामों ने प्रदर्शित किया कि दोनों एडिटिव्स ने एनाल्जेसिया की अवधि में वृद्धि की, लेकिन क्लोनिडाइन पर डेक्समेडेटोमिडाइन के चयन का कोई महत्वपूर्ण लाभ नहीं था।
स्थानीय एनेस्थेटिक्स को आमतौर पर बाल रोगियों में सिंगल-शॉट कॉडल तंत्रिका ब्लॉक के लिए प्रशासित किया जाता है टेबल 3.
सारणी 3। बाल रोग (एकल शॉट) में दुम तंत्रिका ब्लॉक के लिए विशिष्ट स्थानीय एनेस्थेटिक्स।
| एजेंट | एकाग्रता (%) | खुराक (मिलीग्राम) | शुरुआत (मिनट) | कार्रवाई की अवधि (मिनट) |
|---|---|---|---|---|
| Ropivacaine74 | 0.2 | 2 मिलीग्राम / किलो | 9 | 520 |
| Bupivacaine74 | 0.25 | 2 मिलीग्राम / किलो | 12 | 253 |
| Ropivacaine75 | 0.2 | 0.7 मिलीग्राम / किलो | 11.7 | 491 |
| Bupivacaine75 | 0.25 | 0.7 मिलीग्राम / किलो | 13.1 | 457 |
| Ropivacaine76 | 0.2 | 1 एमएल/किग्रा | 8.4 | अनुपलब्ध |
| Levobupivacaine76 | 0.25 | 1 एमएल/किग्रा | 8.8 | अनुपलब्ध |
| Bupivacaine76 | 0.25 | 1 एमएल/किग्रा | 8.8 | अनुपलब्ध |
न्यासोरा युक्तियाँ
- स्थानीय संवेदनाहारी इंजेक्शन के बाद गुदा दबानेवाला यंत्र का आराम एक दुम तंत्रिका ब्लॉक के लिए सफलता की भविष्यवाणी कर सकता है।
- यह बच्चों में विशेष रूप से उपयोगी है क्योंकि बच्चे को संवेदनाहारी करते समय अधिकांश दुम तंत्रिका ब्लॉक किए जाते हैं, और संवेदी एनाल्जेसिया स्तरों के परीक्षण द्वारा तंत्रिका ब्लॉक की प्रभावशीलता का आकलन करना संभव नहीं है।
- एक अध्ययन से पता चला है कि शल्य चिकित्सा की समाप्ति पर एक ढीला गुदा दबानेवाला यंत्र की उपस्थिति समय-समय पर ओपिओइड को प्रशासित करने की कम आवश्यकता के साथ सहसंबद्ध है।
बच्चों में कॉडल एपिड्यूरल एनेस्थीसिया के उपयोग के लिए अन्य विचार
हालांकि दुम तंत्रिका ब्लॉक पेरीओपरेटिव का मुख्य आधार है बाल चिकित्सा सर्जरी में दर्द प्रबंधन और इस रोगी आबादी में किए गए सभी क्षेत्रीय संवेदनाहारी तकनीकों का शायद 60% का प्रतिनिधित्व करता है, सभी अध्ययनों ने अन्य तौर-तरीकों की तुलना में पोस्टऑपरेटिव एनाल्जेसिया के लिए दुम तंत्रिका ब्लॉक के एक उल्लेखनीय लाभ का प्रदर्शन नहीं किया है। एकतरफा वंक्षण हर्निया के बाद, 54 बच्चों में स्थानीय घाव घुसपैठ की तुलना में दुम तंत्रिका ब्लॉक को प्रभावी, लेकिन बेहतर नहीं, दर्द प्रबंधन प्रदान करने के लिए दिखाया गया था। साइड इफेक्ट और बचाव एनाल्जेसिया की आवश्यकताएं दो समूहों के बीच भिन्न नहीं थीं। बच्चों में कॉडल एपिड्यूरल नर्व ब्लॉक हृदय गति और माध्य धमनी रक्तचाप को बनाए रखते हुए अवरोही महाधमनी रक्त प्रवाह में महत्वपूर्ण परिवर्तन ला सकता है। 10 महीने से 2 वर्ष की आयु के 5 बच्चों के एक अध्ययन में, एपिनेफ्रीन 1 माइक्रोग्राम / एमएल के साथ 0.25% बुपीवाकेन के 5 एमएल / किग्रा के इंजेक्शन के बाद हेमोडायनामिक चर की गणना करने के लिए एक ट्रांससोफेजियल डॉपलर जांच का उपयोग किया गया था। एओर्टिक इजेक्शन वॉल्यूम में वृद्धि हुई, और एओर्टिक वैस्कुलर रेजिस्टेंस में लगभग 40% की कमी आई। एक अन्य अध्ययन जो एक दुम तंत्रिका ब्लॉक से पहले और बाद में सेवोफ्लुरेन-एनेस्थेटाइज़्ड बच्चों में डॉपलर अल्ट्रासोनोग्राफी का उपयोग करके परिधीय हेमोडायनामिक्स को देखता है, तंत्रिका ब्लॉक के बाद महत्वपूर्ण रूप से परिवर्तित प्रवाह पैटर्न दिखाता है। शिखर वेग में 24% की वृद्धि हुई; आयतन प्रवाह में 76% की वृद्धि हुई, और पृष्ठीय पेडिस धमनी के व्यास में 20% की वृद्धि हुई। हालांकि, दुम तंत्रिका ब्लॉक से रक्तचाप और हृदय गति महत्वपूर्ण रूप से प्रभावित नहीं थे। इन आंकड़ों से पता चलता है कि दुम तंत्रिका ब्लॉक के परिणामस्वरूप वासोडिलेटेशन माध्यमिक से सहानुभूति तंत्रिका तंत्र ब्लॉक होता है।
तीव्र और पुराने दर्द प्रबंधन में दुम एपिड्यूरल तंत्रिका ब्लॉक के अनुप्रयोग
रेडिकुलोपैथी पारंपरिक चिकित्सा के लिए आग रोक
पारंपरिक एनाल्जेसिक उपचारों के लिए रेडिकुलोपैथी दुर्दम्य के मामलों में, दुम एपिड्यूरल एनाल्जेसिक तकनीक काफी और मज़बूती से दर्द को कम कर सकती है। ऐसी ही एक तकनीक है पर्क्यूटेनियस एपिड्यूरल न्यूरोप्लास्टी: कमर के निचले हिस्से में दर्द और संबंधित एपिड्यूरल स्कारिंग के साथ रेडिकुलोपैथी का इलाज करने के लिए एपिड्यूरल स्पेस में हाइपरटोनिक समाधानों को इंजेक्ट करने के उद्देश्य से 3 दिनों तक एक कॉडल कैथेटर को छोड़ दिया जाता है, आमतौर पर पिछली काठ की रीढ़ की सर्जरी से। स्थानीय एनेस्थेटिक्स और कॉर्टिकोस्टेरॉइड्स के अलावा, हाइपरटोनिक नमकीन और हाइलूरोनिडेस को इंजेक्शन में जोड़ा जाता है। इस तकनीक में फ्लोरोस्कोपिक मार्गदर्शन और कॉडल एपिड्यूरोग्राफी के उपयोग की आवश्यकता होती है, क्योंकि यह इंजेक्शन आयोडीन युक्त गैर-आयनिक कंट्रास्ट माध्यम के एक भरने वाले दोष को रोगी के दर्द के स्तर के साथ सहसंबंधित करने में इसकी प्रभावकारिता के कारण होता है।
मेनिन्जियल आसंजन वाले रोगी के एपिड्यूरल स्पेस में समाधान का इंजेक्शन आमतौर पर प्रभावित तंत्रिका जड़ों के खिंचाव के कारण दर्दनाक होता है। मिथाइलप्रेडनिसोलोन या ट्राईमिसिनोलोन के बजाय डेक्सामेथासोन या बीटामेथासोन की सिफारिश की गई है क्योंकि पार्टिकुलेट स्टेरॉयड एक एपिड्यूरल कैथेटर को रोक सकता है या अनजाने में इंट्रावास्कुलर इंजेक्शन के बाद स्पाइनल इस्किमिया का कारण बन सकता है।
हाइपरटोनिक सेलाइन का उपयोग इसके स्थानीय संवेदनाहारी प्रभावों और पहले से जख्मी या सूजन वाली तंत्रिका जड़ों में एडिमा को कम करने की क्षमता के कारण दर्द से राहत को लम्बा करने के लिए किया जाता है। दुम नहर में एक पार्श्व सुई दृष्टिकोण की सिफारिश की जाती है, सुई और कैथेटर को प्रभावित पक्ष की ओर निर्देशित करता है। लेटरल प्लेसमेंट ड्यूरल सैक में घुसने या सबड्यूरल इंजेक्शन लगाने की संभावना को कम करता है। जब 5-10 एमएल कंट्रास्ट मीडिया को एपिड्यूरल कैथेटर के माध्यम से दुम की नहर में इंजेक्ट किया जाता है, तो एक "क्रिसमस ट्री" की उपस्थिति विकसित होती है, क्योंकि डाई हड्डी की नहर के अंदर पेरिन्यूरल संरचनाओं में फैलती है और नसों के साथ कशेरुक स्तंभ से बाहर निकलती है। एपिड्यूरल आसंजन डाई के प्रसार को रोकते हैं, इसलिए इसमें शामिल नसों को इसके विपरीत रेखांकित नहीं किया जाता है। एक बार एपिड्यूरल स्पेस में सही कैथेटर प्लेसमेंट सुनिश्चित हो जाने के बाद, 1500 एमएल प्रिजर्वेटिव-फ्री सलाइन में 10 यूनिट हाइलूरोनिडेस को तेजी से इंजेक्ट किया जाता है। इसके बाद 10% रोपाइवाकेन के 0.2 एमएल और ट्राईमिसिनोलोन के 40 मिलीग्राम का इंजेक्शन लगाया जाता है। इन दो इंजेक्शनों के बाद, 9-10 मिनट में 20% हाइपरटोनिक खारा के 30 एमएल की अतिरिक्त मात्रा डाली जाती है। दूसरे और तीसरे दिन, स्थानीय संवेदनाहारी (रोपाइवाकेन) इंजेक्शन के बाद हाइपरटोनिक खारा समाधान होता है।
एक अध्ययन में परक्यूटेनियस एपिड्यूरल एडिसियोलिसिस की प्रभावशीलता की तुलना में 5 एमएल प्रिजर्वेटिव-फ्री 2% लिडोकेन के इंजेक्शन का उपयोग किया जाता है, इसके बाद 6 एमएल 10% सोडियम क्लोराइड घोल और 6 मिलीग्राम नॉनपार्टिकुलेट बीटामेथासोन को फ्लोरोस्कोपिक रूप से निर्देशित, एक दुम कैथेटर के लक्षित प्लेसमेंट के माध्यम से किया जाता है। (समूह 1) बनाम उसी घोल के इंजेक्शन के साथ 6% सोडियम क्लोराइड समाधान के 0.9 एमएल के साथ हाइपरटोनिक खारा के बजाय एक कैथेटर के माध्यम से दुम की नहर में S3 स्तर (समूह 2) पर अपनी नोक के साथ रखा जाता है। अध्ययन में सामान्य खारा समूह के 76% रोगियों की तुलना में 1 साल के अनुवर्ती हाइपरटोनिक खारा समूह में महत्वपूर्ण दर्द से राहत (4%) मिली।
असफल बैक सर्जरी सिंड्रोम वाले रोगियों में फ्लोरोस्कोपिक रूप से निर्देशित कॉडल एपिड्यूरल स्टेरॉयड और हाइपरटोनिक सलाइन इंजेक्शन में हयालूरोनिडेस जोड़ने की भूमिका को देखते हुए एक संभावित, डबल-ब्लाइंड, यादृच्छिक अध्ययन ने उन रोगियों में दीर्घकालिक दर्द से राहत में महत्वपूर्ण सुधार दिखाया, जिन्हें हायलूरोनिडेस प्राप्त हुआ था। अध्ययन में कुल 38 रोगियों को नामांकित किया गया था। बीस रोगियों को 10% बुपीवाकेन समाधान के 0.25 एमएल के फ्लोरोस्कोपिक रूप से निर्देशित दुम इंजेक्शन प्राप्त हुए, जिसमें 80 मिलीग्राम मेथिलप्रेडनिसोलोन और 30 मिलीलीटर 3% हाइपरटोनिक खारा (समूह 1) शामिल थे। अठारह रोगियों को स्थानीय संवेदनाहारी और स्टेरॉयड की समान मात्रा प्राप्त हुई, इसके बाद हयालूरोनिडेस के 1500 आईयू (जिसे समूह 1 रोगियों में सामान्य खारा के बराबर मात्रा से बदल दिया गया) और 30% हाइपरटोनिक खारा (समूह 3) का 2 एमएल प्राप्त हुआ।
फ्लोरोस्कोपिक रूप से निर्देशित कॉडल एपिड्यूरल इंजेक्शन का एक और यादृच्छिक, नियंत्रित, डबल-ब्लाइंड परीक्षण, लिडोकेन 10% के 0.5 एमएल और लिडोकेन 9% के 0.5 एमएल की तुलना में 6 मिलीग्राम बीटामेथासोन या 40 मिलीग्राम मेथिलप्रेडनिसोलोन (कुल मात्रा 10 एमएल) के साथ मिलाया जाता है। इस अध्ययन ने 1 साल के अनुवर्ती कार्रवाई में अकेले स्थानीय संवेदनाहारी के साथ तुलना करने पर स्टेरॉयड की संभावित श्रेष्ठता दिखाई।
लम्बर स्पाइन सर्जरी के दौर से गुजर रहे मरीजों में पोस्टऑपरेटिव एनाल्जेसिया
कॉडल नर्व ब्लॉक का एक और अनूठा अनुप्रयोग लम्बर स्पाइन सर्जरी के दौर से गुजर रहे रोगियों में पोस्टऑपरेटिव एनाल्जेसिया का प्रावधान है। एक मामले की श्रृंखला में, रोगियों को सर्जिकल चीरा से पहले किए गए दुम के एपिड्यूरल दृष्टिकोण के माध्यम से 20 मिलीग्राम ब्यूप्रेनोर्फिन के साथ 0.25% बुपीवाकेन का 0.1 एमएल प्राप्त हुआ। मरीजों को स्पाइनल स्टेनोसिस के लिए पोस्टीरियर इंटरबॉडी फ्यूजन और लैमिनोटॉमी से गुजरना पड़ा, और पोस्टऑपरेटिव दर्द नियंत्रण की तुलना दुम समूह में पारंपरिक पैरेन्टेरल ओपिओइड के साथ इलाज किए गए समूह के साथ की गई। सर्जरी के बाद पहले 12 घंटों के लिए दुम समूह को कम बचाव एनाल्जेसिक दवा की खुराक की आवश्यकता होती है। लैमिनोटॉमी से गुजर रहे दुम समूह के रोगियों में रक्तचाप में कमी, लेकिन संलयन नहीं, पोस्टऑपरेटिव एनाल्जेसिया की लंबी अवधि (24 घंटे) वाले रोगियों में नोट किया गया था।
अन्य अनुप्रयोगों
कॉडल एपिड्यूरल नर्व ब्लॉक की तुलना आपातकालीन लोअर एक्सट्रीम ऑर्थोपेडिक सर्जरी के बाद दर्द के उपचार में इंट्रामस्क्युलर ओपिओइड से की गई है। दुम समूह जिसने 20% बुपीवाकेन का 0.5 एमएल प्राप्त किया, उसके पास 8 घंटे बेहतर एनाल्जेसिया था और बचाव ओपिओइड दवाओं की आवश्यकता में भी उल्लेखनीय कमी आई थी।
क्लोनिडीन का दुम इंजेक्शन (75 एमएल बुपीवाकेन 7% और 0.5 एमएल लिडोकेन 7% एपिनेफ्रीन 2 माइक्रोग्राम / एमएल के साथ 5 माइक्रोग्राम) का उपयोग वैकल्पिक हेमोराहाइडेक्टोमी के बाद पोस्टऑपरेटिव एनाल्जेसिया के लिए किया गया है। बत्तीस वयस्कों ने क्लोनिडाइन-स्थानीय संयोजन प्राप्त किया, जबकि एक नियंत्रण समूह ने अकेले स्थानीय संवेदनाहारी प्राप्त किया।
केवल स्थानीय संवेदनाहारी प्राप्त करने वाले समूह में 12 घंटे से कम की तुलना में क्लोनिडीन समूह में एनाल्जेसिया का औसत 5 घंटे था। क्लोनिडीन समूह के लगभग 22% रोगियों में ब्रैडीकार्डिया हुआ। जैसा कि पहले उल्लेख किया गया है, यह बाल चिकित्सा दुम संज्ञाहरण के लिए एक सहायक के रूप में उपयोग किए जाने वाले क्लोनिडाइन के मूल्यांकन के परिणामों के विपरीत है।
कैंसर के कारण होने वाले असाध्य दर्द के इलाज के लिए शराब या फिनोल के दुम इंजेक्शन का उपयोग किया गया है। 67 तंत्रिका ब्लॉकों के एक अध्ययन में, यह पाया गया कि निचली त्रिक जड़ों को दुम के इंजेक्शन के साथ आसानी से पहुंचा दिया गया था और S1 और S2 जड़ों (लुम्बोसैक्रल प्लेक्सस से योगदान) को बख्शा गया था।
कॉडल एपिड्यूरल नर्व ब्लॉक से जुड़ी जटिलताएं
कॉडल नर्व ब्लॉक की जटिलताएं वैसी ही होती हैं, जैसी लम्बर के बाद होती हैं एपिड्यूरल तंत्रिका ब्लॉक और इसमें तकनीक से संबंधित और इंजेक्शन से संबंधित (स्थानीय संवेदनाहारी या अन्य इंजेक्शन पदार्थ) शामिल हो सकते हैं। सौभाग्य से, गंभीर जटिलताएं शायद ही कभी होती हैं। संभावित जटिलताओं की सूची में एपिड्यूरल फोड़ा, मेनिन्जाइटिस, एपीड्यूरल हिमाटोमा, ड्यूरल पंचर और पोस्ट-ड्यूरल पंचर सिरदर्द, सबड्यूरल इंजेक्शन, न्यूमोसेफालस, और एयर एम्बोलिज्म, पीठ दर्द, और टूटे या गाँठ वाले एपिड्यूरल कैथेटर। कॉडल एनेस्थेसिया के साथ रिपोर्ट की गई अन्य दुर्लभ जटिलताओं में एकतरफा पैरोटिड सूजन, 0.1% रोपाइवाकेन के निरंतर दुम जलसेक के बाद लगातार हिचकी, और जटिल कॉडल एपिड्यूरल इंजेक्शन के बाद इंट्राक्रैनील हाइपोटेंशन सिरदर्द शामिल हैं।

क्षेत्रीय संज्ञाहरण के संग्रह से: दुम संज्ञाहरण की जटिलताओं इन्फोग्राफिक।
स्थानीय एनेस्थेटिक्स की प्रणालीगत विषाक्तता
की घटनाएं स्थानीय संवेदनाहारी-प्रेरित दौरे निम्नलिखित दुम तंत्रिका ब्लॉक काठ या वक्ष दृष्टिकोण की तुलना में अधिक प्रतीत होता है। 25,697 से 1985 तक 1992 रोगियों के पूर्वव्यापी अध्ययन में, जिन्होंने ब्राचियल प्लेक्सस तंत्रिका ब्लॉक, कॉडल एपिड्यूरल तंत्रिका ब्लॉक, या काठ का एपिड्यूरल तंत्रिका ब्लॉक प्राप्त किया, ब्राउन ने 26 जब्ती एपिसोड का उल्लेख किया। घटते क्रम से वयस्कों में दौरे की आवृत्ति दुम, ब्राचियल प्लेक्सस तंत्रिका ब्लॉक, काठ, या थोरैसिक एपिड्यूरल तंत्रिका ब्लॉक थी। नौ मामलों को दुम तंत्रिका ब्लॉकों के लिए जिम्मेदार ठहराया गया, आठ क्लोरोप्रोकेन के साथ और एक लिडोकेन के साथ हुआ। वयस्कों में लम्बर या थोरैसिक एपिड्यूरल एनेस्थेसिया की तुलना में कॉडल एपिड्यूरल एनेस्थेसिया (70%) के साथ स्थानीय संवेदनाहारी विषाक्त प्रतिक्रियाओं की 0.69 गुना वृद्धि हुई थी।
न्यासोरा युक्तियाँ
- कॉडल एपिड्यूरल नर्व ब्लॉक के बाद स्थानीय संवेदनाहारी-प्रेरित दौरे की घटना काठ या वक्ष दृष्टिकोण के बाद की तुलना में अधिक है।
- स्थानीय संवेदनाहारी विषाक्तता का सापेक्ष जोखिम इस क्रम का अनुसरण करता है: दुम> ब्राचियल प्लेक्सस तंत्रिका ब्लॉक> काठ या थोरैसिक एपिड्यूरल तंत्रिका ब्लॉक।
- एपिनेफ्रीन युक्त स्थानीय संवेदनाहारी के इंजेक्शन के बाद हृदय गति में 10 बीट प्रति मिनट से अधिक की वृद्धि या सिस्टोलिक रक्तचाप में 15 मिमी एचजी से अधिक की वृद्धि इंट्रावास्कुलर इंजेक्शन का सूचक है।
बच्चों में, हालांकि, एक पूर्वव्यापी समीक्षा ने 15,000 दुम तंत्रिका ब्लॉकों में केवल दो विषाक्त प्रतिक्रियाओं (यानी, स्थानीय संवेदनाहारी-प्रेरित दौरे) की पहचान की। डेलेंस के समूह ने पाया कि अनजाने में इंट्रावास्कुलर इंजेक्शन 0.4% बाल चिकित्सा दुम तंत्रिका ब्लॉकों में होता है, 70 इस आयु वर्ग में एपिनेफ्रीन युक्त परीक्षण खुराक करने के महत्व को प्रदर्शित करता है। यह सुझाव दिया गया है कि हृदय गति में 10 बीट प्रति मिनट से अधिक की वृद्धि या सिस्टोलिक रक्तचाप में 15 मिमी एचजी से अधिक की वृद्धि को प्रणालीगत इंजेक्शन के संकेत के रूप में लिया जाना चाहिए। ईसीजी पर टी-वेव परिवर्तन इंट्रावास्कुलर इंजेक्शन के बाद जल्द से जल्द होते हैं, इसके बाद हृदय गति में परिवर्तन होता है और अंत में रक्तचाप में परिवर्तन होता है। इंजेक्शन के बाद इन परिवर्तनों में 90 सेकंड तक की देरी हो सकती है। अधिक जानकारी के लिए देखें स्थानीय संवेदनाहारी प्रणालीगत विषाक्तता।
कुल स्पाइनल एनेस्थीसिया की घटना
कुल स्पाइनल एनेस्थीसिया तब हो सकता है जब एपिड्यूरल स्पेस के लिए लक्षित स्थानीय संवेदनाहारी की एक इंजेक्शन की खुराक सबराचनोइड स्पेस तक पहुंच प्राप्त करती है। 18 किलो वजन वाले एक 10 महीने के बच्चे की केस रिपोर्ट में, जो एक आवर्तक डायाफ्रामिक हर्निया की आपातकालीन मरम्मत के बाद पोस्टऑपरेटिव रूप से एक दुम तंत्रिका ब्लॉक प्राप्त करता है, 4% बुपीवाकेन के 0.5 एमएल और 2.5 माइक्रोग्राम / किग्रा ब्यूप्रेनोर्फिन को कुल इंजेक्शन लगाया गया था। 10 एमएल की मात्रा। इस जटिलता के बाद 3 घंटे के लिए आंख खोलने और हाथ की गति में देरी हुई। एक अन्य शिशु में निसान फंडोप्लीकेशन के संशोधन के दौर से गुजर रहा है, एक सावधानी से रखा कैथेटर अनजाने में ग्रीवा रीढ़ की हड्डी के क्षेत्र में उन्नत किया गया था। कैथेटर (त्सुई परीक्षण) की विद्युत उत्तेजना के परिणामस्वरूप फ्रेनिक तंत्रिका उत्तेजना हुई। कैथेटर को सफलतापूर्वक बदल दिया गया था और आगे की देखभाल सीधी थी। यह केस रिपोर्ट वयस्कों की तुलना में शिशुओं में उच्च कशेरुक स्तर तक कैथेटर को पारित करने की सापेक्ष आसानी को दर्शाती है।
संक्रमण
एक मामले की रिपोर्ट में दूर के डिस्काइटिस और वर्टेब्रल ऑस्टियोमाइलाइटिस की दुर्लभ घटना का दस्तावेजीकरण किया गया, जिसमें स्किप स्तर शामिल था और एक बुजुर्ग महिला में एपिड्यूरल फोड़ा गठन के विकास के बिना, जो अपक्षयी स्पोंडिलोलिस्थीसिस के लिए दुम एपिड्यूरल स्टेरॉयड और स्थानीय संवेदनाहारी प्राप्त करती थी। एक महीने बाद, उसने एक L2-L3 और L4-L5 संक्रामक डिस्काइटिस विकसित किया, साथ में आसन्न कशेरुक अस्थिमज्जा का प्रदाह। संस्कृतियों ने स्यूडोमोनास एरुगिनोसा वृद्धि का प्रदर्शन किया, जिसका एंटीबायोटिक दवाओं के साथ इलाज किया गया था।
सारांश
कॉडल एपिड्यूरल नर्व ब्लॉक, लुंबोसैक्रल तंत्रिका जड़ों के एनाल्जेसिया और एनेस्थीसिया प्रदान करने की एक तकनीक है जो पारंपरिक काठ के दृष्टिकोण की पूर्व-तारीख है। तंत्रिका ब्लॉक स्वीकार्यता की कई अवधियों से गुजर चुका है, और यद्यपि यह वयस्कों में नियमित शल्य चिकित्सा मामलों में शायद ही कभी लागू होता है, यह शिशुओं और बच्चों में सबसे अधिक प्रदर्शन की जाने वाली क्षेत्रीय संवेदनाहारी तकनीक है। वयस्क रोगियों में कॉडल तंत्रिका ब्लॉक ने हाल ही में पुनरुत्थान का आनंद लिया है, मुख्यतः क्योंकि यह काठ का एपिड्यूरल स्पेस के लिए एक वैकल्पिक मार्ग प्रदान करता है जब पिछली सर्जरी और एपिड्यूरोस्कोपी करने के लिए सीधी पहुंच सीमित होती है। चिकित्सक जो नियमित रूप से फ्लोरोस्कोपी और अल्ट्रासाउंड इमेजिंग का उपयोग करते हैं, वे पाएंगे कि इसमें नियमित और जटिल दोनों मामलों के लिए कई अनुप्रयोग हैं।
संदर्भ
- ब्रोमेज पीआर: एपिड्यूरल एनाल्जेसिया। सॉन्डर्स, 1978, पीपी 258–282।
- रैक्ज़ जी: पर्सनल कम्युनिकेशन, 12 अक्टूबर 2003, अमेरिकन सोसाइटी ऑफ एनेस्थेसियोलॉजिस्ट वार्षिक बैठक, सैन फ्रांसिस्को।
- ट्रॉटर एम: त्रिक नहर की विविधताएं: दुम एनाल्जेसिया के प्रशासन में उनका महत्व। एनेस्थ एनाल्ग 1947; 26:192–202।
- मैकडोनाल्ड ए, चतरथ पी, स्पेक्टर टी, एट अल: रीढ़ की हड्डी और ड्यूरल सैक की समाप्ति का स्तर: एक चुंबकीय अनुनाद अध्ययन। क्लीन अनात; 1999; 12:149-152।
- जू जे, किम जे, ली जे शारीरिक विविधताओं का प्रसार जो कोरियाई लोगों में दुम तंत्रिका ब्लॉक का प्रदर्शन करते समय अनजाने ड्यूरल पंचर का कारण बन सकता है: चुंबकीय अनुनाद इमेजिंग का उपयोग कर एक अध्ययन। संज्ञाहरण 2010; 65 (1): 23-26।
- इगारशी टी, हिराबायाशी वाई, शिमीज़ू आर, एट अल: बढ़ती उम्र के साथ काठ का एक्सट्रैडरल स्ट्रक्चर बदलता है। ब्र जे अनाएस्ट 1997; 78: 149-152।
- क्रेटन I, बैरी बी, हॉब्स जी: चुंबकीय अनुनाद इमेजिंग का उपयोग करके दुम स्थान की शारीरिक रचना का एक अध्ययन। ब्र जे अनास्थ 1997; 78: 391–395।
- सेकिगुची एम, याबुकी एस, सतोह के, एट अल: त्रिक अंतराल का एक शारीरिक अध्ययन। सफल एपिड्यूरल तंत्रिका ब्लॉक के लिए एक आधार। क्लिन जे दर्द 2004; 20:51-54।
- ब्रायस-स्मिथ आर: एक्स्ट्राड्यूरल स्पेस में समाधानों का प्रसार। संज्ञाहरण 1954; 9:201-205।
- ब्रेनर ई: त्रिक संज्ञाहरण। एन सर्ज 1924; 79: 118-123।
- अग्रवाल ए, कौर एच, बत्रा वाईके, एट अल: कॉडल एपिड्यूरल स्पेस का एनाटॉमिक विचार: एक कैडेवर स्टडी। क्लिन अनात 2009; 22 (6): 730–737।
- वाल्डमैन एस ; कॉडल एपिड्यूरल नर्व ब्लॉक। वाल्डमैन एस (एड) में: इंटरवेंशनल पेन मैनेजमेंट, दूसरा संस्करण। सॉन्डर्स, 2, पी 2001।
- विनी ए, कैंडिडो केडी दर्द के निदान के लिए विभेदक तंत्रिका ब्लॉक। वाल्डमैन एस (एड) में: इंटरवेंशनल पेन मैनेजमेंट, दूसरा संस्करण। सॉन्डर्स, 2, पीपी 2001-162।
- कैंडिडो केडी, स्टीवंस आरए कैंसर के दर्द से राहत के लिए इंट्राथेकल न्यूरोलाइटिक ब्लॉक। बेस्ट प्रैक्टिस रेस क्लिन एनेस्थेसियोल 2003; 17:407-428।
- लू एल, रैक्ज़ जी, हेवनेर जे ; परक्यूटेनियस एपिड्यूरल न्यूरोप्लास्टी। वाल्डमैन एस (एड) में: इंटरवेंशनल पेन मैनेजमेंट, दूसरा संस्करण। सॉन्डर्स, 2, पीपी 2001-434।
- कुक आरए, ड्राइवर आरपी जूनियर: एपिड्यूरल ब्लड पैच। डब्ल्यूवी मेड जे 2009;105(5): 28-29।
- हेवनेर जे, रैक्ज़ जी, राज पी: पर्क्यूटेनियस एपिड्यूरल न्यूरोप्लास्टी: 0.9% NaCl बनाम 10% NaCl का संभावित मूल्यांकन हयालूरोनिडेस के साथ या बिना। रेग एनेस्थ पेन मेड 1999; 24:202–207।
- मंचिकांती एल, बखित सी, पंपती वी: कॉडल न्यूरोप्लास्टी में एपिड्यूरोग्राफी की भूमिका। पेन डाइजेस्ट 1998;8:277–281।
- काकियुची एम, अबे के ; प्री-इन्सिजनल कॉडल एपिड्यूरल ब्लॉक और लम्बर स्पाइन ऑपरेशन के बाद दर्द से राहत। इंट ऑर्थोप 1997; 21:62-66।
- मैकक्रिरिक ए, रामेज डी: पोस्टऑपरेटिव एनाल्जेसिया के लिए कॉडल ब्लॉक: आपातकालीन निचले पैर की आर्थोपेडिक सर्जरी के बाद इंट्रामस्क्युलर ओपियेट्स के लिए एक उपयोगी सहायक। एनेस्थ इंटेंसिव केयर 1991; 19:551-554।
- वैन एल्स्ट्राएट ए, पास्चर्यू एफ, लेब्रन टी, एट अल: वयस्कों में पोस्टऑपरेटिव एनाल्जेसिया के लिए कॉडल क्लोनिडाइन। ब्र जे अनास्थ 2000;84:401-402।
- पोर्गेस पी, ज़द्रहल एफ: [इनऑपरेबल रेक्टल कैंसर में निचले त्रिक जड़ों के इंट्राथेकल अल्कोहल न्यूरोलिसिस]। एनेस्थेटिस्ट 1985; 34:627–629।
- इवानी जी, डीनेग्री पी, कोनियो ए, एट अल: रेसमिक बुपिवाकेन, रोपिवाकाइन और लेवोबुपिवाकेन की तुलना पीडियाट्रिक कॉडल एनेस्थीसिया के लिए। पोस्टऑपरेटिव एनाल्जेसिया और मोटर ब्लॉक पर प्रभाव। रेग एनेस्थ पेन मेड 2002; 27:157-161।
- चान एस, ताई एच, थॉमस ई: "हूश" पुच्छल ब्लॉक में एक शिक्षण सहायता के रूप में परीक्षण। एनेस्थ इंटेंसिव केयर 1993; 21:414-415।
- ओर्मे आर, बर्ग एस: "स्वोश" परीक्षण - बच्चों में एक संशोधित "हूश" परीक्षण का मूल्यांकन। ब्र जे अनेस्थ 2003; 90:62-65।
- किम एमएस, हान केएच, किम ईएम, एट अल: अल्ट्रासोनोग्राफी द्वारा अस्वीकृत बच्चों में त्रिक अंतराल की पहचान के लिए समबाहु त्रिभुज का मिथक। रेग एनेस्थ पेन मेड 2013; 38 (3): 243–247।
- यूं जेएस, सिम केएच, किम एसजे, किम डब्ल्यूएस, कोह एसबी, किम बीजे: दुम एपिड्यूरल स्टेरॉयड इंजेक्शन के लिए रंग डॉपलर अल्ट्रासोनोग्राफी की व्यवहार्यता। दर्द 2005;118:210-214।
- त्सुई बी, तारकिला पी, गुप्ता एस, किर्नी आर: तंत्रिका उत्तेजना का उपयोग करके दुम की सुई लगाने की पुष्टि। एनेस्थिसियोलॉजी 1999; 91: 374–378।
- डिगियोवन्नी ए: अनजाने इंटरोससियस इंजेक्शन- दुम संज्ञाहरण का खतरा। एनेस्थिसियोलॉजी 1971; 34: 92-94।
- लोफस्ट्रॉम बी: कॉडल एनेस्थीसिया। एजनर एरिक्सन (ईडी) में: स्थानीय संज्ञाहरण में इलस्ट्रेटेड हैंडबुक। एस्ट्रा, 1969, पीपी 129-134।
- दुम ब्लॉक। कोविनो बीजी में, स्कॉट डीबी (संस्करण): एपिड्यूरल एनेस्थेसिया और एनाल्जेसिया की हैंडबुक। ग्रुने एंड स्ट्रैटन, 1985, पीपी 104-108।
- डॉकिन्स सी: एक्सट्रैडरल और कॉडल ब्लॉक की जटिलताओं का विश्लेषण। संज्ञाहरण 1969; 24:554-563।
- चुंग वाई, लिन सी, पैंग डब्ल्यू, एट अल वयस्क रोगियों में निचले काठ के अंतराल के माध्यम से पुच्छ कैथीटेराइजेशन के साथ एक वैकल्पिक निरंतर दुम ब्लॉक। एक्टा एनेस्थिसियोल स्कैंड 1998; 36: 221–227।
- ट्रिफ़टेरर एल, माचाटा एएम, लाट्ज़के डी, एट अल बच्चों में दुम ब्लॉक के दौरान कपाल फैलाव का अल्ट्रासाउंड मूल्यांकन: स्थानीय एनेस्थेटिक्स के इंजेक्शन की गति का प्रभाव। ब्र जे अनास्थ 2012; 108 (4): 670-674।
- ली वाई, झोउ वाई, चेन एच, फेंग जेड एनोरेक्टल सर्जरी में कॉडल एनेस्थीसिया के लिए रोपाइवाकेन की न्यूनतम स्थानीय एनाल्जेसिक एकाग्रता पर सेक्स का प्रभाव। एनेस्थ एनाल्ग 2010; 110: 1490-1493।
- वोंग एस, ली जे, चेन सी, एट अल: आउट पेशेंट सर्जरी में मामूली स्त्रीरोग संबंधी प्रक्रियाओं के लिए कॉडल एपिड्यूरल ब्लॉक। चांग गंग मेड जे 2004; 27: 116-121।
- निशियामा टी, हनोका के, ओचिया वाई: ट्रांससैक्रल एपिड्यूरल ब्लॉक के लिए औसत दृष्टिकोण। एनेस्थ एनाल्ग 2002; 95:1067-1070।
- शूएफ़र जी, कोनराड सी, श्मेक जे, एट अल: जनरेटिंग ए लर्निंग कर्व फॉर पीडियाट्रिक कॉडल एपिड्यूरल ब्लॉक्स: नौसिखिए और अनुभवी एनेस्थेसियोलॉजिस्ट में तकनीकी कौशल का एक अनुभवजन्य मूल्यांकन। रेग एनेस्थ पेन मेड 2000; 25:385-388।
- त्सुई बी, सील आर, कोल्लर जे: इलेक्ट्रोकार्डियोग्राफिक मार्गदर्शन का उपयोग करके शिशुओं में दुम दृष्टिकोण के माध्यम से थोरैसिक एपिड्यूरल कैथेटर प्लेसमेंट। एनेस्थ एनाल्ग 2002; 95:326-330।
- लुंडब्लैड एम, लोन्कविस्ट पीए, एक्सबॉर्ग एस, मारहोफर पी: अल्ट्रासोनोग्राफी द्वारा मूल्यांकन के अनुसार नवजात शिशुओं, शिशुओं और बच्चों में उच्च मात्रा वाले दुम संज्ञाहरण का खंडीय वितरण। बाल चिकित्सा अनास्थ 2011; 21 (2): 121–127।
- ट्यूनर एस, योसुंकया ए, रेसली आर, एट अल: बच्चों में तनाव प्रतिक्रिया पर कॉडल ब्लॉक का प्रभाव। बाल चिकित्सा इंट 2004; 46: 53-57।
- वैलेरुचा एस, सीफ़ेल्डर सी, हॉक सी ; शिशुओं में दुम मार्ग द्वारा थोरैसिक एपिड्यूरल कैथेटर्स: रेडियोग्राफिक संरचना का महत्व। पीडियाट्र एनेस्ट 2002; 12:424-428।
- रोजस-पेरेज़ ई, कैस्टिलो-ज़मोरा सी, नवा-ओकाम्पो ए: कार्डियक सर्जरी के लिए फेंटेनाइल के साथ बुपीवाकेन 4 मिलीग्राम x किग्रा-एल (1.8 मिली x किग्रा-एल) बनाम सामान्य संज्ञाहरण के साथ दुम ब्लॉक का यादृच्छिक परीक्षण। पीडियाट्र एनेस्थ 2003; 13:311–317.
- कू बीएन, हांग जेवाई, किल एचके: स्प्रेड ऑफ रोपाइवाकेन बाई वेट-बेस्ड फॉर्मूला इन ए पीडियाट्रिक कॉडल ब्लॉक: ए फ्लोरोस्कोपिक परीक्षा। एक्टा एनेस्थिसियोल स्कैंड 2010; 54(5):562-565।
- स्टोव पी, स्कॉट ए, फिलिप्स ए, एट अल: बच्चों में कौडल एनाल्जेसिया और इलियोइंगिनल-इलियोहाइपोगैस्ट्रिक तंत्रिका ब्लॉक के दौरान प्लाज्मा बुपिवाकाइन सांद्रता। एनेस्थीसिया 1998; 43:650–653।
- वर्गीज एस, हन्नाल्लाह आर, राइस एलजे, एट अल बच्चों में कौडल एनेस्थेसिया: ऑर्किडोपेक्सी के दौरान शुक्राणु कॉर्ड ट्रैक्शन प्रतिक्रिया को अवरुद्ध करने पर बुपीवाकेन की मात्रा बनाम एकाग्रता का प्रभाव। एनेस्थ एनाल्ग 2002; 95: 1219-1223।
- कोइनिग एच, क्रैन सी, ग्लेसर सी, एट अल बच्चों में दुम रोपाइवाकेन की खुराक-प्रतिक्रिया। एनेस्थिसियोलॉजी 1999; 90:1339–1344।
- जियोंग-येओन होंग एमडी, सांग डब्ल्यू, हान एमडी, एट अल: बाल चिकित्सा ऑर्किओपेक्सी के लिए दुम एनाल्जेसिया में उच्च मात्रा / कम एकाग्रता और कम मात्रा / उच्च एकाग्रता रोपिवाकाइन की तुलना। एनेस्थ एनाल 2009;109; 1073-1078.
- देंग एस, जिओ, डब्ल्यू, तांग जी, एट अल: बच्चों में दुम एनाल्जेसिया के लिए रोपाइवाकेन की न्यूनतम स्थानीय संवेदनाहारी एकाग्रता। एनेस्थ एनाल्ग 2002; 94:1465-1468।
- लोनक्विस्ट पी, वेस्ट्रिन पी, लार्सन बी, एट अल 1-8 साल के बच्चों में दुम ब्लॉक के बाद रोपिवाकाइन फार्माकोकाइनेटिक्स। ब्र जे अनास्थ 2000;85: 506-511।
- देंग एक्सएम, जिओ डब्ल्यूजे, टैंग जीजेड, लुओ एमपी, जू केएल प्री-स्कूल और स्कूली उम्र के बच्चों में इंट्रा-ऑपरेटिव कॉडल एनाल्जेसिया के लिए रोपाइवाकेन की न्यूनतम स्थानीय एनाल्जेसिक एकाग्रता। एनेस्थीसिया 2010; 65(10):991–995।
- डोबेराइनर ईएफ, कॉक्स आरजी, इवेन ए, लार्डनर डीआर: साक्ष्य-आधारित नैदानिक अद्यतन: बाल चिकित्सा दुम ब्लॉक के लिए कौन सी स्थानीय संवेदनाहारी दवा सबसे कम दुष्प्रभावों के साथ इष्टतम प्रभावकारिता प्रदान करती है? कैन जे एनेस्थ 2010; 57(12):1102-1110।
- श्नाबेल ए, पोपिंग डीएम, पोगात्ज़की-ज़हान ईएम, ज़हान पीके: कॉडल रीजनल एनेस्थेसिया के लिए एडिटिव के रूप में क्लोनिडाइन की प्रभावकारिता और सुरक्षा: यादृच्छिक नियंत्रित परीक्षणों की एक मात्रात्मक व्यवस्थित समीक्षा। बाल चिकित्सा एनेस्थ 2011; 21: 1219-1230।
- सादावी I, बोल्कर ए, एल्शावी एमए, एट अल बाल रोग में एक दुम ब्लॉक में बुपीवाकेन की विशेषताओं पर डेक्समेडेटोमिडाइन का प्रभाव। एक्टा एनेस्थिसियोल स्कैंड 2009; 53: 251–256।
- एल-हेंनावी एम, अब्द-एलवाहाब एएम, अब्द-एलमक्सौद एएम, एट अल: क्लोनिडीन या डेक्समेडेटोमिडाइन को बुपीवाकेन के अलावा बच्चों में दुम एनाल्जेसिया को बढ़ाता है। ब्र जे अनास्थ 2009; 103 (2): 268-274।
- वर्गीज एस, मोस्टेलो एल, पटेल आर एनल स्फिंक्टर टोन का परीक्षण बच्चों में कॉडल एनाल्जेसिया की प्रभावशीलता की भविष्यवाणी करता है। एनेस्थ एनाल्ग 2002; 94: 1161-1164।
- शिंडलर एम, स्वान एम, क्रॉफर्ड एम घाव घुसपैठ या दुम एनाल्जेसिया द्वारा प्रदान की जाने वाली पोस्टऑपरेटिव एनाल्जेसिया की तुलना। एनेस्थ इंटेंसिव केयर 1991; 19:46-49।
- लारौस ई, असेहनौने के, डार्टायट बी, एट अल एसोफेजियल डॉप्लर द्वारा मूल्यांकन किए गए बाल चिकित्सा कौडल संज्ञाहरण के हेमोडायनामिक प्रभाव। एनेस्थ एनाल्ग 2002; 94: 1165-1168।
- हांग जेवाई, अहं एस, किल एचके बच्चों में कॉडल ब्लॉक के बाद पृष्ठीय पेडिस धमनी प्रवाह पैटर्न के परिवर्तन: डुप्लेक्स सोनोग्राफी का उपयोग करके अवलोकन संबंधी अध्ययन। बाल चिकित्सा एनेस्थ 2011; 21: 116–120।
- मंचिकांती एल, कैश केए, मैकमैनस सीडी, एट अल। रीढ़ की हड्डी के स्टेनोसिस के लिए माध्यमिक पीठ के निचले हिस्से में दर्द के प्रबंधन में एडिसियोलिसिस और कॉडल एपिड्यूरल इंजेक्शन के तुलनात्मक प्रभावशीलता मूल्यांकन के प्रारंभिक परिणाम: एक यादृच्छिक, तुल्यता नियंत्रित परीक्षण। दर्द चिकित्सक 2009; 12:E341–E354.
- यूसेफ एए, एल-दीन एएस, अल-दीब एई फेल बैक सर्जरी सिंड्रोम वाले मरीजों में फ्लोरोस्कोपिकली गाइडेड कॉडल स्टेरॉयड और हाइपरटोनिक सलाइन इंजेक्शन में हयालूरोनिडेस जोड़ने की भूमिका: एक संभावित, डबलब्लाइंड, यादृच्छिक अध्ययन। दर्द अभ्यास 2010; 10 (6): 548-553।
- मंचिकांती एल, सिंह वी, कैश केए, पंपती वी: लम्बर डिस्क हर्नियेशन और रेडिकुलिटिस के उपचार में फ्लोरोस्कोपिक कॉडल एपिड्यूरल इंजेक्शन का एक यादृच्छिक, नियंत्रित, डबल-ब्लाइंड परीक्षण। स्पाइन 2011; 36 (23): 1897-1905।
- जोशी डब्ल्यू, कोनेली आर, फ्रीमैन के, एट अल क्लोनिडाइन का एनाल्जेसिक प्रभाव बाल चिकित्सा दुम ब्लॉक में बुपीवाकाइन 0.125% में जोड़ा गया। पीडियाट्र एनेस्थ 2004; 14:483-486।
- वालोइस टी, ओटिस ए, रेंजर एम, मुइर जेजी दुम ब्लॉक के बाद बच्चों में आत्म-सीमित पीठ दर्द की घटनाएं: एक खोजपूर्ण अध्ययन। बाल चिकित्सा एनेस्थ 2010; 20: 844-850।
- लिन जे, ज़ूओ वाईएक्स: एकतरफा पैरोटिड सूजन, वायुमार्ग डिवाइस प्लेसमेंट के बिना दुम ब्लॉक के बाद। बाल चिकित्सा एनेस्थ 2011; 21: 169-178।
- Bagdure DN, Reiter PD, Bhoite GR, et al: एक नवजात शिशु में एपिड्यूरल रोपिवाकेन से जुड़ी लगातार हिचकी। एन फार्माकोथर 2011; 45(6):ई35.
- थॉमस आर, थांथुलेज एस ; जटिल दुम एपिड्यूरल इंजेक्शन के बाद इंट्राक्रैनील हाइपोटेंशन सिरदर्द। संज्ञाहरण 2012; 67: 416–419।
- ब्राउन डी, रैनसम डी, हॉल जे, एट अल: क्षेत्रीय संज्ञाहरण और स्थानीय संवेदनाहारी-प्रेरित प्रणालीगत विषाक्तता: जब्ती आवृत्ति और हृदय संबंधी परिवर्तन के साथ। एनेस्थ एनाल्ग 1995; 81:321-328।
- जियाउफ्रे ई, डेलेंस बी, गोम्बर्ट ए एपिडेमियोलॉजी एंड रुग्णता ऑफ रीजनल एनेस्थेसिया इन चिल्ड्रेन: ए वन ईयर प्रॉस्पेक्टिव सर्वे ऑफ द फ्रेंच-लैंग्वेज सोसाइटी ऑफ पीडियाट्रिक एनेस्थेसियोलॉजिस्ट। एनेस्थ एनालग 1996:83: 904–912।
- डेलेंस बी, हंसनौई ए बाल चिकित्सा सर्जरी में कौडल एनेस्थेसिया: 750 लगातार रोगियों में सफलता दर और प्रतिकूल प्रभाव। एनेस्थ एनालग 1989; 8:83-89।
- अफशान जी, खान एफ बुपीवाकेन और ब्यूप्रेनोर्फिन के साथ कॉडल ब्लॉक के बाद टोटल स्पाइनल एनेस्थीसिया। पीडियाट्र एनेस्थ 1996; 6:239-242।
- त्सुई बी, मल्हेरबे एस: विद्युत उत्तेजना का उपयोग करके दुम मार्ग के माध्यम से अनजाने ग्रीवा एपिड्यूरल कैथेटर प्लेसमेंट। एनेस्थ एनाल्ग 2004;99: 259-261।
- यू डब्ल्यू, टैन एस दुम के एपिड्यूरल इंजेक्शन के बाद डिस्टैंट स्किप लेवल डिस्काइटिस और वर्टेब्रल ऑस्टियोमाइलाइटिस: एपिड्यूरल इंजेक्शन की एक दुर्लभ जटिलता की केस रिपोर्ट। स्पाइन 2003; 1:209-211।
- इवानी जी, मेरेटो एन, लैम्पुगनी ई, एट अल: बाल चिकित्सा सर्जरी में रोपिवाकाइन: प्रारंभिक परिणाम [सार]। पीडियाट्र एनेस्थ 1998; 8: 127–129।
- इवानी जी, लैम्पुगनी ई, डी नेग्री पी, एट अल: रोपिवाकाइन बनाम बुपीवाकेन शिशुओं में प्रमुख सर्जरी में [सार]। कैन जे एनेस्थ 1999; 46: 467–469।
- इवानी जी, डी नेग्री पी, कोनियो ए, एट अल: बाल चिकित्सा कौडा एनेस्थेसिया के लिए रेसमिक बुपीवाकेन, रोपिवाकाइन और लेवोबुपिवाकेन की तुलना। पोस्टऑपरेटिव एनाल्जेसिया और मोटर ब्लॉक पर प्रभाव। रेग एनेस्थ पेन मेड 2002; 27:157-161।

